胸腔积液的诊断思路
- 格式:ppt
- 大小:161.00 KB
- 文档页数:18

胸腔积液x线分度标准
胸腔积液是指胸膜腔内有异常积聚的液体,通常通过X射线检
查来诊断。
在X线检查中,胸腔积液的分度标准通常是根据积液对
肺野的侵蚀程度来进行划分。
一般来说,分度标准包括轻、中、重
三个级别。
轻度胸腔积液表现为液体在X线片上仅能见到肺野的模糊边缘,肺纹理仍然清晰可见,肺容积受到轻度压迫。
中度胸腔积液表现为液体在X线片上已经模糊了肺野的边缘,
肺纹理不太清晰,肺容积受到中度压迫,肺野呈现模糊不清的阴影。
重度胸腔积液表现为液体在X线片上完全遮盖了肺野,肺纹理
完全不可见,肺容积受到严重压迫,肺野呈现大片阴影。
除了X线检查外,医生还会结合病史、临床症状以及其他影像
学检查结果来综合判断胸腔积液的程度和原因,以制定合理的治疗
方案。
总的来说,胸腔积液的X线分度标准是通过积液对肺野的侵
蚀程度来划分轻、中、重三个级别,这有助于医生对疾病的定性和
定量诊断。

胸腔积液ppt医学课件contents •胸腔积液概述•胸腔积液检查方法•胸腔积液诊断思路•常见胸腔积液疾病及治疗原则•并发症预防与处理措施•总结回顾与展望未来发展趋势目录01胸腔积液概述定义与分类定义胸腔积液是指胸膜腔内积聚了过多液体的现象,正常状态下胸膜腔内含有少量润滑液。
分类根据积液的性质可分为渗出液和漏出液;根据病因可分为感染性、非感染性和恶性胸腔积液。
发病原因及机制发病原因感染(如细菌、病毒、真菌等)、非感染因素(如自身免疫性疾病、心衰、肝硬化等)、恶性肿瘤等。
发病机制涉及胸膜毛细血管静水压增高、胸膜毛细血管通透性增加、胸膜毛细血管内胶体渗透压降低、壁层胸膜淋巴回流障碍等方面。
临床表现与诊断临床表现呼吸困难、胸痛、咳嗽、发热等;大量积液时可能出现心悸、呼吸急促、甚至休克等表现。
诊断方法通过病史询问、体格检查、影像学检查(如X线、CT等)和实验室检查(如胸腔积液常规、生化、细胞学检查等)进行综合诊断。
02胸腔积液检查方法少量积液中等量积液大量积液外高内低的弧形积液影,积液量越多弧度越大。
患侧胸腔呈致密影,纵隔向健侧移位,肋间隙增宽。
0302 01肋膈角变钝,可能伴有胸膜增厚或粘连。
后胸壁内侧与胸膜平行的高密度影,呈新月形或半圆形。
少量积液胸腔后下部大片均匀的高密度影,上缘呈外高内低的弧形。
中等量积液胸腔内弥漫性高密度影,纵隔向健侧移位,肺组织受压。
大量积液中等量积液胸腔内片状或带状高信号影,边界清晰。
少量积液T1WI 呈低信号,T2WI 呈高信号。
大量积液胸腔内弥漫性高信号影,纵隔移位明显。
超声检查少量积液液性暗区位于胸腔底部,呈新月形或不规则形。
中等量积液液性暗区范围扩大,可占据胸腔的大部分空间。
大量积液液性暗区充满整个胸腔,肺组织被压缩至一侧。
03胸腔积液诊断思路病史询问与体格检查病史询问详细询问患者症状,如咳嗽、胸痛、呼吸困难等,了解病程、诱因及伴随症状。
体格检查观察患者面色、呼吸频率、胸廓形态等,检查有无压痛、叩诊浊音等异常体征。
学会胸腔积液鉴别,看这篇没错了!*仅供医学专业人士阅读参考干货满满,建议收藏!胸腔积液在呼吸科可谓是屡见不鲜,诊断胸腔积液首先应确定胸腔积液的存在,然后分辨积液的性质为漏出液或渗出液,最后确定胸腔积液的病因。
判断患者是否有胸腔积液并不难,根据症状、体征、胸部影像学、胸腔超声等手段一般很容易做出诊断,但进一步对引起积液的原因进行寻找才是对我们真正的考验,也是临床上的难点。
本文来教你胸腔积液的鉴别诊断思路。
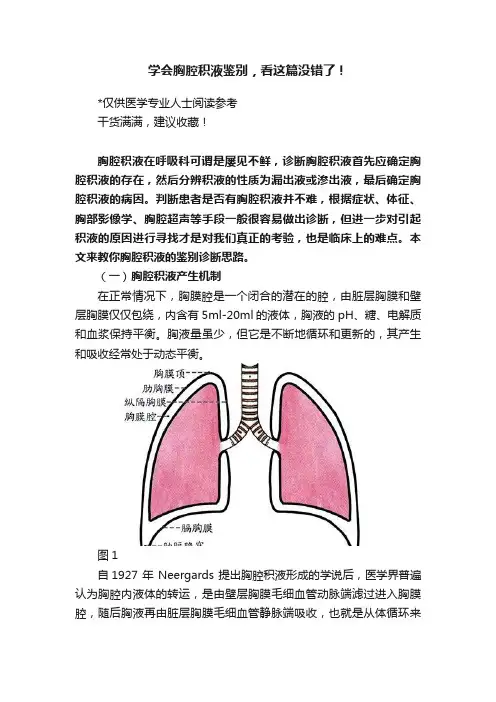
(一)胸腔积液产生机制在正常情况下,胸膜腔是一个闭合的潜在的腔,由脏层胸膜和壁层胸膜仅仅包绕,内含有5ml-20ml的液体,胸液的pH、糖、电解质和血浆保持平衡。
胸液量虽少,但它是不断地循环和更新的,其产生和吸收经常处于动态平衡。
图1自1927 年 Neergards 提出胸腔积液形成的学说后,医学界普遍认为胸腔内液体的转运,是由壁层胸膜毛细血管动脉端滤过进入胸膜腔,随后胸液再由脏层胸膜毛细血管静脉端吸收,也就是从体循环来由肺循环再吸收,每日的胸液生成量约5~10 升。
胸液的流动完全取决于静水压和胶体压之间的压力差,且胸液的流动遵循Starling 定律:液体流动=滤过系数k×[(平均毛细血管静水压-胸膜腔负压)-(血浆胶体渗透压-胸腔胶体渗透压)]。
但这种学说也产生了诸多疑问,旧学说忽略了间质部分的存在、水和溶质的选择性和通透性以及胸膜淋巴管的存在;临床上也发现肝硬化患者血浆胶体渗透压 < 20cmH2O(1cmH2O=0.098kPa),此时如根据Starling 定律,胸液应自脏、壁层胸膜移向胸腔形成胸腔积液,但大多数肝硬化患者并无胸腔积液存在;先天性心脏病、二尖瓣狭窄的患者,平均左心房压力 > 50cmH2O,也无胸液形成。
近年来,人们对胸膜腔解剖和生理的研究,提出了与传统观点不同的理论。
认为壁层胸膜是胸腔的交换末梢,对胸液的形成起了非常重要的作用。
新的转运理论:液体自胸壁微循环中滤过,进入胸膜腔,随后由胸壁淋巴管排走;突出了胸液的流动,而不是压力梯度。


胸腔积液诊断治疗指南胸腔积液是一种常见的内科问题,它可以由肺、胸膜和肺外疾病引起。
正常情况下,胸膜腔内有一层很薄的液体,起到润滑作用。
胸膜腔和其中的液体处于动态平衡状态,任何因素使胸膜腔内液体形成过快或吸收过缓,即产生胸腔积液。
以前认为胸水的交换完全取决于流体静水压和胶体渗透压之间的压力差,但是现在发现,脏层胸膜厚的动物(包括人类)其壁层胸膜间皮细胞间存在淋巴管微孔,胸水从壁层和脏层胸膜的体循环血管由于压力梯度通过有渗漏性的胸膜进人胸膜腔,然后通过壁层胸膜的淋巴管微孔经淋巴管回吸收,这一形式类似于机体的任何间质腔。
胸水滤过胸腔上部大于下部,吸收则主要在横膈和胸腔下部纵隔胸膜。
胸腔积液的病因和发病机制有很多,常见的有胸膜毛细血管内静水压增高,如充血性心力衰竭、缩窄性心包炎、血容量增加、上腔静脉或奇静脉受阻,产生胸腔漏出液。
这些情况都会导致胸腔积液的产生。
二)胸腔渗出液的产生原因多种多样,常见的包括胸膜炎症、结缔组织病、胸膜肿瘤、肺梗死、膈下炎症等。
这些疾病会导致胸膜通透性增加,从而使胸膜产生渗出液。
三)胸腔漏出液的产生则与胸膜毛细血管内胶体渗透压降低有关。
低蛋白血症、肝硬化、肾病综合征、急性肾小球肾炎、黏液性水肿等疾病都会导致胸膜毛细血管内胶体渗透压降低,从而产生胸腔漏出液。
四)壁层胸膜淋巴引流障碍也是胸腔渗出液的产生原因之一。
癌症淋巴管阻塞、发育性淋巴管引流异常等疾病都会影响壁层胸膜淋巴引流,从而导致胸腔渗出液的产生。
五)血胸、脓胸和乳糜胸的产生则与损伤有关,如主动脉瘤破裂、食管破裂、胸导管破裂等。
六)医源性因素也是引起胸腔积液的原因之一,如药物、放射治疗、消化内镜检查和治疗、支气管动脉栓塞术等。
此外,液体负荷过大、冠脉搭桥手术、骨髓移植、中心静脉置管穿破和腹膜透析等也可能导致胸腔积液的产生。
临床表现】一)胸腔积液的症状包括呼吸困难、胸痛和咳嗽等。
不同病因引起的症状有所不同。
例如,结核性胸膜炎常伴有发热、干咳、胸痛等症状,而恶性胸腔积液则多见于中年以上患者,一般无发热,胸部隐痛,伴有消瘦和肿瘤的症状。


胸腔积液鉴别诊断一、漏出性(水胸)胸腔积液当充血性心力衰竭,肾病综合症,肝硬化等形成低蛋白血症导致胶体渗透压降低和水钢潴留而引起胸水;任何原因的上腔静脉梗阻,发生胸腔漏出性积液;部分引起腹水的疾病、经膈肌淋巴引流入胸腔造成胸水。
临床表现有咳嗽、胸部胀闷,气促及原发病的表现,查体有胸腔积液体征。
胸水为无透明,相对密度<1.016,蛋白含量在30g/L以下,胸水和血清蛋白量的比值小于0.5;胸水的乳酸脱氢酶低于200U/L,胸水和血清的乳酸脱氢酶比值小于0.6;葡萄糖含量与血糖相仿;胸水中白细胞常完全工于1X10/L,无致病菌。
二、结核性胸腔积液 结核性胸膜炎是机体对结核菌蛋白成分高度过敏的反应,为儿童和青少年原发感染或继发结核病累及胸脯膜的后果。
临床上起病可较急,亦可缓渐,有发热,胸痛,干咳,同时有疲乏,消瘦,食欲缺乏,盗汗等结核中毒症状。
干性胸膜炎阶段,胸痛随深呼吸和咳嗽时加剧,胸膜摩擦音为重要体征。
随着胸腔积液量的增多,患者渐感气短,胸液为草黄色透明或舟混浊,呈毛玻璃状,较解放后积液可为深黄色混鼝,胸液相对密度常在1.016以上,白细胞总数为1~2X10/L,急性期以中性粒细胞为主,慢性期则以淋巴细胞占多数,间皮细胞一般少于1%;蛋白含量在25g/L以上,糖含量多在2.8mmol/L以下;胸水中溶菌酶和腺苷酸脱氨酶增高;胸液涂片和集菌均易找到结核菌,培养法约有1/3阳性。
胸膜活检1/2病例可见干酪或非干酪肉芽肿组织,当胸膜有炎性粘连时,可形成包裹性胸腔积液。
三、恶性胸腔积液 原发癌以肺癌和乳癌为主,其次为淋巴瘤;少数为卵巢癌、胃癌、子宫肿瘤等,肿瘤引起胸腔积液的直接机理有胸膜转移,使血管通透性增加;胸膜淋巴引流受阻,纵隔淋巴结阻塞淋巴回流;胸导管受阻;支管气阻塞使胸膜腔压力减低;心包受累(血管静水压升高,产生漏出液。
)音接机理有低蛋白血症,阻塞性肺炎,肺栓塞以及放射治疗并发症。
恶性胸腔积液除有肿瘤本身许多症状外,临床上常有气促,消瘦,胸痛,乏力及纳差。

胸腔积液诊断与鉴别诊断一个男性患者,45岁,因为“咳嗽,连续发热1个月〞收入院。
患者一个月之前出现干咳,夜间重,当时没有发烧。
入院前11天在外院就诊的时候测提问37.5度,以后体温都波动在37 — 38度,偶有夜间出汗。
在外院就用了头孢曲松、甲硝唑等抗感染治疗无效。
入院查体,体温37.5度,脉搏104,呼吸20,血压120/65。
这个病人发育正常,营养中等,淋巴结没有摸到,胸廓对称,双侧呼吸运动对称,右下肺触觉语颤减低,叩诊浊音,右下肺呼吸音减低,心脏查体没有异常,腹部查体正常。
大家看到这个体征就想到是不是右侧有胸腔积液了。
诊断右侧胸腔积液的片子我就不给大家看了,那这个病人就做了胸穿,做了两,分别前后做了两次胸穿,我给大家讲的,大家看一看,就是这个胸腔积液,这两次胸腔积液检查,大家有没有发现一些重要的、对诊断有帮助的化验指标。
这个是1月18号,这个是1月31号,这两次的胸腔积液化验,大家可以看有外观、比重、 RIVALTA 试验、细胞总数、比细胞,还有多核、单核的比例,这是蛋白、乳酸脱氢酶、糖、 ADA 、 CEA ,还有找瘤细胞、找结核菌。
大家看一看这个两次的胸腔积液化验的结果,有什么,有哪些指标或哪一个指标大家看到非常特别?从这个,首先看比重的话,这两次都是大于1.018,是符合渗出液。
RIVALTA 试验也是阳性的,符合渗出液,大家注意一下这个白细胞。
白细胞我们知道,一般的胸腔积液大概有几百个或者上千个的白细胞。
这个病人第一次胸穿的时候,大家看到白细胞非常的高4.8万,第二次是520个,两次差异非常大。
另外我们注意到,第一次胸腔积液化验的时候,有一次是单核为主是86%,第二次是多核稍微多一点。
那两次的蛋白一个是2.9,一个3.8。
LDH 都是升高的,糖没有升高,另外两次的 ADA 都明显的升高。
找瘤细胞和结核菌都是阴性的,第二次查的 CEA 也不高。
大家就可能会看到这个结果以后就会产生一些疑问,这个病人的白细胞为什么这么高,而且是以单核细胞为主的,另外这个必须的 ADA 很高,是不是结核?大家看到这个胸腔积液就容易想到是结核,但是一般来讲,结核这个白细胞很少会到4.8万这么高。


胸腔积液诊断的中国专家共识摘要:胸腔积液是多种疾病常见的并发症,其病因诊断具有挑战性。
中华医学会呼吸病学分会胸膜与纵隔疾病学组(筹)组织专家,充分评估了胸腔积液诊断领域最新的研究结果,基于GRADE证据分级的原则,经过多次会议讨论和修订,最终形成了胸腔积液诊断的专家共识。
本共识分为三章:胸腔积液的评估和检测、常见病因胸腔积液的诊断、其他类型胸腔积液的诊断。
第一章主要推荐意见如下:(1)根据病史和临床表现怀疑为胸腔积液的患者,推荐行胸部CT和(或)胸腔超声检查明确有无胸腔积液。
(2)有条件情况下,推荐在超声引导下行胸腔穿刺。
诊断性胸腔穿刺,建议至少检测胸腔积液总蛋白、乳酸脱氢酶、腺苷脱氨酶、细胞分类计数和细胞病理。
(3)建议用Light标准来区分渗出液和漏出液;部分漏出液经Light标准可能被误判为渗出液;如果存在心脏疾病,而胸腔积液判断为渗出液,建议检测胸腔积液N-端脑钠肽前体或血清-胸腔积液白蛋白梯度协助判断。
(4)针对胸腔积液样本检测未能明确病因的患者,推荐行胸膜活检,CT或超声引导下胸膜活检准确性更高。
经胸腔积液实验室检测和(或)胸膜活检未能明确病因者,建议行胸腔镜检查。
第二章主要推荐意见如下:(1)胸腔积液细胞病理显示为异型细胞、可疑恶性或恶性细胞,建议获取更多样本或通过免疫细胞化学协助确诊及分型。
(2)建议用液体培养基进行结核分枝杆菌(MTB)培养以提高阳性率。
推荐在疑诊结核性胸腔积液时进行分子诊断(核酸扩增或Xpert MTB/RIF)。
疑诊结核性胸腔积液而胸腔积液检查未能确诊者,推荐行CT或超声引导下胸膜活检或胸腔镜获取胸膜组织行抗酸染色、结核分枝杆菌核酸扩增和培养。
(3)推荐检测胸腔积液C反应蛋白协助鉴别非复杂性肺炎旁胸腔积液(PPE)和复杂性PPE。
对PPE和脓胸患者,建议将胸腔积液接种到血液培养瓶中,或将超声引导下胸膜活检的标本进行培养,提高培养阳性率。
第三章主要推荐意见如下:(1)如果胸腔积液不能用常见病因解释,建议综合分析患者的病史、临床表现、积(2)液特征和活检病理结果等,以排查少见和罕见病因。

胸腔积液的病因与诊断分析胸膜腔为一潜在密闭腔。
生理状态下,胸膜腔内有微量浆液(13~15ml)以减少呼吸时两层胸膜之间摩擦。
胸腔内积液(胸液)从胸壁体循环毛细血滤过到胸壁间质,随后进入胸膜腔,大部分由胸膜淋巴管重吸收。
当胸液滤过超过淋巴管最大流量或当体循环毛细血管中蛋白渗出液增加时造成胸腔内积液增多形成胸腔积液。
胸腔积液为多发病,多种疾病均可引发胸腔积液,甚至与以此为首发表现。
胸腔积液病因居前三位的分别是结核性、肿瘤性和类肺炎性胸腔积液,其次是心功能不全、低蛋白血症性,结缔组织疾病所致者很少。
胸腔积液的病因诊断对尽早认识疾病、及时恰当选择有效治疗有重要意义。
故本文就胸腔积液病因诊断做重点分析,从而加强疾病认识,以减少误诊、漏诊率,提高诊断正确率,减少死亡率。
标签:胸腔积液;病因;诊断胸膜腔有5部分组成,即胸壁体循环系统、胸壁间质部分、胸膜腔自身、肺间质和脏层微循环(由体循环支气管动脉或肺动脉系统供应)。
分隔这些空腔或间质的膜有毛细血管上皮(壁层和脏层毛细血管),壁层和脏层胸膜间皮。
胸膜腔为一潜在密闭腔。
生理状态下,胸膜腔内有微量浆液(13~15ml)以减少呼吸时两层胸膜之间摩擦。
胸腔内积液(胸液)从胸壁体循环毛细血滤过到胸壁间质,随后进入胸膜腔,大部分由胸膜淋巴管重吸收。
壁层胸膜的毛细血管在胸液形成中起了主要作用。
脏层胸膜的微血管虽部分来源于体循环,但对胸液形成的作用远小于壁层胸膜。
正常情况下,脏层胸膜并不参与胸液引流。
胸腔积液为多发病,多种疾病均可引发胸腔积液,甚至与以此为首发表现,故胸腔积液的病因诊断尤为重要。
故本文就胸腔积液病因诊断做重点分析。
胸腔积液病因居前三位的分别是结核性、肿瘤性和类肺炎性胸腔积液,其次是心功能不全、低蛋白血症性,结缔组织疾病所致者很少。
癌性胸腔积液中以肺癌最多,其次为乳腺癌和胸膜间皮瘤。
心功能不全所致胸腔积液中以肺心病最多,其次为冠心病[1]。
胸腔积液通常分为两大类:漏出液和渗出液。