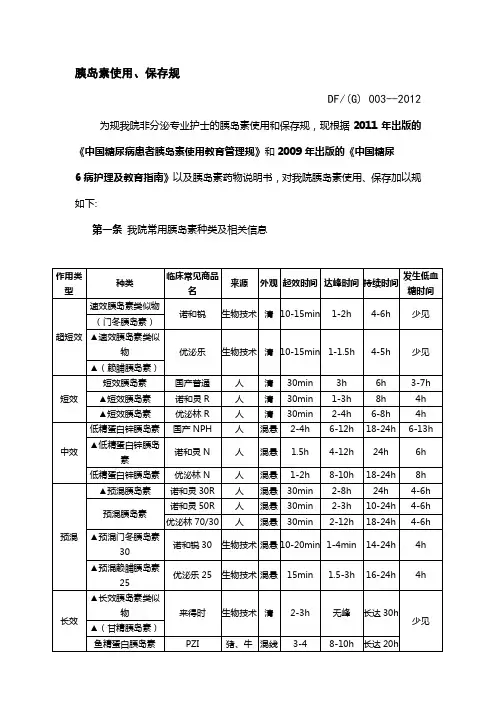
临床常用胰岛素表
- 格式:doc
- 大小:57.50 KB
- 文档页数:2

胰岛素分类与用法胰岛素是临床常用的糖尿病治疗药物,也是最有效的降糖措施之一。
现有胰岛素的种类众多,用法、用量又各不相同,缺乏经验的非内分泌专科医生常常会把它们混淆,有些糖尿病患者自己也不知道其中的区别。
那我们今天就来将常用的胰岛素做一个分类总结吧!胰岛素主要有两种分类方法,按来源分类和按作用时间分类,其中按作用时间长短分类与胰岛素的治疗方案密切相关,是最常使用的胰岛素分类方法,以下将按顺序逐一介绍。
根据胰岛素的来源不同可分为动物胰岛素、重组人胰岛素和胰岛素类似物三类。
1. 动物胰岛素:动物胰岛素是第一代应用于糖尿病治疗的胰岛素,是从猪、牛等动物的胰腺中分离并纯化的胰岛素,目前临床常用的普通胰岛素(胰岛素注射液)即为猪胰岛素。
因为动物胰岛素的生物结构与人胰岛素存在一定的差别,注射体内后可能产生免疫反应,使得胰岛素的降糖功效下降,还有少数患者出现皮肤过敏等。
目前较少作为常规降糖药物皮下使用,多于静脉使用短期降糖。
2. 重组人胰岛素:重组人胰岛素利用重组生物技术合成的第二代胰岛素,其结构与人胰岛素成分完全相同,注射后全身免疫反应,局部过敏反应等的发生率均较动物胰岛素显著减少。
降糖效率提高,是目前常用的皮下注射胰岛素种类。
3. 胰岛素类似物:胰岛素类似物是利用基因工程生产的第三代胰岛素,通过对胰岛素结构的修饰或改变其理化性质,使其更符合生理需要。
目前常用的超短效胰岛素如门冬胰岛素(诺和锐®)和超长效胰岛素如甘精胰岛素(来得时®)均为胰岛素类似物。
根据胰岛素的作用时间不同分为超短效胰岛素、短效胰岛素、中效胰岛素、长效胰岛素及预混胰岛素五类。
1. 超短效胰岛素:属于胰岛素类似物。
起效时间 10-15 分钟,作用高峰 1-2 小时,持续时间 3-5 小时,需在餐前立即皮下注射,也可用于临时高血糖的降糖治疗。
代表药物有门冬胰岛素(诺和锐®)、赖脯胰岛素(优泌乐®、速秀霖®)、谷赖胰岛素(艾倍得®)等。

胰岛素的种类有哪些?糖尿病是一种常见的、有一定遗传倾向的内分泌代谢疾病,以慢性高血糖为其特点,分原发性和继发性两种。
本病如未及时诊治或控制不良,可引起心血管、眼、肾、神经等并发症,并可在应激下诱发昏迷。
胰岛素是治疗糖尿病的主要药物之一。
胰岛素的种类有哪些?目前,在我国临床上常用胰岛素制剂按起效的时间长短分为如下几种:1、超短效胰岛素:有优泌乐(赖脯胰岛素)和诺和锐(门冬胰岛素)等。
本品注射后10~20分钟起效,40分钟为作用高峰,作用持续时间3~5小时,可餐前注射。
2、短效胰岛素:有猪和人胰岛素两种。
诺和灵R、优泌林R和甘舒霖R 为人胰岛素。
本品注射后30分钟开始作用,持续5~7小时,可用于皮下、肌肉注射及静脉点滴,一般在餐前30分钟皮下注射。
3、中效胰岛素:有诺和灵N,优泌林N和甘舒霖N。
本品注射后3小时起效,6~8小时为作用高峰,持续时间为14~16小时。
作用持续时间的长短与注射的剂量有关。
中效胰岛素可以和短效胰岛素混合注射,亦可以单独使用。
中效胰岛素每日注射一次或两次,应根据病情决定。
皮下或肌肉注射,但不可静脉点滴。
中效胰岛素是混悬液,抽取前应摇匀。
4、长效胰岛素(包括鱼精蛋白锌胰岛素):如来得时(甘精胰岛素)、诺和平(地特胰岛素),本品一般为每日傍晚注射,起效时间为1.5小时,作用可平稳保持22小时左右,且不易发生夜间低血糖,体重增加的不良反应亦较少;国产长效胰岛素是鱼精蛋白锌猪胰岛素,早已在临床使用。
本品注射后4小时开始起效,8~12小时为作用高峰,持续时间约24小时,其缺点是药物吸收差,药效不稳定。
长效胰岛素一般不单用,常与短效胰岛素合用,不可作静脉点滴。
5、预混胰岛素:是将短效与中效胰岛素按不同比例(30/70/、50/50、70/30)预先混合的胰岛素制剂,如诺和灵30R为30%诺和灵R与70%诺和灵N预先混合的胰岛素。
选择30/70或50/50、70/30是根据病人早餐后及午餐后血糖水平来决定早餐前一次剂量皮下注射;根据病人晚餐后及次日凌晨血糖水平来决定晚餐前皮下注射剂量。
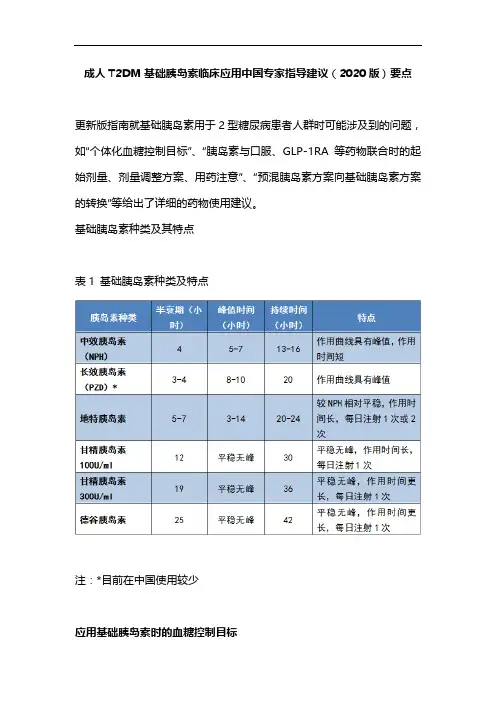
成人T2DM基础胰岛素临床应用中国专家指导建议(2020版)要点更新版指南就基础胰岛素用于2型糖尿病患者人群时可能涉及到的问题,如“个体化血糖控制目标”、“胰岛素与口服、GLP-1RA等药物联合时的起始剂量、剂量调整方案、用药注意”、“预混胰岛素方案向基础胰岛素方案的转换”等给出了详细的药物使用建议。
基础胰岛素种类及其特点表1 基础胰岛素种类及特点注:*目前在中国使用较少应用基础胰岛素时的血糖控制目标应用基础胰岛素时的血糖控制目标应根据个体化原则,综合考虑患者年龄、病程、预期寿命、伴发疾病、降糖治疗方案及患者意愿等情况后制定。
➤HbA1c<7%、FPG 4.4-6.1mmol/L:对于大多数非妊娠成年T2DM患者;➤HbA1c<6.5%、FPG 4.4-5.6mmol/L:对于病程较短、预期寿命较长、无严重并发症或低血糖风险低的患者;➤近期国内研究显示,对于应用≥1种口服降糖药血糖仍控制不佳的成年T2DM患者,加用长效胰岛素类似物时,将FPG目标设定为≤6.1mmol,能进一步提高HbA1c达标率且不增加低血糖风险;➤HbA1c<8.0%,FPG≤7.0mmol/I或更高:对于有严重低血糖史、预期寿命较短、合并严重疾病患者,血糖控制目标可较为宽松。
口服降糖药联合基础胰岛素方案相较于联合预混胰岛素类似物,在口服降糖药基础上联合长效基础胰岛素类似物对血糖控制的改善程度相似,但低血糖风险更小,体重增加更少。
不同口服降糖药降糖作用机制不同,与基础胰岛素联用时,需根据药物特点,注意监测血糖及可能出现的不良反应(见表2)。
表2 基础胰岛素与不同降糖药联合方案的特点与注意事项1.适用人群➤高血糖(FPG>11.1mmol/l或HbA1c>9%)或伴明显高血糖症状的新诊断T2DM患者;➤≥1种口服降糖药规范治疗3个月以上,HbA1c仍未达标的患者。
2.胰岛素起始方法➤通常0.1-0.3U/(kg·d)起始基础胰岛素;➤HbA1c>8%者,0.2-0.3U/(kg·d)起始;➤BMI≥25kg/m^2者,0.3U/(kg·d)起始。
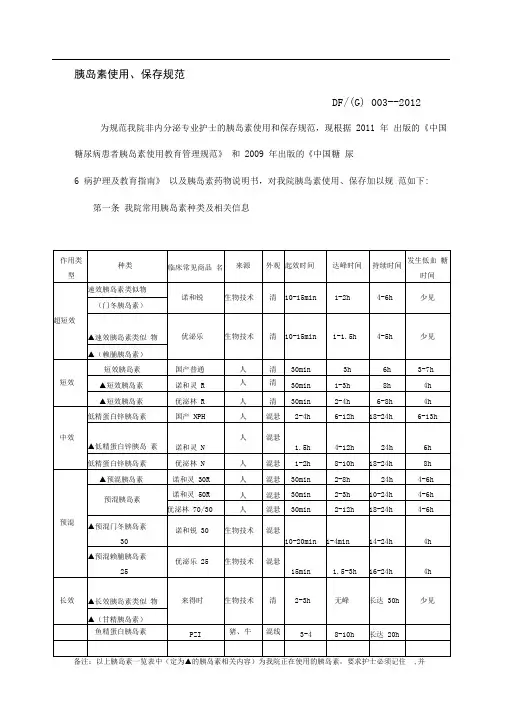
胰岛素使用、保存规范DF/(G) 003--2012为规范我院非内分泌专业护士的胰岛素使用和保存规范,现根据2011 年出版的《中国糖尿病患者胰岛素使用教育管理规范》和2009 年出版的《中国糖尿6 病护理及教育指南》以及胰岛素药物说明书,对我院胰岛素使用、保存加以规范如下:第一条我院常用胰岛素种类及相关信息,列为考核内容。
第二条规范使用胰岛素的方法1、一般要求⑴每次使用前必须肉眼检查胰岛素的外观和性状,发现外观异常则应停止使用。
⑵每次使用前必须仔细检查产品有效期,一旦超出有效期或使用期限切勿使用。
⑶使用不同的注射方式和装置),须按照相应的流程和方法,。
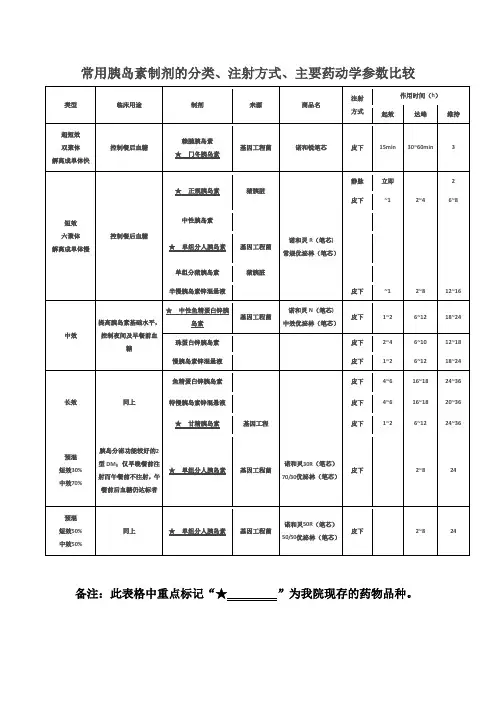
2、不同注射装置与注射流程⑴临床常用胰岛素注射工具:胰岛素专用注射器、胰岛素笔、胰岛素泵。
(见附件一)⑵注射方式:皮下注射,但短效胰岛素可以静脉注射。
⑶注射部位:上臂侧面及稍向后面、大腿前面及外侧、臀部、腹部(有硬结、瘢痕、脐周5 厘米内不能注射),胰岛素注射部位应多处轮换(采用大轮转、网格划分的小轮转,间距2.5 厘米,约2 手指宽)(见附件二)⑷不同注射装置的操作规程①胰岛素注射笔操作流程(见附件三)②胰岛素专用注射器操作流程(见附件四)③胰岛素泵的操作流程(见附件五)第三条胰岛素保存规范1、规范胰岛素保存的目的和意义胰岛素为蛋白质类激素,未开封的胰岛素适合的保存温度为2 ℃~8℃。
温度过高时胰岛素可能形成某些沉淀或丝状纤维而蛋白质变性,影响胰岛素的稳定性和有效性。
温度过低时,胰岛素因蛋白质凝固变性,形成结晶体而失效;胰岛素如冷冻结冰后,即使解冻也不可再使用,应立即丢弃。
2、规范保存胰岛素的方法⑴一般规则:①不同胰岛素产品的储存要求不尽相同,须参照各自产品说明书保存。
(提示:护士长务必将科室内使用的胰岛素产品说明书收集保存,便于护士查询)②可以常温保存的胰岛素,放置时应避免受热及阳光照射或远离能够产生热量的电脑、电视机、电饭锅等。
③未开封的胰岛素可以放置于冰箱冷藏室保存禁止放置在冰箱门上;要求放在冷藏室靠近冰箱门的位置,不要紧贴冰箱的内壁,因内壁温度较低,容易导致胰岛素结冰。


胰岛素的使用方法一、胰岛素给药方案1、“胰岛素生理性供给”方案即每天3~4次注射(强化治疗方案):速/短效胰岛素三餐前注射 + 中/长效胰岛素睡前注射,每天共4次注。
速/短效胰岛素三餐前注射,每天注射3次。
早餐前和晚餐前注射速/短效胰岛素+午餐前口服降糖药+睡前注射中/长效胰岛素,每天注射3次。
早餐前注射预混胰岛素+晚餐前注射速/短效胰岛素+睡前注射中/长效胰岛素,每天注射3次。
2、每天1~2次胰岛素注射(非强化治疗方案)BIDO治疗方案:睡前注射中/长效胰岛素+白天口服降糖。
早餐前预混胰岛素+ 晚餐前预混胰岛。
早餐前速/短效胰岛素+ 晚餐前速/短效胰岛。
早餐前速/短效胰岛素+ 睡前中/长效胰岛。
早餐前中效胰岛素+ 睡前中/长效胰岛素胰岛素给药剂量。
二、起始剂量:从小剂量开始,0.25IU/kg.24h,全天约12~20IU。
1型糖尿病:每超过目标血糖2.8mmol/L左右需增加1IU速/ 短效胰岛素。
2型糖尿病:每超过目标血糖1.7mmol/L左右需增加1IU速/ 短效胰岛素。
每隔1~2天调整剂量。
全天24小时6次指血血糖平均值>12 mmol/L,总剂量应增加10%;血糖平均值<6 mmol/L,总剂量宜降低10%。
注射胰岛素2小时后的指血血糖<4 mmol/L者,相应的餐前胰岛素注射量也应减少10% 三、各类糖尿病胰岛素方案的选择:1型糖尿病:首选胰岛素强化治疗方案:强化治疗方案是模拟胰岛素生理分泌的治疗方案,这是最有效、最易控制血糖达标的方案,而且也最容易进行剂量调节。
有超过50%的患者选择预混胰岛素。
预混胰岛素是将不同作用时效的胰岛素按照一定的比例预先混合制成,使用便捷,但由于比例固定,不易进行剂量调节,因而疗效降低,影响血糖达标。
1型糖尿病患者应尽早进行强化治疗并坚持;良好的血糖控制有助于减少并发症的发生。
2型糖尿病:应早期适当应用胰岛素治疗:2型糖尿病患者早期使用胰岛素治疗可保护β细胞功能的恢复,延长、甚至逆转β细胞功能衰变的过程,从而改善预后。
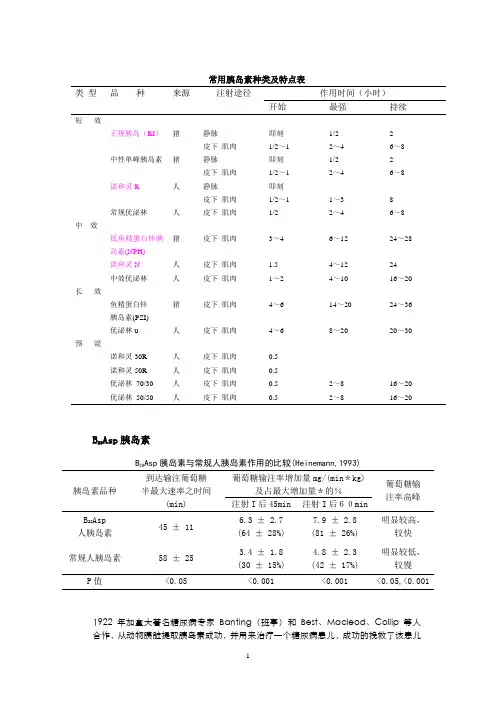
常用胰岛素种类及特点表类型品种来源注射途径作用时间(小时)开始最强持续短效正规胰岛(RI)猪静脉皮下肌肉即刻1/2~11/22~426~8中性单峰胰岛素猪静脉皮下肌肉即刻1/2~11/22~426~8诺和灵R 人静脉皮下肌肉即刻1/2~1 1~3 8常规优泌林人皮下肌肉1/2 2~4 6~8 中效低鱼精蛋白锌胰岛素(NPH)猪皮下肌肉3~4 6~12 24~28诺和灵N 人皮下肌肉 1.5 4~12 24中效优泌林人皮下肌肉1~2 4~10 16~20 长效鱼精蛋白锌胰岛素(PZI)猪皮下肌肉4~6 14~20 24~36优泌林u 人皮下肌肉4~6 8~20 20~30 预混诺和灵30R 人皮下肌肉0.5诺和灵50R 人皮下肌肉0.5优泌林70/30 人皮下肌肉0.5 2~8 16~20优泌林50/50 人皮下肌肉0.5 2~8 16~20B28Asp胰岛素B28Asp胰岛素与常规人胰岛素作用的比较(Heinemann,1993)胰岛素品种到达输注葡萄糖半最大速率之时间(min)葡萄糖输注率增加量mg/(min*kg)及占最大增加量*的%葡萄糖输注率高峰注射I后45min 注射I后60minB28Asp 人胰岛素45 ± 116.3 ± 2.7(64 ± 28%)7.9 ± 2.8(81 ± 26%)明显较高,较快常规人胰岛素58 ± 25 3.4 ± 1.8(30 ± 15%)4.8 ± 2.3(42 ± 17%)明显较低,较慢P值<0.05 <0.001 <0.001 <0.05,<0.001 1922年加拿大著名糖尿病专家Banting(班亭)和Best、Macleod、Collip等人合作,从动物胰脏提取胰岛素成功,并用来治疗一个糖尿病患儿,成功的挽救了该患儿的生命。


三、胰岛素注射护理1、胰岛素的生理作用:胰岛素由胰岛β细胞分泌,直接入门静脉,对碳水化合物、蛋白质、脂类及核酸的代谢起调节作用。
1)、它可以帮助葡萄糖进入胰岛素敏感的组织(如肌肉和脂肪组织),使葡萄糖为机体提供能量。
2)、胰岛素可抑制脂肪分解,可抑制肝内酮体生成,增加外周酮体的清除,降低酮体浓度。
3)、胰岛素可抑制蛋白质分解,增加蛋白质合成。
此外具有扩张血管、抗血小板聚集、抗炎、抗动脉粥样硬化及保护心脏等作用。
2、临床常用胰岛素制剂的种类●动物胰岛素●人胰岛素●胰岛素类似物1)短效人胰岛素诺和灵R:中性可溶性人胰岛素(1)起始作用时间:0.5小时(2)最大作用时间:1至3小时(3)作用维持时间:8小时2)中效人胰岛素诺和灵N:低精蛋白锌人胰岛素(1)起始作用时间:0.5小时(2)最大作用时间:4至12小时(3)作用维持时间:24小时(4)搓匀、夜间低血糖3)预混人胰岛素诺和灵50R:双时相低精蛋白锌人胰岛素(1)最大作用时间:2至8小时(2)起始作用时间:0.5小时(3)作用维持时间24小时诺和灵30R:双时相低精蛋白锌人胰岛素(1)起始作用时间:0.5小时(2)最大作用时间:2至8小时(3)作用维持时间:24小时4)人胰岛素类似物(1这个结构的改变降低了胰岛素分子形成多聚体的趋势,变成单聚体,提高了吸收率。
其优点:进餐前即刻注射,注射后迅速出现胰岛素高峰,能够更好的控制餐后高血糖。
3、胰岛素储存1)未开封的胰岛素,冰箱(2-8℃)保存,按有效期。
2)开封的胰岛素,冰箱(2-8℃)保存,一个月。
3)使用中的瓶装胰岛素,冰箱(2-8℃)以下,保存一个月。
4)笔芯胰岛素,室温(30℃)以下,保存一个月。
4、胰岛素的携带1)避免阳光直射。
2)避免用干冰。
3)避免长时间震荡。
4)需准备备用的胰岛素。
5)乘飞机时不能将胰岛素放在托运行李中,要随时携带。
5、注射方法1)胰岛素注射部位。
●诺和针仅供皮下注射。
用药之道用药首先来看药物的作用时间,见表1(表中h是小时的英文缩写)。
体重增加、过敏、水肿、视力模糊、注射部位脂肪萎缩、皮下脂肪增生等。
其中低血糖是最常见的不良反应,有研究显示,德谷胰岛素的低血糖发生率低于甘精胰岛素,它也是3种长效胰岛素中发生低血糖概率最低的。
但由于德谷胰岛素是较新的制剂,在安全性上还需要进行更多的研究。
而在胰岛素的保存上,糖友们需要谨记:尚未开封使用的胰岛素,在2~8℃冷藏情况下,能保存2~2.5年(前提是在有效期内);开封的胰岛素可在一般室温下(20℃左右,不超过25~30℃)保存30天,这个时间足够让绝大多数患者安全用完一整支胰岛素。
总之,糖尿病是一种复杂的长期慢性代谢疾病,长效胰岛素作为关键药物,在改善血糖并减少糖尿病相关急慢性并发症方面发挥着重要作用。
让糖友值得高兴的是,目前3种长效胰岛素全部进入医保目录,让医生和糖友有了更多的选择。
笔者希望随着科学技术日新月异的发展,能研究出对糖尿病的治疗更加有效的药物,造福更多的糖友。
注射胰岛素是糖尿病的治疗手段之一。
目前,胰岛素的种类有很多,不同类型的胰岛素治疗作用和使用方法都不相同。
下面就一起来看看,临床中常用的3种长效胰岛素(地特胰岛素、甘精胰岛素、德古胰岛素),它们各自都有哪些特点。
从表1我们可以看出,地特胰岛素持续时间小于24h,每天注射2次才能维持基础血浆胰岛素水平,且它作用峰值明显,夜间低血糖危险性高。
相反,德谷胰岛素独特的延长作用机制,使其半衰期长达24小时,是甘精胰岛素的2倍,作用时间长达42小时,能达到一天1次胰岛素的最优效果。
在特殊人群用药方面,具体如表2。
可以看出,妊娠糖尿病患者使用地特胰岛素是比较安全的,德谷胰岛素在儿童、孕妇以及哺乳期妇女尚无临床试验,安全性和有效性尚未确立。
关于胰岛素的不良反应,常见的有低血糖、40。
糖尿病临床诊疗指南【概述】糖尿病是由遗传因素和环境因素交互作用致胰岛素分泌障碍和(或)周围靶组织对胰岛素产生抵抗而造成持续性高血糖症,以及由于长期代谢紊乱引起全身组织器官损害的代谢综合征。
急性代谢紊乱可致危象而危及生命,而眼、肾、心血管及神经病变等慢性并发症更是糖尿病致残或致死的主要原因,应及早进行防治。
【临床表现】1.1型糖尿病通常起病急,有明显的多饮、多尿、多食、消瘦及乏力(三多一少)症状。
可伴有视力模糊、皮肤感觉异常和麻木,女性患者可伴有外阴瘙痒。
2.2型糖尿病一部分亦可出现典型的三多一少症状,在体重减轻前常有肥胖史。
发病早期或糖尿病前期,可出现午餐或晚餐前低血糖症状。
但不少患者可长期无明显症状,仅于体检或因其他疾病检查始发现血糖升高,或因为并发症就诊才诊断为糖尿病。
【诊断要点】(一)糖尿病的诊断标准(ADA1997或WHO1999)1.糖尿病的典型三多一少症状加上随时血糖*≥11.1mmoi/L(200mg/dl),或2.空腹Δ血糖≥7.0mmol/L(140mg/dl),或3.口服75g葡萄糖耐量试验(OGTT)2小时血糖值≥11.1mmol/L。
以上各条诊断标准均应另日重复核实。
注:*,随时血糖指一日之中任何时间采血,不考虑与前餐的时间关系;Δ,空腹指禁食8小时以上;OGTT2Hppg7.8~11.1mmol/L为糖耐量减低,小于7.8mmol/L为正常。
(二)分型、病情及并发症的评估1.根据临床表现或实验室检查证据判定糖尿病的类型(1型、2型、特殊类型及妊娠糖尿病)2.确定并发症的有无及其程度。
3.心血管危险因素的确定。
为此应进行一下检查:(1)糖化血红蛋白测定(A1c):有条件每位新诊断的患者均为应常规测定,以后一年至少2次,或每季度一次。
(2)胰岛素及(或)C肽释放试验。
(3)微量白蛋白尿,血生化,包括肝肾功能、血脂、血尿酸等,血压,BMI,心电图、眼底,神经传导速度等。
(4)疑为1型或成人自身免疫性糖尿病者,需测定胰岛β细胞自身抗体:ICA、GAD-Ab、IA2-Ab、IAA。
胰岛素的种类及用法一、胰岛素的种类:1、胰岛素来源:胰岛素根据来源可分为人胰岛素、牛胰岛素和猪胰岛素。
猪胰岛素与人胰岛素结构类似,仅有一个氨基酸不同,牛胰岛素与人胰岛素有3个氨基酸不同。
动物胰岛素和人的胰岛素结构有差异,有抗原性;动物胰岛素发生过敏者可换用人胰岛素。
应用人胰岛素或提高制剂纯度,将有利于减少过敏反应。
对人胰岛素过敏者可试用胰岛素类似物。
2、胰岛素根据制备工艺分类:可将胰岛素分为由动物提取、适当纯化猪胰岛素、酶修饰、重组DNA技术等不同制备工艺来源的胰岛素。
半合成及合成人胰岛素:指采用不同制备工艺获得的与人胰岛素氨基酸序列完全相同的胰岛素,如半合成人胰岛素。
人胰岛素是以猪胰岛素为原料,经过酶修饰后得到的人胰岛素;生物合成人胰岛素,是通过重组DNA技术利用经过基因修饰的细菌产生的人胰岛素。
胰岛素类似物是利用重组NDA技术,通过对人胰岛素的氨基酸序列进行修饰生成的、可模拟正常胰岛素分泌和作用的一类似物,它们具有与普通胰岛素不同的结构、理化性质和药动学特征,目前用于临床的有赖脯胰岛素和门冬胰岛素两种超短胰岛素类似物,及甘精胰岛素各地特胰岛素两种长效胰岛素类似物。
为了延长胰岛素的作用时间,通常将胰岛素制成混悬液。
如精蛋白锌胰岛素,其中精蛋白含量高于胰岛素,低精蛋白锌胰岛素(NPH),其中含有等分子的胰岛素和精蛋白。
3、根据作用时间分类:短效胰岛素又称为速效胰岛素、普通(正规)胰岛素、可溶性胰岛素、中性胰岛素、RI:目前主要有动物来源和重组人胰岛素来源两种;是指将结晶型胰岛素制成酸性或中性PH的溶液后供治疗用。
外观为无色透明液,该胰岛素未经添加剂处理或结构修饰、不能延长胰岛素的作用时间,属于短效胰岛素,可在病情紧急情况下静脉输注。
超短效胰岛素——赖脯胰岛素是将人胰岛素的B28和B29位的脯氨酸和赖氨酸的顺序转换,它属于超短效胰岛素,也可与精蛋白结合为中效制剂。
超短效胰岛素(类似物)的优点和常规胰岛素相比,更加符合胰岛素的生理分泌模式,餐前注射吸收迅速,皮下吸收较人胰岛素快3倍,起效迅速,持续时间短,能更加有效的控制餐后血糖并减少低血糖的发生。
胰岛素品类比较一、常用胰岛素及其作用特点二、胰岛素比较《中国糖尿病防治指南(2007版)》关于胰岛素使用的相关内容摘录:一、关于胰岛素的起始治疗:1、1型糖尿病在发病时就需要胰岛素治疗,而且需终生胰岛素替代治疗;2、2型糖尿病患者在生活方式和口服降糖药联合治疗的基础上,如果血糖仍未达到控制目标,即可开始口服药物和胰岛素的联合治疗。
一般经过最大剂量口服降糖药治疗后HbA1C仍大于7%时,就应该启动胰岛素治疗。
口服降糖要可以保留。
当仅使用基础胰岛素治疗时,不必停用胰岛素促分泌剂;3、对新诊断的并与1型糖尿病鉴别困难的消瘦的糖尿病患者,应该把胰岛素作为一线治疗药物;4、在糖尿病病程中(包括新诊断的2型糖尿病患者,出现无明显诱因的体重下降时,应该尽早使用胰岛素治疗。
二、胰岛素起始治疗中基础胰岛素的使用:1、基础胰岛素包括中效和长效胰岛素。
一般情况下,基础胰岛素是口服药物失效时实施口服药和胰岛素联合治疗的首选用药;2、使用方法:继续使用口服降糖药物治疗,联合中效或长效胰岛素睡前注射。
起始剂量约为0.2单位/公斤体重。
根据患者空腹血糖水平调整胰岛素用量,通常每3-4天调整一次,根据血糖的水平每次调整1-4个单位直至空腹血糖达标;3、如果白天血糖不达标,可改为每天多次注射。
三、预混胰岛素的使用:1、在饮食、运动和口服降糖药物治疗的基础上,HbA1C较高的2型糖尿病患者,可以直接使用预混胰岛素作为胰岛素的起始治疗,但胰岛素促分泌剂应停用;2、1型糖尿病在蜜月期,可以短期使用预混胰岛素;3、使用方法:起始的胰岛素剂量一般为0.4-0.6U/KG/天,按1:1的比例分配到早餐前和晚餐前。
根据空腹血糖,早餐后血糖和晚餐后血糖分别调整早餐前和晚餐前的胰岛素用量,每3-5天调整1次,根据血糖水平每次调整的剂量为1-4单位,直到血糖达标。
四、多次胰岛素注射治疗:1、在基础胰岛素和口服药联合治疗后餐后血糖控制欠佳者或者需要进餐时间灵活的患者应该进行每日多次胰岛素注射(餐时+基础胰岛素);2、在预混治疗基础上血糖仍然未达标或反复出现低血糖者,需进行多次胰岛素注射;3、使用方法:根据空腹血糖和三餐前后血糖的水平分别调整睡前和三餐前的胰岛素用量,每3-5天调整1次,根据血糖水平每次调整的剂量未1-4单位,直到血糖达标。