胎盘早剥与前置胎盘的区别
- 格式:doc
- 大小:0.60 KB
- 文档页数:1

前置胎盘和胎盘早剥的区别每个人都希望怀孕之后能够顺利度过妊娠期,顺利分娩,但是在妊娠期内也可能出现一些比较异常的情况,比如前置胎盘和胎盘早剥就是妊娠期中的常见问题,这两者虽然有一定的相似性,但是却是完全不同的两种情况,必须要对这两种情况进行区分,了解前置胎盘和胎盘早剥的区别,从而做好应对。
本文对前置胎盘和胎盘早剥的区别进行分析。
一、前置胎盘和胎盘早剥的概念(一)什么是前置胎盘前置胎盘是妊娠期中比较常见的异常现象之一,一般出现在妊娠28周之后,胎盘没有出现在正常的位置,反而是附着于子宫下段,有的胎盘更严重,其下端甚至已经达到或者覆盖了宫颈内扣,而且胎盘的位置低于胎先露部。
这种情况被称为前置胎盘。
前置胎盘会导致妊娠晚期出血,是妊娠期内比较严重的疾病之一,经常出现在多产妇群体中,临床上按照胎盘和子宫颈内口之间的关系可以将前置胎盘分为四种不同的类型。
第一种是完全性前置胎盘,也被成为中央性前置胎盘,指的是胎盘将宫颈内口全部为覆盖的情况。
第二种是部分性前置胎盘,指的是宫颈内口的一部分被胎盘组织覆盖。
第三种是边缘性前置胎盘,指的是胎盘附着在子宫口的下段,下缘达到子宫颈内口,但是又没有超越宫颈内口。
第四种是低置胎盘,胎盘附着于子宫下段,边缘距宫颈内口小于2cm。
(二)胎盘早剥胎盘早剥是另一种比较常见的妊娠期内的异常现象,一般出现在怀孕20周以后,胎盘的位置正常,但是在胎儿娩出之前就有一部分胎盘组织从子宫壁中剥离,这种情况被成为胎盘早剥。
轻度的胎盘早剥一般会表现出阴道出血,而且出血量较多,血色为暗红色,同时还会伴有轻度腹痛感。
比较严重的胎盘早剥女性的症状则更为明显,会出现持续性腹痛、腰痛,其疼痛的程度会随着剥离面的大小及胎盘后积血量的多少而有所不同,积血越多,疼痛感也就越剧烈。
二、前置胎盘和胎盘早剥的区别前置胎盘和胎盘早剥都属于妊娠异常情况,胎盘都与正常的妊娠胎盘情况不相同。
但两者也有差异。
第一,发病病因的区别。

护理专业知识:胎盘早剥和前置胎盘的鉴别一、胎盘早剥1.胎盘早剥:妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离。
2.临床表现:突发持续性腹部疼痛,伴或不伴有阴道出血。
(1)轻型:常见于分娩期,以外出血为主。
表现为阴道流暗红色血,量较多,腹痛不明显。
贫血程度与出血量成正比。
(2)重型:隐性出血为主,见于重度妊高征患者,主要表现为突发持续性腹痛、腰酸、腰痛,贫血程度与外出血量不符。
子宫硬如板状,压痛明显,子宫比妊娠月份大。
胎位触摸不清,胎儿多已死亡,胎心音消失。
3.治疗要点:纠正休克,及时终止妊娠。
二、前置胎盘1.定义:孕28周后若胎盘附着于子宫下段,甚至下缘达到或覆盖宫颈内口,其位置低于胎先露部,称前置胎盘。
2.分类:完全性前置胎盘(胎盘组织完全覆盖宫颈内口);部分性前置胎盘(胎盘组织部分覆盖宫颈内口);边缘性前置胎盘(胎盘附着于子宫下段,边缘到达宫颈内口,未覆盖宫颈内口)。
3.临床表现:妊娠晚期或临产时,发生无诱因、无痛性反复阴道流血。
4.治疗要点:制止出血,纠正贫血,防止感染。
(1)期待疗法:妊娠37周以前,或者估计胎儿体重2300g。
(2)终止妊娠:反复多量出血或一次大量出血造成出血性休克者。
5.护理措施:绝对卧床休息,左侧卧位,间断吸氧。
避免各种刺激,禁做阴道检查及肛查,避免诱发出血。
例题:某孕妇,妊娠31周,无痛性阴道流血4次,检查发现,胎心在正常范围,子宫无压痛,阴道流血量少于月经量,正确的护理措施是( )。
A.卧床休息,左侧卧位B.肛查,了解宫口有无开大C.阴道检查D.缩宫素引产【答案】A。
解析:前置胎盘的特点是妊娠28周后无痛性反复阴道出血,从妊娠时间上和无痛性阴道流血4次这两点,就可以判断为前置胎盘。
所以正确的护理措施是绝对卧床休息,左侧卧位,间断吸氧。
避免各种刺激,禁做阴道检查及肛查,避免诱发出血。

前置胎盘和胎盘早剥的区别前置胎盘与胎盘早剥是孕期中两个不同的临床现象,尽管它们都与胎盘有关,但其成因、临床表现及可能引发的并发症有明显区别。
这里就带大家一起来了解前置胎盘和胎盘早剥及其区别。
一、前置胎盘和胎盘早剥的概念(一)什么是前置胎盘前置胎盘,与正常妊娠期胎盘定位不同,其主要特征是胎盘附着在子宫下段或靠近宫颈区域。
具体来说,该异常情况的胎盘位置低于胎先露部分,涉及到四个主要类别的分区,包括完全性、部分性、边缘性和低置类型。
完全性前置胎盘:完整遮挡宫颈内口,形成胎儿出生通道的障碍。
部分性前置胎盘:部分遮盖宫颈内口,情况较完全性略轻。
边缘性前置胎盘:胎盘接近宫颈内口但不超过,属于前置胎盘的较轻形态。
低置胎盘:距宫颈内口不足2厘米,相对安全,但仍需警惕。
前置胎盘的产生与多种因素有关,其中包括:年纪增长:35岁以上孕妇更易出现。
多次生育历史。
手术影响,如历史剖宫产手术等。
不良生活习惯和药物使用。
(二)胎盘早剥胎盘早剥是指在孕妇怀孕20周之后,胎儿尚未娩出的情况下,胎盘的部分或全部组织从子宫壁提前剥离的现象。
此状况与胎盘位置正常不同,表现为胎盘与子宫壁的早期分离。
胎盘早剥的临床表现可以从轻微到严重:阴道出血:出血通常为暗红色,量可能较多。
腹部及腰部疼痛:疼痛感可能随剥离面积及胎盘后积血量的增多而加剧。
胎盘早剥的具体原因尚未完全清楚,可能的诱因包括:母体疾病:如高血压、糖尿病等。
外伤:如腹部挫伤。
先前剖宫产史:可能增加风险。
母体年龄和多胎妊娠:也可能与胎盘早剥有关。
二、前置胎盘和胎盘早剥的区别1.病因与发病机制的不同:前置胎盘:此情况下,胎盘植入子宫下段,而非侧壁的正常部位。
这一状况的形成缓慢,可能与母体的年龄、疾病史和手术历史等因素有关。
往往没有明确的诱因,症状也不明显。
胎盘早剥:相对来说,胎盘早剥的发病急促,可能是由其他健康问题如妊高症或外伤等引起。
胎盘与子宫壁的分离通常突然发生,导致严重的疼痛和出血。

超声诊断前置胎盘和胎盘早剥的临床分析
前置胎盘是指胎盘位于子宫颈内口前方,覆盖了部分或全部子宫颈内口。
临床上,前置胎盘的主要症状是产妇自觉性阴道流血。
超声检查是明确诊断前置胎盘的可靠方法。
超声影像显示胎盘前置的特点是:胎盘的边缘与子宫壁成钝角,胎盘覆盖部分或全部子宫颈内口,子宫颈前倾变形等。
超声检查还可以排除其他可引起阴道流血的疾病,如胎盘早剥和胎儿死亡等。
胎盘早剥是指胎盘早期(孕20周以后)游离于子宫壁,早于剧痛或伴随出血。
胎盘早剥的危害性很大,可导致胎儿窒息、死亡,还可能引发产妇大出血、休克等严重并发症。
临床上,胎盘早剥表现为腹痛、子宫紧张和出血等症状。
超声检查是诊断胎盘早剥的重要手段。
正常情况下,胎盘呈现为紧贴子宫壁的特点。
胎盘早剥的超声影像表现是胎盘与子宫壁分离,胎盘呈现为内部渐进性回声增强,子宫壁与胎盘分离处呈现为无回声带或回声增强。
超声检查还可以评估胎儿的状况,如胎心监测、胎儿生命体征等。
通过超声诊断前置胎盘和胎盘早剥,可以帮助医生准确判断疾病的类型和程度,并采取相应的治疗措施。
对于前置胎盘,产妇需要尽早住院,根据具体情况选择顺产还是剖宫产。
对于胎盘早剥,需要立即处理,如及时剖宫产、输血等救治措施。
超声诊断能够提供全面的信息,帮助医生制定最佳治疗方案,保护母婴的生命安全。


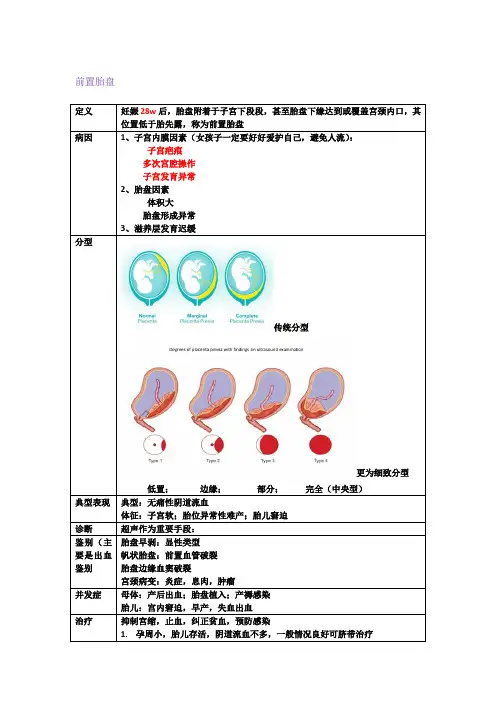
前置胎盘
3、滋养层发育迟缓
传统分型
更为细致分型低置;边缘;部分;完全(中央型)
典型:无痛性阴道流血
胎盘早剥
10.易栓症
A.隐性剥离/内出血(Concealed abruption):胎盘边缘仍附着于子宫壁,或胎先露固定于骨盆入口,血液积聚于胎盘与子宫壁之间
B.显性剥离出血(Revealed abruption):血液冲开胎盘边缘,并沿胎膜与子宫壁间经宫颈管向外流出
C.混合型出血(Mixed bleeding):当内出血达到一定程度时,血液终会冲开胎盘边缘及胎膜而外流
子宫胎盘卒中uteroplacengtl apoplexy:胎盘后血肿压力增高,血流侵入子宫肌。

临床医学知识库:妇产科学之前置胎盘和胎盘早剥考点鉴别临床医学妇产科学是医疗卫生事业单位招聘考试中,要求理解性记忆较高的内容,其中前置胎盘和胎盘早剥是常考的知识点之一。
今天帮助大家梳理相关内容,以便大家更好地复习和记忆。
(一)前置胎盘前置胎盘的定义是正常胎盘附着于子宫体部的后壁、前壁或侧壁。
妊娠28周后若胎盘附着于子宫下段,甚至胎盘下缘达到或覆盖子宫颈内口处,其位置低于胎儿先露部时,称为前置胎盘。
多见于经产妇及多产妇。
前置胎盘的临床表现:妊娠晚期或临产时,发生无诱因、无痛性反复阴道流血是前置胎盘的主要症状,偶有发生于妊娠20周左右者。
前置胎盘的处理措施:制止出血、纠正贫血和预防感染。
1.期待疗法适用于妊娠34周或估计胎儿体重小于2000g,阴道流血量不多,孕妇全身情况良好,胎儿存活者。
2.终止妊娠适用于入院时出血性休克者,或期待疗法中发生大出血或出血量虽少,但妊娠已近足月或已临产者。
剖宫产术是主要手段。
(二)胎盘早剥胎盘早剥的定义是:妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离,称为胎盘早期剥离,简称胎盘早剥。
临床特点:妊娠晚期突然发生的腹部持续性疼痛,伴有或不伴有阴道流血。
根据胎盘剥离面的大小和出血量多少可分为:纠正休克、及时终止妊娠是处理胎盘早剥的原则。
1.纠正休克开放静脉通道,迅速补充血容量,改善血液循环。
2.及时终止妊娠一旦确认Ⅱ型或Ⅲ型胎盘早剥,应及时终止妊娠。
3.并发症处理(1)凝血功能障碍:迅速终止妊娠、阻断促凝物质继续进入母血循环的基础上,纠正凝血功能障碍。
(2)肾衰竭:患者尿量30ml/h,提示血容量不足,应及时补充血容量。
(3)产后出血:胎儿娩出后立即给予缩宫素。


前置胎盘【病史采集】定义:妊娠满28周后,若胎盘附着于子宫下段、下缘达到或覆盖宫颈内口,位置低于胎先露部,称为前置胎盘。
胎盘位于子宫下段,胎盘边缘极为接近但未达到宫颈内口,称为低置胎盘。
1.妊娠晚期或临产时,突然发生无诱因、无痛性反复阴道流血,出血早,量多者完全性前置胎盘可能性大;2.部分病人有孕前刮宫,生殖器炎症病史;【体格检查】1.全身检查:注意有无贫血体征,失血状态与失血量一致;2.产科检查:胎头高浮,耻骨联合上方有时可听及胎盘血管杂音,失血过多者可出现胎儿宫内窘迫。
【辅助检查】1.化验检查:血常规、血型、出凝血时间,失血过多者行DIC有关检查;2.器械检查:B超检查,应注意结合妊娠周数,妊娠34周前B超检查发现胎盘位置低置者不作前置胎盘诊断;3.特殊检查:禁忌肛查和灌肠,必要时在终止妊娠前,为明确诊断并决定分娩方式的情况下,可在具备输液、输血及手术的条件下行阴道窥诊及穹窿部扪诊,产后检查胎盘及胎膜,胎膜破口距胎盘边缘<7cm则为部分性前置胎盘。
【诊断及鉴别诊断】根据典型之产前无痛性反复阴道流血病史,结合阴道检查,B超检查及产后胎盘、胎膜检查即可确诊,需注意与下列疾病鉴别:1.胎盘早期剥离;2.帆状胎盘前置血管破裂;3.胎盘边缘血窦破裂;4.宫颈出血性疾病如息肉、糜烂,宫颈癌等。
【治疗原则】1.配血备用,必要时抢救休克;2.期待疗法,适用于妊娠<34周或胎儿体重估计<2000g,阴道出血不多,产妇一般情况良好,胎儿存活者。
方法:绝对卧床,观察出血量,抑制子宫收缩、镇静、止血、纠正贫血、预防性应用抗生素、促胎儿生长及肺成熟;3.适时终止妊娠(1)经阴道分娩仅适用于边缘性前置胎盘,枕先露、流血不多,产妇一般情况良好,宫口已开,估计在短时间内能结束分娩者;(2)剖宫产是目前处理前置胎盘的主要手段,适用于完全性前置胎盘,活动性阴道出血量多,不能短时间内结束分娩或反复少量出血、及胎龄>37周、胎儿存活者;4.防治产后出血,及时应用子宫收缩剂,手法按摩子宫,热盐水纱布局部压迫等均为有效,发生胎盘植入者,需行子宫切除术;5.纠正贫血、预防感染。
胎盘早剥前置胎盘定义妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离。
孕28周后若胎盘附着于子宫下端,甚至胎盘下缘达到或覆盖宫颈内口处,其位置低于胎儿的先露部发病发病急,有诱因,常伴妊高症慢,无诱因腹痛剧烈无阴道流血有内出血,失血征与外出血不成正比仅外出血,反复出现,失血征与外出血成正比并发症DIC,产后出血,AFR产后出血,产后感染子宫硬如板状,有压痛,宫底升高,大于孕周子宫软,无压痛,大小与孕周相符胎位胎心查不清清楚阴道检查宫口无胎盘组织有胎盘组织B超胎盘后有液性暗区胎盘低于先露部胎盘检查有凝血块压迹无凝血块压迹,胎膜破口与胎盘边缘距离小于7CM。