内分泌科个病种临床路径简介
- 格式:doc
- 大小:146.50 KB
- 文档页数:29


【内分泌科临床路径大全】垂体催乳素瘤临床路径(2011年版)一、垂体催乳素瘤临床路径标准住院流程(一)适用对象。
第一诊断为垂体催乳素瘤(ICD–10:D35.2 M82710/0).(二)诊断依据。
根据《协和内分泌代谢学》(史轶蘩主编,科学出版社,1999年,第一版)、《Williams textbook of endocrinology》(Wilson JD主编,Harcourt Publishers Limited,1998年,第九版)和《临床诊疗指南–内分泌学分册》(中华医学会编著,人民卫生出版社)。
1.性腺功能减退和泌乳:女性表现为月经紊乱或闭经,男性表现为性功能低减。
部分患者可合并泌乳或触发泌乳.2.垂体腺瘤压迫周围组织的临床表现:如头疼、视野缺损;部分患者合并其他垂体功能减低的临床表现.3.血清学测定催乳素水平显著升高.4。
鞍区MRI提示垂体有占位性病变。
5.除外其他垂体疾病以及原发性甲状腺功能减退症、生理性、药理性催乳素水平的升高。
(三)选择治疗方案的依据。
根据《协和内分泌代谢学》(史轶蘩主编,科学出版社,1999年,第一版)、《Williams textbook of endocrinology》(Wilson JD主编,Harcourt Publishers Limited,1998年,第九版)和《临床诊疗指南–内分泌学分册》(中华医学会编著,人民卫生出版社).1.药物治疗:溴隐亭为首选药物。
溴隐亭治疗适用于:对溴隐亭敏感、无不可耐受及不良反应的患者.对溴隐亭不耐受或治疗效果不佳者可选用其他多巴胺受体激动剂。
不适用药物治疗情况:肝肾功能异常、对药物治疗不敏感或不能耐受其副作用.2.手术治疗:大腺瘤及出现肿瘤压迫症状、各种原因不能坚持药物治疗以及药物治疗效果不佳者。
3。
放疗或伽马刀治疗:不作为一线治疗.适用于不能耐受药物及手术治疗或手术后辅助治疗患者。
(四)标准住院日为10–14天。

Graves病临床路径(2009年版)一、Graves病临床路径标准住院流程(一)适用对象。
第一诊断为Graves病(弥漫性甲状腺肿伴甲状腺功能亢进症)(ICD-10:E05.0)(二)诊断依据。
根据《临床治疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2009年),《临床技术操作规范-内分泌及代谢性疾病分册》(中华医学会编著,人民军医出版社,2009年),《中国甲状腺疾病诊治指南》(中华医学会内分泌学会,2008年)1.临床表现:有甲状腺毒症。
2.体征:心率加快,甲状腺肿大(可伴血管杂音),手震颤,甲状腺相关眼病表现,胫前粘液性水肿或类杵状指等。
3.实验室检查:血清游离甲状腺激素(FT4和FT3)水平增加,血清超敏促甲状腺素(sTSH)水平降低,血清促甲状腺素受体抗体(TS-Ab)阳性,和/或摄131I率升高。
(三)选择治疗方案的依据。
根据《临床治疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2009年),《临床技术操作规范-内分泌及代谢性疾病分册》(中华医学会编著,人民军医出版社,2009年),《中国甲状腺疾病诊治指南》(中华医学会内分泌学会,2008年)1.抗甲状腺药物治疗:适用于病情轻,甲状腺轻、中度肿大的甲亢病人。
妊娠甲亢、年老体弱或合并严重心、肝、肾疾病不能耐受手术者均宜采用药物治疗。
2.甲状腺手术:手术治疗一定要在患者的甲亢病情被控制的情况下进行。
3.同位素131I治疗:妊娠和哺乳期妇女禁忌。
(四)临床路径标准住院日为≤20天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:E05.0 Graves病(弥漫性甲状腺肿伴甲状腺功能亢进症)疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院期间检查项目。
1.必需的检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血沉;(3)血清TT4、TT3、FT4 、FT3、sTSH、TRAb、TGAb、TPOAb;(4)131I摄取率;(5)胸片、心电图、甲状腺B超。


24个专业104个病种中医临床路径中医临床路径是指在中医临床实践中,根据不同病种的特点和临床经验,制定的一种临床操作方法和治疗方案。
中医临床路径的制定旨在统一诊疗标准,提高诊疗效果,减少误诊、漏诊和过度治疗的可能性,同时为医生和患者提供参考依据。
目前,中医临床路径已经应用于多个专业,并覆盖了104个病种。
这些病种涉及到内科、外科、妇产科、儿科、骨伤科等多个领域。
下面将介绍其中24个专业涉及的一些病种及其中医临床路径。
1. 内科专业:1.1 心血管系统疾病:高血压、冠心病、心力衰竭等;1.2 呼吸系统疾病:慢性支气管炎、哮喘、肺结核等;1.3 消化系统疾病:胃溃疡、胆囊炎、慢性肝炎等;1.4 内分泌系统疾病:糖尿病、甲状腺功能亢进等。
2. 外科专业:2.1 外科创伤病:骨折、脱位、切割伤等;2.2 外科感染病:蜂窝组织炎、脓肿等;2.3 外科性肿瘤病:乳腺癌、胃癌、结直肠癌等。
3. 妇产科专业:3.1 妇科炎症病:阴道炎、宫颈炎、盆腔炎等;3.2 妇科肿瘤病:卵巢癌、子宫肌瘤等;3.3 孕产期并发症:妊娠高血压综合征、胎盘早剥等。
4. 儿科专业:4.1 儿科感染病:上呼吸道感染、腹泻、水痘等;4.2 儿科消化系统病:胃食管反流病、消化不良等;4.3 儿科呼吸系统病:肺炎、哮喘等。
5. 骨伤科专业:5.1 骨科创伤病:骨折、半月板损伤等;5.2 骨科综合病:骨质疏松、颈椎病等。
除了上述提到的病种,还有一些其他的专业和病种也有相应的中医临床路径。
例如眼科专业的青光眼、白内障等;耳鼻喉科专业的中耳炎、鼻窦炎等;皮肤科专业的湿疹、银屑病等。
中医临床路径的制定一般包括以下几个步骤:首先,收集和整理相关病种的临床资料,包括病程表现、相关检查指标等;其次,通过专家组讨论,制定出具体的诊断和治疗标准;然后,将制定好的中医临床路径应用于具体患者身上,观察疗效并不断完善;最后,通过实践总结,不断修订和优化中医临床路径。

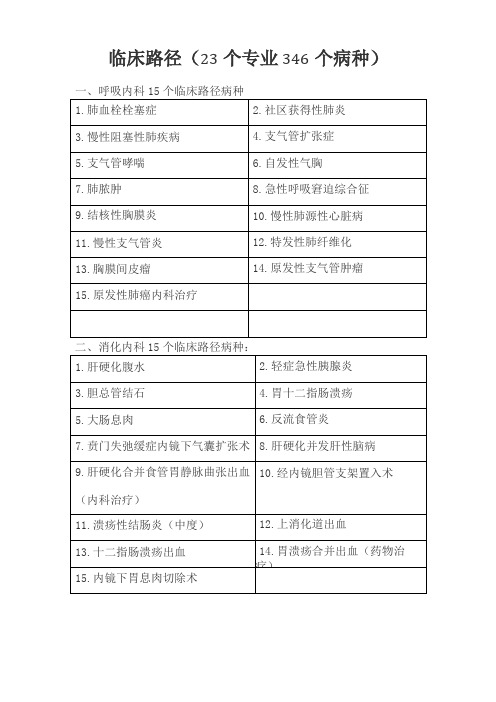
临床路径(23个专业346个病种)一、呼吸内科15个临床路径病种
二、消化内科15个临床路径病种:
四、心血管内科16个临床路径病种
六、肾内科10个临床路径病种
七、内分泌
10个临床路径病种
九、神经外科18个临床路径病种
十、骨科26个临床路径病种
卜一、泌尿外科12个临床路径病种
十二、胸外科16个临床路径病种
十三、心血管外科13个临床路径病种
十四、妇科5个临床路径病种
十五、产科10个临床路径病种
十七、小儿外科16个临床路径病种
十八、眼科13个临床路径病种
十九、耳鼻喉科15个临床路径病种
二十、口腔科16个临床路径病种
卜一、皮肤性病科11个临床路径病种
二十二、肿瘤科15个临床路径病种
二十三、精神科5个临床路径病种。


消渴病(2型糖尿病)中医临床路径消渴病(2型糖尿病)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为消渴病(TCD编码:BNV060)。
西医诊断:第一诊断为 2型糖尿病(ICD-10编码:E11.902)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照中华中医药学会《糖尿病中医防治指南》(ZYYXH/T3.1~3.15—2007)。
(2)西医诊断标准:《中国2型糖尿病防治指南》参考中华医学会糖尿病分会(2007年)。
2.证候诊断参照中华中医药学会《糖尿病中医防治指南》(2007年)和“国家中医药管理局‘十一五’重点专科协作组消渴病(2型糖尿病)诊疗方案”。
具体证候诊断:(1)主证①肝胃郁热证②胃肠实热证③脾虚胃热证④上热下寒证⑤阴虚火旺证⑥气阴两虚证⑦阴阳两虚证(2)兼证①瘀证②痰证③湿证④浊证(三)治疗方案的选择参照中华中医药学会糖尿病分会《糖尿病中医防治指南》(2007年)和“国家中医药管理局‘十一五’重点专科协作组消渴病(2型糖尿病)诊疗方案”。
1.诊断明确,第一诊断为消渴病(2型糖尿病)。
2.患者适合并接受中医为主的综合治疗。
(四)建议标准住院日≤14天。
(五)进入路径标准1.第一诊断必须符合消渴病(TCD编码:BNV060)和 2型糖尿病(ICD-10编码:E11.902)。
2.达到住院标准:符合《糖尿病的入院指南》者。
3.当患者同时具有其他疾病,如在住院期间不需特殊处理也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)入院急查:全血细胞分析+血型,血肝肾功能和电解质,心肌酶谱,肌钙蛋白I,血酮体、血乳酸、血常规、尿常规、粪常规、干化学血糖快速定量。
测量身高、体重、BMI、血压等指标。
(2)全天毛细血管血糖谱(三餐前、三餐后 2小时、睡前、必要检测夜间 0时、凌晨 3时等时间点的血糖),动态血糖监测。

2型糖尿病的临床护理路径科别:内分泌科床号:姓名:性别:年龄:住院号:住院第1天 2015年月日一、护理评估□建立入院病历□带腕带、卫生处置、更换病号服□测量T、P、R、BP,血糖,体重(病情允许)□入院护理评估□专科评估:口干□多饮□多食□多尿□消瘦□乏力□皮肤瘙痒□四肢酸麻□其他□二、护理或治疗处置□T、P、R、BP □巡视观察□采集血标本□药敏试验□皮下注射胰岛素□血糖监测□静脉输液□口服给药□了解各项检查结果,如有异常及时与医生沟通三、活动与体位□病区内活动四、护理安全指导□环境介绍□住院须知□负责医生□责任护士□跌倒或坠床预防□压疮预防□烫伤预防□心理护理□生活护理□健康教育□备好糖块、饼干,在发生低血糖时食用五、饮食□糖尿病饮食□低脂饮食□低盐饮食□次日需空腹化验、检查,应20:00后禁食,0:00后禁饮水□糖耐量检查需空腹10小时以上,暂停前一天晚间长效胰岛素注射一次护士签字:第1页2型糖尿病的临床护理路径科别:内分泌科床号:姓名:性别:年龄:住院号:住院第2天 2015年月日一、护理或治疗处置□巡视观察□晨空腹采集血、尿、便、痰等标本□糖耐量试验和同步胰岛素或C肽释放试验□完善心电图、眼底检查、胸部X线、腹部及泌尿系超声等相关检查□医嘱相关治疗、处置执行及指导□静脉输液□皮下注射胰岛素□血糖监测□口服给药□了解各项检查结果,如有异常及时与医生沟通二、活动与体位□病区内活动三、健康教育指导□营养师讲解糖尿病饮食,制定食谱□告知糖尿病的典型症状及注意事项□指导使用胰岛素或胰岛素泵的护理方法□低血糖的症状及处理方法□指导保持皮肤清洁□保持病室空气流通,开窗通风每日1-2次□避免受凉及劳累,保证充足睡眠□心理与生活护理四、饮食□糖尿病饮食□低脂饮食□低盐饮食□其他护士签字:第2页2型糖尿病的临床护理路径科别:内分泌科床号:姓名:性别:年龄:住院号:住院第3-8天 2015年月日一、护理或治疗处置□巡视观察□血糖监测□皮下注射胰岛素□口服给药□用药后反应□完善相关检查□静脉输液□糖尿病慢性并发症相关检查,相关科室会诊□了解各项检查结果,如有异常及时与医生沟通二、活动与体位□病区内活动三、健康教育指导□尿微量蛋白试验方法及注意事项□指导病人/家属学习和掌握胰岛素皮下注射方法及护理□病人正确服用降糖药物□糖尿病病人应合理饮食□糖尿病病人如何运动四、饮食□糖尿病饮食□低脂饮食□低盐饮食□其他护士签字:第3页2型糖尿病的临床护理路径科别:内分泌科床号:姓名:性别:年龄:住院号:住院第9-出院前1天 2015年月日一、护理或治疗处置□巡视观察□血糖监测□皮下注射胰岛素□口服给药□用药后反应□完善相关检查□静脉输液□了解各项检查结果,如有异常及时与医生沟通二、活动与体位□病区内活动三、健康教育指导□告知病人糖尿病病情控制目标□糖尿病并发症的自我管理的宣教□糖尿病足监测及护理指导□食物交换的演示□强化自我管理知识五、饮食□糖尿病饮食□低脂饮食□低盐饮食□其他护士签字:第4页新乡市第一人民医院2型糖尿病的临床护理路径科别:内分泌科床号:姓名:性别:年龄:住院号:出院日 2015年月日一、护理或治疗处置□巡视观察□血糖监测□皮下注射胰岛素□口服给药□用药后反应□完善相关检查□静脉输液二、活动与体位□病区内活动三、护理指导□出院健康指导□出院用药指导□提高自护能力□心理护理□出院流程指导、协助办理出院手续□定期来院复查□科室联系卡、急救卡交给患者四、饮食□糖尿病饮食□低脂饮食□低盐饮食□其他护士签字:护士长签字:第5页。

24个专业104个病种中医临床路径中医临床路径作为一种全面系统的治疗方法,在治疗疾病方面一直有着独特的优势。
通过分析病情、确立诊断、选择合适的治疗方法以及跟踪评估治疗效果,中医临床路径能够为患者提供科学、规范、个性化的医疗服务。
本文将介绍24个专业和104个病种的中医临床路径,帮助患者更好地理解和应用中医治疗。
专业一:消化内科1. 消化不良:中医临床路径主要采用草药治疗,同时结合饮食调理和穴位按摩等辅助方法,调整胃肠功能。
2. 胃炎:中医临床路径主要以清热解毒、护胃止痛为主要治疗原则,配合针灸和推拿等物理治疗方法。
3. 胃溃疡:中医临床路径注重草药治疗,同时辅以针灸和中药外治等方法,既可以缓解疼痛,又可以促进溃疡的愈合。
专业二:呼吸内科1. 支气管炎:中医临床路径重视疏风散寒、润肺止咳的治疗原则,通过草药治疗和中药蒸汽吸入等方法,缓解炎症症状。
2. 慢性阻塞性肺疾病(COPD):中医临床路径结合草药调理、针灸和推拿等方法,改善呼吸道通畅,提高患者的肺功能。
专业三:内分泌科1. 糖尿病:中医临床路径以调节气血、养阴生津为治疗原则,通过草药治疗和针灸等方法,帮助控制血糖水平。
2. 甲状腺功能减退症(低下症):中医临床路径注重草药调理和针灸治疗,通过调理脏腑功能,改善甲状腺功能。
专业四:外科1. 骨折:中医临床路径主要以草药外治、针灸和推拿为主要治疗方法,促进骨骼愈合和缓解疼痛。
2. 慢性脊柱疾病:中医临床路径结合中药调理、针灸和理疗等方法,减轻脊柱疾病的症状,并改善患者的生活质量。
专业五:泌尿科1. 慢性肾炎:中医临床路径主要以草药调理、针灸和推拿为主要治疗方法,调节肾脏功能,减轻肾炎症状。
2. 肾结石:中医临床路径通过草药治疗和推拿按摩等方法,帮助患者排出结石,缓解尿路疼痛。
专业六:心血管科1. 心绞痛:中医临床路径注重草药调理和针灸治疗,通过舒肝解郁、活血化瘀,缓解心绞痛症状。
2. 高血压:中医临床路径以草药治疗和针灸调理为主,通过调整气血平衡,控制血压水平。

1型糖尿病临床路径(2009年版)一、1型糖尿病临床路径标准住院流程(一)适用对象。
第一诊断为1型糖尿病(不伴急性并发症)(ICD-10 : E10.2-E10.9)(二)诊断依据。
根据《临床治疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2009年),《临床技术操作规范-内分泌及代谢性疾病分册》(中华医学会编著,人民军医出版社,2009年),《WHO^断标准及中国糖尿病防治指南》(2007年)1. 达到糖尿病诊断标准。
2. 具备1型糖尿病特点:(1)通常年轻起病,起病迅速,症状明显,中度至重度的临床症状,包括体重下降、多尿、烦渴、多饮、体型消瘦、酮尿或酮症酸中毒等。
(2)空腹或餐后的血清C肽水平低或缺乏;可出现免疫标记:胰岛素自身抗体(IAA)、胰岛细胞抗体(ICA)、谷氨酸脱羧酶抗体(GAD、胰岛抗原抗体(IA-2 );需要胰岛素治疗;可伴有其他自身免疫性疾病。
3. 分型:(1)免疫介导(1A型);(2)特发性(1B型)。
(三)选择治疗方案的依据。
根据《临床治疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2009年),《临床技术操作规范-内分泌及代谢性疾病分册》(中华医学会编著,人民军医出版社,2009年),《WHO^断标准及中国糖尿病防治指南》(2007年)1. 糖尿病宣传教育和管理。
2. 饮食疗法。
3. 运动疗法。
4. 自我血糖监测、低血糖事件评估。
5. 体重、尿酮体监测及并发症检测。
6. 胰岛素强化治疗及联合口服药物治疗。
(四)标准住院日一般为 <20天。
(五)进入路径标准。
1. 第一诊断必须符合ICD-10 : E10.2- E10.9 1型糖尿病(不伴急性并发症)疾病编码。
2. 当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院期间检查项目。
1. 必需的检查项目:(1)血常规、尿常规+酮体、大便常规;(2)全天毛细血管血糖谱(三餐前、三餐后2小时、睡前、必要时0点、3AM等);(3)肝肾功能、电解质、血脂;(4)胸片、心电图、腹部及妇科B超;(5)糖化血红蛋白(HbAlc),胰岛B细胞自身抗体(ICA、GAD,口服糖耐量试验和同步C肽释放试验(病情允许时);(6)并发症相关检查(新诊断糖尿病和病程超过5年定期复诊者):尿蛋白/肌酐、24h尿蛋白定量、眼底检查、神经传导速度、超声心动图、颈动脉和下肢血管彩超等。


临床路径-内分泌科3原发性醛固酮增多症临床路径(2010年版)一、原发性醛固酮增多症临床路径标准住院流程(一)适用对象。
第一诊断为原发性醛固酮增多症(ICD-10:E26.0)。
(二)诊断依据。
根据《临床诊疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2005年)、《原发性醛固酮增多症病人的病例检测、诊断和治疗:内分泌学会临床实践指南》(欧洲内分泌学会、欧洲高血压学会、国际内分泌学会、国际高血压学会和日本高血压学会,2008年)。
1.临床表现:中重度高血压(Ⅱ-Ⅲ级,血压>160/100mmHg),出现药物抵抗或者合并阵发性肌无力、肌麻痹、多尿、多饮等症状。
2.辅助检查(1)血钾:一般在2–3mmol/L,常呈持续性,但约有半数的患者血钾在正常范围。
(2)尿钾:尿钾排泄量增高(>20mmol/24h),尤在低血钾时,尿钾仍在25mmol/24h以上。
(3)血、尿醛固酮:血、尿醛固酮水平增高是本病的特征性表现。
患者普食,在没有服用或停用醛固酮受体阻滞剂大于1周的情况下,早晨空腹卧位取血,然后起床立位2h 后再取血。
血浆醛固酮(卧位)>10ng/dl和/或(立位)>15ng/dl。
尿醛固酮排泄≥12μg/24h。
(4)血醛固酮/肾素比值(ARR):血浆醛固酮(ng/dl)/肾素活性(ng/ml/h)比值<25,原发性醛固酮增多症可能性小;25–50可疑;>50可能性大。
目前认为,ARR测定只是一种筛查试验,低ARR(<25)排除原发性醛固酮增多症比较可靠,对于ARR增高(>25)的患者来说,特异性差,需要进一步进行证实试验。
(5)证实试验:原发性醛固酮增多症证实试验的基本原理是在肾素-血管紧张素系统被充分抑制的前提下,除原发性醛固酮增多症仍然存在醛固酮自主分泌外,其他生理或病理状况下产生的醛固酮均被明显抑制。
目前在临床上常用的证实试验有口服高盐负荷试验、静脉盐水负荷试验、氟氢可的松抑制试验和卡托普利激发试验。

1型糖尿病临床路径(2009年版)一、1型糖尿病临床路径标准住院流程(一)适用对象。
第一诊断为1型糖尿病(不伴急性并发症)(ICD-10:E10.2- E10.9)(二)诊断依据。
根据《临床治疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2009年),《临床技术操作规范-内分泌及代谢性疾病分册》(中华医学会编著,人民军医出版社,2009年),《WHO诊断标准及中国糖尿病防治指南》(2007年)1.达到糖尿病诊断标准。
2.具备1型糖尿病特点:(1)通常年轻起病,起病迅速,症状明显,中度至重度的临床症状,包括体重下降、多尿、烦渴、多饮、体型消瘦、酮尿或酮症酸中毒等。
(2)空腹或餐后的血清C肽水平低或缺乏;可出现免疫标记:胰岛素自身抗体(IAA)、胰岛细胞抗体(ICA)、谷氨酸脱羧酶抗体(GAD)、胰岛抗原抗体(IA-2);需要胰岛素治疗;可伴有其他自身免疫性疾病。
3.分型:(1)免疫介导(1A型);(2)特发性(1B型)。
(三)选择治疗方案的依据。
根据《临床治疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2009年),《临床技术操作规范-内分泌及代谢性疾病分册》(中华医学会编著,人民军医出版社,2009年),《WHO诊断标准及中国糖尿病防治指南》(2007年)1.糖尿病宣传教育和管理。
2.饮食疗法。
3.运动疗法。
4.自我血糖监测、低血糖事件评估。
5.体重、尿酮体监测及并发症检测。
6.胰岛素强化治疗及联合口服药物治疗。
(四)标准住院日一般为≤20天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:E10.2- E10.9 1型糖尿病(不伴急性并发症)疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院期间检查项目。
1.必需的检查项目:(1)血常规、尿常规+酮体、大便常规;(2)全天毛细血管血糖谱(三餐前、三餐后2小时、睡前、必要时0点、3AM等);(3)肝肾功能、电解质、血脂;(4)胸片、心电图、腹部及妇科B超;(5)糖化血红蛋白(HbA1c),胰岛β细胞自身抗体(ICA、GAD),口服糖耐量试验和同步C肽释放试验(病情允许时);(6)并发症相关检查(新诊断糖尿病和病程超过5年定期复诊者):尿蛋白/肌酐、24h尿蛋白定量、眼底检查、神经传导速度、超声心动图、颈动脉和下肢血管彩超等。
2.根据患者病情可选的检查项目:(1)血气分析,糖化血清蛋白(果糖胺),胰岛β细胞自身抗体(IAA、IA-2等),行动态血糖监测(血糖未达标和/或血糖波动较大者);(2)相关免疫指标(血沉、CRP、RF、免疫球蛋白全套、补体全套、ANA和ENA),自身抗体(抗甲状腺、抗肾上腺、抗卵巢、抗甲状旁腺抗体等),内分泌腺体功能评估(甲状腺、肾上腺、性腺、甲状旁腺、垂体)。
(七)选择用药。
1.胰岛素治疗方案选择及剂量调整:(1)餐前短效(或速效)和睡前中效(长效或长效类似物)胰岛素方案;(2)三餐前短效和早晚餐前中效胰岛素方案;(3)预混胰岛素注射方案;(4)胰岛素泵持续皮下胰岛素注射。
2.口服降糖药:二甲双胍、葡萄糖苷酶抑制剂(18岁以下不宜使用)。
3.对症治疗。
(八)出院标准。
1.治疗方案确定,血糖控制达标或血糖趋于稳定。
2.患者得到基本技能培训并学会自我血糖监测。
3.完成相关并发病的检查。
4.没有需要住院处理的并发症和/或合并症。
(九)变异及原因分析。
1.出现急性并发症(低血糖昏迷、高渗性昏迷、酮症酸中毒、乳酸酸中毒等),则按相应路径或指南进行救治,退出本路径。
2.合并妊娠或伴有增加控制血糖难度的合并症,延长住院时间,则按相应路径或指南进行治疗。
3.若必须同时服用对血糖或降糖药物有影响的药物,或患者对胰岛素制剂、降糖药物有过敏情况时,导致住院时间延长、住院费用增加。
4.出现严重的糖尿病慢性并发症(糖尿病肾病、眼部、心血管、神经系统并发症、皮肤病变、糖尿病足),或合并感染,导致住院时间延长、住院费用增加。
二、1型糖尿病临床路径表单适用对象:第一诊断为1型糖尿病(ICD-10:E10.2- E10.9)患者姓名:性别:年龄:门诊号:住院号:住院日期:年月日出院日期:年月日标准住院日:≤20天时间住院第1天住院第2-10天住院第10-20天(出院日)主要诊疗工作□询问病史及体格检查□完成病历书写□开化验单□上级医师查房与病情评估□初步确定治疗方案□监测血糖谱或行动态血糖监测□上级医师查房□完成相关科室会诊□复查相关异常检查□注意病情变化□确定胰岛素注射方案,调整胰岛素剂量□上级医师查房,明确是否出院□完成出院记录、病案首页、出院证明书等,向患者交代出院后的注意事项和复诊日期重点长期医嘱:□长期医嘱:□出院医嘱:□医嘱内科护理常规□二级护理□糖尿病饮食□全天血糖谱□初步设定多次胰岛素注射或胰岛素泵治疗的基础剂量及餐前胰岛素剂量临时医嘱:□血常规、尿常规、大便常规及尿酮体□肝肾功能、电解质、血脂□糖化血红蛋白、胰岛β细胞自身抗体□并发症相关检查□胸片、心电图、腹部及妇科B超□血气分析、态血糖监测(必要时)同前□调整胰岛素剂量□降糖药临时医嘱:□口服糖耐量试验和同步C肽释放试验□加测凌晨0AM,3AM毛细血管血糖(必要时)并发症相关检查□免疫指标、其他自身抗体、内分泌腺功能评估(必要时)□并发症的相关处理出院带药□门诊随诊主要护理工作□介绍病房环境、设施和设备□入院护理评估□糖尿病及其并发症宣教□胰岛素注射方法培训□血糖监测培训□营养及运动培训□病情观察□指导患者办理出院手续病情变异□无□有,原因:1.2.□无□有,原因:1.2.□无□有,原因:1.2.2.无糖尿病症状者,需满足以上三项标准中的两项。
(三)治疗方案的选择及依据。
根据《2007年版中国糖尿病防治指南》(中华医学会糖尿病分会,2007年)等1.一般治疗:(1)糖尿病知识教育;(2)饮食治疗;(3)运动疗法。
2.药物治疗:(1)口服降糖药治疗;(2)胰岛素治疗。
(四)标准住院日为≤14天。
(五)进入路径标准。
1.第一诊断必须符合2型糖尿病ICD-10︰E11.2- E11.9疾病编码。
2.除外1型糖尿病、妊娠糖尿病、特殊类型糖尿病及其他因素所导致的血糖升高。
3.达到住院标准:符合糖尿病诊断标准,并经临床医师判断需要住院治疗。
4.当患者同时具有其他疾病诊断,如在住院期间不需特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院期间检查项目。
1.入院后所必需进行的检查项目:(1)血常规、尿常规(包括酮体)、大便常规;(2)全天毛细血管血糖谱(三餐前、三餐后2小时、睡前、必要时0点、3AM等),动态血糖监测(血糖未达标和/或血糖波动较大者);(3)肝肾功能、血脂、电解质、血粘度;(4)糖化血红蛋白(HbA1c)和糖化血清蛋白(果糖胺);(5)口服糖耐量试验和同步胰岛素或C肽释放试验;(6)胸片、心电图、腹部B超。
2.并发症相关检查:尿蛋白/肌酐、24h尿蛋白定量、眼底检查、神经传导速度、心脏超声、颈动脉和下肢血管彩超等。
3.根据患者病情需要可增加以下检查项目:(1)ICA、IAA、GAD、IA-2自身抗体测定,血乳酸;(2)24h动态血压监测,运动平板试验、心肌核素检查、冠脉CTA或冠状动脉造影;(3)震动觉和温度觉测定、10g尼龙丝压力检查、踝肱比检查;(4)肿瘤指标筛查,感染性疾病筛查。
(七)选择用药。
1.降血糖药物:口服降糖药、胰岛素或胰岛素类似物。
2.针对伴发疾病治疗的药物:降压药、调脂药、抗血小板聚集、改善微循环药物等。
3.对症治疗药物:根据患者情况选择。
(八)出院标准。
1.患者得到基本技能培训并学会自我血糖监测。
2.降糖治疗方案确定,血糖控制达标或血糖趋于稳定,无低血糖事件发生。
3.完成相关并发症的检查并开始对症治疗。
4.没有需要住院处理的并发症和/或合并症。
(九)变异及原因分析。
1.出现急性并发症(低血糖昏迷、高渗性昏迷、酮症酸中毒、乳酸酸中毒等),则按相应路径或指南进行救治,退出本路径。
2.合并妊娠或伴有增加控制血糖难度的合并症,延长住院时间,则按相应路径或指南进行治疗。
3.若必须同时服用对血糖或降糖药物有影响的药物,或患者对胰岛素制剂、降糖药物有过敏情况时,导致住院时间延长、住院费用增加。
4.出现严重的糖尿病慢性并发症(糖尿病肾病、眼部、心血管、神经系统并发症、皮肤病变、糖尿病足),或合并感染,导致住院时间延长、住院费用增加。
二、2型糖尿病临床路径表单适用对象:第一诊断为2型糖尿病(ICD-10:E11.2- E11.9)患者姓名:性别:年龄:门诊号:住院号:住院日期:年月日出院日期:年月日标准住院日:≤14天时间住院第1-2天住院第3-7天主要诊疗工作□询问病史与体格检查、完成病历书写□血糖监测□完善项目检查□糖尿病健康教育□营养治疗和运动治疗□药物治疗□上级医师查房,确定进一步诊疗方案□向患者家属初步交代病情□上级医师查房,确定进一步的检查和治疗□完成上级医师查房记录□调整降糖治疗方案□根据相应回报的检查结果调整或维持降压、调脂治疗方案□并发症相关检查与治疗重点医嘱长期医嘱:□内科疾病护理常规/糖尿病护理常规□一/二级护理□糖尿病饮食□糖尿病健康宣教□毛细血糖测定×7/天有急性并发症者长期医嘱:□糖尿病护理常规□根据情况调整护理级别□糖尿病饮食□口服降糖药或胰岛素的调整□降压药、调脂药及其他药物□记24小时出入量□每1-2个小时测血糖□建立静脉通道□吸氧、重症监护(必要时)临床医嘱:□血常规、尿常规(包括酮体)、大便常规□血糖谱、肝肾功能、血脂、电解质、血粘度、HbA1c、尿白蛋白测定、果糖胺、糖耐量试验和同步胰岛素或C肽释放试验;□心电图、胸片、腹部B超□并发症相关检查□根据情况进行动态血糖、血压监测等检查项目□静脉补液(必要时)□对症处理□必要时请相关科室会诊(必要时)调整□并发症相关检查与治疗临床医嘱:□根据病情复查相应检查主要护理工作□协助患者或其家属完成住院程序,入院宣教□执行医嘱□观察病情并及时向医师汇报□危重病人的特殊处理□糖尿病护理常规□执行医嘱病情变异记录□无□有,原因:1.2.□无□有,原因:1.2.护士签名3.血或24小时尿儿茶酚胺(CA)或其代谢产物增高,发作性高血压患者发作日4小时尿CA或其代谢产物较对照日4小时尿CA或其代谢产物高3倍以上。
4.影像学检查发现肿瘤病灶。
5.131I或125I MIBG同位素功能显像阳性。
(三)选择治疗方案的依据。
根据《临床治疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2009年),《临床技术操作规范-内分泌及代谢性疾病分册》(中华医学会编著,人民军医出版社,2009年)1.控制血压及对症治疗。