心肌梗死心电图的动态变化
- 格式:ppt
- 大小:182.00 KB
- 文档页数:4

心肌梗死的心电图表现发生心肌梗死后,随着时间的推移在心电图上可先后出现心肌缺血、损伤和坏死三种类型的心电图表现。
当一个区域发生缺血时,从中心到边缘缺血的程度是不同的,也可以不同部位同时出现上述三种心电图改变。
1 “缺血性”改变“缺血性”改变为对称性T波高耸或倒置。
心脏的耗氧量较其他脏器为高。
在心肌供血不足时,首先表现为缺氧,心肌的有氧代谢降低,能量供应减少,细胞内部离子丢失较多,使心肌复极时间延长,使QT间期延长,T向量背离缺血区,呈现“对称性T波”。
若缺血发生于心内膜面,T波呈对称性高而直立,即对称性T波高耸;若发生于心外膜面,使外膜面复极延迟于内膜面,复极程序反常,就出现对称性T波深而倒置,即对称性T波倒置;若电极置于前壁,而缺血发生于对侧(即后壁),则其心电图变化类似前壁内膜面缺血,即出现对称高而直立的T波。
注意T波改变缺乏特异性,所有影响复极的因素都能使T波改变,重要的是T波规律性的演变。
2 “损伤性”改变ST段抬高肢体导联ST段抬高≥0.1mV,胸导联T波≥0.2 mV,呈上斜型或弓背向上或单相曲线样;ST段下移≤0.05 mV,呈水平型或下斜型。
缺血时间进一步延长,缺血程度进一步加重,就会出现“损伤性”图形改变,主要表现为ST段偏移。
目前对发生机制的解释有以下两种。
2.1 损伤电流学说认为心肌发生严重损伤时,该处细胞膜的极化状态不能维持正常,静息跨膜电位大大降低,其静息电位处于等电位线以下;除极时受损部位形成电穴,正常心肌处则带正电荷称为电源,电荷向损伤部位流动出现“损伤电流”。
将电极放于损伤区,即描记出低电位的基线,以至全部心肌除极完毕时,此区完全处于负电位而不产生电位差,于是等电位的ST段平直下移,外膜面心肌损伤时ST段抬高。
明显抬高可形成单向曲线。
一般来说,损伤不会持久,要么恢复,要么进一步坏死。
2.2 除板受阻学说当部分心肌受损时,产生保护性除极受阻,即大部分除极心肌呈负电位时,部分受损部位不除极,仍为正电位,出现电位差,产生与受损区同向的ST向量,心电图上表现为ST段抬高。


全面解读急性心梗的心电图特征一、特征性改变1、缺血性改变:冠状动脉闭塞后最早出现的改变是缺血性T波改变,最初期表现为T波振幅增高,双肢对称(心内膜缺血),缺血进一步扩展至心外膜,使外膜面复极延迟晚于心内膜,复极程序发生改变出现对称性T波倒置。
心脏的耗氧量较其它脏器为高,在心肌供血不足时首先表现为缺氧,心肌的有氧代谢降低,能量供应减少,细胞内K﹢丢失较多,使心肌复极时间延长及复极顺序发生改变。
2、损伤性改变:随着缺血时间进一步延长,缺血程度进一步加重,出现心肌损伤,由于心肌损伤,产生了损伤电流或除极波受阻,而出现损伤性图形改变,主要表现为ST段偏移。
在超急期,ST段斜形抬高,与高耸的T波相连。
在急性发展期,ST段凸面向上抬高呈弓背状,并与缺血性T波平滑地连接。
一般地说,损伤不会持久,要么恢复,要么进一步发展,出现坏死。
3、坏死性改变:更进一步的缺血导致细胞变性、坏死。
由于坏死的心肌细胞不能恢复为极化状态和产生动作电流,坏死的这一片心肌不能除极,自然就不会产生心电向量,因此,心电综合向量背离梗死区,心电图面向梗死部位的导联产生病理性Q波或呈QS型。
典型急性心肌梗死心电图诊断的三要素:1、病理性Q波(坏死改变)①Q波增宽>0.04②Q波加深>1/4 R、Q波出现粗钝与切迹2、ST段弓背向上抬高(损伤改变)3、T波倒置(缺血改变)ST段变化的意义ST段压低可能的机制:镜象;区域性心内膜下缺血或梗死。
单纯ST段压低o单纯ST段压低的导联≥6个,AMI的特异性为96.5%;o V2-V3导联ST段压低最大,提示Lcx闭塞,它可以得益于溶栓治疗;o V4-V6导联ST段压低最明显,可能是由于LAD的次全闭塞所致的心内膜下缺血,其特点是ST段压低合并T波直立而不演变为T波倒置;o V4-V6导联ST段压低,T波倒置,表现为由于Lcx闭塞所致亚急性后壁损伤或左室氧耗量的增加。
ST段压低与ST段抬高同时存在o前壁梗死中出现下壁ST段压低,常为镜影现象,而非下壁心内膜下缺血所致;o下壁梗死合并以V1-V3或Ⅰ、aVL ST段压低为主,提示Lcx闭塞,可以做为同时合并LAD 病变的“除外现象”;o下壁梗死合并V4-V6,ST段压低为主,提示LMA、LAD或3支病变。

心肌梗死(超急性期和急性期)的心电图特征
心肌梗死是指冠状动脉闭塞引起的心肌缺血坏死。
心电图是诊断心肌梗死的一项重要检查方法。
下面是心肌梗死超急性期和急性期的心电图特征:
1. 超急性期的心电图特征:超急性期一般指患者出现心绞痛或心肌梗死相关症状后的前30分钟内。
此时心电图表现可能尚未出现ST段抬高或Q波,但是可以出现以下特征:
- T波倒置: T波倒置出现在V1-V4导联,尤其是V2导联,是一种趋势性变化。
- ST段隆起: 仅出现在极少数的病例中,且仅仅持续数分钟。
2. 急性期的心电图特征:急性期通常指患者出现心绞痛或心肌梗死相关症状后的前12小时内。
此时心电图表现出现了ST段抬高或Q波,显示出心肌梗死的明显特征。
- ST段抬高: 通常表现为2毫伏以上的上斜型或平顶型的ST 段抬高,出现在患者患病时的相应导联上,至少两个相邻的导联处于受累区,如V1-V6,Ⅰ,Ⅰ,fL,aVL,aVF。
- Q波: 从ST段抬高开始的0.04秒内出现的深而宽的Q波,也叫做“新Q波”。
通常在25%至50%的急性心肌梗死中可以
发现,Q波的存在代表心肌坏死。
需要提醒的是,心电图的异常体现可能是因为心肌梗死所导致的,也可能是因为其他心脏问题所引起。
因此,临床医生要结合患者的病史、临床表现及其他检查来进行综合判断。

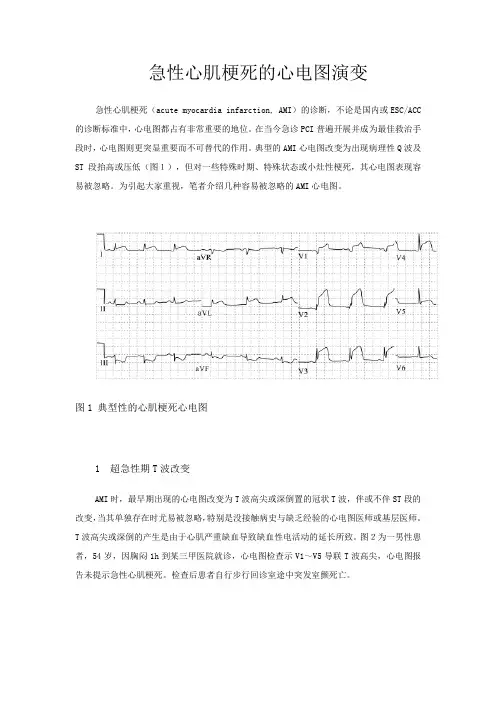
急性心肌梗死的心电图演变急性心肌梗死(acute myocardia infarction, AMI)的诊断,不论是国内或ESC/ACC 的诊断标准中,心电图都占有非常重要的地位。
在当今急诊PCI普遍开展并成为最佳救治手段时,心电图则更突显重要而不可替代的作用。
典型的AMI心电图改变为出现病理性Q波及ST段抬高或压低(图1),但对一些特殊时期、特殊状态或小灶性梗死,其心电图表现容易被忽略。
为引起大家重视,笔者介绍几种容易被忽略的AMI心电图。
图1 典型性的心肌梗死心电图1 超急性期T波改变AMI时,最早期出现的心电图改变为T波高尖或深倒置的冠状T波,伴或不伴ST段的改变,当其单独存在时尤易被忽略,特别是没接触病史与缺乏经验的心电图医师或基层医师。
T波高尖或深倒的产生是由于心肌严重缺血导致缺血性电活动的延长所致。
图2为一男性患者,54岁,因胸闷1h到某三甲医院就诊,心电图检查示V1~V5导联T波高尖,心电图报告未提示急性心肌梗死。
检查后患者自行步行回诊室途中突发室颤死亡。
图2 超急性心肌梗死心电图V2~V4导联T波高尖此案例为一典型AMI超急性期心电图改变,但被忽略,延误救治。
这种情况在临床上并非少见。
由于T波高尖可见于正常人、高钾血症等临床情况,故发现心电图T波高尖时应紧密结合临床,如有缺血性胸痛应注意是否为AMI超急性期改变。
2 演变期心电图伪正常化AMI后心电图会出现顺序性动态变化,最早出现超急性期T波改变,随后是ST段的抬高及Q波出现。
此后抬高的ST段下降,T波开始变平坦至倒置。
当ST段开始下降至等电位线而T波仍直立还未出现倒置时,心电图会出现类似正常心电图即伪正常化(图3)。
这种心电图常见于AMI患者闭塞冠脉的血栓出现自溶冠脉再通,容易被忽略,亦常见于溶栓或PCI的过程中。
图3 急性心肌梗死演变期心电图的伪正常化(前降支闭塞)A.心肌梗死当日心电图,I、aVL导联,V1-V3导联ST段抬高,III与aVF导联ST段对应性压低;B.次日心电图,注意假性正常化,ST段的改变均消失;C.第3日心电图,注意前壁心肌梗死的典型演变,V2-V3导联为QS波T波双相,冠状动脉造影显示前降支闭塞。

心肌梗塞的前兆和表现有哪些?心肌梗塞又叫心肌梗死,是冠状动脉急性、持续性缺血、缺氧所引起的心肌坏死。
在临床上心肌梗塞的患者会发生剧烈而持久的胸骨后疼痛,休息或者舌下含服硝酸酯的药物不能使症状完全缓解。
在医院检查的过程中会发现患者伴有血清心肌酶活性增高,以及进行性心电图的缺血改变。
在心肌梗塞的过程中,可并发多种心律失常甚至是恶性心律失常,以及休克、心力衰竭的发生,严重者将危及生命,临床的研究显示高血压、糖尿病、高脂血症、吸烟和早发的冠心病家族史都是心肌梗塞发生的危险因素。
一、心肌梗塞的危害心肌梗死是风险最高的致死致残性疾病之一,因此它的最大的危害可以说就是死亡,具体可以分为三个方面:第一,心功能下降,心肌梗死会导致一定面积的心肌坏死,从而心脏功能受损引起急性或者慢性心力衰竭;第二心律失常,心肌梗死后由于心肌坏死,心脏电传导紊乱,可以出现室性心律失常,严重者如室速、室颤的致死性的恶性心律失常;第三,机械性并发症,就是心肌坏死后,这一部位的心肌就变薄了,但心脏收缩的压力还会传到这个部位,就可能会出现心脏破裂、心脏室间隔的穿孔或者心室壁向外突出,形成室壁瘤。
心脏破裂救治的难度就非常大,需要紧急外科手术,而室壁瘤容易形成血栓,导致一系列的栓塞事件,以上就是心肌梗死的主要危害,严重可以表现猝死,因此需要积极的防治。
二、心肌梗塞发病原因1、冠脉血栓:冠状动脉血流突然中断主要是冠状动脉斑块在某些诱因下不稳定、破裂,形成局部血栓,完全堵塞血管引起心肌梗死,如果前降支堵塞表现为广泛前壁心肌梗死;2、血栓脱落:即血凝块不是在冠状动脉内形成,但脱落后栓塞冠状动脉,比如房颤患者的心房血栓脱落引起心肌梗死;3、白血病细胞团:患者血液系统中异常细胞过多,细胞团局部堵塞冠脉所致;4、心内膜炎赘生物脱落:堵塞冠脉引起心肌梗死;5、其他:比如严重感染、休克,患者心肌负担过重,可能也会引起局部心肌坏死。
三、心肌梗死前兆和表现心肌梗死的前兆,主要还是由于心肌缺血所引起的心绞痛。


心肌梗死心电图的变迁刘仁光,李北方辽宁医学院附属一院心血管病研究所心肌梗死(MI)是世界范围内致死、致残的主要疾病。
心电图是MI诊治中不可替代的重要检查。
从1959年世界卫生组织(WHO)提出MI定义、1979年修订诊断标准,到2007年美国心脏病学院(ACC)/美国心脏协会(AHA)/欧洲心脏病学会(ESC)和世界心脏联盟(WHF)制定“心肌梗死全球统一定义”、2008年ESC、2009年ACC/ A HA、2010年我国心血管病学分会(CSC)心肌梗死诊疗新指南的提出,标志对MI的认识和诊疗技术已进入新的里程。
随着临床诊断和治疗技术的进展,特别是再灌注治疗的广泛应用,促进了MI心电图的进展和变迁。
心电图表现:从强调急性期→关注早期;心电图演变:从做分期诊断→关注再灌影响;导联的分析:从做定位诊断→冠脉分析;心电图分型:从依坏死Q波→ST 段改变;心电图诊断:标准不断更新→更趋完善。
一.关注心肌梗死早期心电图再灌注治疗成功的关键是时间,MI早期心电图已成关注的新热点。
包括早期T波改变、损伤性ST段改变、急性损伤阻滞和J波的新认识。
1.T波改变的进步认识是冠脉闭塞后最早出现的改变。
动物实验可在中断冠脉血流随后出现,临床常在胸痛持续几分~几小时后出现。
心电图表现:①典型:T波增高呈帐顶状,随缺血加重与抬高的ST段融合成不同形态的ST-T改变(见图1);不典型:增高不明显,甚可出现低平或倒置。
②T波峰-末间期(T p-d)增大;部分可出现T波电交替。
临床意义:前者是AMI最早出现的ECG改变,结合临床和心电图演变有诊断和定位意义;后者是心室复极离散的表现,特别是T波电交替对恶性室性心律失常有预测意义。
细胞电生理机制:T波是心外膜(Epi)、中层(M)、和心内膜(Emdo)三层细胞复极2、3期电位的代数和。
中层和外膜电位差(△V M-Epi)为正;内层与中层电位差(△V Endo-M)为负;正负代数和的正负值就是T波的正负值。
急性心肌梗死的心电图表现孟小敏急性心肌梗死(acute myocardial infarction)系指冠状动脉突然完全性闭塞,心肌发生缺血、损伤和坏死,出现以剧烈胸痛、心电图和心肌酶学的动态变化为临床特征的一种急性缺血性心脏病。
其基础病变大多数为冠状动脉粥样硬化。
本病的诊断主要依赖于实验室检查结果来判断,心电图检查是本病最重要、最有价值的早期诊断手段,在鉴别诊断方面也有重要意义:一、心电图的特征性改变:(1)宽而深的Q波(病理性Q 波),在面向心肌坏死区的导联上出现;(2)ST 段抬高弓背向上型,在面向坏死区周围心肌损伤区的导联上出现;(3)T波倒置,在面向损伤区周围缺血区的导联上出现。
另外,在背向心肌梗死区者无病理性Q波,有普遍性ST段压低,但aVR导联(有时还有V,导联)S:T段抬高。
二、急性心肌梗死发生后各时期的心电图改变:(1)超急性期:约在梗死后10余分钟到数小时内发生急性心肌缺血及损伤,多于发病后12h达最高峰。
心电图表现为:①T波高尖:两支近乎对称,波形变窄振幅增高,顶端变钝,近似直立“冠状T波”为AMI最早期出现的改变;(如图1B)②急性损伤性阻滞:如左前分支阻滞、左后分支阻滞、左或右双支传导阻滞;③损伤性ST段改变:面向梗死部位的导联ST段呈背向上型抬高,损伤进展则ST呈单向曲线抬高;④由于心肌坏死尚可逆俨乙、肌膜电位不稳定,故可出现致命性心律失常。
(2)心梗充分发展期:出现心肌梗死后1~4周,可持续3—6个月:①ST段呈弓背向上型抬高与T波前肢相连呈单向曲线至ST段恢复到等电位线,其后半部可产生倒置T波;(如图1C)②进而出现坏死型Q波。
(如图1D)(3)慢性期:梗死后数月至年,陈旧梗死期:①ST段逐渐下降至等电位;②T波逐渐深倒或向上;③坏死性Q 波可持久存在,亦可经数月至数午后自行消退或变浅;④R波振幅较前稍低。
(3)急性心肌梗死的定位判断:目前采用30个以上的心前区导联进行心前体表ST段等电位标测法有助于判定急性心肌梗死的范围。