固定性药疹的原因
- 格式:docx
- 大小:17.27 KB
- 文档页数:3

=.非生物源性皮肤病1.接触性皮炎:是皮肤、黏膜因接触某些外源性物质而发生的炎症反应。
皮损局限于接触部位,表现为红斑、丘疹、水疱、大疱甚至坏死,边界清楚伴以瘙痒或烧灼感。
发病机制包括原发性刺激和变态反应。
通常急性起病,需与急性湿疹鉴别。
病程短,预后好,不易复发。
2.药疹:又称药物皮炎,为各种药物通过不同途径(口服、注射、吸入、栓塞、灌肠、外用)进入人体后引起的皮肤、黏膜反应。
分为发疹型、尊麻疹型、固定红斑型、中毒性表皮松解型、剥脱性皮炎型。
后两种为重型药疹。
发病突然、全身性、对称性、泛发性(固定型除外)。
应立即停用致敏药物,促进其排泄,抗炎治疗。
3.固定性药疹:①即固定红斑型药疹.皮损为圆形或椭圆形水肿性紫红色色素沉着斑。
②再次致敏后皮损在同一部位,也可累及其它部位。
③好发于皮肤黏膜交界处,如口鼻、外生殖器、肛周。
④致敏药物包括解热镇痛药、碘胺药、苯巴比妥。
4.神经性皮炎:又称慢性单纯性苔辞,是一种常见的慢性皮肤神经功能障碍性皮肤病。
特点是阵发性瘙痒和局限性苔葬样变。
反复搔抓、摩擦是发病原因,可由精神因素、局部皮肤受刺激、饮食、胃肠道功能紊乱、内分泌失调引起。
夏天重。
5.同形反应:银屑病的进行期,在外伤处(机械性损伤、日晒、虫咬、冻伤)发生新的皮疹。
如可与手术切口一致。
提示病情的活动。
6.薄膜现象:银屑病刮擦表面可出现多层银白色疏松鳞屑,刮除鳞屑后,露出红色光亮的薄膜,称为薄膜现象。
7.玫瑰糠疹:常见的轻度炎症性皮肤病。
可能是病毒感染后的变态反应,不复发。
皮损为橙红色、卵圆形的斑疹或丘疹,可互相融合。
表面有细皱纹、糠状鳞屑。
起初有母斑,母斑消退时皮疹迅速播散。
斑疹的长轴与皮纹平行,全身泛发。
中度瘙痒。
分为丘疹型、紫瘢型、反常型。
8.母斑:玫瑰糠疹起病初期的皮损称为母斑。
通常比后出现的皮疹大,可持续1周。
母斑消退时,皮疹迅速播散,经过3~8周后自行消退。
9.多形红斑:为急性炎症性综合征,表现为红斑、丘疹、水疱等两种以上皮损同时存在。



2例术前肌注鲁米那过敏致典型的固定性药疹的观察处理摘要例1,女,31岁,因“左侧甲状腺瘤”于2011年7月21日入院。
经过充分的术前准备,于入院后第三天在臂丛麻醉下行左侧甲状腺瘤切除术,术前肌注鲁米那0.1g后患者即感浑身发痒,术后口唇、口周围、四肢、会阴部散在分布固定紫红色斑块,压之褪色,术后第二天紫红色斑块部分出现水泡。
该患者入院时已告知医生自己是特殊过敏体质,但没有鲁米那过敏史,并且口唇、口周围、四肢、会阴部还留有灰黑色色素沉着斑。
术后立即申请皮肤科医生会诊,考虑为鲁米那过敏所致的固定性药物疹,即予痒苦乐民10ml+地塞米松10mg静脉推注,每日一次;强力解毒敏4ml,肌肉注射每日二次;苯海拉明25mg口服每日三次;炉甘石洗剂外涂皮损处每日数次。
治疗2天后,患者皮损处水泡部分糜烂、渗出,增加炉甘石洗剂外涂皮损次数,注意皮肤清洁,一周后患者皮损处糜烂、渗出减轻,水泡结痂,患者要求带药出院继续治疗。
随访,1月后痊愈。
例2,女,40岁,因“混合痔、肛门瘙痒症”于2011年11月14日入院择期手术,询问过敏史时,患者告知既往有不明药物过敏史,症状类似例1,治疗2月后痊愈。
入院后行常规术前检查及准备,未使用任何药物,于2011年11月16日手术,术前肌注鲁米那0.1g后出现全身皮肤多处痒感,术后患者皮肤痒感明显,口唇、口周围、双手虎口处、会阴部、双脚背及内、外踝处散在分布固定紫红色斑块,自觉斑块处发痒、麻木,患者极度紧张、恐惧,护士立即通知医生,遵医嘱肌注异丙嗪25mg,地塞米松10mg,并申请皮肤科医生会诊,考虑为鲁米那过敏所致的固定性药物疹,即按例1治疗方案予以治疗,一月后患者水泡结痂,脱落处皮肤覆盖新的表皮,无感染发生,要求回家治疗。
2 观察及护理2.1加强心理护理:本报告中2例患者属于特异过敏体质,对用药非常担心,有后怕感,用药前反复询问是什么药,有什么作用,专业护士此时耐心细致地向患者及家属讲解,消除其紧张心理,积极配合治疗。


药疹药疹又称药物性皮炎,是药物通过口服、外用和注射等途径进入人体而引起的皮肤黏膜的急性炎症反应。
相当于祖国医学“药毒”的范畴。
中医学认为本病总由禀赋不耐,邪毒侵犯所致。
根据患者体质、病邪性质及疾病病程的不同又有湿毒蕴肤、热毒入营、气阴两虚之分。
现代医学认为几乎所有的药物都有可能引起药物性皮炎,但最常见的有抗生素类、磺胺类、解热镇痛药、巴比妥类、安眠药及各种预防接种的生物制品。
近年来也有较多关于中药中成药引起的药疹的报道。
一、发病机制:药疹的发病机制复杂,可通过变态反应或非变态反应性机制发生。
1.变态反应:多数药疹由变态反应机制引起。
一般变态反应性药疹的发生机制有四种类型,不同类型引起不同的临床表现:不同类型药疹临床表现变态反应性药疹的共同特点有:①仅少数具有过敏体质者发生,多数人不发生反应;②病情轻重与药物的药理及毒理作用、剂量无关;③有潜伏期,初次用药约4~20天后出现临床症状,已致敏者如再次服药,则数小时内即可发生;④临床表现复杂,皮损多样,但对于某一患者而言常以一种表现为主;⑤存在交叉过敏及多价过敏;⑥停止使用致敏药物后病情常好转,糖皮质激素治疗有效。
2.非变态反应:如阿司匹林可诱导肥大细胞脱颗粒释放组胺引起荨麻疹;甲氨喋呤引起口腔溃疡、出血性皮损及白细胞减少等。
3.蓄积作用如碘化物、溴化物可引起痤疮样皮损,砷剂引起的色素沉着等。
二、临床表现本病表现复杂,基本具有以下特征:1.发病前有用药史。
2.有一定潜伏期,第一次发病多在用药后4-20天内,重复用药常在24小时内发生,短者甚至在用药后瞬间或数分钟内发生。
3.突然发病,自觉灼热瘙痒,重者伴有发热、倦怠、纳差、大便干燥、小便黄赤等全身症状。
4.皮损形态多样,颜色鲜艳,分布常为全身性、对称性,可泛发或仅限于局部。
三、常见类型:1.猩红热型或麻疹型药疹较为常见,皮损呈鲜红色斑或米粒大小的红色斑疹,密集、对称分布,以躯干部为主,粘膜、掌跖也可累及。

药疹的总结和体会引言药疹是指因为使用某种药物而引发的过敏反应,通常表现为皮肤疾病。
药疹的发生不仅给患者带来不适,还可能给治疗带来困扰。
因此,对药疹的认识和了解对于医生和患者都非常重要。
本文将对药疹的一些基本知识进行总结和体会。
药物引起的过敏反应药物引起的过敏反应是指由于个体对某种药物产生了超敏反应而导致的临床症状。
过敏反应是由于人体对某种特定药物产生了免疫反应,进而引发炎症反应和组织损伤。
药物引起的过敏反应多种多样,其中最常见的就是药疹。
药疹的症状和分类药疹的症状主要表现为皮肤病变,包括红斑、水疱、鳞屑、瘙痒等。
根据病变的形态和分布,药疹可以分为以下几种类型:湿疹样药疹湿疹样药疹是指病变呈湿疹样表现的药疹。
患者常表现为皮肤红肿、瘙痒,可伴有水疱、渗出等。
荨麻疹样药疹荨麻疹样药疹表现为皮肤出现丘疹或者风团,形态类似于荨麻疹。
患者常伴有瘙痒感,丘疹多呈红色。
多形性红斑多形性红斑是一种比较常见的药疹类型,病变呈现不规则斑块,红色斑块中心常有糙皮,边缘明显。
固定药疹固定药疹是指药物引起的病变固定在某个部位,不易消退。
病变一般为圆形或椭圆形,色素加深。
中毒性表皮坏死松解症中毒性表皮坏死松解症是一种严重的药疹类型,病变呈现表皮大片剥脱,伴有疼痛、水疱、红斑等,病情严重时可危及生命。
药疹的处理和预防对于患有药疹的患者,及早的治疗和预防是非常重要的。
以下是一些常用的处理和预防方法:停用致病药物一旦发生药疹,首先要停用引起药疹的药物,避免药物继续引发过敏反应。
对症治疗对于不同类型的药疹,可以采取相应的对症治疗方法,如使用抗过敏药物、外用药物等。
避免交叉过敏某些药物可能会导致交叉过敏,因此在治疗或预防药疹时,应注意避免使用可能引起交叉过敏的药物。
皮肤过敏测试对于某些药物过敏的患者,可以进行皮肤过敏测试,以确定哪些药物是患者过敏的原因。
药疹的体会作为一种常见的药物过敏反应,药疹给患者带来了不少困扰。
在我多年的临床经验中,我发现以下几点对于处理药疹非常重要:及早发现和诊断药疹往往在症状出现后的几天内发生,因此及早发现和诊断非常重要。


固定性药疹固定性药疹是指由于特定药物引起的一种皮肤炎症反应。
药物过敏反应可以导致各种不良反应,包括药物疹、荨麻疹、药物光敏反应等。
在这些药物过敏反应中,固定性药疹是最常见的类型之一。
固定性药疹通常具有固定性皮疹的特点,即在同一部位出现固定形状和尺寸的皮疹。
固定性药疹的症状和表现多种多样,主要表现为皮肤上出现红色斑块或斑丘疹。
这些皮疹通常呈现出圆形或椭圆形,尺寸约为1-5厘米。
皮疹可出现在身体的任何部位,但最常见的是手臂、腿部和躯干。
在一些情况下,皮疹可能会发展为水泡、疱疹或溃疡。
除了皮疹,固定性药疹还可能伴随其他症状,如发热、瘙痒、疲倦和全身不适。
固定性药疹的发生机制尚不清楚,但据推测可能与特定药物对皮肤或免疫系统的反应有关。
一些常见的引起固定性药疹的药物包括非甾体抗炎药、抗生素、抗癫痫药、抗抑郁药和抗高血压药等。
在某些人群中,有特定的遗传因素可能增加了患上固定性药疹的风险。
确诊固定性药疹通常需要经过详细的病史询问和皮肤检查。
医生可能会询问患者使用哪些药物,并观察皮疹的特点。
如果医生怀疑固定性药疹,他们通常会建议进行皮肤刮取活检以排除其他可能的疾病。
活检样本会被送往实验室进行进一步的分析。
目前,没有特定的治疗固定性药疹的药物。
一旦确定药物是引起药疹的原因,医生通常会建议立即停止使用该药物。
如果皮疹不严重,医生可能会建议使用局部皮肤抗过敏药物或外用类固醇药膏来缓解症状。
对于严重症状或伴有其他并发症的患者,可能需要使用口服抗过敏药物或其他系统性治疗。
对于患有固定性药疹的个体来说,预防是最重要的步骤之一。
了解个人对特定药物的过敏史非常重要。
一旦确定某种药物是引起固定性药疹的原因,应立即告诉医生并记录在病历中,以便以后避免再次使用该药物。
此外,最好遵循医生的建议,避免过量使用非处方药物,并遵循正确的用药指导。
尽管固定性药疹通常是一种良性的反应,但仍然可能会导致不适和其他并发症。
严重的固定性药疹可能需要进行进一步的治疗,甚至住院观察和治疗。

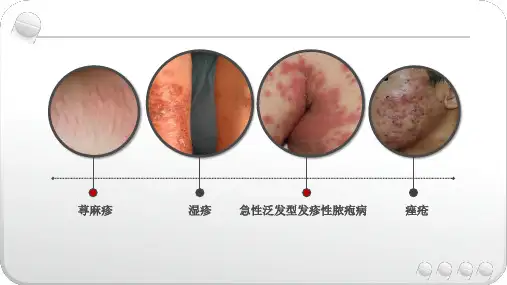
药疹的分型及各自临床表现*导读:药疹的临床表现多种多样,常见的有固定型药疹、荨麻疹型药疹、麻疹样或猩红热样药疹、湿疹型药疹等等。
药疹的临床表现多种多样,常见的有下列类型。
(一)固定型药疹是最常见的一型。
常由磺胺制剂、解热止痛剂或巴比妥类等药引起。
皮疹为类圆形或椭圆形的水肿性紫红色斑,直径约1~2或3~4cm。
常为一个,偶可数个,边界清楚,重者其上发生大疱。
停药后约1周余红斑消退,留灰黑色色素沉着斑,经久不退。
如再服该药,常于数分钟或数小时后,在原药疹处发痒,继即出现同样皮疹,并向周围扩大,以致中央色深,边缘潮红。
也可发生水疱。
复发时他处也可出现新的皮疹。
随着复发次数增加,皮疹数目也可增加。
损害可发生于任何部位,但较多见于口唇、口周、龟头、肛门等皮肤粘膜交界处,手足背及躯干也常发生,可单发或凤时累及数外。
发生于皱襞粘膜处易糜烂,产生痛感。
一般经7~10日可消退,若已溃烂则愈合较慢。
重者可伴发热。
(二)荨麻疹型药疹较常见。
多由青霉素、血清制品(如破伤风或白喉抗毒素)、呋喃唑酮及水杨酸盐类等引起。
症状与急性荨麻疹相似,可同时伴有血清病样症状,如发热、关节疼痛、淋巴结肿大、血管性水肿甚至蛋白尿等。
若致敏药物排泄十分缓慢或因生活或工作中不断接触微量致敏原(如医务人员对青霉素过敏,制药厂工人对某些药物过敏),可表现为慢性尊麻疹。
(三)麻疹样或猩红热样药疹较常见。
多由解热止痛类、巴比妥类、青霉素、链霉素及磺胺类等药物引起。
发病多突然,常伴有畏寒、发热等全身症状。
麻疹样药疹为散在或密集、红色、帽针头至米粒大的斑疹或斑丘疹,对称分布,可泛发全身,以躯干为多,类似麻疹,严重者可伴发小出血点。
猩红热样药疹初起为小片红斑,从面、颈、上肢、躯干向下发展,于2~3日内可遍布全身,并相互融合。
达到高潮时,全身遍布红斑,面部四肢肿胀,酷似猩红热的皮疹,尤以皱褶部位及四肢屈侧更为明显。
本型药疹患者的皮疹虽鲜明,但全身症状较麻疹及猩红热轻微,无麻疹或猩红热的其它症状。
药疹的病因、分类及治疗方法作者:左亚刚来源:《中国社区医师》2009年第06期病因引起药疹的药物一般分为5类:解热镇痛药、磺胺药、镇静安眠抗惊厥药、抗生素及血清制品。
目前对上述药物引起药疹的发生率报道不一。
有资料显示,常见致敏药物排序:·抗生素排在首位(26.89%),其中以青霉素类居多(56.10%)。
·生物制品位居第2位(22.30%),所致皮疹类型均为荨麻疹型。
·解热镇痛药临床应用比较广泛,居第3位(20.00%)。
磺胺药引起药疹明显减少,可能与目前临床应用较少有关。
此外,化疗药物及中成药引起的药疹也呈逐渐增加的趋势。
临床分类由于药物种类繁多,故药疹的种类亦很多,其临床表现多种多样。
对药疹的分类,可分为轻型药疹和重症药疹。
轻型药疹包括:固定性药疹、麻疹型药疹、猩红热型药疹、多形红斑型药疹。
重症药疹包括:红皮病型药疹。
急性泛发性发疹性脓疱病、重症多形红斑型药疹、中毒性表皮坏死松解型药疹。
固定性药疹是药物过敏反应中的常见类型,一般在服用过敏药物数小时至数天内出现。
可发生于任何部位,以口唇、龟头、肛门等皮肤黏膜交界处多见,初期表现为水肿性红斑,严重者表现为红斑基础上的水疱、大疱,水疱破溃形成糜烂,皮损消退后留有色素沉着。
当患者再次接触同种或类似药物时,皮损在同一部位再次出现。
随着发作次数的增多,皮损部位的色素沉着越来越重。
常见致敏药物如磺胺、去痛片、安痛定、苯巴比妥等,特别注意某些复方制剂如复方新诺明也含有上述成分,使用时亦应注意。
荨麻疹及血管性水肿型药疹临床特征为荨麻疹(风团)和血管性水肿(黏膜水肿)。
此型药疹与荨麻疹和血管性水肿的区别有两点:①药疹有服药史,即若患者在服用药物后出现荨麻疹或血管性水肿的损害,则不能仅作荨麻疹或血管性水肿的诊断,应诊为荨麻疹或血管性水肿型药疹。
②药疹的皮损消退时间一般较长,因为药物排出体内需要一定的时间,而单纯的荨麻疹和血管性水肿可很快消退。
固定性药疹是怎么回事?
*导读:本文向您详细介绍固定性药疹的病理病因,固定性药疹主要是由什么原因引起的。
*一、固定性药疹病因
1、药物因素(78%):
引起固定性药疹的药物,据有关研究统计认为主要是磺胺类药,如长效磺胺、磺胺胍、SMZ等,其次是解热镇痛药,如安乃近,阿司匹林,速效感冒胶囊等;再有是安眠镇静药,如鲁米那、速可眠等,并以巴比妥类为多见。
有些复方药物含有上述磺胺类药、解热镇痛药、安眠镇静药等药物成分,也可发生本型药疹,如某些复方感冒药常含阿司匹林可诱发此病。
*温馨提示:以上就是对于固定性药疹病因,固定性药疹是由什么原因引起的相关内容叙述,更多有关固定性药疹方面的知识,请继续关注疾病库,或者在站内搜索“固定性药疹”找到更多扩展内容,希望以上内容可以帮助到您!
第1 页。
固定性药疹的原因
文章目录*一、固定性药疹的简介*二、固定性药疹的原因*三、固定性药疹的危害*四、固定性药疹的高发人群*五、固定性药疹的预防方法
固定性药疹的简介各种药物通过各种不同途径进入体内而
引起皮肤黏膜反应,称为药物疹(drug eruption)或药物性皮炎。
药物不仅通过内服和注射,而且可通过栓塞、含片、吸人、灌肠、漱口及外用(包括滴眼、滴鼻)等途径进入体内而引起药疹。
大多数药物都具有引起药疹的可能性,其中包括中草药物,但以抗
原性较强者引起的最多。
多为磺胺类,保泰松,消炎痛,苯妥英钠,巴比妥等。
此外,对患有先天过敏性疾病的机体及重要器官患有疾病的患者,发生药疹的危险性比较大。
固定性药疹的原因药物因素(78%):
引起固定性药疹的药物,据有关研究统计认为主要是磺胺类药,如长效磺胺、磺胺胍、SMZ等,其次是解热镇痛药,如安乃近,阿司匹林,速效感冒胶囊等;再有是安眠镇静药,如鲁米那、速可眠等,并以巴比妥类为多见。
有些复方药物含有上述磺胺类药、解热镇痛药、安眠镇静药等药物成分,也可发生本型药疹,如某些复方感冒药常含阿司匹林可诱发此病。
固定性药疹的危害可继发感染。
固定性药疹的高发人群有过敏性体质的人常见。
固定性药疹的预防方法1、按皮肤科一般常规护理。
2、给高蛋白,高维生素流质或半流质饮食。
3、加强五官及粘膜的护理,防止并发症的发生。
4、对致敏药物应有显着标志,杜绝再次发生过敏。
5、保持被服及病衣清洁,干燥,平整。
6、严格无菌操作,对大疱皮损可在低位刺破引流或用空针吸出疱液,注意保护创面,有感染的表皮应予清除。
7、用药前,详细询问过敏史,以防交叉过敏反应,对青霉素,磺胺类,奴夫卡因,解热镇痛,镇静药,抗生素等药物,在使用前应严格遵照操作规程进行划痕或皮内试验。
8、鼓励多饮水,促进药物排出。
9、药疹患者应绝对卧床休息。
多喝开水及输液可加速过敏药物的排泄。
给予高蛋白、高维生素、高能量、易消化的清淡饮食。
10、由于药疹及激素等均可致消化道粘膜损害、出血,因此应察看病人大便次数是否正常,有无胃肠道症状,定期作大便隐
血试验。
观察体温变化,注意是否有呼吸道粘膜脱落所致呼吸道阻塞。
观察使用激素后有无血压升高、头痛等不适症状。
注意心率,有无心肌受损。
皮疹观察。
视其有无好转或加重,治疗中有无病情反跳及再次过敏,并注意水、电解质平衡。
11、预防皮肤及肺部继发感染,及时修剪头发、趾甲,每天进行皮肤清洁、消毒。
嘱病人不要揉眼睛,以免发生险缘炎等。
定期为病人作皮肤、口腔真菌、细菌等化验,并给予对症护理。
定时翻身,皮肤受压处用海绵垫或气圈,预防褥疮的发生。
嘱病人劳逸结合,禁烟、酒,保护肝脏,避免使用伤肝药物,如巴比妥、冬眠灵、驱虫药等,静脉输入葡萄糖注射液及维生素C。
12、给予心理护理,注意病人的情绪变化,安慰、鼓励病人,增加病人战胜疾病的信心。
禁止使用已明确致敏的药物,慎用可疑的药物。
发病期内勿用热水、肥皂洗澡,勿曝晒。