原发性肺淋巴瘤表现
- 格式:ppt
- 大小:6.27 MB
- 文档页数:30




原发性肺淋巴上皮瘤样癌的CT表现:附14例报告及文献复习鲍军芳; 魏新华; 江新青【期刊名称】《《中国CT和MRI杂志》》【年(卷),期】2016(014)011【总页数】3页(P60-62)【关键词】淋巴上皮瘤样癌; 肺肿瘤; 体层影术【作者】鲍军芳; 魏新华; 江新青【作者单位】广州医科大学附属广州市第一人民医院放射科广东广州510180【正文语种】中文【中图分类】R445.3; R734.2原发性肺淋巴上皮瘤样癌(LELC)是一种非常罕见的恶性肿瘤,于1987年由Begin 等[1]首次报道。
LELC可发生在鼻咽以外前肠起源的器官,包括口腔、涎腺、腮腺、胸腺、肺以及胃等[2]。
最新WHO(2015)[3]肺肿瘤组织学分类中,LELC被归类于神经内分泌肿瘤的其他未分类癌中,而之前该病被归为肺大细胞癌的一个亚型(2004)[4]。
本病发病率低,具有人种和地理分布特点。
过去25年来文献报道不超过300例并且大部分来自东南亚地区,如广东、香港及台湾地区[5]。
研究认为原发性肺LELC较其他组织学类型肺癌平均年龄小、预后好[6],因此分析掌握该病的影像学表现对提高该病的早期诊断及预后有重要意义。
本文回顾性分析我院经手术病理证实的14例原发性肺LELC,结合文献归纳总结其影像学表现。
1.1 一般资料收集我院病理科2004年1月~2016年5月间确诊的原发性肺LELC 共14例。
14例患者均来自广东地区,其中男6例,女8例,年龄38~80岁,平均年龄56.1岁。
吸烟者4例,非吸烟者10例。
14例临床主诉中,咳嗽咳痰11例,胸痛7例,咳血丝痰3例,咯血2例,呼吸困难2例。
病理切片均根据最新WHO肺癌组织学分型标准(第四版)[3]确诊为原发性LELC。
TNM分期中,ⅡA 期1例、ⅡB期2例、ⅢA期4例、ⅢB期5例、Ⅳ期2例。
1.2 仪器与方法CT扫描采用Toshiba Aqui l ion 320排螺旋CT机。




原发性肺结核(支气管淋巴结结核)
根据患儿为小幼儿,以发热、咳嗽为主要临床表现,肺部体征不著,多次胸片提示气管胸段受压,纵隔边缘不整,可能存在纵隔淋巴结肿大,近期出现刺激性咳嗽,呈金属音,不除外气管受压所致,结核患儿PPD强阳性,外院抗炎治疗效果欠佳,考虑原发性肺结核即支气管淋巴结核可能性大,待完善肺部CT以及增强协诊。
鉴别诊断:
1.支气管炎
患儿以发热、咳嗽为主要表现,肺部体征不明显,多次胸片未提示纵隔增宽,仅提示肺纹理增多,故应该注意鉴别,但患儿病史3周,抗炎治疗效果欠佳,气管胸段移位,不好用本病解释。
2.肺真菌病
患儿以发热、咳嗽为主要表现,可疑纵隔淋巴结肿大,一般抗炎治疗效果欠佳,应主义本病,但患儿PPD强阳性,可进一步行痰培养,动态观察疗效协诊。
3.淋巴瘤
患儿以发热、刺激性咳嗽为表现,胸片提示气管胸段受压,纵隔边缘不整,应该考虑淋巴瘤可能,但患儿病程短,一般情况良好,不支持,可待肺部CT以及增强协诊,必要时行淋巴结活检。
1.抗结核治疗:异烟肼每天一次口服;利福平每天一次口服;吡嗪酰胺每天3次口服,服药期间注意监测药物副作用,定期复查肝肾功能等。
2.对症治疗:积极呼吸道管理,按时超雾吸痰,加用止咳等治疗
3.完善肺CT
4.向家长交代病情,
5.请上级医师指导诊治。

原发性肺非霍奇金淋巴瘤的临床特点及预后分析李剑;焦力;张薇;段明辉;邹农;周道斌;沈悌【期刊名称】《基础医学与临床》【年(卷),期】2011(031)005【摘要】目的研究原发性肺非霍奇金淋巴瘤(PPL)的临床特征及预后.方法回顾性分析北京协和医院确诊的30例PPL的临床表现、诊断手段、病理类型以及预后.结果病例中,男性占46.7%,中位年龄为46岁.PPL患者没有特异的临床症状及影像学表现,甚至20%患者可无任何症状.中位发病至诊断时间为8个月,经支气管肺活检及经CT引导下肺活检的诊断率分别为33.3%和50%,而胸腔镜下肺活检及开胸肺活检的诊断率为100%.黏膜相关淋巴组织(MALT)淋巴瘤最为常见,占56.7%.在中位随诊39个月后,30例患者中有7例患者(23.3%)死亡.MALT组患者较非MALT组患者有着更低的IPI评分及更好的预后.结论 PPL是一种罕见的结外淋巴瘤,其诊断较为困难,非MALT类型的淋巴瘤患者预后较差.【总页数】4页(P574-577)【作者】李剑;焦力;张薇;段明辉;邹农;周道斌;沈悌【作者单位】中国医学科学院,北京协和医学院,北京协和医院,血液内科,北京,100730;中国医学科学院,北京协和医学院,北京协和医院,血液内科,北京,100730;中国医学科学院,北京协和医学院,北京协和医院,血液内科,北京,100730;中国医学科学院,北京协和医学院,北京协和医院,血液内科,北京,100730;中国医学科学院,北京协和医学院,北京协和医院,血液内科,北京,100730;中国医学科学院,北京协和医学院,北京协和医院,血液内科,北京,100730;中国医学科学院,北京协和医学院,北京协和医院,血液内科,北京,100730【正文语种】中文【中图分类】R551.2【相关文献】1.老年非霍奇金淋巴瘤的临床特点及预后分析 [J], 沈丽达;谢琳;龙庭凤;洪亚然;杨继岚2.原发性胃肠道非霍奇金淋巴瘤临床特点及预后因素分析 [J], 陈炜;徐燕红;徐瑞容3.6例原发性小肠非霍奇金淋巴瘤的临床特点分析 [J], 张可嘉4.CT表现为双肺弥漫磨玻璃影的肺非霍奇金淋巴瘤的临床特点分析 [J], 马晖5.儿童成熟B细胞非霍奇金淋巴瘤临床特点和预后分析 [J], 饶艳琼; 郭霞; 万智; 沈成奇; 代依灵; 朱易萍; 高举因版权原因,仅展示原文概要,查看原文内容请购买。
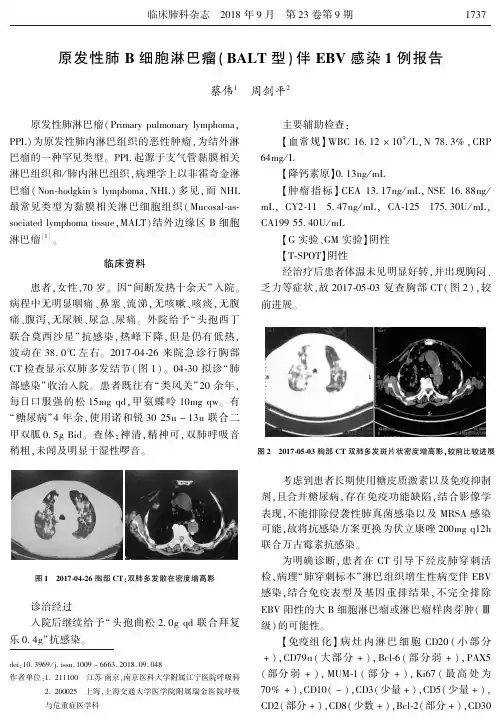
原发性肺B细胞淋巴瘤(BALT型)伴EBV感染1例报告蔡伟1㊀周剑平2doi:10.3969/j.issn.1009-6663.2018.09.048作者单位:1 211100㊀江苏南京ꎬ南京医科大学附属江宁医院呼吸科2 200025㊀上海ꎬ上海交通大学医学院附属瑞金医院呼吸与危重症医学科㊀㊀原发性肺淋巴瘤(PrimarypulmonarylymphomaꎬPPL)为原发性肺内淋巴组织的恶性肿瘤ꎬ为结外淋巴瘤的一种罕见类型ꎮPPL起源于支气管黏膜相关淋巴组织和/肺内淋巴组织ꎬ病理学上以非霍奇金淋巴瘤(Non ̄hodgkin'slymphomaꎬNHL)多见ꎬ而NHL最常见类型为黏膜相关淋巴细胞组织(Mucosal ̄as ̄sociatedlymphomatissueꎬMALT)结外边缘区B细胞淋巴瘤[1]ꎮ临床资料患者ꎬ女性ꎬ70岁ꎮ因 间断发热十余天 入院ꎮ病程中无明显咽痛㊁鼻塞㊁流涕ꎬ无咳嗽㊁咳痰ꎬ无腹痛㊁腹泻ꎬ无尿频㊁尿急㊁尿痛ꎮ外院给予 头孢西丁联合莫西沙星 抗感染ꎬ热峰下降ꎬ但是仍有低热ꎬ波动在38.0ħ左右ꎮ2017 ̄04 ̄26来院急诊行胸部CT检查显示双肺多发结节(图1)ꎮ04 ̄30拟诊 肺部感染 收治入院ꎮ患者既往有 类风关 20余年ꎬ每日口服强的松15mgqdꎬ甲氨蝶呤10mgqwꎮ有 糖尿病 4年余ꎬ使用诺和锐3025u-13u联合二甲双胍0 5gBidꎮ查体:神清ꎬ精神可ꎬ双肺呼吸音稍粗ꎬ未闻及明显干湿性啰音ꎮ图1㊀2017 ̄04 ̄26胸部CT:双肺多发散在密度增高影㊀㊀诊治经过入院后继续给予 头孢曲松2 0gqd联合拜复乐0 4g 抗感染ꎮ主要辅助检查:ʌ血常规ɔWBC16 12ˑ109/LꎬN78 3%ꎬCRP64mg/Lʌ降钙素原ɔ0 13ng/mLʌ肿瘤指标ɔCEA13 17ng/mLꎬNSE16 88ng/mLꎬCY2 ̄115 47ng/mLꎬCA ̄125175 30U/mLꎬCA19955 40U/mLʌG实验㊁GM实验ɔ阴性ʌT ̄SPOTɔ阴性经治疗后患者体温未见明显好转ꎬ并出现胸闷㊁乏力等症状ꎬ故2017 ̄05 ̄03复查胸部CT(图2)ꎬ较前进展ꎮ图2㊀2017 ̄05 ̄03胸部CT双肺多发斑片状密度增高影ꎬ较前比较进展㊀㊀考虑到患者长期使用糖皮质激素以及免疫抑制剂ꎬ且合并糖尿病ꎬ存在免疫功能缺陷ꎬ结合影像学表现ꎬ不能排除侵袭性肺真菌感染以及MRSA感染可能ꎬ故将抗感染方案更换为伏立康唑200mgq12h联合万古霉素抗感染ꎮ为明确诊断ꎬ患者在CT引导下经皮肺穿刺活检ꎬ病理 肺穿刺标本 淋巴组织增生性病变伴EBV感染ꎬ结合免疫表型及基因重排结果ꎬ不完全排除EBV阳性的大B细胞淋巴瘤或淋巴瘤样肉芽肿(Ⅲ级)的可能性ꎮʌ免疫组化ɔ病灶内淋巴细胞CD20(小部分+)ꎬCD79ɑ(大部分+)ꎬBcl ̄6(部分弱+)ꎬPAX5(部分弱+)ꎬMUM ̄1(部分+)ꎬKi67(最高处为70%+)ꎬCD10(-)ꎬCD3(少量+)ꎬCD5(少量+)ꎬCD2(部分+)ꎬCD8(少数+)ꎬBcl ̄2(部分+)ꎬCD307371临床肺科杂志㊀2018年9月㊀第23卷第9期(部分+)ꎬCyclinD1(-)ꎬTIA ̄1(-)ꎬGranzymeB(-)ꎬPerforin(-)ꎬCD56(-)ꎬCD15(-)ꎬCD138(-)ꎬCD21(-)ꎻ肺泡上皮AE1/AE3(+)ꎬTTF ̄1(+)ꎬCD38(部分+)ꎻ组织细胞PGM ̄1(+)ꎮEBV原位杂交检测结果:EBER(+)ꎮ基因检测结果:B淋巴瘤克隆基因重排结果阳性ꎻT淋巴瘤克隆重排结果阴性ꎮ诊断:原发性肺B细胞淋巴瘤(BALT型)伴EBV感染讨㊀㊀论一㊁临床特点PPL临床表现多较轻ꎬ临床症状与病变部位以及侵袭程度有关ꎮ病变主要沿支气管黏膜下浸润生长ꎬ多不引起支气管阻塞ꎬ所以早期临床症状较少[2]ꎮ本例患者起初主要表现为发热ꎬ后影像学出现结节样病灶由少增多ꎬ进展迅速ꎬ最终出现胸闷㊁乏力ꎮ二㊁影像学特点缺乏特异性ꎮ一般表现为4种类型:①结节肿块型:最常见ꎬ多为单发病灶ꎬ多位于肺野内带或胸膜下ꎬ肿块呈类圆形ꎬ且边界模糊ꎬ密度较低ꎬ病灶内可见支气管充气征ꎬ部分病灶内可见空洞和气液平ꎬ病灶明显强化[3]ꎮ②肺炎肺泡型:为沿肺叶㊁肺段分布的模糊影ꎬ可见支气管充气征ꎬ偶见空洞[4]ꎮ③粟粒型:直径小于1cm的多发小结节ꎬ边界毛糙ꎬ无支气管充气征[5]ꎮ④间质型:在NHL中多见ꎬ表现为弥散的细或粗糙网状结构或网状小结节或磨玻璃样改变[6]ꎮ该例患者影像学主要表现为结节肿块型ꎬ双肺多发ꎮ三㊁诊断与鉴别诊断:PPL的临床诊断标准为①病变局限于肺ꎬ包括脏层胸膜或(和)支气管局部淋巴结ꎻ②排除纵隔向肺内的浸润ꎻ③无淋巴瘤病史ꎻ④靠肺叶切除㊁胸腔镜或开胸肺活检㊁肺穿刺以及气管镜活检经病理诊断[7]ꎮ鉴别诊断:①结节肿块型与周围型肺癌鉴别:周围型肺癌多呈分叶状ꎬ边缘分叶㊁毛刺ꎬ邻近胸膜侵犯以及肺部转移ꎮ②实变型PPL与肺炎鉴别:实变型PPL常侵犯支气管壁致管壁增厚㊁狭窄ꎬ中等强化ꎬ病灶内血管走行正常ꎮ肺炎支气管多通畅ꎬ管壁一般不增厚ꎬ不伴有肺门淋巴结肿大ꎬ且有明显呼吸道症状ꎮ③粟粒型PPL与粟粒型肺结核鉴别:淋巴瘤的粟粒样结节主要分布在中下肺野外带ꎬ伴有间质性改变ꎮ粟粒样肺结核的病变一般分布在中上肺野ꎬ无间质型改变ꎮ④间质型PPL与结节病鉴别:结节病伴有肺微小结节影㊁下叶间隔增厚㊁肺间质纤维化以及肺门实变影ꎬ多位于上中肺叶ꎮ淋巴瘤主要位于中央或肺门区ꎬ结节边界模糊ꎮ四㊁治疗及预后:目前没有统一的治疗方案ꎮ多药化疗可使约半数病人病变完全消退ꎮ放疗也可用于治疗更困难或存在肺外病灶的病例ꎮ该患者高龄ꎬ后期出现WBC减少ꎬ且持续发热伴疲乏无力ꎬ影像学短时间内进展迅速ꎬ诊断明确后家属要求自动出院ꎮ五㊁总结:本例患者存在免疫功能缺陷ꎬ影像学进展迅速ꎬ但是临床症状不明显ꎬ呈现临床症状与影像学表现不匹配ꎮ故对于临床症状不明显而影像学进展迅速者ꎬ需要高度怀疑原发性肺淋巴瘤可能ꎮ参考文献[1]㊀唐光才.肺淋巴瘤的影像学表现[J].内科急危重症杂志ꎬ2015ꎬ21(2):92-95.[2]㊀CARTERBWꎬWUCCꎬKHORASHADILꎬetal.Multimodalityimagingofcardiothoraciclymphoma[J].EurJRadiolꎬ2014ꎬ83(8):1470-1482.[3]㊀OGUSAEꎬTOMITANꎬISSHIIYꎬetal.Clinicalmanifestationsofprimarypulmonaryextranodalmarginalzonelymphomaofmucosa ̄associatedlymphoidtissueinJapanesepopulation[J].HematolOncolꎬ2013ꎬ31(1):18-21.[4]㊀陶峰ꎬ潘稚芬.无症状性肺原发淋巴瘤1例报告[J].吉林医学ꎬ2013ꎬ34(24):5085.[5]㊀成向阳ꎬ熊信国ꎬ陈汉章ꎬ等.原发性肺淋巴瘤21例诊断与治疗[J].中国现代医学杂志ꎬ2009ꎬ19(11):1742-1745. [6]㊀钟涛.原发性肺淋巴瘤的螺旋CT表现及病理特点[J].放射学实践ꎬ2013ꎬ28(4):401-404.[7]㊀强军ꎬ齐鹏飞ꎬ高万勤ꎬ等.肺黏膜相关淋巴组织淋巴瘤的CT平扫㊁增强及HRCT表现[J].中华医学杂志ꎬ2013ꎬ93(21):1634-1636.[收稿日期:2017-12-05]8371临床肺科杂志㊀2018年9月㊀第23卷第9期。
