ICU常用药物的使用及注意事项
- 格式:ppt
- 大小:596.00 KB
- 文档页数:22
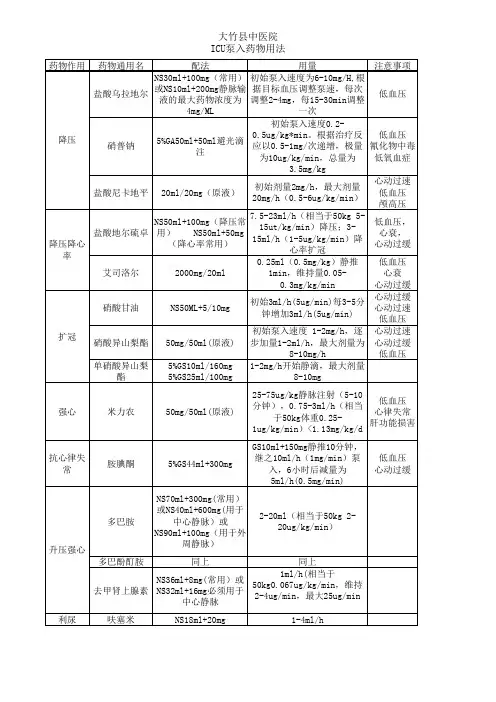

ICU 常用泵入药物的药理、配置及护理注意事项 ● 药物种类⏹ 抗休克血管活性药⏹ 抗癫痫及抗惊厥药⏹ 脑循环药⏹ 麻醉性镇静药⏹ 消化系统用药⏹ 平喘药⏹ 抗心率失常药⏹ 抗真菌药药品的配置方法:1. 凡用静脉注射泵泵入药品,均需在加入一定量的药品后用0.9%NS 将液体量加至50ml 。
2. 静脉泵流量计算方法:假设有配置浓度为k (mg/ml )每小时输入1ml 药液,则每小时输入药品溶质的量为:药品浓度×1ml =kmg ml mlmg k =⨯1, 因此单位时间输入药品溶质的量与溶液体积有如下比例关系:h ml h mg k 1⇔,或hml g k 1min 601000⇔μ。
要求输入X (mg/h )或X (μg/min )可这样直接计算:)()()(h ml k X ml mg k h mg X =,或)(06.01000)60()(1000)min (h ml k X mlg k h g X ml g k g X =⋅=⋅μμμμ 对于按照患者体重计算药量的药物,每小时输入药品溶液体积(ml )为:)(06.0(min)60)(10)min .().(min)(603ml k M X ml g k kg gX kg M ⋅⋅=⨯⨯μμ=药物浓度每分钟所用药量,其中k 为配置液中浓度(mg/ml ),M 为患者体重,X 为要求输入药量(μg/(kg.min)); 或ml k M X mg mlmg k M X ⋅=⋅,其中k 为配置液中浓度(mg/ml ),M 为患者体重,X 为要求输入药量(mg/(kg.h))。
◎ 抗休克血管活性药1. 肾上腺素(Epinephrine ,Adrenaline )(1)药效学α-R 、β-R 激动剂。
主要用于治疗过敏性休克与电除颤仪或利多卡因等配合使用进行心脏复苏抢救。
-AD 可激动心脏β1-R ,提高心脏兴奋性,也增加心脏耗氧。
激活冠脉β2-R ,使其舒张,改善心肌供血,且作用出现很快。

ICU常用急救药品的剂量用法注意事项ICU(重症监护室)是用于治疗严重疾病或创伤的重要部门,常用急救药品是保证病人生命安全和稳定的关键因素。
以下是一些常用急救药品的剂量、用法和注意事项。
1. 肌松药物(Neuromuscular Blocking Agents):- 常用药物:苯巴比妥(Pancuronium)、罗库溴铵(Rocuronium)、新斯的明(Vecuronium)。
-剂量和用法:根据病人的体重和所需肌松程度来决定剂量,可通过静脉注射或持续输注。
-注意事项:-监测病人的呼吸和肌力,以避免过度肌松。
-长时间使用肌松药物时,应定期评估病人的神经肌肉功能。
2. 卡地洛(Calcium Channel Blockers):- 常用药物:地尔硫卓(Diltiazem)、尼莫地平(Nimodipine)、尼卡地平(Nifedipine)。
-剂量和用法:根据病人的血压和心率来调整剂量,可通过静脉注射或口服给药。
-注意事项:-定期监测病人的血压和心率,以避免过度降压或心动过缓。
-注意与其他药物的相互作用,特别是与β受体阻滞剂的同时使用时可能出现心动过缓。
3. 去甲肾上腺素(Epinephrine):-常用药物:去甲肾上腺素。
-剂量和用法:根据病人的心脏停搏情况和需要进行心肺复苏的程度来决定剂量,可通过静脉注射或气管插管给药。
-注意事项:-心脏骤停时,尽早给予去甲肾上腺素,以提高心脏复苏成功率。
-定期监测心电图和血压,以及评估病人的心肺功能。
4. 抗生素(Antibiotics):- 常用药物:头孢菌素(Cephalosporins)、青霉素(Penicillins)、大环内酯类(Macrolides)。
-剂量和用法:根据病人的体重、感染类型和病原体敏感性来决定剂量和给药途径。
-注意事项:-根据病原体敏感性和临床反应调整抗生素的剂量和给药途径。
-遵守医院的抗生素使用指南,以减少耐药性的发展。
以上仅是常用急救药品的一小部分,还有许多其他药物(如镇痛剂、利尿剂、抗凝剂等)在ICU中使用。

、PICU常用药物和特殊药物的使用注意事项PICU 王晓军一.抗生素类(一)头孢曲松钠罗氏芬(合资)250mg/支 0.5g/支罗塞嗪(国产)250mg/支 1g/支1.用5—10ML注射用水溶解,2—4分钟缓慢静注。
或根据医嘱静滴或静注。
2.配制后的溶液在5℃以下可维持有效24小时,室温避光条件下可有效保存6小时。
3.与钙剂有配伍禁忌,产生结晶、沉淀。
(二)万古霉素1.万迅(盐酸万古霉素)0.4g /支:不可静脉推注,不可肌肉注射,每次滴注应不少于1小时。
2.稳可信(去甲万古霉素)500mg /支:(1)化药时用DDW溶解,滴注浓度2.5—5mg /ml,以减轻对组织的刺激,减少血栓性静脉炎的发生。
(2)不可静脉推注,不可肌肉注射,每次滴注应不少于1小时。
快速给药可能伴发血压变化(低血压),包括休克;对组织有刺激性,肌注或外渗可引起疼痛、触痛和坏死。
(三)泰能:500mg/支1.一般用0.9%NS100ml稀释。
也可用5%GS、10%GS、5%GNS、10%GV稀释。
配制后的静脉滴注液在室温下(25℃)稳定4小时,冷藏下(4℃)稳定24小时。
2.滴注剂量小于500mg时,时间不少于20—30分钟;大于500mg时,时间不少于40—60分钟。
3.静脉滴注液不能与其他抗菌素混合或直接加入其他抗菌素中使用。
4.静脉滴注用的泰能化学特性与乳酸盐不相容,因此使用的稀释液不能含有乳酸盐,但可注入正在进行乳酸盐滴注的静脉系统中给药。
(四)马斯平:500mg/支1.用于静脉滴注或深部肌肉注射。
2.滴注时间不少于30分钟,稀释浓度20—40mg/ml.3.肌肉注射时0.5g 用1.5ml注射用水溶解,1g 用3ml.4.与甲硝唑、万古霉素、庆大霉素、硫酸妥布霉素等分开使用。
(五)阿奇霉素:0.25g/支1.滴注时间不少于60分钟,滴注浓度1_2mg/ml.2.注意胃肠道反应,如恶心、呕吐,使用时可加VB6以减轻症状。

ICU常用药物的使用及注意事项ICU(Intensive Care Unit,重症监护室)是医院中承担危重病人治疗的重要部门。
在ICU中,常用的药物有许多,下面我将介绍几种常用的药物及其使用注意事项。
1. 阿托品(Atropine):阿托品是一种抗胆碱药物,可用于心动过缓或心脏停跳的抢救。
使用注意事项包括:在使用阿托品前需评估患者全身情况,避免过量使用;对于存在心律失常或女性患者需密切监测阿托品的副作用,如心悸、口干等。
2. 多巴胺(Dopamine):多巴胺是一种血管活性药物,可用于治疗低血压和心功能衰竭。
使用注意事项包括:需密切监测患者心率和血压变化,避免用于存在严重心律失常、应激性心肌缺血等病情的患者;多巴胺应慎用于婴幼儿。
3. 肝素(Heparin):肝素是一种抗凝血药物,可用于预防血栓形成和治疗深静脉血栓。
使用注意事项包括:使用前需评估患者出血风险,避免在存在活动性出血或其它凝血异常的患者中使用;需根据患者体重和凝血功能进行剂量调整,定期监测凝血指标。
4. 氨溴索(Ambroxol):氨溴索是一种祛痰药物,可用于治疗呼吸道疾病引起的痰液困结。
使用注意事项包括:需根据患者年龄和症状严重程度调整剂量,避免婴幼儿和孕妇使用;患者在使用氨溴索时应保持充足的水分摄入,有助于痰液排出。
5. 盐酸沙丁胺醇(Salbutamol):盐酸沙丁胺醇是一种β2受体激动剂,可用于治疗支气管哮喘等呼吸道疾病。
使用注意事项包括:需根据患者年龄和症状严重程度调整剂量,避免过量使用导致心律失常;对于存在严重心脏疾病的患者,使用沙丁胺醇时应慎重。
在ICU使用药物时,医生和护士需要密切关注患者的病情和药物的效果。
同时,需要定期监测患者的生命体征、实验室指标等,以判断药物的疗效和副作用,及时进行调整。
此外,在ICU中使用药物时还应注意以下几点:1.注意药物的配伍禁忌。
不同药物之间可能存在药物相互作用,有些药物的同时使用可能导致不良反应或降低药物疗效。

去甲肾上腺素:用法:应经中心静脉给药,起始输注速度为佳。
0.05—0.1ug/Kg·min常用,最大剂量1ug/Kg·min,与碱性药物有配伍禁忌,不能同血浆和全血混合静滴,停止滴注后作用维持1 分钟。
作用:主要激动α受体,对心脏β1受体作用较弱。
临床上用于治疗休克、上消化道出血。
不良反应:①局部组织坏死;②急性肾功能衰竭;③突然停药可致“滴注后低血压”,应逐渐减量和减速。
④可兴奋妊娠子宫引起流产,故孕妇忌用。
高血压、动脉硬化症、器质性心脏病、尿闭病人均忌用。
多巴胺:用法:0.5---2.5ug/min·kg兴奋多巴胺受体,2.5---10ug/min·kg主要兴奋β1受体,大于10ug/min·kg主要为α受体激动效应。
作用:能兴奋α1受体,激动β1受体及多巴胺受体。
临床上适用于充血性心力衰竭,以及心肌梗死、创伤、内毒素败血症、心脏手术等引起的休克综合征,另外本品可有效的升高血压,可用于钙通道阻滞剂的中毒解救。
不良反应:可引起恶心、呕吐、头痛、胸痛、中枢神经系统兴奋、呼吸困难、全身软弱无力。
血容量不足偶可引起低血压多巴酚丁胺:用法:2---20ug/min·kg,配药后6h内滴完。
作用:主要激动心肌β1受体,对β2受体和α1受体作用较弱,不激动多巴胺受体。
临床上主要应用于急性心肌梗死兵法的左心力衰竭、各种心脏病引起的难治性或顽固性心力衰竭(不伴有外周循环衰竭)、心脏手术后出现的低心排出量综合征。
不良反应:心动过速是最常见的副作用,通过减少剂量可以得到控制。
恶心、头痛、心悸、心绞痛、呼吸困难、收缩性高血压及室性心律不齐亦可能出现。
硝酸甘油:用法:5ug/min始,按5ug/min递増。
作用:主要用于治疗心绞痛和充血性心力衰竭及肺水肿。
不良反应:①可致眼内及颅内血管扩张,使眼内压及颅内压升高,故青光眼(有争议)及颅内高压禁用。
②长期用药者突然停药可诱发心绞痛、心肌梗死、乃至猝死,故需逐渐停药并合并其他药物。

ICU常用药物的使用及注意事项ICU(Intensive Care Unit)是医院中专门用于监护和治疗重症患者的特殊病房。
在ICU中,药物是常见的治疗手段之一、药物在ICU中的使用既有明确的疗效,也存在一定的风险。
以下是ICU常用药物的使用及注意事项。
1.抗生素药物:抗生素广泛应用于ICU,主要用于治疗感染性疾病。
使用抗生素时,需要根据患者的感染部位、菌种和敏感性,选择合适的抗生素。
同时,应遵循抗生素的使用原则,包括正确的给药途径、剂量和给药时间,并严格控制使用时机和疗程,以避免耐药性的产生。
2.镇痛镇静药物:镇痛镇静药物主要用于控制ICU患者的疼痛和焦虑状态,以促进患者的恢复。
常用的镇痛药物有吗啡、芬太尼等,常用的镇静药物有地西泮、咪唑安定等。
在使用这些药物时,需要注意监测患者的呼吸和血压情况,以避免呼吸抑制和低血压等不良反应。
3.抗凝血药物:抗凝血药物用于防止血栓的形成和进一步发展,包括普通肝素、低分子肝素和华法林等。
在使用抗凝血药物时,需要监测患者的凝血指标,以避免出血和血栓等并发症。
在使用华法林时,还需要密切监测凝血酶原时间(PT-INR),并调整剂量。
4.血管活性药物:血管活性药物通常用于维持患者的循环稳定,包括升压药物和降压药物。
使用这些药物时,需要根据患者的具体情况进行调整和监测。
例如,在使用升压药物时,需要监测患者的血压及其它血流动力学指标,以确保达到目标范围。
5.肾上腺皮质激素:肾上腺皮质激素主要用于治疗肾上腺功能不足和休克等情况。
在使用肾上腺皮质激素时,需要根据患者的具体病情进行调整,遵循逐渐减量的原则,并监测患者的血压、血糖和电解质,以防止不良反应的发生。
在使用ICU常用药物时,还需要注意以下几个方面:1.用药指征:药物使用时需要明确用药的适应症,避免滥用和误用。
2.药物剂量:根据患者的体重、肾功能和病情等因素确定合适的剂量,并根据患者的具体反应和监测结果进行调整。
3.给药途径:根据药物的特点和患者的病情选择合适的给药途径,包括口服、静脉注射和皮下注射等。

ICU常用急救药物的使用引言在ICU(重症监护病房)中,急救药物是处理危重病人的关键工具之一。
随着医疗技术的不断发展和新药的问世,ICU常用的急救药物也越来越多。
本文将介绍几种ICU常用的急救药物的使用方法和注意事项,以便临床医生在急救病人时参考。
1. 肾上腺素肾上腺素是一种常用的心血管急救药物,主要用于治疗心跳骤停、严重心律失常和休克等病情。
肾上腺素可以增加心肌收缩力、增加心率和收缩血管,有助于维持血压和血液循环。
使用方法: - 肾上腺素一般通过静脉注射给予,建议起始剂量为1-2μg/分钟。
- 用药时应注意监测患者的血压和心率,并根据患者的病情调整剂量。
注意事项: - 长期大剂量使用肾上腺素可能导致心肌损伤和心律失常,因此应避免长时间连续使用。
- 肾上腺素可能引起血压升高,对于有高血压病史的患者要小心使用。
2. 乌拉地尔乌拉地尔是一种常用的利尿剂,主要用于急性肾功能不全、肺水肿和高血压等病情。
乌拉地尔通过抑制肾小管对水和钠的重吸收,增加尿量,降低血容量。
使用方法: - 乌拉地尔可通过静脉注射或静脉滴注给予,建议起始剂量为0.5-1.0g。
- 用药时应密切监测尿量、血钠和血钾水平,并根据患者的情况调整剂量。
注意事项: - 乌拉地尔可能导致电解质紊乱,特别是低钙血症和低钾血症,因此使用时应密切监测电解质水平。
- 对于伴有低血容量或低血压的患者,乌拉地尔的利尿作用可能会加重血流动力学不稳定,应慎重使用。
3. 丙种球蛋白丙种球蛋白是一种常用的免疫调节剂,主要用于治疗免疫系统缺陷导致的疾病,如重症炎症反应综合征和系统性红斑狼疮等。
丙种球蛋白通过提供抗体和调节免疫反应,有助于改善患者的免疫状态。
使用方法: - 丙种球蛋白一般通过静脉注射给予,建议起始剂量为0.5-1.0g/千克。
- 用药时应注意监测患者的免疫指标和临床症状,并根据患者的情况调整剂量和使用频率。
注意事项: - 丙种球蛋白可能导致过敏反应和感染,因此使用时应注意患者的过敏史和感染风险。

ICU 常见急救及高危药品使用注意事项ICU即重症监护治疗病房,是应用现代医学理论,利用高科技现代化医疗设备对危重患者进行集中监测、强化治疗的一种特殊护理单元。
治疗、护理、康复均可同步应用进行,为重症或昏迷患者提供救治场所和设备,提供最佳护理、综合治疗、医养结合、术后早期康复、关节护理运动治疗等服务。
ICU把危重病人集中起来,在人力、物力和技术上给予最佳保障,以期得到良好的救治效果。
ICU设有中心监护站,直接观察所有监护的病床,以便于及时发现患者不良的状态,并对患者实施急救措施,那么急救方式都有哪些呢?具体如下:1.心肺复苏1.意识判断;2.同时判断呼吸、颈动脉搏动;3.立即呼救,寻求帮助;4、胸外心脏按压:迅速使病人去枕平卧于硬平面呈复苏体位,按压部位在胸骨与双两乳头连线交叉点,采用双手掌根重叠,十指相扣,手指翘起离开胸壁,上半身前倾,肩、肘、腕肘关节保持一条直线并与患者身体垂直,掌根按压,以躯干重量垂直下压,手掌不倚靠胸壁。
按压深度5-6厘米,频率控制在一分钟约100-120次。
5、开放气道:(1)清理呼吸道:将病人的头偏侧向一方,用右手食指清理口腔内异物和分泌物;(2)开放气道:无颈椎损伤用仰头提颏法、怀疑颈椎损伤用托颌法开放气道6、人工呼吸:使用简易呼吸器通气两次,并采用“EC手法”每6~8秒进行一次人工呼吸,每分钟10-12次,每次呼吸超过一秒,通气约0.5升,可见胸部上下起伏。
挤压吸呼比为1:1.5-2,应注意气囊的频次和患者呼吸的协调性。
7、持续心肺复苏:胸外按压与人工呼吸比例为30:2,以此比例反复进行,直至复苏成功。
8、观察心肺复苏有效指征:(1)大动脉搏动恢复;(2)自主呼吸恢复;(3)观察意识:散大的瞳孔缩小,有对光反射;(4)观察循环:患者末梢循环改善,包括脸色、指甲转红润;(4)判断复苏成功:如果复苏成功,继续给予高级生命支持。
二、电除颤如果患者在抢救过程中出现室性心动过速、室颤,应立即进行电除颤,先将患者平卧于病床上呈复苏体位,再进行能量选择,然后将电极板涂好导电膏放在患者的胸壁上,电极板位置正确,确认电除颤状态为非同步方式,按下电除颤仪的按钮,并将电极板紧密的贴紧在患者皮肤上,以免烫伤患者。

ICU常用药物注意事项ICU(重症监护室)是医院内最为关键和重要的部门之一,负责监护和治疗病情严重或危急的患者。
在ICU的工作中,药物管理是至关重要的一环。
合理使用药物可以帮助患者恢复健康,但药物的错误使用可能导致严重的副作用和并发症。
以下是一些ICU常用药物的注意事项:1.麻醉药物:-监控患者的呼吸、血压、心率和意识状态,确保患者在麻醉过程中的安全和舒适。
-根据患者的年龄、体重和一般健康状况,调整剂量,以避免过度麻醉或失效。
2.镇静剂:-镇静剂通常用于镇静和安抚患者,减轻焦虑和不适。
-监测患者的生命体征,包括呼吸、心率和血压,以及镇静状态。
定期评估患者的镇静水平,以确保患者舒适和安全。
-若使用持续剂量输注的镇静药物,应密切监控患者的神经肌肉接头功能,以避免神经肌肉阻滞。
3.抗生素:-在ICU中,抗生素通常用于治疗感染。
根据细菌药敏试验结果选择合适的抗生素。
-严格按照医嘱的剂量和用药时间给药,避免忽视或超量使用抗生素。
-监测患者的肝肾功能和药物浓度,在必要时进行调整。
4.抗凝剂:-抗凝剂通常用于预防或治疗血栓相关疾病。
根据患者的凝血功能和病情选择合适的抗凝剂。
-监测患者的凝血指标,包括凝血酶时间(PT)和部分凝血活酶时间(aPTT),以确保抗凝治疗的效果和安全性。
-注意避免与其他药物发生相互作用,尤其是其他可能引起出血的药物。
5.维持血压的药物:-根据患者的血压监测结果和临床症状,调整药物剂量和给药速度,以达到目标血压。
-定期监测患者的血压、心率和电解质,避免低血压和心律失常的发生。
-若患者存在肾功能不全或心衰等疾病,应谨慎使用降压药物,监测患者的肾功能和液体平衡。
在ICU的药物治疗中,注意以下几点是非常重要的:1.药物安全:保证药物的配制、给药和监测过程的安全性。
医护人员应熟悉每种药物的使用方法、剂量和不良反应,严格遵循相关的操作规范。
2.药物相互作用:注意不同药物之间的相互作用,特别是与患者原有用药之间的相互作用。

ICU常用抢救药物使用及注意事项ICU是指重症监护病房,负责抢救危重病患者。
在ICU中,医生和护士会使用各种抢救药物来稳定患者的生命体征,控制疾病的进展,并最大限度地提供有效的治疗。
常用的抢救药物包括心血管系统药物、呼吸系统药物、抗感染药物和抗凝药物等。
下面是抢救药物的使用和注意事项。
心血管系统药物:1.血管活性药物:如多巴胺、肾上腺素、去甲肾上腺素等,可用于增加心肌收缩力、加速心率、提高血压等。
2.钙通道阻滞剂:如硝苯地平、氨氯地平等,用于控制高血压、心绞痛等。
3.β受体阻滞剂:如美托洛尔、普萘洛尔等,用于控制心律失常、降低心率等。
使用注意事项:-针对患者血压、心率、心律和病情特点,个体化制定用药计划。
-严密监测患者生命体征变化,避免过度用药或药物副作用。
-注意药物的剂量和频率,遵循药物使用指南。
呼吸系统药物:1.支气管扩张剂:如沙丁胺醇、茶碱等,通过扩张支气管平滑肌,改善呼吸道通畅。
2.皮质激素:如氢化可的松、甲基强的松龙等,用于控制过敏反应和减少肺部炎症。
3.氧疗药物:如可待因、吗啡等,用于缓解呼吸困难和镇痛。
使用注意事项:-根据患者的呼吸情况和血氧饱和度,合理选择药物和呼吸机设置。
-氧疗药物使用时,注意呼吸抑制和呼吸抑制对中枢神经系统的影响。
-切勿过度使用皮质激素,以免引发其他炎症和副作用。
抗感染药物:1.抗生素:如青霉素、头孢菌素、氨基糖苷类药物等,用于控制和治疗感染。
2.抗真菌药物:如伏立康唑、氟康唑等,用于治疗真菌感染。
3.抗病毒药物:如奥司他韦、利巴韦林等,用于治疗病毒感染。
使用注意事项:-根据病原体种类和药敏试验结果,合理选择抗感染药物。
-控制用药时间和剂量,以避免耐药性的发展。
-监测患者的感染指标,如体温、白细胞计数等。
抗凝药物:1.抗血小板药物:如阿司匹林、氯吡格雷等,用于预防血栓形成。
2.抗凝剂:如普通肝素、低分子肝素等,用于治疗深静脉血栓和预防肺栓塞。
使用注意事项:-减少药物副作用和出血风险,合理选择抗凝药物和剂量。
ICU常用抢救药物使用及注意事项抢救药物在ICU中起着非常重要的作用,能够迅速稳定患者生命体征和病情,并为后续治疗争取时间。
下面将介绍一些ICU常用的抢救药物以及使用时需要注意的事项。
1. 肾上腺素(adrenaline):-适应症:心跳骤停、心动过缓、低血压、严重支气管哮喘等情况。
- 使用方法:根据患者病情和体重,静脉注射推荐剂量为0.01-0.1mg/kg,可以重复使用。
-注意事项:使用时应严密监测患者的心动情况和血压变化,避免过度使用引起心律失常。
2. 多巴胺(dopamine):-适应症:低血压、心功能不全、休克等情况。
- 使用方法:以静脉滴注的方式给药,开始剂量一般为2-5μg/kg/min,根据患者病情可逐渐增加剂量。
-注意事项:治疗时应密切监测心率、血压和尿量的变化,以及可能出现的心律失常。
3. 乌拉地尔(urapidil):-适应症:高血压危象、高血压急症等情况。
- 使用方法:以静脉滴注的方式给药,通常开始剂量为5mg/次,根据患者响应可以增加剂量。
-注意事项:使用时需要监测血压变化,特别是头晕、心悸等不适症状的出现,并调整给药速度和剂量。
4. 利多卡因(lidocaine):-适应症:心律失常(如室性心动过速、室颤等),特别是心跳骤停时进行心脏按压和除颤前的药物预处理。
- 使用方法:根据患者情况可静脉或肌肉注射,剂量通常为1-1.5mg/kg,可以重复使用。
-注意事项:使用时应密切监测心电图和病情变化,避免过度使用引起心律失常。
5. 硝酸甘油(nitroglycerin):-适应症:心绞痛、高血压危象等情况。
-使用方法:可通过静脉滴注或舌下含化给药,剂量根据患者具体情况而定。
-注意事项:使用时需要监测血压和心率的变化,特别是可能出现的低血压和头晕等副作用。
6. 氨茶碱(aminophylline):-适应症:严重的气管痉挛、支气管哮喘等情况。
-使用方法:通常以静脉滴注的方式给药,剂量根据患者具体情况而定。
ICU常用药物注意事项ICU是指重症监护室,是医院内用于治疗危重病患者的特殊病房。
在ICU中,药物的使用是非常常见和重要的治疗手段之一、然而,由于ICU患者的病情复杂、药物种类多样,因此药物的使用也存在一些注意事项。
下面将详细介绍ICU常用药物的注意事项。
1.抗生素:抗生素是ICU中常用的药物,用于治疗感染。
在使用抗生素时,一定要注意选择合适的抗生素,尤其是对细菌敏感的抗生素。
还要考虑到患者的肝肾功能和药物代谢能力,避免药物过量造成药物中毒。
另外,注意监测患者的药物血药浓度和疗效,及时调整用药方案。
2.血液制品:ICU中常常使用血浆、红细胞和血小板等血液制品,用于补充血容量和改善贫血状态。
在血液制品的使用上,一定要注意输血的速度和剂量,避免输血过快和超过需要,引起过敏或溶血反应。
同时,输血时要进行血型和交叉配对,以防止输血不合并反应。
3.镇痛药物:ICU中常常需要给予患者镇痛药物,以缓解疼痛和减轻焦虑。
在使用镇痛药物时,要注意选择合适的药物和剂量,避免过度镇痛造成呼吸抑制和意识障碍。
另外,要定期评估镇痛效果和副作用,及时调整用药方案。
4.止血药物:ICU中常常需要使用止血药物,以控制出血和减少术后并发症。
但使用此类药物时要格外小心,防止药物过量导致出血风险增加。
对于有出血倾向的患者,应尽量避免使用止血药物,或者根据具体情况调整用药剂量。
5.心血管药物:ICU中的心血管药物包括β受体阻滞剂、钙离子拮抗剂、肾上腺素类药物等,用于稳定患者的心脏功能和血压。
在使用这类药物时,要密切监测患者的心率和血压变化,避免心律失常和低血压的发生。
另外,心血管药物的使用还要考虑患者的休克和低灌注状态,避免药物对心脏产生不良影响。
6.利尿剂:ICU中使用利尿剂是为了促进尿液排出,缓解患者的水肿和肾功能不全。
在使用利尿剂时,要密切监测患者的尿量和电解质平衡,避免利尿过度引起低血容量和电解质紊乱。
另外,要根据患者的肾功能和药物代谢能力,选择合适的利尿剂并调整剂量。