(优选)胸腔积液的诊断和处理
- 格式:ppt
- 大小:915.00 KB
- 文档页数:26
学会胸腔积液鉴别,看这篇没错了!*仅供医学专业人士阅读参考干货满满,建议收藏!胸腔积液在呼吸科可谓是屡见不鲜,诊断胸腔积液首先应确定胸腔积液的存在,然后分辨积液的性质为漏出液或渗出液,最后确定胸腔积液的病因。
判断患者是否有胸腔积液并不难,根据症状、体征、胸部影像学、胸腔超声等手段一般很容易做出诊断,但进一步对引起积液的原因进行寻找才是对我们真正的考验,也是临床上的难点。
本文来教你胸腔积液的鉴别诊断思路。
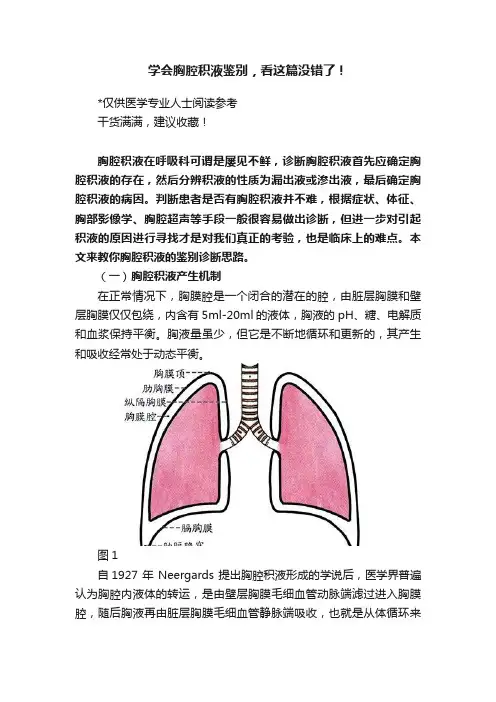
(一)胸腔积液产生机制在正常情况下,胸膜腔是一个闭合的潜在的腔,由脏层胸膜和壁层胸膜仅仅包绕,内含有5ml-20ml的液体,胸液的pH、糖、电解质和血浆保持平衡。
胸液量虽少,但它是不断地循环和更新的,其产生和吸收经常处于动态平衡。
图1自1927 年 Neergards 提出胸腔积液形成的学说后,医学界普遍认为胸腔内液体的转运,是由壁层胸膜毛细血管动脉端滤过进入胸膜腔,随后胸液再由脏层胸膜毛细血管静脉端吸收,也就是从体循环来由肺循环再吸收,每日的胸液生成量约5~10 升。
胸液的流动完全取决于静水压和胶体压之间的压力差,且胸液的流动遵循Starling 定律:液体流动=滤过系数k×[(平均毛细血管静水压-胸膜腔负压)-(血浆胶体渗透压-胸腔胶体渗透压)]。
但这种学说也产生了诸多疑问,旧学说忽略了间质部分的存在、水和溶质的选择性和通透性以及胸膜淋巴管的存在;临床上也发现肝硬化患者血浆胶体渗透压 < 20cmH2O(1cmH2O=0.098kPa),此时如根据Starling 定律,胸液应自脏、壁层胸膜移向胸腔形成胸腔积液,但大多数肝硬化患者并无胸腔积液存在;先天性心脏病、二尖瓣狭窄的患者,平均左心房压力 > 50cmH2O,也无胸液形成。
近年来,人们对胸膜腔解剖和生理的研究,提出了与传统观点不同的理论。
认为壁层胸膜是胸腔的交换末梢,对胸液的形成起了非常重要的作用。
新的转运理论:液体自胸壁微循环中滤过,进入胸膜腔,随后由胸壁淋巴管排走;突出了胸液的流动,而不是压力梯度。

胸腔积液诊断治疗指南胸腔积液是一种常见的内科问题,它可以由肺、胸膜和肺外疾病引起。
正常情况下,胸膜腔内有一层很薄的液体,起到润滑作用。
胸膜腔和其中的液体处于动态平衡状态,任何因素使胸膜腔内液体形成过快或吸收过缓,即产生胸腔积液。
以前认为胸水的交换完全取决于流体静水压和胶体渗透压之间的压力差,但是现在发现,脏层胸膜厚的动物(包括人类)其壁层胸膜间皮细胞间存在淋巴管微孔,胸水从壁层和脏层胸膜的体循环血管由于压力梯度通过有渗漏性的胸膜进人胸膜腔,然后通过壁层胸膜的淋巴管微孔经淋巴管回吸收,这一形式类似于机体的任何间质腔。
胸水滤过胸腔上部大于下部,吸收则主要在横膈和胸腔下部纵隔胸膜。
胸腔积液的病因和发病机制有很多,常见的有胸膜毛细血管内静水压增高,如充血性心力衰竭、缩窄性心包炎、血容量增加、上腔静脉或奇静脉受阻,产生胸腔漏出液。
这些情况都会导致胸腔积液的产生。
二)胸腔渗出液的产生原因多种多样,常见的包括胸膜炎症、结缔组织病、胸膜肿瘤、肺梗死、膈下炎症等。
这些疾病会导致胸膜通透性增加,从而使胸膜产生渗出液。
三)胸腔漏出液的产生则与胸膜毛细血管内胶体渗透压降低有关。
低蛋白血症、肝硬化、肾病综合征、急性肾小球肾炎、黏液性水肿等疾病都会导致胸膜毛细血管内胶体渗透压降低,从而产生胸腔漏出液。
四)壁层胸膜淋巴引流障碍也是胸腔渗出液的产生原因之一。
癌症淋巴管阻塞、发育性淋巴管引流异常等疾病都会影响壁层胸膜淋巴引流,从而导致胸腔渗出液的产生。
五)血胸、脓胸和乳糜胸的产生则与损伤有关,如主动脉瘤破裂、食管破裂、胸导管破裂等。
六)医源性因素也是引起胸腔积液的原因之一,如药物、放射治疗、消化内镜检查和治疗、支气管动脉栓塞术等。
此外,液体负荷过大、冠脉搭桥手术、骨髓移植、中心静脉置管穿破和腹膜透析等也可能导致胸腔积液的产生。
临床表现】一)胸腔积液的症状包括呼吸困难、胸痛和咳嗽等。
不同病因引起的症状有所不同。
例如,结核性胸膜炎常伴有发热、干咳、胸痛等症状,而恶性胸腔积液则多见于中年以上患者,一般无发热,胸部隐痛,伴有消瘦和肿瘤的症状。



胸腔积液患者病历书写规范指南患者信息:患者姓名:李某性别:男年龄:65岁主诉:呼吸困难,胸闷入院日期:2022年1月10日一、现病史:1.主诉及病程:患者于2021年12月初出现呼吸困难、胸闷症状,逐渐加重,并伴有咳嗽、咳痰等症状。
近日病情进一步加重,且出现乏力、食欲不振等全身症状。
2.疼痛部位及特点:患者主要疼痛部位为胸骨后压迫感,没有放射至其他部位的疼痛。
3.病程:请详述患者病程,包括症状出现、加重等情况。
二、既往史:1.个人史:患者无明显过敏史,无吸烟史、饮酒史及药物过敏史。
2.疾病史:患者既往无高血压、糖尿病、冠心病等慢性疾病,无手术史。
三、体格检查:1.一般情况:患者神志清楚,面色苍白,呼吸困难,皮肤有部分湿润。
2.呼吸系统:双肺呼吸音减弱,双侧胸廓对称,气管居中,无明显剧烈呼吸运动,听诊时可闻及双肺湿性啰音,呼吸音正常。
3.心血管系统:心率80次/分,心律齐,无明显心包摩擦音,心界无明显扩大。
4.其他系统:请根据实际情况填写相关体格检查结果。
四、辅助检查:1.胸部X线片:拍摄时间:2022年1月10日,示右侧胸腔积液,心脏形态正常。
2.胸腔穿刺:日期:2022年1月10日,穿刺液为混浊黄色液体,化验结果显示外周血象为淋巴细胞增多。
五、初步诊断与治疗方案:根据临床症状、体格检查和辅助检查结果,初步诊断为右侧胸腔积液。
治疗方案为胸腔积液穿刺引流,给予抗生素治疗,并密切监测病情变化。
六、治疗经过与效果评估:1.治疗过程:患者经过胸腔积液穿刺引流治疗,穿刺液排除后,患者呼吸困难症状明显缓解,胸闷感显著减轻。
2.治疗效果:患者在住院期间情况稳定,症状明显好转,未出现明显不良反应。
七、出院指导及计划:1.出院指导:注意休息,避免剧烈体力活动;继续使用抗生素治疗,按时服药;定期复诊,密切观察病情。
2.康复计划:建议患者进行康复锻炼,逐渐增加活动量,改善肺功能;注意饮食营养,增加蛋白质摄入。
八、随访情况:患者于出院后定期复诊,病情稳定,无明显不适,无需特殊处理。



胸水渗出液诊断标准
胸水渗出液是一种常见的胸腔积液类型,其诊断标准主要包括以下几个方面:
1.积液中总蛋白与血清总蛋白浓度的比值大于0.5。
在胸水渗出液中,由于炎症等因素的作用,积液中的总蛋白含量较高,与血清总蛋白浓度的比值通常大于0.5。
而胸水漏出液中总蛋白含量较低,与血清总蛋白浓度的比值通常小于0.3。
因此,通过比较积液中总蛋白与血清总蛋白浓度的比值,可以初步判断胸水的性质。
2.积液中LDH与血清LDH浓度比值大于0.6。
乳酸脱氢酶(LDH)是一种广泛存在于人体组织中的酶,当组织发生炎症或坏死时,LDH的活性会升高。
在胸水渗出液中,由于炎症等因素的作用,积液中的LDH含量较高,与血清LDH浓度的比值通常大于0.6。
而胸水漏出液中LDH含量较低,与血清LDH浓度的比值通常小于0.5。
因此,通过比较积液中LDH与血清LDH浓度的比值,可以进一步判断胸水的性质。
3.积液中LDH大于血清LDH正常值上限的2/3。
除了比较积液中LDH与血清LDH浓度的比值外,还可以通过判断积液中LDH 的绝对值是否大于血清LDH正常值上限的2/3来确定胸水的性质。
在正常情况下,血清LDH的正常值范围为80-280U/L。
如果积液中LDH大于血清LDH正常值上限的2/3,则可诊断为胸水渗出液。
综上所述,通过比较积液中总蛋白与血清总蛋白浓度的比值、积液中LDH 与血清LDH浓度比值以及积液中LDH大于血清LDH正常值上限的2/3等方面的指标,可以较为准确地诊断胸水渗出液。

最全胸腔积液知识胸腔积液必须知道的概念与定义1.定义:任何因素使胸膜腔内液体形成过多或吸收过少,出现胸膜腔内液体增多超出正常水平,即称之为胸腔积液(pleural effusions,简称胸水,PE)。
2.PE常见症状:咳嗽、气短(呼吸困难)、胸痛(偶发)。
3.PE体征:因胸腔积液量的多寡变异很大,多为患侧实变体征。
干性胸膜炎可以闻及胸膜摩擦音。
4. PE发生的四大机制:(1)胸膜毛细血管静水压升高(多见于心力衰竭;(2)胸膜毛细血管晶体渗透压降低(多见于肝硬化、肾病综合征等等所致的低蛋白血症);(3)胸膜毛细血管通透性增加(最常见。
见于各类炎症、肿瘤);(4)淋巴回流障碍。
淋巴回流吸收,是控制胸腔液体平衡的重要机制。
任何因素导致淋巴回流障碍均可以形成胸腔积液(如炎症、肿瘤、原虫感染、外伤等等)。
5. PE诊断主要依靠的检查方法:CT、胸片。
CT优于胸片。
建议胸片发现胸腔积液后,复查CT予以证实。
6.超声波之于胸腔积液的重要意义在于指导胸腔穿刺术的实施。
能够分辨胸腔积液区域有无分隔、是否多房,指导多点进针穿刺。
引导对少量胸腔积液的穿刺。
甚至还能区分CT无法确定到底是胸腔积液还是软组织,判断胸腔积液诊断是否成立。
7.判断PE量的方法:胸片直观判断法、CT公式计算法、超声波定位判断。
8.简易胸腔积液量计算公式:选取CT 胸腔积液的液体最多层面为基础,测量其液面到相对应胸壁的垂直最大距离,以mm(毫米)为单位,设其代数值为X。
代入下列公式进行计算胸腔积液量,单位是cm3(ml,毫升)。
V=36.150X-1.064X2+0.013X3﹣195.672±107.80举例如图所示,测得胸水与胸壁最大垂直距离为63.1mm,代入公式:点击查看原图图1:PE测量实例图V=36.150×63.1-1.064×63.12+0.013×63.13﹣195.672=1115.07ml±107.80意见建议:可根据Y =-0.238+0.999X,X为CT 测值,Y为胸水量X值获得:可选扫描平面垂直于长轴, 选用层厚10 mm, 层距10 mm, 横断面连续扫描, 扫描范围包括肺尖至肺底, 重建图像显示矩阵为512×512.由一名熟练的CT 操作人员在积液最明显的一层上用轨迹手工圈划出积液的完整轮廓, 预设CT 值上下限范围0~20 HU, 采用计算机体积测算功能, 计算出各层满足上述要求区域图像体积.Y的单位ml9.胸腔积液量分类(韩振军个人经验标准,以CT最大液面到相对应胸壁的最大垂直距离为基数,每差2cm(20mm)为一个等级。

大量胸腔积液CT报告模板
一、基本信息
•患者姓名:
•患者性别:
•年龄:
•就诊日期:
•检查部位:胸部
二、影像描述
•总体表现:双侧胸腔大量积液,双肺纹理模糊,大小分布均匀。
•右肺:
–上叶:积液显著,干扰肺纹理。
–中叶:积液显著,干扰肺纹理。
–下叶:积液显著,干扰肺纹理。
•左肺:
–上叶:积液显著,干扰肺纹理。
–下叶:积液显著,干扰肺纹理。
三、诊断意见
结合临床病史和影像学表现,建议进一步诊治,可能存在如下疾病:
1.支气管肺癌
2.非小细胞肺癌
3.肺转移癌
4.结核性胸膜炎
5.胸腔积液
建议患者进一步到医院进行进一步的检查和诊治,以明确病因并制定更为有效的治疗方案。
四、结论
本次CT检查提示患者存在大量胸腔积液,但具体病因尚需进一步检查。
对于提高胸腔积液检测的准确性,CT是一种非常可靠的检查方法,有助于确诊病因和制定治疗方案。