导尿管拔管指征评估表
- 格式:docx
- 大小:154.44 KB
- 文档页数:2
![院感各种监测表格模板汇总[1]](https://uimg.taocdn.com/fcfc2962580216fc700afdd3.webp)
精心整理□MRSA(耐甲氧西林金葡菌)□VRE(耐万古霉素肠球菌)□产超广谱β-内酰胺酶(ESBLs)肠杆菌科细菌□耐碳青霉烯肠杆菌科细菌(CRE)□耐碳青霉烯鲍曼不动杆菌(CR-AB)□多重耐药菌/泛耐药铜绿假单胞菌□隔离措施落实情况:1、隔离医嘱:有□无□2、在病历卡上、病人床边标贴蓝色接触隔离标识:有□无□3、抗菌药物合理应用:是□否□4、病人隔离:是□(单间床旁)否□5、病房入口处、病人床边备快速手消毒剂:有□无□6、病人床边黄色垃圾袋:有□无□7、病人床边备隔离衣:有□无□暂时不需要□8、病房高危患者:有□无□9、可复用的医疗器械(体温表、血压计等)专人专用并及时消毒:有□无□部分有□10、该病人周围物品、环境和医疗器械,每天清洁消毒:有□无□11、对病人及家属宣教:有□无□抗菌药物名称:剂量:途径用药次数□天手术前用药时机:麻醉开始时术前0.5-2小时术前2-24小时>24小时2、手术中使用抗菌药物:是/否抗菌药物名称:剂量:途径用药次数□3、手术后使用抗菌药物:是/否手术后抗菌药物使用情况:一联二联三联及以上抗菌药物名称:剂量:途径用药次数□天抗菌药物名称:剂量:途径用药次数□天抗菌药物名称:剂量:途径用药次数□天五、医院感染情况:手术切口感染:是/否感染日期:感染部位:表浅切口深部切口器官腔隙手术部位出现:红肿热疼手术切口渗出物:脓性血性脂肪液化其它外科引流:是/否瘘管:是/否引流时间:病原学送检:是/否切口愈合情况:甲乙丙出院后随访感染情况:有/无感染部位:表浅切口深部切口器官腔隙报告人:报告日期:****医院医务人员职业暴露情况登记表科室:姓名性别:男□女□年龄:岁1.暴露时间:年月日时分2职业⑴医生⑵护士⑶助产士⑷技师⑸行政人员⑹护理员⑺保洁员⑻其他3.暴露方式⑴接触暴露:皮肤□;黏膜□⑵针刺或锐器割伤□⑶其他方式:□4.暴露源:血液□体液□呕吐物□排泄物□5.暴露程度Array6.7.8.拔针□9.10.11.。
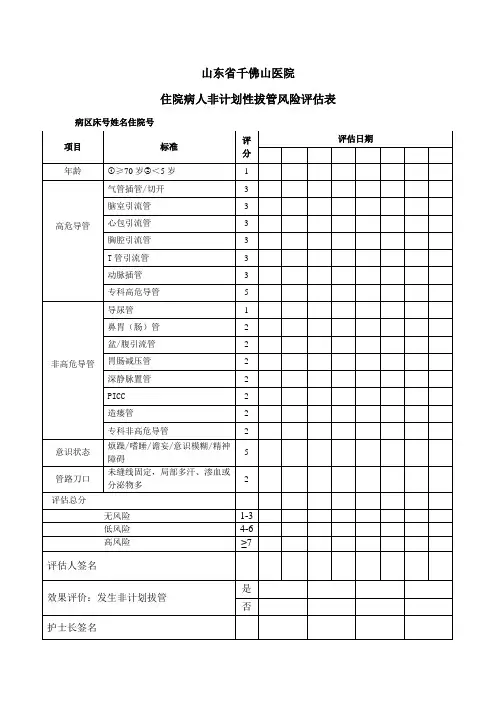
山东省千佛山医院住院病人非计划性拔管风险评估表病区床号姓名住院号一、评估时机和频次1、首次评估:新入或转入带管、置管后、手术后带管病人2小时内完成评估。
2、再次评估:病情变化时或新置入管路后。
3、评估频次:低风险患者,每周评估1次;高风险患者,每周至少评估2次。
二、非计划性拔管预防护理措施1、高风险患者床边放置防拔管警示标识。
2、选择合适的导管固定材料和方法有效固定,连接紧密3、当固定材料出现污染、潮湿、粘性下降、卷边甚至脱落等不能有效固定管道时,应及时更换。
4、选择正确的管道标识贴,注明管道名称、日期,贴于距离各管道末端5~10cm 处,如标识出现污染或破损,应及时更换。
5、密切观察患者对留置导管的耐受性及依从性。
6、密切观察导管位置、深度及固定情况;保持导管的通畅,避免扭曲、打折、堵塞或脱出。
7、定时观察留置导管引流液的量、色、性质,并准确记录;8、密切观察导管周围皮肤及敷料有无渗血渗液、缝线有无松脱;9、查看引流装置的压力是否正常,如常压或负压等。
10、严格床头交接班,班班交接。
11、对于清醒患者或家属告知留置导管的目的和重要性,防止导管意外脱出的方法及注意事项,患者及家属知晓相关内容并配合。
12、意识障碍、烦躁不安、术后麻醉未清醒、语言表达不清的高龄患者、对导管极不耐受患者,必要时给予有效约束(必须下达“保护性约束”医嘱,若家属或患者不同意约束,需签署知情同意书)或遵医嘱用药,施行约束时注意观察约束部位皮肤情况。
2021年4月份7月份非计划拔管根因分析一患者因素躁动与意识障碍神经外科病人多有脑器质性疾病所引起的精神症状,表现为躁动、易激怒、意识不清、幻觉等,导致患者自行拔管。
有调查结果显示意外拔管事件中76.36%发生在夜间。
夜间植物神经功能不稳定,二氧化碳潴留,易出现头痛、烦躁、幻觉等精神障碍等导致大部分患者在睡眠状态拔管不配合治疗和护理神经外科患者往往患者住院时间较长,肢体活动障碍,有些患者对疾病好转缺乏信心使患者产生紧张、烦躁、悲观、绝望的情绪,造成意外拔管。



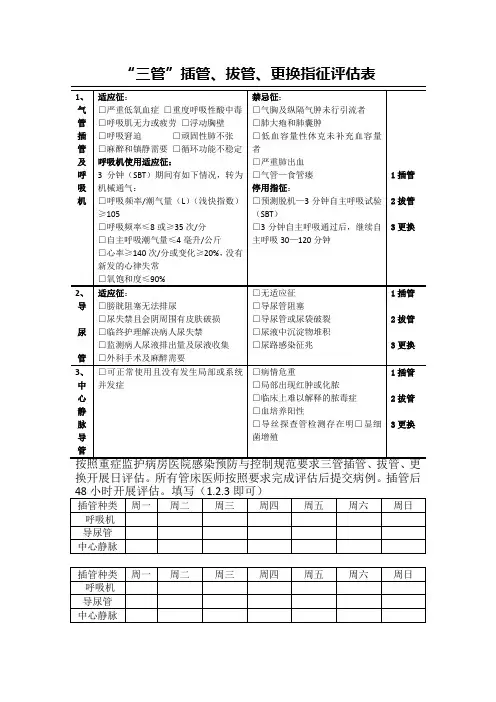
“三管”插管、拔管、更换指征评估表
换开展日评估。
所有管床医师按照要求完成评估后提交病例。
插管后
注意事项及评估要点:
1、应严格掌握中央导管留置指征,每日评估留置导管的必要性,尽早拔除导管。
操作时应严格遵守无菌技术操作规程。
置管部位不宜选择股静脉。
2、应严格掌握留置导尿指征,每日评估留置导尿管的必要性,尽早拔除导尿管。
操作时应严格遵守无菌技术操作规程。
长期留置导尿管宜定期更换,普通导尿管7d〜10d更换,特殊类型导尿管按说明书更换。
3、应每天评估呼吸机及气管插管的必要性,尽早脱机或拔管。
无禁忌症应将患者头胸部抬高30°〜45°,并应协助患者翻身拍背及震动排痰。
应保持气管切开部位的清洁、干燥。
应每天评估镇静药使用的必要性,尽早停用。
一周评估小结:
二周评估小结:
三周评估小结:
四周评估小结:
小结填写示范:本周评估XX导管需持续使用(及时拔管、及时更换管路)。
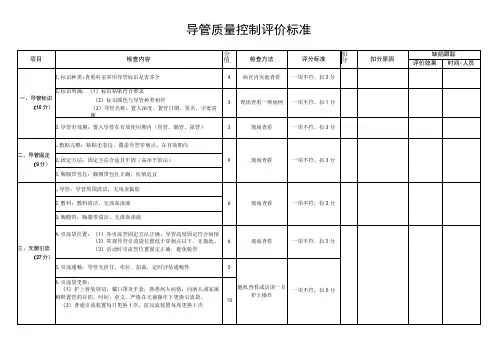
导管质量控制评价标准
备注:
1.评分表格适用范围:导管质控小组用于每季度查检,至少选取2位患者。
2.对查检不合格项目有整改措施,有质量反馈。
3.常用导管按风险程度分三类:
(1)高危导管:(口/鼻)气管插管、气管切开套管、T管、脑室外引流管、胸腔引流管、吻合口以下的胃管、鼻胆管、胰管、腰大池引流管、心包引流管、鼻肠管、前列腺及尿道术后的导尿管等,高危管道红色标识标上管道名称。
(2)中危导管:三强二囊管、各类造瘦管、腹腔引流管、腹膜透析管等。
(3)低危导管:普通导尿管、普通氧气管、普通胃管等。

各类引流管的拔管指征1.胃管肛门排气,肠蠕动恢复,每种手术时光不一样,胃部手术大约3-7天.术后能下床自行排尿,先要进行膀胱括约肌的练习,扎住尿管后有须要小便的感到.有些会阴部.直肠或泌尿系手术依据小我情形.术后7-10天阁下,引流量逐渐削减,24小时少于20毫升,色彩有鲜红转为淡红或无色.:“T”型管放置十天以上可先夹闭引流管,须要时做胆囊造影,如肯定胆管下端已通行(夹闭时无不适症状)时,一般两周后可以拔管.依据黄志强的手术学是胃管留置到胃肠功效疏浚为止尿管留置到可以本身排尿为止肛管留置到可以本身解大便为止引流管留置到没有引流物为止乳胶片在术后1-2天烟卷引流4-7天T型管14天胃肠减压管在肛门排气后在临床上,引流管铲除的时光依据每位大夫的习惯有所不合.橡皮片引流:一般用于浅表伤口引流,目标是防止皮下积血.积液,术中应防止皮片被缝线缝在皮下而致拨除艰苦,术后应妥当固定,24~48h后可拨除.胃肠减压管:依据患者病情若为非胃肠道的腹部手术(如:肝胆手术)则患者肠鸣音恢复即可拔管,若为胃肠道手术,特殊是有吻合口的胃肠道手术则必须待肛门恢复排气后方能斟酌拔管尿管术后能下床自行排尿,先要进行膀胱括约肌的练习,扎住尿管后有须要小便的感到.有些会阴部.直肠手术(如直肠癌手术)一般要放置一周阁下才斟酌拔管“T”管,一般放置12-14天后,先行夹管,中断夹管24~48小时(无腹痛.腹胀,无寒噤.发烧,无黄疸)无不适可带管出院.出院一月后,应通例行T管造影或胆道镜检讨,证实胆总管通行后再拨管.T管滑脱的处理:术后1~2天滑脱需再次手术从新置管;术后3~4天滑脱,试行拔出导尿管,若不成功需再次手术置管;术后5~6天今后滑脱者可拔出导尿管,一般都能顺遂拔出.所有拔出导尿管者都需亲密不雅察腹部有无腹膜炎U管:换管,一般距离3个月阁下,须要改换U管,置管时光:视病情而定,恶性肿瘤往往是毕生的,良性狭小一般为一年阁下,不超出2年.外科各类引流管的护理外科引流技巧引流:将器官.体腔或组织间液排出体外或引离原处的办法引流的目标:清除脓肿或其它化脓性病变的脓液或坏逝世组织预防血液.渗出液或消化液在体腔内蓄积,预防继发沾染.组织伤害,促使手术野逝世腔缩小或闭合,解除胆道.消化道的梗阻症状.外科引流的感化道理吸附感化,导流感化,虹吸感化,消化道的蠕动感化外科引流的基起源基本则;通行.完整.低组织毁伤.适应剖解和心理请求.肯定病原菌普外科罕有引流管一.胃肠减压管感化:腹部手术或胃肠道手术前放置胃管,术中中断负压吸引,包管胃肠道空虚,防止误吸,使胃肠吻合口愈合优越,削减并发症二.导尿管感化:在腹部手术尤其是下腹部手术中放置导尿管,可使膀胱空虚,不占盆腔空间,不影响手术操纵,以及防止术后尿潴留三.养分性造口管感化:养分支撑实用于:吞咽和品味艰苦;意识障碍或晕厥.无进食才能;消化道疾病稳按期;高分化代谢状况;四.伤口引流管感化:引流手术后伤口下的积血积液,促进伤口愈合五.体腔与内脏引流管感化:在腹部手术后,引流腹腔内积血积液,防止继发沾染六.T管感化:引流胆汁和残存结石,防止产生胆道梗阻和胆汁外漏引起的腹膜炎引流管的护理要点:作恶意理护理.妥当固定导管.保持引流畅畅.增强无菌治理.留意不雅察记载1.作恶意理护理关怀安慰病人,使其清除挂念,合营治疗,依据病情面形赐与响应指点2.妥当固定导管指点病人在翻身及下床运动时,勿使其脱出,留意管道密封情形,细心检讨引流管及接头处有无松动漏气3.保持引流畅畅经常检讨引流管有无打折.扭曲.受压,经常挤捏引流管,防止壅塞,酌情赐与半卧位,可保持优越引流功效4.增强无菌治理实时改换引流管四周敷料.保持局部皮肤湿润,防止破溃.准时改换引流袋,留意无菌操纵5.留意不雅察记载不雅察引流液量.色彩.性质.精确记载于体温单上T管引流及护理T管引流的目标:引流残存结石.引流胆汁,防止胆汁性腹膜炎.支撑胆道T管引流的护理:.妥当固定.有用引流.评估记载.预防沾染.拔管护理一.妥当固定:将T管用缝线固定于腹部皮肤.躁动病人应专人关照,加以恰当束缚引流管的长度要合适二.有用引流经常检讨引流管是否通行.留意引流袋放置的高度.平卧时不克不及高于腋中线.站立运动时不克不及高于腹部瘦语三.评估记载不雅察记载胆汁引流的量.正常成人每日排泄胆汁800~1200ML.不雅察胆汁的色彩和性状.正常胆汁应为黄色或黄绿色,清澈而无杂质胆汁的量太多或太少应若何说明?多:肝细胞功效差;炎症沾染后有炎性渗出液者;胆肠吻合术后十二指肠液倒流;胆总管下端梗阻少:肝细胞坏逝世,没有制作胆汁功效;中毒性休克全身血容量低,导致肝血流量削减,胆汁排泄相对削减胆汁色彩平常应若何说明?草绿色:胆红素受到细菌感化或受到胃酸氧化白色:因为长期梗阻,胆色素和胆盐被接收,由胆囊黏膜.胆管黏膜所排泄的黏性物资所代替红色:胆道内有出血脓性及泥沙样混浊:胆道内沾染轻微及泥沙样残存结石四.预防沾染呵护好引流管四周皮肤.准时改换引流袋.冬季1次/周;夏日2次/周.严厉无菌操纵五.拔管护理拔管时光:术后2周阁下,在T管腹腔段四周由大网膜等组织包绕粘连形成稳固窦道,此时拔管,不会使胆汁漏入腹腔.年迈体弱或归并低蛋白血症.糖尿病.长期运用皮质激素的病人应延伸拔管时光拔管指征:无腹痛.发烧,黄疸消掉,血象正常;胆汁引流量削减至200ml/日.清澈无脓液.结石.沉渣.异物等;T管造影显示胆道通行;夹管实验无不适;夹管实验:开端时:每日2~3小时,慢慢延伸时光至全天※T管造影后应凋谢引流2日,使造影剂完整排出,防止逆行沾染拔管后护理拔管时指点病人与大夫合营,防止腹肌重要.拔管后可用凡士林纱布填塞残留窦道,1~2日后可自行闭合.带T管出院病人的健康指点.留意劳逸联合,防止过度运动.衣服应宽松柔嫩,勿使引流管受压.用防水贴膜笼罩置管处后可淋浴.指点病人本身换药,保持局部干净湿润.指点患者若何记载引流量,以及若何不雅察引流量.色.性状.留意饮食调节,低脂.高蛋白.高维生素饮食经皮肝穿刺胆管引流(PTCD)的护理一.PTCD的目标引流胆汁,敏捷解除胆道急性梗阻,降低胆道内高压,改良肝功效,削减毒素接收,为进一步手术创造前提,进步手术安然性,这种非手术性胆系引流已成为恶性胆系梗阻减压和梗阻性黄疸术前减压的有用办法,优于手术引流.二.引流办法在X线电视和B超引诱下,操纵者先行经皮肝穿刺胆管造影,在明白病变部分规模及程度后,将有多个侧孔的引流管置入扩大的胆管内,导管头端放在梗阻的上方,即可将胆汁引流至体外,降低胆道内压力.缓解黄疸.1.穿刺肝内胆管2.经穿刺针放入导丝至狭小近端3.经导丝放入有侧孔的导管PTCD术后护理卧床歇息24小时,监测脉搏.血压.呼吸每2小时一次,中断4次安稳后可延伸时光保持引流管固定.通行,防止脱落不雅察引流量.色彩.性质如引流不畅,导管壅塞,应检讨原因,协助大夫作进一步处理并发症的不雅察胆汁性腹膜炎:中断激烈的右上腹痛,发烧并伴随腹膜刺激征,白细胞升高腹腔内出血:在肝硬变的基本上行PTCD更易出血,患者可消失面色惨白,血压降低,脉搏细弱等症状中毒性休克:AOSC患者易消失此并发症,表示为深大呼吸,焦躁不安,中断高热,白细胞增高,血压降低,四肢湿冷胃肠减压的护理胃肠减压的感化可将积累在胃肠道内的气体液体吸出,降低胃肠道内压力,减轻腹涨,有利于胃肠吻合术中吻合口的愈合胃肠减压的护理办法胃管拔出长度要适合,如过深,胃管在胃内盘绕打折,过浅则接触不到胃液,均会影响减压后果.一般成人应拔出45-55cm,即胃管头端应插至胃幽门窦前区胃管应固定坚固:尤其是外科胃手术后的胃肠减压,胃管一般放置在胃肠吻合的远端,如固定不坚固,一旦胃管脱出,再次下管时可能毁伤吻合口而引起吻合口瘘保持胃管通行:可中断负压吸引以减压,负压吸引力不宜过大,过大可使胃管头端小孔被吸附于胃黏膜上而至引流不畅,过低达不到后果假如由胃管内灌注药物,冲净管腔后,夹管30分钟,使药物充分接收后再接吸引不雅察吸出物的色彩.性质和量:1.咖啡残渣样:胃内陈旧性出血 2.绿色:胆汁反流3.红色:胃内出血4.量多:胃肠道梗阻鼻腔.咽喉部和呼吸道的护理:准时干净鼻腔口腔,协助病人翻身.拍背.咳痰,做深呼吸,排出呼吸道排泄物,做雾化吸入,保持呼吸道潮湿通行不雅察肠功效恢复情形:肠鸣音正常.有排气.引流液削减.无恶心.腹涨等症状。

超实用的ICU评估表,一定要收藏哦!一、首先是大家最熟悉的GCS评分啦:睁眼语言反应运动反应自行睁眼4回答正确5遵嘱动作6呼唤睁眼3回答错误4刺痛定位5刺痛睁眼2胡言乱语3刺痛躲避4不能睁眼1只能发音2刺痛屈曲3不能发音1刺痛过伸2无动作1三者得分表示意识障碍的程度,最高15分,表示意识清醒;8分以下为昏迷;最低3分。
相信大家已经烂熟于心了!二、镇静药虽好,也不能贪量哦!镇静评分送给您,帮您做好患者的镇静:三、偏瘫?乏力?怎么办?肌力评估很重要:分级临床表现O级完全瘫痪,肌力完全丧失Ⅰ级见肌肉轻微收缩,但无肢体运动Ⅱ级可移动位置但不能抬起Ⅲ级肢体能抬离但不能对抗阻力Ⅳ级能做对抗阻力的运动,但肌力较弱Ⅴ级肌力正常四、创伤后疼痛、术后疼痛,患者到底有多痛?疼痛评估献给您:一、数字评分法(numeric rating scalek, NRS)NRS是一个从0-10的点状标尺,0代表不疼,10代表疼痛剧烈。
由患者从0-10选一个数字描述疼痛。
询问患者:您的疼痛有多严重?或让患者自己圈出一个最能代表自身疼痛程度的数字。
疼痛程度分级标准:0:无痛;1-3:轻度疼痛;4-6:中度疼痛;7-10:重度疼痛。
0 1 2 3 4 5 6 7 8 9 10无痛剧痛二、面部表情评分法(face pain scale FPS)由六种面部表情及0-10分构成,程度从不痛到疼痛难忍。
由患者选择图像或数字反映最接近其疼痛的程度。
无痛有点痛轻微疼痛疼痛明显疼痛严重剧烈痛三、CPOT评分指标描述分数面部表情未见面部肌肉紧张0 表现为皱眉,面部肌肉紧张 1 出现以上所有表情并双眼紧闭 2身体运动安静,无运动(不一定表示无疼痛)0 缓慢小心地移动,轻抚痛处,通过移动身体引起别人的注意 1 拉扯气管插管,试图坐起,在床上翻来覆去,不配合指示,袭击工作人员,试图翻越床栏2四肢肌肉紧张度被动运动时无阻力0 被动运动时有阻力 1 被动运动时阻力非常大,无法完成动作 2人机同步(有插管)or发声(无插管)通气顺畅,无呼吸机报警0 呛咳,呼吸机报警触发,疼痛时自主呼吸暂停 1 人机不同步,呼吸机频繁报警 2 说话时语调平稳或不出声0 叹息、呻吟 1 哭喊、抽泣 2ICU护士每日都要接触到的五大评分,这里都有!拔管?跌倒?压疮?血栓?做好评分,及时发现处理,跟不良事件Say “拜拜”!五、日常生活活动能力:项目评分标准进食需极大帮助或完全依赖他人,或留置胃管5需部分帮助10可独立进食洗澡0在洗澡过程中需他人帮助5准备好洗澡水后,可自己独立完成洗澡过程修饰0需他人帮助5可自己独立完成穿衣需极大帮助或完全依赖他人5需部分帮助(能自己穿或脱,但需他人帮助整理衣物、系扣子、拉拉链、系鞋带等)10可独立完成控制大便完全失控5偶尔失控10可控制大便控制小便完全失控或留置导尿管5偶尔失控或需要他人提示10可控制小便如厕需极大帮助或完全依赖他人5需部分帮助(需他人搀扶、需他人帮忙冲水或整理衣裤等)10可独立完成床椅转移完全依赖他人5需极大帮助(较大程度上依赖他人搀扶和帮助)10需部分帮助(需他人搀扶或使用拐杖)15可独立完成平地行走完全依赖他人5需极大帮助(行走时较大程度上依赖他人搀扶,或坐在轮椅上自行在平地上移动)10需部分帮助(需他人搀扶,或使用拐杖、助行器等辅助具)15可独立在平地上行走45m上下楼梯需极大帮助或完全依赖他人5需部分帮助(需扶楼梯、他人搀扶,或使用拐杖等)10可独立上下楼梯评分结果:≤40分为重度依赖,全部需要他人照护41~60分为中度依赖,大部分需他人照护61~99分为轻度依赖,少部分需他人照护总分100分,无需依赖,无需他人照护六、Morse跌倒评分:项目标准分数最近3个月内有无跌倒否0是25 两个或两个以上疾病诊断否0是15 步行时需要帮助否、轮椅、平车0拐杖、手杖助步器15接受药物治疗(散瞳剂、镇静安眠剂、降压利尿剂、镇挛抗癫剂、麻醉止痛剂、轻泻剂、抗抑郁药、抗心律失常药、扩血管药)否0是20步态/移动正常卧床不能移动虚弱10 严重虚弱20精神状态自主行为能力0无控制能力15总分危险程度:轻度危险<25分;中度危险25-45分;高度危险>45分七、压疮评分:分项评分标准1分2分3分4分感知能力完全受限非常受限轻度受限无损害潮湿:持续潮湿常常潮湿偶尔潮湿罕见潮湿活动能力:卧床坐轮椅偶尔步行经常步行移动能力完全受限严重受限轻微受限不受限营养重度营养摄入不足可能营养摄入不足营养摄入适当营养摄入良好摩擦和剪切力存在问题潜在问题无问题:Braden Scale:15-18低危;13-14中危;10-12 高危;≤9分极高八、导管滑脱危险评分:导管脱落危险项目危险分值年龄≥75岁或≤14岁 2意识烦躁/谵妄 3 嗜睡/意识模糊 2 昏迷/使用镇静剂 1精神状态精神行为异常/抑郁 3 痴呆/认知障碍 2管道类型高危导管:1、动脉置管2、气管切开导管3、气管插管4、脑室引流管5、三腔二囊管3中危导管:1、深静脉置管/PICC 2、透析管路3、颅内监测管4、颅内引流管5、鼻胃管/鼻胆管6、空肠营养管7、胸腔引流管8、心包/纵膈引流管9、腹腔引流管10、盆腔引流管11、腰大池引流管12、造瘘管13、T管14、VSD负压引流15、硅球引流16、创腔引流管17、肛管2 低危导管:1、腹膜透析管2、导尿管 1管道固定方式胶布 3 固定器/水囊 2 缝合 1活动使用助行器/行动不稳 2 绝对卧床/定时翻身 1疼痛/不适中度-重度疼痛(疼痛评分4-10分)/有不适,不能耐受 2 轻度疼痛(疼痛评分1-3分)/有不适,可耐受 1病史拔管史 3 约束有约束指征无约束 3 合作性差/不配合 3 总分40 评分≤8分低危,评分9~12分中危,≥13分高危九:静脉血栓危险评分:评估项目评分标准日期01234567年龄(岁)10-3031-40 41-50 51-60 61-70>70体重指数(BMI)16-1920-25 26-30 31-40 >40机体活动能力0度Ⅰ度Ⅱ度Ⅲ度Ⅳ度特殊风险服用避孕药20-35岁服用避孕药35岁以上妊娠/产褥期创伤风险注:创伤部位用于术前评估,手术因素用于术后评估且一次只能选择一个选项;各项目评分取最高值头部;胸部头胸部;脊柱骨盆下肢手术因小手术择期大手急诊大骨科素(<30min)术手术;神经外科手术;胸部手术;腹部手术手术(腰部以下)脊柱手术高危疾病溃疡性结肠炎镰状红细胞贫血;真性红细胞增多症;溶血性贫血慢性心脏疾病心肌梗死恶性肿瘤静脉曲张DVT或CVA病史总分≤10分低度危险;11-14分中度危险;≥15分高度危险十、众所周知,脓毒症患者死亡率很高,不知道SOFA评分?那你可能真的OUT了哦!十一、你一定熟悉的洼田饮水试验:患者端坐,喝下30ml温开水,观察所需时间和呛咳情况。

导尿操作流程与评分标准一、目的1.取未污染的尿液做细菌培养。
2.为尿潴留患者引流尿液,以解除痛苦。
3.盆腔器官手术前排空膀胱,避免术中误伤。
4.患者尿道损伤早期或者手术后作为支架引流,经导尿管对膀胱进行药物治疗。
5.患者昏迷、尿失禁或会阴部有损伤时,留置导尿管以保持局部干燥、清洁,避免尿液刺激,促使膀胱功能的恢复及切口愈合。
6.抢救休克或危重患者,准确记录尿量、比重,为病情变化提供依据。
7.为患者测定膀胱容量、压力及残余尿量,向膀胱内注入造影剂或气体等以协助诊断。
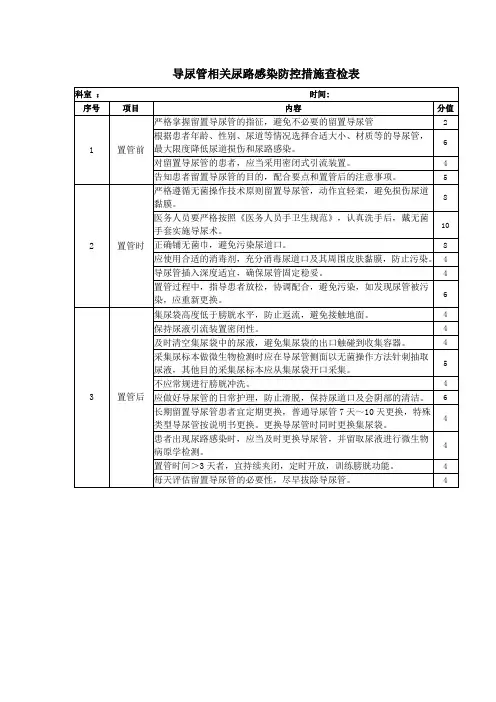
二、注意事项1.严格执行无菌技术操作,以防感染发生。
2.留置导尿管期间应保持引流通畅,避免导管受压、扭曲、牵拉、堵塞等。
3.尿潴留患者一次导出尿量不应超过1000mL,以防出现虚脱和血尿。
4.患者尿管拔除后,观察患者排尿时的异常情况。
5.导尿管误入阴道,应更换导尿管。
6.插管动作要轻、稳、准,以免损伤尿道黏膜。
7.留置导尿期间,保持引流系统的密闭性。
指南推荐:常规更换导尿管及引流袋,并不推荐固定的时间间隔,推荐依据临床指征进行更换如发生感染、梗阻或密闭的引流装置开放。
更换时不可将引流管提高,防止尿液逆流,每日1-2次清洁会阴及尿道口。
8.留置导尿期间,根据病情,鼓励患者摄入足够的水份,使尿量维持在2000mL以上,达到自然冲洗尿路的作用,以减少尿路感染和结石的发生。
导尿操作流程戴手套,安置体位操作前准备环境准备打开导尿包消毒尿道口垫治疗单于臀下,将已备好的消毒弯盘置于两腿间携用物至床旁消毒会阴安置病人插导尿整理用物,洗手,记录1.自身准备:工作衣、帽、鞋穿戴整齐,规范洗手,戴口罩。
2.评估:1)病房环境,是否需带屏风,床旁钩;2)会阴清洁度,如有需要行会阴冲洗或患者自行清洗会阴;3)病情评估,患者膀胱充盈度等。
3.用物准备:外阴消毒包、导尿包、导尿管、引流袋、注射器、手套、生理盐水、石蜡油、中单等。
解释操作目的请家属离开房间,关闭门窗,屏风或床帘遮挡,注意保护病人隐私,松开床尾盖被。
导尿管相关尿路感染监测登记表
一、基本资料
科室床号病人姓名性别年龄岁住院号
导尿管更换频率:1次/□周集尿袋更换频率:1次/□天尿道口清洁:频次:次/日清洁方
法:
二、留置尿管原因
1、危重、休克需监测尿量□
2、昏迷□
3、存在尿失禁□
4、存在骶尾
部褥疮□
5、会阴部有损伤□
6、下腹、盆腔器官手术□
7、截瘫□
8、其他:
□
三、监测资料
养
5、尿液颜色异常浑浊□脓性
□ 6、其他□
易感因素:1、糖尿病□2、昏迷□3、躁动□4、免疫抑制剂□5、WBC计
数<1.5X109/L□
6、手术□
7、肿瘤□ 7.膀胱镜检查□
8、其他(请注
明):
距留置尿管前最近一次尿常规结果:时间结
果:
病原学检查:是□否□送检日期年
月日
说明:1、本表由主管医生或责任护士填写
2、从留置尿管第3天开始评估,符合项目打“√”,不符合打“×”。
3、置管48后及拔管后48小时内发生的尿路感染,即可诊断为“导尿管相关
性尿路感染”。
不管感染是
否与导尿管相关,均需填写“医院感染病例登记表”上报院感科。