机械通气撤机策略
- 格式:ppt
- 大小:1.00 MB
- 文档页数:43

撤机困难病例应对策略1.综合评估:在撤机前,医务人员应对患者进行全面的综合评估,包括病情稳定性、呼吸和循环功能、意识状态、气道通畅等。
通过评估来确定撤机的最佳时机和方法。
2.制定详细的撤机计划:根据综合评估的结果,制定详细的撤机计划。
该计划应包括撤机的具体步骤、药物使用、监测指标等,并应在团队成员之间进行有效的沟通和协调,以确保每个环节的顺利进行。
3.提前准备:在撤机前,医务人员应提前准备相关设备和药物,如气管插管工具、呼吸机切换设备、氧气管道、痰液吸引设备等。
确保设备齐全、无损坏,并在需要时能够立即使用。
4.逐渐减少机械通气支持:在撤机的过程中,必须逐渐减少机械通气的支持,以适应患者自主呼吸的需要。
可以通过逐步降低呼吸机的压力支持、频率等方式来实现。
5.监测和调整呼吸参数:在撤机过程中,需要密切监测患者的呼吸参数,如呼吸频率、潮气量、吸氧浓度等。
根据监测结果进行调整,确保患者的气道通畅和呼吸功能正常。
6.应对并发症:在撤机过程中可能会出现一些并发症,如气道梗阻、气压伤、低氧血症等。
医务人员需要能够迅速识别并应对这些并发症,采取有效的措施保证患者的安全。
7.细心观察和沟通:在撤机过程中,医务人员需要细心观察患者的情况,并与患者进行密切沟通。
如果发现任何异常情况,应及时采取措施进行干预,并告知患者及其家属。
8.防止撤机失败:如果撤机过程中出现气道不稳定或呼吸功能不足的情况,可能需要重新机械通气。
医务人员需要及时调整撤机计划,酌情延长机械通气时间,并寻求专家意见和协助,以防止撤机失败。
在处理撤机困难病例时,医务人员需要密切合作,注重团队协作,并注意患者的需求和反应。
同时,医务人员还应不断学习和更新知识,以提高撤机困难病例的处理能力。
通过这些策略的有效应用,撤机困难病例的护理质量和患者的安全将得到有效保证。

机械通气的撤离(Weaning of mechanical ventilation)是指在使用机械通气的原发病得到控制,患者的通气与换气功能得到改善后,逐渐地撤除机械通气对呼吸的支持,使患者恢复完全自主呼吸的过程(简称撤机)。
由使用机械通气支持呼吸转而完全依靠患者自身的呼吸能力来承担机体的呼吸负荷,需要有一个过渡和适应的阶段。
大部分接受机械通气的病例可以经过这一阶段而成功的撤机。
撤机的难易程度主要取决于患者的原发和背景疾病及机械通气取代自主呼吸时间的长短。
哮喘发作、外科手术和药物中毒时的机械通气所需时间短(数小时到数天),常可以迅速撤离,其方法简单而且易于成功;而COPD合并慢性呼衰的急性发作、神经—肌肉病变、伴严重营养不良患者的机械通气所需时间长(一周以上),则需在治疗原发病的过程中采用一些技术方法,逐渐使患者过渡到自主呼吸,如何积极地创造撤机的条件,准确地把握开始撤机的时机和设计、实施一个平稳过渡的技术方案是撤离机械通气中的三个主要问题。
一.积极地为撤机创造条件从呼吸力学的角度可以认为:呼吸衰竭的发生是由于呼吸泵功能(包括中枢驱动力和外周驱动力)不能适应呼吸负荷(包括前负荷和后负荷)的增加而需要呼吸机辅助通气;撤机即意味着呼吸泵能完全耐受呼吸负荷时适时停止呼吸支持。
所以,一旦病人上机,除了有效纠正引起呼吸衰竭的直接原因外,还应从保持呼吸中枢驱动力、改善外周呼吸肌力和耐力、降低呼吸呼吸前、后负荷等多个环节创造条件,积极地为撤机创造条件。
(一)有效地纠正引起呼吸衰竭的直接原因有效地纠正引起急性呼吸衰竭的直接原因(支气管—肺部感染,肺水肿,气道痉挛,气胸等)是撤离机械通气的首要条件。
只有在这一条件具备后,才可以考虑撤机问题。
(二)促进患者呼吸泵的功能1.保持患者呼吸中枢适宜的神经驱动力撤机前应使患者有良好的睡眠,否则会使呼吸中枢对低氧和高碳酸血症的反应下降;尽量避免使用镇静剂;纠正代谢性碱中毒,以免反射性地引起肺泡通气量下降;纠正感染中毒、电解质紊乱等原因所致脑病;对近期脑血管意外者待其神经功能有所恢复后再行撤机。
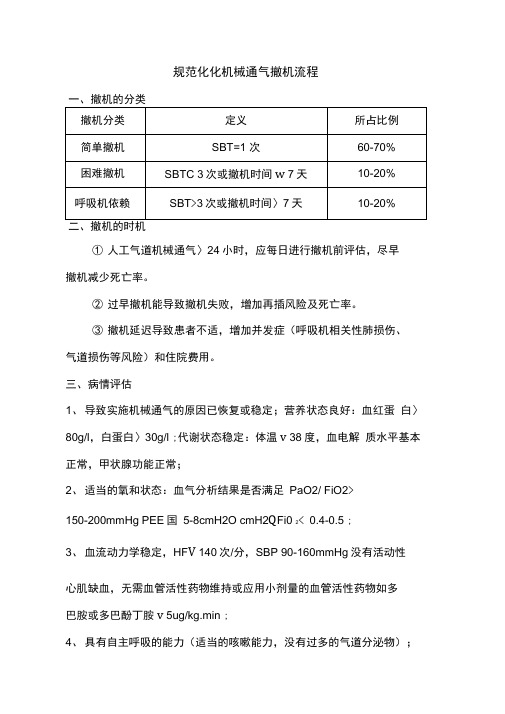
规范化化机械通气撤机流程一、撤机的分类二、撤机的时机①人工气道机械通气〉24小时,应每日进行撤机前评估,尽早撤机减少死亡率。
②过早撤机能导致撤机失败,增加再插风险及死亡率。
③撤机延迟导致患者不适,增加并发症(呼吸机相关性肺损伤、气道损伤等风险)和住院费用。
三、病情评估1、导致实施机械通气的原因已恢复或稳定;营养状态良好:血红蛋白〉80g/l,白蛋白〉30g/l ;代谢状态稳定:体温v 38度,血电解质水平基本正常,甲状腺功能正常;2、适当的氧和状态:血气分析结果是否满足PaO2/ FiO2>150-200mmHg PEE国5-8cmH2O cmH2Q Fi0 2< 0.4-0.5 ;3、血流动力学稳定,HF V 140次/分,SBP 90-160mmHg没有活动性心肌缺血,无需血管活性药物维持或应用小剂量的血管活性药物如多巴胺或多巴酚丁胺v 5ug/kg.min ;4、具有自主呼吸的能力(适当的咳嗽能力,没有过多的气道分泌物);5、COPD病人CO冰平v 55mmH或较平时水平低20%6、肺功能评估:RF V 35次/分,最大吸气压W -20- -25cmH2O,潮气量>5ml/kg,肺活量〉10ml/kg,分钟通气量>10L/min,浅快呼吸指数v 105,没有明显的呼吸性酸中毒PH >7.3。
7、精神状态评估:神经系统功能状态稳定,没有使用镇静药物或使用镇静药物下有适当的意识水平,停用肌松药物。
四、撤机方法1、SBT试验撤机自主呼吸试验(SBT)全部符合撤机可能性评估上述标准的病人可尝试进行SBT下列情况表明能耐受SBT试验:在SBT期间,特别是最初几分钟时间,密切观察病情变化,注意有无下列异常情况,出现则提示SBT失败:①呼吸频率超过35次/min 并持续5min 以上;②SaQ v 90%;③心率超过140次/min 或在原有的基础上增加或减少20%以上;④动脉收缩压高于180 mmH(或低于90 mmHg⑤烦躁不安;大量出冷汗等;⑥浅快呼吸指数(潮气量/呼吸频率)〉105 (T管方式进行SBT且吸入空气时)。


临床机械通气后脱机要点及拔管时机操作步骤有创机械通气是抢救各种急危重症患者呼吸衰竭的有效手段之一,但目前临床上尚缺乏统一公认的撤机策略,对于采用何种方式更有利于撤机,更有利于疾病恢复有着不同的观点。
脱机拔管最佳时机/方式仍难以准确把握,是临床医生面临的一大挑战。
适时撤机原因机械通气是一种生命支持手段,为治疗原发病争取时间,因而一旦导致机械通气的潜在病因得已改善,应及时评估患者自主呼吸能力,考虑能否撤机。
如评估不恰当导致过早撤机,引起撤机失败,使得患者再次气管插管,增加患者和社会的经济负担,甚至增加死亡率。
但值得注意的是,临床上相对于过早撤机,更容易出现延迟撤机。
机械通气时由于机械性损伤促使肺泡、气管上皮细胞及巨噬细胞活化,释放炎症因子,此时如出现延迟撤机炎症因子将进一步释放,导致机体出现严重炎症反应加重病情。
此外,较长时间的机械通气亦可导致多脏器进行性损害,出现多器官衰竭。
当需要机械通气的病因得到充分改善时应全面评估病情,适时撤机。
能否撤机判断当机械通气超过 24 小时后,应每日对患者进行撤机前评估,主要包括以下内容:1.具有以下临床表现:足够的咳嗽反射/能力、无过多气道分泌物、导致气管插管的原发病已改善。
2.具有稳定的循环状态:HR<140 次/min、收缩压90-160 mmHg、无使用血管活性药物或仅使用低剂量血管活性药物(如多巴胺/多巴酚丁胺<5-10μg/Kg/min)。
3.具有稳定的氧合状态:FiO2≤0.4、SaO2 >90% 或氧合指数≥150 mmHg、PEEP≤8cmH2O。
4.具有稳定的肺功能状态:呼吸频率≤35 次/min、MIP≤-20~-25 cmH2O、VT>5mL/kg、RSBI≤ 105 次/(L·min)。
5.具有稳定的意识状态:未用或应用镇静剂情况下,有适当的意识水平或神经系统功能稳定。
6.具有稳定的代谢状态:没有明显的呼吸性酸中毒(血气pH7.35~7.45)。

汇报人:日期:•患者相关因素•机械通气相关因素•撤机困难评估与预测目录•撤机困难处理措施•撤机后管理与随访•总结与展望01长时间机械通气导致呼吸肌废用性萎缩和肌力下降。
呼吸肌疲劳原发病未控制心理依赖如肺部感染、心功能不全等导致撤机困难。
患者对呼吸机产生心理依赖,撤机时产生焦虑和恐慌。
030201患者因素如通气模式、参数设置不合理,导致撤机困难。
呼吸机设置不当长时间机械通气增加肺部感染风险,影响撤机进程。
呼吸机相关性肺炎呼吸机因素过早或过晚撤机都可能导致撤机困难。
如撤机速度过快、未进行适应性锻炼等。
撤机策略不当撤机方式不合理撤机时机选择不当其他因素患者营养不良导致呼吸肌无力,影响撤机进程。
电解质紊乱电解质紊乱影响肌肉收缩和神经传导,导致撤机困难。
患者相关因素长时间机械通气导致呼吸肌疲劳,撤机后患者自主呼吸能力不足。
呼吸肌疲劳气道分泌物、痰栓等阻塞气道,影响通气功能,导致撤机困难。
气道阻塞机械通气过程中易发生肺部感染,感染未控制时撤机困难。
肺部感染呼吸系统状况患者心肺功能不全,撤机后不能维持足够的通气和氧合。
心肺功能不全机械通气过程中易出现电解质紊乱,影响肌肉收缩和神经功能,导致撤机困难。
电解质紊乱长时间机械通气和疾病消耗导致营养不良,影响呼吸肌功能和免疫力,撤机困难。
营养不良全身状况及并发症患者对撤机产生焦虑和恐惧心理,导致呼吸急促、肌肉紧张,影响撤机过程。
焦虑和恐惧患者对机械通气产生依赖心理,撤机后缺乏自主呼吸的信心和能力。
依赖心理心理和认知因素机械通气相关因素通气模式选择不当如长期采用控制通气模式,导致呼吸机依赖,影响撤机进程。
参数设置不合理如潮气量、呼吸频率等设置过高,造成呼吸肌负荷过重,影响撤机。
通气模式与参数设置呼吸机相关性肺炎等并发症呼吸机相关性肺炎机械通气过程中易发生呼吸机相关性肺炎,导致撤机困难。
气道损伤与狭窄长期机械通气可能导致气道损伤和狭窄,影响撤机进程。
撤机策略与操作技巧撤机时机选择不当如在患者呼吸功能未完全恢复时过早尝试撤机,导致撤机失败。
机械通气撤机指征想象一下,有个小朋友生病了,呼吸很困难,就像有个大石头压在胸口一样,那这个时候就需要一个机器来帮忙,这个机器就像一个超级助手,帮着把空气送进他的肺里。
但是这个机器不能一直用呀,就像我们不能一直戴着辅助轮骑自行车,得知道什么时候可以拿掉辅助轮,自己骑得又稳又快。
那什么时候这个超级助手就可以撤掉了呢?比如说呀,这个生病的小朋友开始变得有力气了。
就像之前他连抬手都很费劲,现在可以轻松地拿起自己的小玩具了。
这就说明他的身体在慢慢变好,可能就快要不需要机器帮忙呼吸了。
再比如说,他能自己好好地呼吸了。
我们都知道正常呼吸的时候,胸脯是有规律地一起一伏的。
这个小朋友现在胸脯起伏的样子就和我们健康的时候差不多了。
就像我之前讲过的邻居家的小弟弟,他生病用了那个呼吸机器。
有一天呀,医生来检查的时候,看到他呼吸很平稳,小胸脯有节奏地动着,就像小波浪一样,很有规律。
还有呢,他的病也得好得差不多了。
就像我们感冒的时候,开始不停地流鼻涕、咳嗽,后来这些症状都越来越轻了。
这个小朋友生病时候那些让他呼吸不好的问题,像肺部的炎症呀,都快没有了。
就像森林里的大火被扑灭了,空气又变得清新起来,他的肺里也是这样,干净清爽了,就更不需要机器帮忙了。
另外呀,这个小朋友能自己咳嗽,把喉咙里不好的东西咳出来。
就像我们吃东西不小心呛到了,咳嗽几下就把东西咳出去了。
他能这样做,就说明他的呼吸道很通畅,不需要机器一直帮忙保持呼吸道的顺畅了。
而且呀,他的精神状态也特别好。
之前可能病恹恹的,眼睛都没什么神,现在呢,眼睛亮晶晶的,还能和爸爸妈妈聊天,脸上也有笑容了。
这就像是一朵枯萎的花又重新盛开了一样,是身体变好的信号,也可能是可以撤掉呼吸机器的时候了。
ICU机械通气患者呼吸机撤机的护理进展撤机是指将患者从呼吸机上取下,让其独立呼吸。
对于ICU机械通气患者的呼吸机撤机,需要进行一系列的护理措施,以确保患者的安全和顺利撤机。
1. 预备阶段:在撤机前,护士需要准备好所需的各种设备和药物,包括吸痰设备、吸痰管、痰瓶、咳痰的药物和吸氧设备等。
要对患者进行评估,包括心率、呼吸率、血压等生命体征的监测,了解患者的疾病状况和撤机的适应症。
2. 患者准备:在撤机前,需要进行有效的气道清除和痰液引流,以确保患者的气道通畅。
护士可以通过吸痰管或物理治疗等方式进行气道清除和痰液引流。
检查患者的皮肤状况,如是否存在压疮或红肿等情况。
3. 患者自主呼吸试验(SBT):在进行撤机之前,需要对患者进行自主呼吸试验,以评估其是否能够独立呼吸。
自主呼吸试验通常是暂停呼吸机的工作,观察患者在一定时间内的呼吸情况。
护士需要密切观察患者的呼吸深度、频率和呼吸努力等指标,以判断患者是否能够撤机。
4. 撤机过程:如果患者通过自主呼吸试验,可以进入撤机的过程。
在撤机过程中,需要逐渐减少呼吸机的支持,如降低气道内争吸力和降低呼气末正压(PEEP)等。
需要密切观察患者的呼吸状况和心脏指标,以及监测氧合和二氧化碳的水平。
5. 撤机失败处理:如果患者在撤机过程中出现呼吸困难、低氧血症或其他不适症状,可能表明患者无法独立呼吸,撤机失败。
这时,护士应立即停止撤机过程,并重新连接患者到呼吸机上。
应将相关情况及时报告给医生,以便采取进一步的治疗措施。
撤机后的护理措施主要包括定期观察患者的呼吸状况和生命体征,如呼吸频率、心率、血压、氧饱和度等,并及时记录和报告异常情况,如呼吸困难、低氧血症或呼吸窘迫等。
给予患者适当的呼吸技巧训练,以帮助其恢复自主呼吸功能。
还要注意患者的心理状况,提供必要的心理支持和安慰。
撤机是ICU机械通气患者恢复的重要一步,对于护理人员来说,需要掌握合适的时间和方法,并严格按照标准操作,确保患者的安全和顺利撤机。
机械通气的撤机撤离机械通气分3步进行,包括准备度测试、撤机和拔管。
准备度测试—准备度测试采用客观临床标准(有时结合生理指标)来确定患者是否准备好开始撤除机械通气。
撤机—撤机是指降低呼吸机支持程度并让患者自己承担更大比例通气的过程例如自主呼吸试验或逐渐降低呼吸机支持。
拔管—拔管是指拔除气管内导管,是撤离机械通气支持的最后一步。
当患者撤机成功,气道通畅且具有气道保护能力,即可拔管。
目标准备度测试可识别出准备好撤机的患者,以及没有准备好脱离机械通气的患者。
识别出前者可避免不必要的机械通气,从而也避免了与机械通气有关的死亡和并发症风险(并发症包括肺部气压伤、呼吸机相关肺损伤等)。
同样,识别出后者可避免过早撤机风险(例如心血管功能障碍、呼吸肌疲劳、心理困扰等)。
每日筛查性机械通气撤离评估我们和其他专家均认为,对机械通气超过24小时的患者,应进行每日方案化呼吸机撤离评估。
机械通气撤离方案包含关于撤机准备度的指导,以及后续撤机尝试和拔管的实施。
采用方案化每日机械通气撤离评估策略是因为研究发现医生一致低估患者脱离呼吸机独立呼吸的能力,并且随机试验数据显示与采用常规方法撤机相比,方案化撤机更有益。
因此,一些ICU已将机械通气撤离方案纳入机械通气患者的常规医疗当中。
但在使用方案指导撤机时,不同地区的做法有很大差异。
一项多中心、国际性、前瞻性、观察性研究最能说明这种差异,其纳入6个地区、142个ICU中1868例接受机械通气≥24小时的患者(这6个地区为加拿大、美国、英国、欧洲、印度、澳大利亚/新西兰)。
具有准备度筛查书面指导的ICU比例在各地区从5%到83%不等,加拿大、印度和美国参与此试验的ICU中该比例超过50%(分别为56%、70%和83%)。
但除美国外,在其他地区,具有SBT实施的书面指导的ICU不到50%,在美国该比例为78%。
同样,筛查频率(例如从不、一日1次或一日2次)也有很大差异;在加拿大、印度和美国,一半以上的ICU采取一日1次筛查(比例分别为67%、74%和83%),而在其他地区该比例较低。