重症患者镇静评分的临床应用 5分钟
- 格式:pptx
- 大小:3.32 MB
- 文档页数:18


重症医学科程序化镇静时使用不同的镇静评分系统的应用分析摘要】目的探讨重症医学科(ICU) 患者程序化镇静时使用不同镇静评分系统的临床效果。
方法选择2013年3-12月桂林市第二人民医院重症科行机械通气并需要镇静治疗的患者90例,随机分为Ramsay镇静评分系统程序化镇静组(A组),使用Riker镇静、躁动评分(SAS)程序化镇静组(B组),以及RASS镇静评分程序化镇静组(C组)3组,3组分别使用护士根据统一的方案对患者实行程序化镇静以达到理想的镇静目标,观察三组患者镇静时间、镇静深度、机械通气时间、ICU 住院时间、ICU 病死率,不良事件发生率(意外拔管、人机对抗、褥疮),谵妄发生率等指标。
结果 A组、B组、C组患者镇静时间及理想镇静状态率差异均无统计学意义(P>0.5)。
C组患者发生过度镇静的比例较B 组和A (10%:20%:23.3%)明显较低,差异有统计学意义(P<0.5),C组及B组谵妄发生率较A组(10%:13.3%:26.6%)明显低,差异有统计学意义(P<0.5)。
三组组患者病死率、机械通气时间及住ICU时间差异无统计学意义。
结论不同的镇静评分系统均可以达到理想的镇静水平,RASS镇静评分系统分级更细更清晰,不易导致过度镇静及谵妄状态,有必要在ICU程序镇静方案中加以使用。
【关键词】镇静评分重症患者【中图分类号】R45 【文献标识码】A 【文章编号】2095-1752(2014)05-0069-02镇静治疗在重症科广泛使用,可以有效的减少患者的焦虑,使病人得到充分的休息,减少机械通气患者的人机对抗。
但是不适当的镇静也会带来延长上机时间,病人谵妄发生率增加等不良后果。
所以近年来程序化镇静已经在重症科广泛使用。
程序化镇静有利于患者达到理想镇静水平,并能缩短患者机械通气时间和ICU住院水平[1]。
程序化镇静常使用Ramsay镇静评分系统,Riker镇静、躁动评分(SAS),以及RASS镇静评分。


ICU患者的意识状态评估与镇静药物应用诊断重症监护病房(Intensive Care Unit,ICU)患者的意识状态是重要且具有挑战性的任务。
准确评估患者的意识状态,能够为医务人员制定更有效的治疗方案,提高患者的生存率和预后。
另一方面,合理应用镇静药物,能够帮助控制患者的镇静深度,减轻不适感,并促进患者的疾病恢复。
本文将探讨ICU患者的意识状态评估与镇静药物应用的相关知识。
1. ICU患者的意识状态评估ICU患者的意识状态评估是临床护理的重要环节。
恰当的评估方法能够提供关于患者意识深度的客观指标,帮助临床医生判断患者的疾病进展和治疗反应。
常见的意识状态评估工具包括格拉斯哥昏迷评分(Glasgow Coma Scale,GCS)、雷恩镇静-觉醒评分(Richmond Agitation-Sedation Scale,RASS)等。
格拉斯哥昏迷指数(Glasgow Coma Scale,GCS)是一种用来衡量昏迷程度的评估工具,包括眼开、言语和运动活动三个方面的观察项目。
它通过给予每个项目不同的分数来评估患者的神经功能。
GCS评分范围为3-15分,分数越低表示意识状态越低。
雷恩镇静-觉醒评分(Richmond Agitation-Sedation Scale,RASS)主要用来评估患者对刺激的反应性和觉醒程度。
其评分范围为-5到+4,其中-5表示昏迷状态,+4表示激动状态。
综合应用GCS和RASS等评估工具,可以准确评估ICU患者的意识状态,为医生制定个体化的治疗方案提供依据。
2. 镇静药物的应用原则镇静药物在ICU中广泛应用于控制患者的焦虑、疼痛和不适感,促进患者的休息和治疗。
然而,不合理的使用镇静药物可能会引发副作用,如低血压、呼吸抑制等。
因此,在应用镇静药物时需要遵循以下原则:a. 个体化应用:应根据患者的具体情况,制定个体化的药物应用方案。
考虑患者的年龄、病情、意识状态等因素,选择适当的镇静药物和剂量。

ICU护士对实施镇静患者的护理浙江省人民医院ICU 蒋美娜 310014摘要:在ICU中对患者实施适度镇静已成为不可缺少的一部分。
镇静可减轻机体的应激反应, 消除患者焦虑, 增加对机械通气的耐受, 有利于护理等(1)。
由此可见作为ICU护士对镇静评分系统的运用和对镇静患者的护理也成为至关重要的一部分。
护理强调:(1)识别引起烦躁不适的原因以避免不加区别地应用镇静药(2)护士通过合理、有效的镇静深度评分系统得处分值(3)告知主管医生分值,遵医嘱实施适度的镇静,合理观察护理。
避免过深或过浅的镇静,有利于临床治疗和护理,减少护理并发症和意外发生。
关键词:ICU护士镇静护理重症监护病房( ICU)特殊环境设置和治疗、护理相关操作是引起ICU患者烦躁与不适的常见原因,不利于危重患者的康复(2)。
对这类患者ICU医生会选择使用镇静药物,在这过程中必须严密观察病情变化,ICU护士通过简明、方便、适用性强、可信度和可靠信高的镇静深度评价系统评价镇静效果,加强护理,及时汇报医生,避免患者不适及意外情况的发生。
1 临床资料我科2008年1月--2008年12月,共收治673例患者,其中烦躁不适患者的420例,使用镇静药物的317例.在这些病人中,其中使用呼吸机辅助通气的298例,基础疾病包括多发伤、颅脑伤、急性胰腺炎、COPD、胸肺疾病术后、腹部手术后、心脏术后、重症肌无力和急性药物中毒等。
2 具体护理2.1 识别引起烦躁不适的原因2.1.1 ICU环境因素ICU特殊环境是引起危重患者不适的主要原因,如ICU中的噪声和不常听到的声音、医护人员忙碌的活动和经常性光线明亮的场面等,这些因素与疾病和治疗因素一起常常导致危重患者睡眠紊乱,甚至由此引发严重的精神症状(3)。
患者的幻觉、言语紊乱、睡眠、觉醒周期紊乱和无法控制地自行拔除导管是常见的。
此时需要护士尽快识别环境因素,尽量解决这些因素,无法解决时通过合理评分告知医生应用必须的镇静药及镇静剂量。

ICU常用镇静镇痛评分及谵妄评估量表在重症监护病房(ICU)中,对患者进行准确的镇静镇痛评估以及谵妄评估至关重要。
这不仅有助于医护人员为患者提供适宜的治疗,还能提高患者的舒适度和治疗效果,减少并发症的发生。
接下来,让我们详细了解一下 ICU 中常用的镇静镇痛评分及谵妄评估量表。
一、镇静评分量表1、 Ramsay 镇静评分Ramsay 镇静评分是临床上使用较为广泛的镇静评估工具之一。
它将镇静程度分为六级:1 级:患者焦虑、躁动不安;2 级:患者配合,有定向力、安静;3 级:患者对指令有反应;4 级:患者入睡,轻叩眉间反应敏捷;5 级:患者入睡,轻叩眉间反应迟钝;6 级:患者对刺激无任何反应。
Ramsay 镇静评分简单易行,但对于深度镇静的评估可能不够敏感。
2、 Richmond 躁动镇静评分(RASS)RASS 评分从-5 到+4 共 10 个等级。
-5 分:昏迷;-4 分:对疼痛刺激有反应,但无法交流;-3 分:处于深度镇静状态;-2 分:处于中度镇静状态;-1 分:处于轻度镇静状态;0 分:清醒平静;+1 分:焦虑不安;+2 分:躁动焦虑;+3 分:非常躁动;+4 分:有攻击性。
RASS 评分能够更细致地评估患者的镇静程度,尤其是在轻中度镇静方面。
二、镇痛评分量表1、数字评分法(NRS)NRS 让患者用 0 到 10 的数字来描述疼痛程度,0 表示无痛,10 表示最剧烈的疼痛。
这种方法简单直观,患者容易理解和表达。
2、视觉模拟评分法(VAS)VAS 通常是一条长约 10 厘米的直线,一端标记为“无痛”,另一端标记为“最痛”。
患者在直线上标记出自己感受到的疼痛程度。
VAS 评分能较为准确地反映患者的疼痛感受,但对于某些认知功能障碍的患者可能不太适用。
3、面部表情疼痛评分法(FPS)FPS 通过观察患者的面部表情来评估疼痛程度,适用于儿童、老年人以及无法用语言表达的患者。
三、谵妄评估量表1、重症监护谵妄筛查量表(ICDSC)ICDSC 包括意识状态改变、注意力不集中、定向障碍、幻觉幻想性精神病状态、精神运动性激越或者迟缓、不恰当的言语和情绪、睡眠觉醒周期紊乱、症状波动 8 个方面。



神经重症患者镇痛镇静评分研究进展摘要:目前,镇静镇痛是重症神经系统病症患者治疗的关键阶段,对于完善病患预后具备非常重要的意义。
文中就近几年重症神经系统病症患者常见镇静镇痛的评定、治疗对策及应用开展具体描述,以求医护人员可以良好的掌握镇静镇痛的医治现况,为开展高效的镇静镇痛计划方案提供借鉴。
关键词:神经重症;镇静;镇痛神经重症病患主要包含了重症急性脑血管病、重症亚急性脑损伤、脊髓损伤、神经中枢神经系统细菌性感染、癫痫持续状态的神经患者等神经系统重症患者。
很多患者尽管获得积极主动治疗,但并不能阻拦脑组织损伤的进一步加剧,其致死率和死亡率非常高,给患者家中和社会增添了沉重的经济压力。
现阶段镇痛镇静治疗已经成为重症监护室(ICU )综合治疗不可或缺的一部分。
但镇痛镇静在神经系统重症患者中的运用存有异议,不同单位的落实也存在较大差别。
导致这种情况的缘故主要有以下两方面。
一是镇痛镇静药品对精神实质评估的影响是临床医生对神经外科重症患者执行镇痛镇静治疗的重要顾虑;二是欠缺高水平的循证医学证据,特别是缺乏对神经系统长期性原发型影响的,以及对于神经系统重症患者运用镇痛镇静药品的大规模临床实验。
中国医师协会神经内科联合会2020年公布的《我国脑外科重症管理方法专家共识》[1]证实了镇痛镇静在神经系统重症患者中的关键作用。
1.神经重症镇痛镇静程度评估创建重症神经内科疾病患者按时意识评估程序流程,包含意识评估评定量表(GCS )、眼瞳观察和中枢神经系统全身体格检查、神经影像学检查标准、重症神经内科疾病患者基本痛疼评估和镇静深层检测。
第一,痛疼强度的评估:遵循医生叮嘱且能自己表现的病患,常见数据评分法(NRS )即“十分法”痛疼评估表,痛疼评估优良总体目标低于4分;如果晕厥但能够进行观察的病患,建议使用疼痛观察估量表或者疼痛估量表。
第二,镇静以及躁动和谵妄评估:现阶段常见的主观性镇静评估系统软件为Richmond躁动-镇静评定量表(RASS )和Riker镇静-躁动评定量表(SAS)。
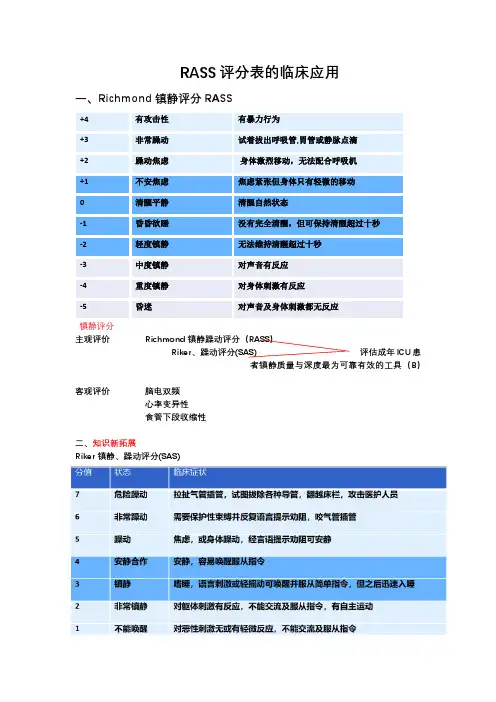
RASS评分表的临床应用一、Richmond镇静评分RASS+4有攻击性有暴力行为+3非常躁动试着拔出呼吸管,胃管或静脉点滴+2躁动焦虑身体激烈移动,无法配合呼吸机+1不安焦虑焦虑紧张但身体只有轻微的移动0清醒平静清醒自然状态-1昏昏欲睡没有完全清醒,但可保持清醒超过十秒-2轻度镇静无法维持清醒超过十秒-3中度镇静对声音有反应-4重度镇静对身体刺激有反应-5昏迷对声音及身体刺激都无反应镇静评分主观评价Richmond镇静躁动评分(RASS)Riker、躁动评分(SAS) 评估成年ICU患者镇静质量与深度最为可靠有效的工具(B)客观评价脑电双频心率变异性食管下段收缩性二、知识新拓展Riker镇静、躁动评分(SAS)恶性刺激:指吸痰或用力按压眼眶、胸骨或甲床5秒钟评估的频度和镇静目标Riker镇静、躁动评分(SAS)三、文献查阅应用Richmond躁动镇静评分对颅脑损伤躁动患者进行目标镇静的效果摘要与经验性镇静评估相比,应用Richmond躁动镇静评分(RASS)对颅脑损伤躁动患者进行目标镇静的效果更好。
护士应掌握并熟练应用RASS系统,从而提高对颅脑损伤躁动患者的护理质量。
关键词颅脑损伤;躁动;右美托咪定;镇静;Richmond躁动镇静评分躁动是颅脑损伤患者的常见症状,指颅脑损伤后进行性意识障碍加重或昏迷转苏醒过程中出现精神运动亢进的一过性状态[1]。
躁动可加大脑组织耗氧、增高颅内压、升高血压等,加重继发性脑损伤,并可提高脱管、坠床等不良事件的发生率,给临床治疗和护理工作带来一系列困难。
本文通过与经验性镇静评估方式相对比,评估应用RASS对颅脑损伤躁动患者进行目标镇静的效果,通过应用最佳的镇静评估方式提高镇静患者的护理质量,以促进患者早日康复。
1 材料与方法1.1 临床资料纳入2015年3月至2017年3月我院诊治的152例颅脑损伤并发躁动的患者,采用随机数字法分为观察组和对照组,每组76例。
观察组中男51例,女25例,年龄23~64岁,平均每班≧4次且prn轻度镇静年龄(39.57±5.23)岁,平均格拉斯哥昏迷评分(Glasgow coma scale,GCS)为(9.3±2.7)分。

2020年1月第10卷第2期CHINA MEDICINE AND PHARMACY Vol.10 No.2 January 2020 201·临床医学·神经系统·RASS镇静评分在神经外科重症患者中的应用黄雪琴 孙妙艳 黄 桥 丘雪花广东省东莞市大朗医院,广东东莞 523792[摘要] 目的 对镇静评分在神经外科重症患者中的应用进行初步研究。
方法 选取2017年7月~2018年8月我院收治的神经外科重症患者50例,随机分两组,观察组25例和对照组25例。
对照组医护人员根据自身临床经验对患者进行镇静用药,观察组使用RASS 评分并以此为基础对患者进行镇静用药。
通过比较两组患者的满意度和谵妄发生情况,对镇静评分在神经外科重症患者中的应用进行初步研究。
结果 观察组与对照组患者满意度分别为92.0%和64.0%,谵妄发生率分别为8.0%和32.0%,镇静后观察组患者心率、呼吸、收缩压、舒张压指标均优于对照组患者,差异有统计学意义(P <0.05)。
结论 采用RASS 评分对神经外科重症患者进行客观地评估,操作简单,疗效显著,值得在医院推广应用。
[关键词] 镇静评分;神经外科;重症患者;谵妄[中图分类号] R197.3 [文献标识码] A [文章编号] 2095-0616(2020)02-201-03Application of richmond agitation-sedation scale in severeneurosurgery patientsHUANG Xueqin SUN Miaoyan HUANG Qiao QIU Xuehua Dongguan Dalang Hospital,Guangdong,Dongguan 523792,China[Abstract] Objective To study the application of richmond agitation-sedation scale (RASS) in severe neurosurgery patients. Methods 50 severe neurosurgery patients treated in our hospital from July 2017 to August 2018 were randomly divided into two groups,the observation group (n =25) and the control group (n =25).The control group was sedated based on their own clinical experience, and the observation group were sedated on the basis of RASS.The satisfaction and delirium of the two groups were compared to explore the application of sedation score in severe neurosurgery patients. Results The satisfaction rate of patients in the observation group and the control group was 92.0% and 64.0% respectively,and the incidence rate of delirium was 8.0% and 32.0% respectively.After sedation,the indexes of heart rate,respiration,systolic blood pressure and diastolic blood pressure in the observation group were better than the control group,and the differences were statistically significant(P <0.05). Conclusion RASS score is a simple and effective method for the evaluation of severe neurosurgery patients,which is worth popularizing in hospitals.[Key words] Sedation score;Neurosurgery;Severe patients;Delirium神经外科重症患者通常为重型脑部外伤、脑出血及神经外科术后的患者,这类患者的免疫力差,并发症多,病情严重而且复杂多变[1]。