血流导向装置(FD)-pileline的临床经验共41页
- 格式:ppt
- 大小:3.75 MB
- 文档页数:41

Surpass Streamline血流导向装置治疗颅内动脉瘤术后并发症研究进展通讯作者:陈宝祥摘要:颅内动脉瘤是一种常见的脑血管疾病,其治疗主要包括手术和介入治疗。
然而,手术治疗颅内动脉瘤后可能会出现一系列并发症,如术后出血、血栓形成和脑梗死等,严重影响患者的生存和生活质量。
为了降低手术并发症的风险,Surpass Streamline血流导向装置作为一种新型的治疗手段应运而生。
本文将综述Surpass Streamline血流导向装置治疗颅内动脉瘤术后并发症的研究进展。
关键词:颅内动脉瘤;Surpass Streamline血流导向装置;术后Surpass Streamline血流导向装置是一种用于治疗颅内动脉瘤的介入器械。
它采用高密度网状支架结构,可以有效地改善动脉瘤的血流动力学,并形成完整的血管内腔覆盖层,阻止血流进入动脉瘤腔,从而促进动脉瘤的闭塞和愈合。
相比传统的金属支架,Surpass Streamline血流导向装置具有更好的生物相容性和较低的血栓形成风险[1]。
一、Surpass Streamline血流导向装置治疗颅内动脉瘤术后并发症术后出血是颅内动脉瘤手术的常见并发症之一。
其发生机制复杂,与手术创伤、血管壁损伤和血小板聚集等因素有关。
Surpass Streamline血流导向装置的应用可以显著降低术后出血的风险。
其网状结构可以有效地覆盖动脉瘤颈部,并阻止血流进入动脉瘤腔,从而减少术后出血的可能性[2]。
血栓形成是另一个常见的术后并发症。
手术创伤和血管内介入治疗都会导致血管内膜损伤和血小板聚集,从而促进血栓形成。
Surpass Streamline血流导向装置的特殊设计可以改善血流动力学,减少血栓形成的风险。
其网状结构能够促进血流的顺畅,减少血栓形成的可能性[3]。
脑梗死是颅内动脉瘤手术后最严重的并发症之一。
手术过程中可能会出现脑血管阻塞或栓子脱落,导致脑梗死的发生。
Surpass Streamline血流导向装置的应用可以改善术后血流动力学,减少脑梗死的风险。

2022血流导向装置治疗颅内动脉瘤中国指南更新主要内容颅内动脉瘤血管内治疗的安全性及有效性已得到多项大样本临床研究的证实,但是对于一些复杂的颅内动脉瘤,如大型或巨大型动脉瘤、梭形动脉瘤、串联动脉瘤、血泡样动脉瘤等,传统动脉瘤瘤体内填塞的效果并不令人满意。
不同于以往的动脉瘤瘤体内填塞,血流导向装置(FD)是通过改变载瘤动脉内的血流方向以减少或减弱动脉瘤内的血流冲击,达到动脉瘤瘤体内血液滞留和血栓形成的目的,最终在FD表面和动脉瘤瘤颈处形成新生内皮细胞,实现动脉瘤的完全闭塞和治愈;与此同时,也实现了载瘤动脉的重建,并降低了动脉瘤复发再通的风险。
目前,国内临床实践中应用的FD主要包括PED(美国Medtronic公司)、Tubridge血管重建装置[中国微创神通医疗科技(上海)公司]、Surpass Streamline(美国Stryker Neurovascular公司)3种。
FD的临床适应证1.对于颈内动脉未破裂宽颈动脉瘤(包括小型、中型、大型/巨大型动脉瘤),FD治疗具有非常高的有效性及安全性(Ⅰ级推荐,B级证据)。
2.对于急性破裂宽颈复杂动脉瘤及血泡样动脉瘤,FD治疗有较高的动脉瘤闭塞率,但并发症发生率也较高,临床中对于患者基础条件差而不能耐受开颅手术夹闭、因动脉瘤形态复杂而不能采用传统弹簧圈栓塞或手术夹闭的患者可慎重选择(Ⅱ级推荐,B级证据)。
3.对于Willis环远端的宽颈动脉瘤,特别是动脉瘤累及穿支血管或远端血管时,传统弹簧圈栓塞和手术夹闭的风险及难度大,FD治疗的动脉瘤闭塞率较高,但也存在较高的并发症发生率;新型低金属覆盖率FD的出现或可解决此问题,但仍需更大宗病例的研究证实(Ⅱ级推荐,B级证据)。
4.复杂的后循环动脉瘤是传统介入栓塞和手术夹闭的难点所在,FD治疗的后循环动脉瘤闭塞率低于前循环动脉瘤,且缺血并发症的发生率更高;若考虑行FD置入治疗,应早期干预,并加强术后抗血小板治疗及围手术期肝素化管理,以减少术后并发症的发生;另外,与椎动脉动脉瘤相比,基底动脉动脉瘤,特别是术前已有严重神经系统症状的患者,使用FD治疗的治愈率相对较低,而并发症风险较高,临床选择应更加慎重(Ⅱ级推荐,B级证据)。

床旁血流导向球囊起搏导管的临床应用(附27例)
刘学林;曹素艳;乔延东;张新超
【期刊名称】《世界急危重病医学杂志》
【年(卷),期】2004(001)001
【摘要】严重缓慢性心律失常常常危及生命,尤其在器质性心脏病患者更是如此。
在临床实践中发现,这些病例中的大多数因病情危重,不宜搬动,须在床边进行迅速的临时心脏起搏术。
随着急诊介入心脏病学的普及和提高,应用血流导向球囊起搏导管进行床旁紧急起搏,已成为急诊抢救不可缺少的医疗技术之一。
本文报告从1999年1月至2003年9月应用球囊起搏导管救治27例严重心律失常的临床体会。
【总页数】2页(P45-46)
【作者】刘学林;曹素艳;乔延东;张新超
【作者单位】卫生部北京医院急诊科,北京100730
【正文语种】中文
【中图分类】R541.7
【相关文献】
1.床旁球囊漂浮电极导管心脏临时起搏在交感电风暴中的应用 [J], 吴畏;林风辉;陈德伟;陈瑜;于荣国
2.经左锁骨下静脉床旁球囊漂浮电极导管心脏临时起搏的疗效评价及观察 [J], 张
晓东;刘淑婧;张超红;王艳芹;郑家林;董颖捷
3.紧急床旁使用球囊漂浮电极导管心脏临时起搏的疗效及安全性观察 [J], 林文华;
王晓冬;刘菁晶;张峰;敬锐;任自文
4.球囊漂浮电极导管床旁心脏临时起搏术40例临床分析 [J], 叶剑飞;刘晓凯;郑林;茅焕豪;郑伟峰;张茗茗
5.球囊漂浮电极导管行床旁临时起搏62例 [J], 王云乡;赖长春
因版权原因,仅展示原文概要,查看原文内容请购买。

血流导向装置的机制、特性和常见产品2023-04-1003:44自20世纪90年代开始,弹簧圈栓塞一直是颅内动脉瘤血管内治疗的标准方式。
全新的、具有高金属覆盖率和低孔隙率的血流导向装置为颅内动脉瘤的血管内治疗提供了另一种独特方式。
血流导向装置发展血流导向是一个独特的理念,最早可追溯至1993年,来源于多个卢页内支架植入后动脉瘤处血流动力学改变的经验。
犬类动脉瘤模型介入治疗的初步经验发现具有大量密网孔的金属支架植入后血流动力学发生变化,动脉瘤腔内血液滞留,瘤囊更易闭塞。
接下来的10-15年,主要得益于材料科学的重大进步,神经介入手术适应证不断拓展,密网支架能够不受限于曲折的载痛动脉在迂曲的可视踪微导管中自如通过,10年后,Wakh1。
等基于广泛的前期临床研究发明了〃血流导向装置"。
一些制造商也对生产临床可用的血流导向装置开始感兴趣,这促进了第一个商业化的血流导向装置PED问世。
从2007年开始,关于PED 的临床试验大量开展。
皿≡πm≡mι≡测i血流导向的概念和效应机制目前尚未完全知晓,其在全球范围内的广泛使用正不断提升着我们的认知,尤其关于血流导向装置诱导动脉瘤闭塞的机制方面。
与传统的血管内治疗不同,FD会降低动脉瘤腔内血流量,使得血流变缓直至瘤腔内完全血栓机化。
此外,FD装置高金属覆盖率的网格状结构也促进了支架内皮化和血管内皮重构。
"高金属覆盖率"和〃低孔隙率”是常用于描述FD特征的术语,其含义基本可以互换。
PED的金属覆盖率约为40%,网眼直径约为0.02~0.05mm,明显小于普通颅内支架的网眼尺寸。
但在评价支架血流导向能力时,网孔密度常比单一的金属覆盖率指标更为重要。
与弹簧圈栓塞不同,血流导向装置可重塑动脉瘤和载瘤动脉的血流动力状态,但并不能真正在即刻闭塞动脉瘤腔,因此也常用弹簧圈栓塞辅助FD以增强其治疗效果。
FD本质上属于支架,如跨越血管分支开口释放,可能影响分支血管血流。


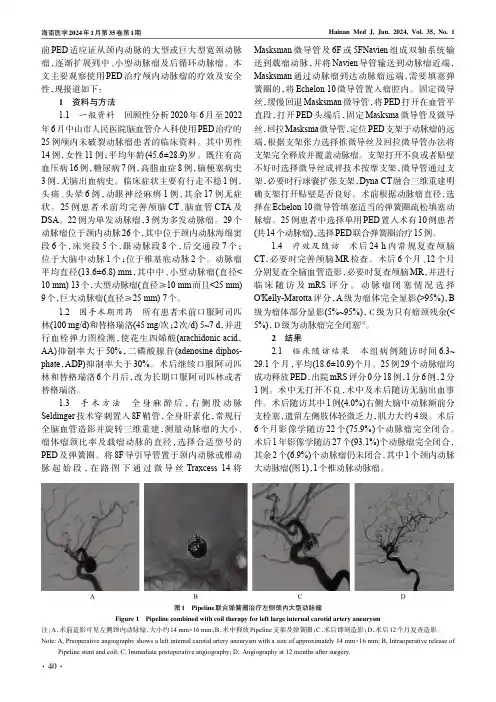
前PED适应证从颈内动脉的大型或巨大型宽颈动脉瘤,逐渐扩展到中、小型动脉瘤及后循环动脉瘤。
本文主要观察使用PED治疗颅内动脉瘤的疗效及安全性,现报道如下:1资料与方法1.1一般资料回顾性分析2020年6月至2022年6月中山市人民医院脑血管介入科使用PED治疗的25例颅内未破裂动脉瘤患者的临床资料。
其中男性14例,女性11例;平均年龄(45.6±28.9)岁。
既往有高血压病16例,糖尿病7例,高脂血症8例,脑梗塞病史3例,无脑出血病史。
临床症状主要有行走不稳1例,头痛、头晕6例,动眼神经麻痹1例,其余17例无症状。
25例患者术前均完善颅脑CT、脑血管CTA及DSA。
22例为单发动脉瘤,3例为多发动脉瘤。
29个动脉瘤位于颈内动脉26个,其中位于颈内动脉海绵窦段6个,床突段5个,眼动脉段8个,后交通段7个;位于大脑中动脉1个;位于椎基底动脉2个。
动脉瘤平均直径(13.6±6.8)mm,其中中、小型动脉瘤(直径< 10mm)13个,大型动脉瘤(直径≥10mm而且<25mm) 9个,巨大动脉瘤(直径≥25mm)7个。
1.2围手术期用药所有患者术前口服阿司匹林(100mg/d)和替格瑞洛(45mg/次;2次/d)5~7d,并进行血栓弹力图检测,使花生四烯酸(arachidonic acid,AA)抑制率大于50%,二磷酸腺苷(adenosine diphos-phate,ADP)抑制率大于30%。
术后继续口服阿司匹林和替格瑞洛6个月后,改为长期口服阿司匹林或者替格瑞洛。
1.3手术方法全身麻醉后,右侧股动脉Seldinger技术穿刺置入8F鞘管,全身肝素化,常规行全脑血管造影并旋转三维重建,测量动脉瘤的大小、瘤体瘤颈比率及载瘤动脉的直径,选择合适型号的PED及弹簧圈。
将8F导引导管置于颈内动脉或椎动脉起始段,在路图下通过微导丝Traxcess14将Masksman微导管及6F或5FNavien组成双轴系统输送到载瘤动脉,并将Navien导管输送到动脉瘤近端,Masksman通过动脉瘤到达动脉瘤远端,需要填塞弹簧圈的,将Echelon10微导管置入瘤腔内。

密网支架,动脉瘤介入治疗新利器!《血流导向装置治疗颅内动脉瘤的中国专家共识》解读一、密网支架是如何治愈动脉瘤的?其优势如何?密网支架又被称为血流导向装置,是一种新型的介入栓塞材料。
通常动脉瘤是血管壁形成的囊状突起,血流导向装置或者密网支架,是在血管内、载瘤动脉上跨过动脉瘤释放支架,重建血管。
密网支架,脱胎于普通支架,但却又是材料上的一次革新,正在改变动脉瘤的治疗历史。
由于这个支架的网眼非常小,导丝非常细,会干扰并减少从载瘤动脉进入动脉瘤的血流,使动脉瘤中血流出现阻滞,导致动脉瘤内血栓形成,表现为“血流导向”作用。
它通过血流动力学机制起作用,与既往的弹簧圈栓塞完全不同,通过机械填塞促使其完全闭塞。
另一方面,它提供血管内皮细胞攀爬生长的脚手架,促进内皮化修复。
血流导向装置产品介绍看完整版00:0000:0000:24广告详情 >免费去广告试看结束,观看完整版请打开APP下载搜狐视频APP3倍流畅不卡顿广告少还不用等缓冲立即安装该视频已加密提交5秒后自动播放精彩内容5秒后自动播放精彩内容这样总体上较弹簧圈栓塞操作更简便,手术风险降低,更安全。
尤其适合比较复杂、难治性动脉瘤,用常规栓塞方式困难的病例。
展开剩余90%二、什么情况下需要考虑放密网支架?密网支架是为复杂、难治性动脉瘤而生的,因此早期的适应证也主要限定于:难治性夹层、大型及巨大型动脉瘤,表现为颈内动脉大型及巨大型动脉瘤的闭塞率较高,相比于其他方法更有优势。
不过随着其广泛应用,发现它较以前的单纯栓塞、支架辅助栓塞更安全有效,因此其适应症逐步拓宽,在破裂动脉瘤、小型及中型动脉瘤、后循环动脉瘤、Willis环远端动脉瘤、儿童患者等领域开始应用。
共识推荐:(1)对于颈内动脉大型及巨大型动脉瘤,FD相对于其他治疗方法具有比较明显的优势,其安全性和有效性已经得到各项临床试验的证实。
(2)对于颈内动脉宽颈、多发的、小型及中型动脉瘤(<10mm),FD有良好的治疗效果;特别是对于介入栓塞和手术夹闭后复发的,或者位置邻近的多发串联动脉瘤,FD治疗可作为优选方案。


血流导向装置Pipeline治疗颅内动脉瘤的护理詹也男;骆芳兰【摘要】目的探讨Pipeline栓塞装置治疗颅内动脉瘤的护理方法.方法回顾性分析2016年2-6月我院神经外科应用Pipeline栓塞装置(PED)治疗颅内动脉瘤患者的临床资料,总结护理体会,术前:口服双联抗血小板聚集药物,定时监测凝血功能和血栓弹力图,做好术前相关准备;术后:应用专科评估表格持续动态监测患者生命体征、意识、瞳孔、肌力等,做好穿刺部位护理,预防并发症的发生,定期随访.结果本组患者共6个动脉瘤,置入8枚PED,均置入成功,技术成功率100%.患者均未出现脑缺血、颅内出血、脑血管痉挛等并发症.经过治疗与护理,所有患者均好转出院.结论科学规范有效的护理措施对Pipeline栓塞装置在颅内动脉瘤介入治疗的成功及减少并发症具有十分重要的意义.【期刊名称】《护士进修杂志》【年(卷),期】2018(033)024【总页数】4页(P2267-2270)【关键词】血流导向装置;Pipeline栓塞装置;颅内动脉瘤;神经外科护理【作者】詹也男;骆芳兰【作者单位】南方医科大学珠江医院神经外科,广东广州510282;南方医科大学珠江医院神经外科,广东广州510282【正文语种】中文【中图分类】R473.74颅内动脉瘤发病率位于脑血管意外中的第三位[1],是蛛网膜下腔出血(SAH)的主要原因,SAH一旦发生,未经治疗的致死率高达50%,治疗后的致残率接近60%[1]。
近20年来,血管内栓塞治疗已经成为颅内动脉瘤的主要治疗手段之一。
其中,针对复杂颅内动脉瘤、宽颈、梭形、血泡样动脉瘤的血管内栓塞治疗,血流导向装置(flow-diverter devices,FDD)已成为颅内巨大型或宽颈动脉瘤的首选治疗方法[2]。
Pipeline栓塞装置(Pipeline embolization device,PED)是近年出现的治疗颅内动脉瘤的新型血流导向装置,其通过提高支架的金属覆盖率,使载瘤动脉的血流动力学发生改变,达到重建载瘤动脉的目的,最终治愈颅内动脉瘤[3]。
血流导向装置在颅内动脉瘤介入治疗中的应用蒋春雨;王建波【摘要】介入治疗在颅内动脉瘤的治疗中占有不可替代的地位,且随着介入器械和材料的不断更新,其所占比重越来越大.近年来,随着载瘤动脉重建概念的提出,一种新型的血流导向装置应运而生,引起广大临床医生的极大兴趣.血流导向装置(flow diverter stent,FDS)是一种低网孔率支架,将其置于载瘤动脉内可实现对载瘤动脉的血流动力学重建,诱发动脉瘤内自发性血栓形成,最终达到治愈动脉瘤的目的.现对血流导向装置综述如下.【期刊名称】《介入放射学杂志》【年(卷),期】2014(023)003【总页数】5页(P267-271)【关键词】颅内动脉瘤;血流导向装置;血流动力学;治疗【作者】蒋春雨;王建波【作者单位】200433,上海市第六人民医院放射科;200433,上海市第六人民医院放射科【正文语种】中文【中图分类】R743.3颅内动脉瘤是蛛网膜下腔出血(SAH)的主要原因之一,SAH一旦发生,未经治疗的致死率接近50%,治疗后的致残率高达60%[1]。
当前颅内动脉瘤的治疗包括介入治疗、外科夹闭术、保守治疗等。
近年来,随着介入放射学的不断发展以及新材料和新技术的出现,颅内动脉瘤的介入治疗有逐步替代外科手术的趋势。
弹簧圈的出现是颅内动脉瘤介入治疗发展中的重要里程碑,随着各种支架及球囊辅助技术的出现,弹簧圈栓塞技术日趋完善,其疗效及预后也得到充分的证实。
但弹簧圈栓塞存在固有缺陷,一是弹簧圈栓塞技术对操作的要求较高,由于弹簧圈治疗颅内动脉瘤的效果与其致密栓塞程度有关,这就要求术者在手术过程中尽量多的放置弹簧圈,力争达到致密性栓塞;二是其具有较高的动脉瘤复发率,在中长期的随访中,有超过1/3的患者发生再通[2],即使在实现完全栓塞的动脉瘤患者中,有超过26.4%的患者出现动脉瘤再通现象[3];三是弹簧圈栓塞治疗动脉瘤具有较高的动脉瘤延迟破裂出血风险。
为克服弹簧圈治疗颅内动脉瘤的诸多缺点,一种新型的颅内动脉瘤治疗装置应运而生,即血流导向装置。
新型血流导向装置 Pipeline 治疗颅内动脉瘤的护理张丽;陈圣攀【期刊名称】《上海护理》【年(卷),期】2016(016)002【总页数】3页(P52-54)【关键词】颅内动脉瘤;新型血流导向装置;Pipeline 支架;护理【作者】张丽;陈圣攀【作者单位】首都医科大学宣武医院,北京 100053;首都医科大学宣武医院,北京 100053【正文语种】中文【中图分类】R473.6颅内动脉瘤是蛛网膜下腔出血(subarachnoid hemorrhage,SAH)的主要原因之一。
SAH一旦发生,未经治疗的致死率接近50%,治疗后的致残率高达60%[1],是严重危害人类健康的疾病之一。
当前动脉瘤的治疗方法有弹簧圈栓塞动脉瘤、动脉瘤夹闭手术、载瘤动脉闭塞术等。
血流动力学被认为是颅内动脉瘤发生、进展和破裂的一个主要因素[2],所以动脉瘤的最终治疗目标是重建血管壁和纠正血流动力学紊乱。
血流导向装置是一种低网孔率和高金属覆盖率的密网支架,具有血流动力学和生物学效应,可改变血流方向促进动脉瘤内血流淤滞和血栓形成,亦可促进支架内的内皮细胞和新生内膜组织增生,进而依靠瘤颈的内膜化起到修复载瘤动脉的作用[3]。
在此基础上,动脉瘤内的血栓最终被逐渐吸收,动脉瘤得到治愈。
血流导向装置的出现使动脉瘤的治疗模式由瘤体栓塞转为为载瘤血管的重建。
医院神经外科近年来针对颅内巨大动脉瘤患者进行新型血流导向装置Pipeline治疗,取得良好疗效。
现将护理体会报道如下。
1.1 一般资料 2014年10月—2015年1月在首都医科大学宣武医院被经外科治疗的颅内动脉瘤患者8例,男1例,女7例,年龄38~68岁。
8例患者均为巨大动脉瘤,动脉瘤直径均>2.5 cm。
其中,4例患者为颈内动脉海绵窦区动脉瘤,1例颈内动脉床突段动脉瘤,1例左侧颈内动脉眼动脉段动脉瘤,1例左侧后交通段动脉瘤,1例左侧颈内动脉虹吸段动脉瘤。
8例患者临床症状:头痛5例,其中伴视力模糊2例;头晕1例;复视或视力下降2例。
血流导向装置Pipeline治疗前循环大型和巨大型颅内动脉瘤的中长期疗效盖延廷;彭方强;檀书斌;李彦江;刘旻谛;王威;简新革;宋冬雷【期刊名称】《中国脑血管病杂志》【年(卷),期】2018(15)1【摘要】Objective To investigate the medium- and long-term effects and safty of Pipeline embolization device ( PED) for the treatment of large and giant intracranial anterior circulation aneurysms. Methods From December 2014 to December 2016,the data of 36 consecutive patients with large and giant aneurysm ( 36 large and giant intracranial anterior circulation aneurysms ) treated with PED in Donglei Brain Doctor Group were analyzed retrospectively. The diameter of the aneurysms was 12 -33 mm, (mean16.6±4.5mm),andthenecksizewas4-10mm(mean6.1±1.5mm).Eightaneurysmswere located in the carotid cavernous sinus segment,22 in the ophthalmic artery segment,5 in the internal carotid artery posterior communicating segment, and 1 in the M1 segment of middle cerebral artery. Seven aneurysms were only treated by PED,28 aneurysms were treated by PED in combination with coil embolization,and 1 aneurysm was treated by double PEDs. The modified Rankin scale ( mRS) score was used to evaluate the prognosis of the patients. Results (1) The clinical prognosis of the patients was followed up by telephone and outpatient department for 6-33 months. Twenty-fivepatients were followed up by DSA,23 aneurysms (92%) were occluded totally (Raymond gradeⅠ) and 2 (8%) were occluded near totally( Raymond grade Ⅱ) . ( 2 ) Seven patients were treated with PED alone. Four patients were cured totally after 6 months follow-up,1 was occluded subtotally,2 were not cured;6 were cured in the last follow-up (33 months),and the other aneurysm was gradually reduced;17 of 28 patients treated with PED in combination with coils received DSA follow-up. They were followed up for 6-8 months. All the aneurysms were totally occluded ( Raymond grade Ⅰ) . 1 aneurysm was treated by 2 PEDs, DSA revealed micro-aneurysm-like development at 8 months after procedure. The aneurysms were basically occluded after 15-month follow-up. (3) MRI confirmed after operation that 10 patients had asymptomatic scattered spotted ischemic foci,4 had cerebral parenchymal hemorrhage,1 of them died,1 recovered well after treatment (mRS 1),and the other 2 were asymptomatic cerebral hemorrhage. The occupying effect of 24 cases disappeared, 8 had obvious improvement,and 3 did not have any obvious change. Conclusions The occlusion rate of the treatment of large and giant intracranial aneurysms with PED was high. The results of medium-term follow-up showed that the occlusion rate of PED in combination with coils in the treatment of aneurysms was higher than that of PED alone. The long-term follow-up results showed that the occlusion rate of patients treated with PED alone (including one or more) was gradually increased with time. The safety of the surgery needs to be further confirmed by a large sample study.%目的探讨应用血流导向装置Pipeline(PED)治疗前循环大型和巨大型颅内动脉瘤的中长期疗效及安全性.方法回顾性分析2014年12月至2016年12月冬雷脑科医生集团连续纳入采用PED治疗的36例36个颅内大型和巨大型动脉瘤的资料.瘤径为12~33 mm,平均(16.6±4.5)mm;瘤颈为4~10 mm,平均(6.1±1.5)mm.动脉瘤位于颈动脉海绵窦段8例,颈内动脉眼动脉段22例,颈内动脉后交通段5例,大脑中动脉M1段1例.单纯PED治疗7例,PED联合弹簧圈治疗28例,双枚PED治疗1例.采用Raymond分级评价动脉瘤栓塞程度,采用改良Rankin量表(mRS)评分评价患者预后.结果 (1)患者临床预后采用电话和门诊随访,随访6~33个月,DSA随访25例,动脉瘤完全闭塞(RaymondⅠ级)23例(92%),近全闭塞(RaymondⅡ级)2例(8%).(2)7例接受单纯PED治疗者,6个月随访完全治愈4例,1例次全闭塞,2例未愈;到最后一次随访(33个月)治愈6例,1例动脉瘤逐步缩小;28例PED联合弹簧圈治疗者,17例接受DSA随访,随访6~8个月,动脉瘤均已完全闭塞(RaymondⅠ级);双枚PED治疗1例术后8个月DSA访可见微小动脉瘤样显影,15个月随访动脉瘤基本闭塞.(3)手术后经MRI证实,发生无症状性散在斑点状缺血灶10例,脑实质出血4例,其中1例死亡,1例经治疗恢复良好(mRS 1分),另外2例为无症状脑出血.24例患者的占位效应消失,8例有明显改善,3例无明显变化.结论 PED治疗颅内大型和巨大型动脉瘤闭塞率高,中期随访结果显示PED 结合弹簧圈治疗动脉瘤的闭塞率高于单纯PED治疗;长期随访结果显示,单纯PED(包括单枚或多枚)治疗者闭塞率随着时间的延长逐步升高.手术的安全性尚需大样本研究进一步证实.【总页数】6页(P16-20,39)【作者】盖延廷;彭方强;檀书斌;李彦江;刘旻谛;王威;简新革;宋冬雷【作者单位】200000上海,冬雷脑科医生集团;200000上海,冬雷脑科医生集团;200000上海,冬雷脑科医生集团;200000上海,冬雷脑科医生集团;200000上海,冬雷脑科医生集团;200000上海,冬雷脑科医生集团;200000上海,冬雷脑科医生集团;200000上海,冬雷脑科医生集团【正文语种】中文【相关文献】1.血流导向装置治疗颅内动脉瘤:Pipeline十年回顾与展望 [J], 黄清海;刘建民2.血流导向装置Pipeline联合弹簧圈在治疗颈内动脉大型和巨大型未破裂动脉瘤中的作用 [J], 李静伟;李桂林;陈圣攀;叶明;何川;张鸿祺;凌锋3.单纯血流导向装置或联合弹簧圈治疗前循环大型及巨大型颅内动脉瘤的随访观察[J], 周宇;杨志刚;刘建民;杨鹏飞;黄清海;许奕;洪波;赵文元;李强;方亦斌;赵瑞4.血流导向装置Pipeline联合弹簧圈治疗颈内动脉大型和巨大型未破裂动脉瘤的疗效观察 [J], 薛萌;程涛;杨延洁;刘亮;毋少华;吴亚婷5.优化心理护理在pipeline血流导向装置治疗未破裂颅内动脉瘤患者围手术期的应用效果 [J], 魏艳鸽;冯英璞因版权原因,仅展示原文概要,查看原文内容请购买。
【器械百科】史赛克SurpassStreamline血流导向装置目录产品概览1.0 NMPA适应症1.1 Surpass Streamline血流导向装置系统1.2 Surpass Streamline血流导向装置的历史1.3 为什么选择Surpass Streamline血流导向装置?1.4 孔隙度、网孔密度的概念1.5 为什么网孔密度如此重要?规格型号2.0 系统组成2.1 支架编织网丝2.2 支架尺寸2.3 输送系统2.4 Surpass通路系统准备3.0 支架尺寸选择:直径3.1 支架尺寸选择:长度3.2 推荐配件3.3 冲洗系统3.4 确认头端位置3.5 支架定位释放4.0 显影标记4.1 Step 1–开始释放4.2 Step 2–继续释放4.3 释放技术4.4 Step 3 –回收和再释放4.5 Step 4 –完全释放4.6 Step 5 –移除系统4.7 技巧 & 技术总结产品概览Surpass Streamline血流导向装置厂家名称:史赛克器械特点:导流作用良好支架打开稳定型号选择简单临床证明单支架治疗有效更强劲的径向力更少打折和扭转更少缩短更多网丝更大网孔密度NMPA适应症Surpass Streamline血流导向装置适用于 18岁及以上的未破裂动脉瘤患者,动脉瘤囊状、大或巨大(≥10mm)宽颈(瘤颈≥4 mm 或瘤体/瘤颈比<2)或梭形动脉瘤,靶病变血管为颈内动脉岩骨段及以上血管到ICA末端,血管直径为≥2.5mm且≤5.3mm。
Surpass Streamline血流导向装置系统Surpass Streamline血流导向装置的历史为什么选择Surpass Streamline血流导向装置?临床证明单支架治疗有效更强的径向力更少打折和扭转即使比较的支架长度更长更少短缩更多网丝更大网孔密度更大网孔密度更好血流导向作用孔隙度、网孔密度的概念· 孔隙度:支架植入血管后未被金属覆盖的面积。
Pipeline血流导向装置治疗颅内未破裂宽颈动脉瘤的短期随访肖翔;毛国华;朱建明;高子云;赖贤良;宋书欣;叶敏华;祝新根【期刊名称】《中国脑血管病杂志》【年(卷),期】2017(14)12【摘要】Objective To evaluate the short-term effect of Pipeline embolization device (PED)for the treatment of unruptured wide-necked intracranial aneurysms. Methods From October 2015 to September 2016,15 consecutive patients with unruptured wide-necked intracranial aneurysm (aneurysm neck and aneurysm body ratio ≥0. 5)treated with PED at the Department of Neurosurgery,the Second Affiliated Hospital of Nanchang University were enrolled retrospectively. Their clinical and imaging data were analyzed. Kamran scale was used to evaluate the embolization rate of aneurysms and the changes of the parent arteries. DSA examination was performed again at 6 -12 months after operation. Results Fifteen PED were implanted in 15 patients with unruptured wide-necked intracranial aneurysms,including 13ophthalmic artery aneurysms,1 posterior communicating artery aneurysm,and 1 cavernous sinus aneurysm. The technical success rate was 100% . Immediately after PED implantation,Karman rating of 15 cases were aneurysm grade 2 embolization,parent artery grade A (grade 2a). DSA examination was performed again at 6 - 12 months after operation showed that 14 patientswere aneurysm grade 4,parent artery was grade A (grade 4a). One patient (ophthalmic artery aneurysm)underwent the second DSA examinations at 6 and 12 months after operation showed that the residual development of aneurysms. The aneurysm embolization was grade 3, and the parent artery was grade A (grade 3a). No branch artery occlusion was observed. Non of them had neurological deficit. The modified Rankin scale score was 0 in all 15 patients. Conclusion The use of PED in the treatment of unruptured wide-necked intracranial aneurysms has a higher occlusion rate. Its long-term effect still needs further follow-up.%目的评价Pipeline血流导向装置(PED)治疗颅内未破裂宽颈动脉瘤的短期效果.方法回顾性连续纳入2015年10月至2016年9月在南昌大学第二附属医院神经外科应用PED治疗的颅内未破裂宽颈动脉瘤(颈体比≥0.5)患者15例,对其临床及影像资料进行分析,通过Kamran分级评价动脉瘤栓塞后闭塞率及载瘤动脉的改变,术后6~12个月行DSA复查.结果对15例未破裂宽颈动脉瘤共使用PED 15枚,其中13例眼动脉段动脉瘤,1例后交通动脉段动脉瘤,1例海绵窦段动脉瘤,技术成功率100%.PED置入即刻Kamran分级15例均为动脉瘤2级栓塞,载瘤动脉a级(2a级).术后6~12个月DSA复查显示,14例动脉瘤4级栓塞,载瘤动脉a级(4a级),1例(眼动脉段动脉瘤)于术后6和12个月行2次复查,显示动脉瘤残留显影,动脉瘤3级栓塞,载瘤动脉a级(3a级).未见分支动脉闭塞.无一例发生神经功能缺损.15例改良Rankin量表评分均为0.结论使用PED治疗颅内未破裂宽颈动脉瘤具有较高的闭塞率,其远期效果尚需要进一步随访.【总页数】6页(P628-632,647)【作者】肖翔;毛国华;朱建明;高子云;赖贤良;宋书欣;叶敏华;祝新根【作者单位】330000 南昌大学第二附属医院神经外科;330000 南昌大学第二附属医院神经外科;330000 南昌大学第二附属医院神经外科;330000 南昌大学第二附属医院神经外科;330000 南昌大学第二附属医院神经外科;330000 南昌大学第二附属医院神经外科;330000 南昌大学第二附属医院神经外科;330000 南昌大学第二附属医院神经外科【正文语种】中文【相关文献】1.LVIS支架辅助弹簧圈治疗颅内未破裂宽颈动脉瘤中国多中心前瞻性登记(Cranial-1)研究设计方案 [J], 张洪剑;杨鹏飞;方亦斌;周宇;张永鑫;黄清海;刘建民2.高原地区颅内未破裂宽颈动脉瘤支架辅助弹簧圈栓塞治疗3年转归及与药物治疗相关性分析 [J], 王进鹏;张豪;雷延成;李焕祥;刘武军;吴泽涛3.Pipeline Flex血流导向装置治疗颅内复杂动脉瘤的安全性及短期疗效 [J], 吴桥伟; 李立; 邵秋季; 李天晓; 贺迎坤; 常凯涛; 白卫星4.Pipeline Flex 血流导向装置治疗颅内复杂动脉瘤的安全性及短期疗效 [J], 吴桥伟; 李立; 邵秋季; 李天晓; 贺迎坤; 常凯涛; 白卫星5.颅内未破裂宽颈微小动脉瘤介入栓塞治疗短期效果观察 [J], 李琛;殷长江;张荣伟;杜晓光;李昱因版权原因,仅展示原文概要,查看原文内容请购买。