临床血液学检验:8实验八 急性髓细胞白血病骨髓象-2017
- 格式:ppt
- 大小:7.92 MB
- 文档页数:29





急性白血病的血象与骨髓象检验及特点作者:李炳霞刘剑华郭晓英来源:《家庭心理医生》2014年第01期摘要:目的:探讨急性白血病血像及骨髓像形态学改变对诊断临床意义。
方法:对2012年3月2013年6月收治的住院均符合急性白血病诊断标准的急性白血病患者90例血像及骨髓像检查资料进行分析。
结果:确诊分型:急性淋巴细胞白血病70例,急性非淋巴细胞白血病20例。
结论:外周血白细胞升高,一般为30×109~50×109/L。
血色素、红细胞、血小板计数常降低。
骨髓增生多呈极度或明显活跃,少数可呈增生低下。
对血像骨髓像形态学改变行诊断分型。
关键词:急性白血病;血液检查;骨髓像【中图分类号】R446 【文献标识码】B 【文章编号】1672-8602(2014)01-0181-01白血病是起源于造血系统的恶性肿瘤。
其特点是骨髓中产生和积聚大量幼稚及异常的白细胞,并浸润其他器官,导致正常造血功能的抑制和衰竭。
外周血常规中白细胞计数增加并出现原始或幼稚细胞;骨髓象中骨髓增生活跃,原始细胞占全部骨髓有核细胞的30%以上,一般可作出诊断[1]。
选取2012年3月2013年6月收治的住院均符合急性白血病诊断标准的急性白血病患者90例血像及骨髓像检查进行分析如下。
1临床资料1.1一般资料:本组收治的90例急性白血病患者,其中男49例,女性41例。
年龄13~73岁,平均62岁。
对血像、骨髓象检查结果进行诊断分析。
1.2方法:血常规全自动血细胞及生化分析仪检测,骨髓涂片标本采用免疫组化法进行骨髓细胞免疫分析。
确诊分型急性淋巴细胞白血病70例,急性非淋巴细胞白血病20例。
2结果2.1血象:急性白血病患者初诊时多数白细胞增高,少数可≥100×109/L,称为高白细胞白血病,部分患者白细胞正常或减少,低者可2.2骨髓象:典型的骨髓象显示有核细胞增生明显活跃或极度活跃,少数可呈增生活跃或减低,增生减低者称为低增生白血病,骨髓可有纤维化或脂肪化。
急性髓细胞白血病要点1:分类M1(急性粒细胞白血病微分化型)、M2(急性粒细胞白血病部分分化型)、M3(急性早幼粒细胞白血病)、M4(急性粒-单核细胞白血病)、M5(急性单核细胞白血病)、M6(急性红白血病)和M7(急性巨核细胞白血病)。
要点2:急性粒细胞白血病外周血基本特点:贫血、部分白血病可见幼红细胞,例如M1、M6和M7;白细胞数多数增高,但有的病例可以正常,甚至减少,减少多见于M6和M7;出现大量幼稚细胞,特别是原始细胞是主要的特征,原始和幼稚细胞应超过30%;M3以异常早幼粒细胞为主,可高达90%;M4原单和幼单细胞可占30%~40%,M5原单和幼单可占30%~45%。
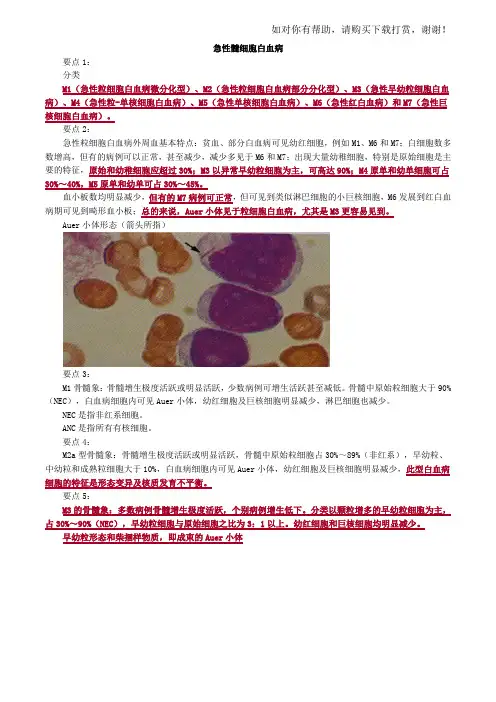
血小板数均明显减少,但有的M7病例可正常,但可见到类似淋巴细胞的小巨核细胞,M6发展到红白血病期可见到畸形血小板;总的来说,Auer小体见于粒细胞白血病,尤其是M3更容易见到。
Auer小体形态(箭头所指)要点3:M1骨髓象:骨髓增生极度活跃或明显活跃,少数病例可增生活跃甚至减低。
骨髓中原始粒细胞大于90%(NEC),白血病细胞内可见Auer小体,幼红细胞及巨核细胞明显减少,淋巴细胞也减少。
NEC是指非红系细胞。
ANC是指所有有核细胞。
要点4:M2a型骨髓象:骨髓增生极度活跃或明显活跃,骨髓中原始粒细胞占30%~89%(非红系),早幼粒、中幼粒和成熟粒细胞大于10%,白血病细胞内可见Auer小体,幼红细胞及巨核细胞明显减少,此型白血病细胞的特征是形态变异及核质发育不平衡。
要点5:M3的骨髓象:多数病例骨髓增生极度活跃,个别病例增生低下。
分类以颗粒增多的早幼粒细胞为主,占30%~90%(NEC),早幼粒细胞与原始细胞之比为3:1以上。
幼红细胞和巨核细胞均明显减少。
早幼粒形态和柴捆样物质,即成束的Auer小体早幼粒形态和柴捆样物质,即成束的Auer小体要点6:M4型骨髓象:骨髓增生极度活跃或明显活跃。
粒、单核两系同时增生,红系、巨核系受抑制。


实验室检查:(1)血象WBC>100×109/L,称为高白细胞白血病,WBC<1.0×109/L,称为白细胞不增多性白血病。
血片分类检查原始和(或)幼稚细胞一般占30%~90%,可高达95%以上,,但白细胞不增多型病例血片上很难找到原始细胞。
有不同程度的正常细胞性贫血,约50%的患者血小板低于60×109/L,晚期血小板往往极度减少。
(2)骨髓象多数病例骨髓象有核细胞显著增多,主要是白血病性原始细胞,占非红系细胞的30%以上,而较成熟中间阶段细胞缺如,并残留少量成熟粒细胞,形成所谓"裂孔"现象。
(很重要的名词解释)正常的幼红细胞和巨核细胞减少。
约有10%急非淋白血病性原始细胞为低增生性急性白血病,但白血病性原始细胞仍占非红系细胞的30%以上。
白血病性原始细胞形态常有异常改变,Auer小体较常见于急粒白血病细胞浆中,不见于急淋白血病,有助于鉴别急淋和急非淋白血病。
(3)细胞化学,急粒白血病NAP反应明显降低,急淋血病NAP反应增高,统编教材中,常见急性白血病类型鉴别表内容要熟悉。
(4)免疫检查(5)染色体改变:多数可有染色体异常:如t(15;17)只见于M3,t(8;14)出现于B细胞急淋。
考试资料网网站收集16号染色体结构异常最常见于M4嗜酸型及M2. (6)粒-单系祖细胞(CFU-GM)半固体培养急非淋白血病骨髓CFU-GM集落不生成或生成很少,而集簇数目增多;缓解时集落恢复生长,复发前集落又减少。
(7)血液生化改变化疗期间,血清尿酸浓度增高。
DIC时可出现凝血机制障碍。
急性单核细胞白血病血清和尿溶菌酶活性增高,急粒白血病不增高,而急淋白血病常降低。
出现中枢神经系统白血病时,脑脊液压力增高,白细胞数增多(>0.01×109/L),蛋白质增多>450mg/L)。
而糖定量减少。
涂片中可找到白血病细胞。


临床分析白血病患者骨髓象结果的临床分析骨髓象是一种常用的检测方法,用于评估白血病患者的骨髓细胞形态和数量。
通过对骨髓象结果的分析,可以帮助医生确定白血病的类型、分期和预后,从而制定出更为精确的治疗策略。
本文将对临床分析白血病患者骨髓象结果的重要性以及相关临床指标进行详细探讨。
一、骨髓象在白血病诊断中的作用骨髓象是白血病诊断中的重要依据之一。
通过观察骨髓细胞的形态特征,可以初步判断白血病的类型。
例如,在急性淋巴细胞白血病中,骨髓象结果通常表现为淋巴样细胞的增多,细胞轮廓不规则,胞质颗粒少等特点。
而对于急性髓细胞白血病来说,骨髓象结果则呈现出原始髓细胞的明显增加,核细胞中包含有大量的胞浆颗粒等。
二、骨髓象结果的临床分析指标1. 白细胞计数:白细胞计数是衡量骨髓象结果的重要指标之一。
在白血病患者中,白细胞计数通常显著升高,超过正常范围。
这是因为白血病细胞的不受控制增殖导致的结果。
白细胞计数可以帮助医生初步判断患者的病情严重程度。
2. 骨髓细胞分类:骨髓象结果还可以对骨髓细胞进行进一步的分类和计数。
正常情况下,骨髓细胞以髓系细胞为主,但在白血病患者中,白血病细胞的存在会明显增加。
通过对骨髓细胞分类的分析,可以精确判断白血病的类型。
同时,对不同类型的白血病细胞进行计数,可以更好地评估患者的病情。
3. 骨髓细胞形态:骨髓象结果中还包括对骨髓细胞形态的观察。
白血病细胞的形态特征与正常细胞存在差异,通过观察这些差异,可以帮助医生确定白血病的亚型。
例如,在某些特定的白血病类型中,白血病细胞的核型异常,可见核浆比例失调等。
三、骨髓象结果分析的意义1. 判断疾病类型:通过骨髓象结果的分析,可以初步判断患者的疾病类型是急性还是慢性白血病,从而为后续的治疗提供依据。
2. 判断疾病阶段:骨髓象结果还可以用于判断白血病的临床分期。
比如,对于急性白血病来说,骨髓象结果中的原始细胞比例可以反映出疾病的进展程度。
3. 制定治疗策略:通过分析骨髓象结果,医生可以对患者制定更为精确的治疗策略。

白血病骨髓检验鉴定标准
白血病是一种常见的血液恶性肿瘤,诊断和鉴别诊断依赖于骨髓象、血象等检查。
骨髓象是诊断白血病的金标准,而白血病的骨髓象鉴定标准主要包括以下几个方面:
1.骨髓有核细胞增生程度:急性白血病的骨髓象通常表现为有核细胞增生极度活跃或明显活跃,而慢性白血病则呈现不同程度的增生。
2.原始细胞比例:急性白血病中,原始细胞(包括原始粒细胞、原始淋巴细胞等)在骨髓有核细胞中所占比例大于20%。
不同类型的急性白血病原始细胞比例有所不同,如急性髓细胞白血病(AML)的原始细胞比例可达30%-90%。
3.细胞分类:根据细胞类型,白血病可分为髓系、淋巴系和混合系。
髓系包括急性髓细胞白血病(AML)、急性早幼粒细胞白血病(M3);淋巴系包括急性淋巴细胞白血病(ALL);混合系则为髓系和淋巴系混合存在。
4.细胞形态:白血病细胞的形态异常,如核浆比例失调、核分裂象增多、细胞颗粒增多等。
5.骨髓纤维化:骨髓纤维化是白血病的一种表现形式,严重时可导致骨髓硬化。
6.髓外浸润:白血病细胞可侵犯髓外组织,如肝、脾、肺、中枢神经系统等,表现为相应器官的功能障碍。
7.免疫分型:通过对骨髓细胞的免疫分型,可进一步确定白血病
的类型。
如CD13、CD33等髓系标志物阳性,提示髓系白血病;CD10、CD19等淋巴系标志物阳性,提示淋巴系白血病。
综合以上各项指标,结合临床表现、实验室检查等其他辅助检查,可对白血病进行准确诊断和分型。
值得注意的是,不同类型的白血病诊断标准略有差异,需根据具体情况进行判断。
患者在确诊后,应根据医生建议接受正规治疗,以提高治愈率和生活质量。
《临床血液学检验》开放性实验内容实验一骨髓穿刺术、涂片制备及染色技术(多媒体)一、骨髓穿刺1.穿刺部位的选择骨髓穿刺部位选择一般要从以下几个方面考虑:①骨髓腔中红髓要丰富,②穿刺部位应浅表、易定位,③应避开重要脏器。
故临床上成人最为理想的穿刺部位是髂骨上棘(包括髂骨前、髂骨后上棘),还可穿刺胸骨、胫骨等,各穿刺部位的特点为;(1)髂骨后上棘:此部位骨质薄,进针容易,骨髓液丰富,被血液稀释的可能性小,故髂后上棘为临床上最常用的穿刺部位。
(2)髂骨前上棘:此部位骨质硬、骨髓腔小,故易导致穿刺失败,所以髂前上棘常用于翻身困难、需多部位穿刺等患者。
(3)胸骨:1929年德国人Arinkin首先在胸骨进行穿刺,建立了骨髓穿刺吸取术。
虽然胸骨是人体骨髓造血功能最旺盛的部位,但胸骨后面有重要的脏器,故临床上不常用。
当骨髓纤维化、骨髓增生低下、白血病等情况下,其他常规部位穿刺不成功时,可考虑胸骨穿刺,但必须由操作经验丰富的医学工作者来做。
(4)其他部位:小于三岁的小儿还可选择胫骨头内侧。
局部有症状者,可直接穿刺有症状的部位(即定位穿刺),如局部压痛处、X线下的可疑病灶等,定位穿刺临床上常用于骨髓转移癌、多发性骨髓瘤等。
2.穿刺步骤(1)选择体位:穿刺部位不同其体位也有所不同。
如髂骨后上棘采用侧卧位或俯卧位,髂骨前上棘和胸骨采用仰卧位。
(2)定位:髂骨前、髂后上棘的部位较易定位,胸骨穿刺部位穿刺点第二、三肋间所对应的胸骨,胫骨穿刺部位在膝关节下3cm处。
穿刺位点确定后,用指甲按“十”字形,这样铺孔巾时能将穿刺部位暴露在中央,避免定位错误。
(3)常规消毒:用2%碘酒、75%酒精严格按照无菌操作要求消毒。
消毒后,打开消毒的骨髓穿刺包,带上无菌手套,铺上孔巾。
(4)局部麻醉:用2%利多卡因,在皮内注射形成一小皮丘,然后垂直进针,在进针的同时注射麻醉剂,直至骨膜。
拔除针筒后,局部按摩。
(5)进骨髓穿刺针:将穿刺针套上针心后,用两指将穿刺部位皮肤固定,将穿刺针垂直进针,直至骨皮质时阻力增加,再用力后阻力明显下降,此时即进入了骨髓腔。
急性髓细胞白血病的检查项目有哪些?检查项目:血清乳酸脱氢酶、乳酸脱氢酶、血清溶菌酶、尿溶菌酶测定、骨髓象分析、凝血酶时间、染色体1.外周血外周血白细胞可以正常、升高或减少,各占1/3的比例。
但不论白细胞总数是多少,其中白血病胞占了85%。
有10%~15%的AML病例患病时的外周血白细胞数超过100×109/L,即高白细胞症,多见于M4或M5型的患者,常伴肺部、中枢神经系统浸润、肿瘤溶解综合征和白细胞黏滞症,属高危型,预后差。
极少数患者外周血白血病细胞大于30%,而骨髓中少于30%,未达到急性白血病诊断标准,称之为外周血型急性白血病,其中部分病例的骨髓白血病细胞数可能在随后的几个月内高,对这些患者尤其老年AML患者,在外周血血小板和粒细胞减少并具有明显危险性时(血小板<20×109/L,粒细胞<1×109/L),可以暂缓化疗。
2.骨髓象多数患者极度增生,正常造血细胞被白血病细胞取代;少数患者骨髓增生低下,但原始细胞仍在30%以上。
白血病细胞常有形态异常和核、浆发育不平衡。
如胞质内发现Auer小体,更有助于排除ALL而确诊为AML。
有时可遇骨髓干抽现象,原因是白血病细胞极度积聚,致骨髓过分黏稠,或合并骨髓纤维化所致,此时须做骨髓活检确诊。
根据形态学和细胞化学特点,1976年FAB协作组指定了急性白血病分型诊断标准,并于1985年进行了修订和扩充。
3.细胞化学染色细胞化学染色可补充形态学的不足,在急性白血病的类型鉴别上起着重要作用。
常用的细胞化学染色方法包括髓过氧化物酶染色(MPO)、苏丹黑B染色(SBB)、氯醋酸AS-D萘酚酯酶染色(NAS-DCE)、α-丁酸萘酚酯酶染色(α-NBE)、α-醋酸萘酚酯酶染色(α-NAE)、过碘酸-雪夫染色(糖原染色、PAS)、酸陛磷酸酶染色(ACP)、碱性磷酸酶染色(NAP)、溶菌酶等方法。
必要时可做酯酶双染色和Phl(φ)小体等。