消化性溃疡的诊断与鉴别诊断
- 格式:ppt
- 大小:3.10 MB
- 文档页数:20



第五章消化性溃疡消化性溃疡( peptic ulcer,PU)指胃肠道黏膜被自身消化而形成的溃疡,可发生于食管、胃、十二指肠、胃-空肠吻合口附近以及含有胃黏膜的Meckel憩室。
胃、十二指肠球部溃疡最为常见。
【流行病学】消化性溃疡是一种全球性常见病,估计约有100%左右的人在其一生中患过本病。
本病可发生于任何年龄段。
十二指肠溃疡( duodenal ulcer,DU)多见于青壮年,而胃溃疡〔gastric ulcer,GU〕那么多见于中老年;前者的发病顶峰一般比后者早10年。
临床上十二指肠球部溃疡多于胃溃疡,二指肠球部溃疡与胃溃疡发生率的比值大约为3:1。
不管是胃溃疡还是十二指肠球部溃疡均好发于男性。
【病因和发病机制】在导致各类胃炎的病因持续作用下,黏膜糜烂可进展为溃疡。
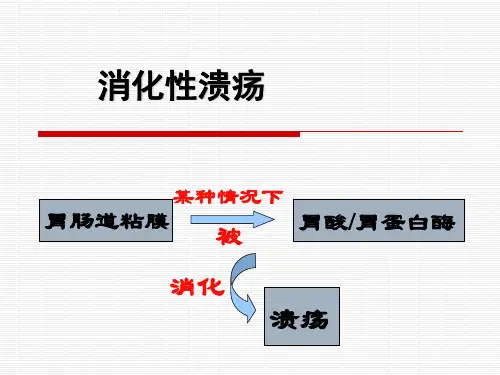
消化性溃疡发病的机制是胃酸、胃蛋白酶的侵袭作用与黏膜的防御能力间失去平衡,胃酸对黏膜产生自我消化。
如果将黏膜屏障比喻为“屋顶〞,胃酸、胃蛋白酶比喻为“酸雨〞,漏“屋顶〞遇上虽然不大的“酸雨〞或过强的“酸雨〞腐蚀了正常的“屋顶〞都可能导致消化性溃疡发生。
多数导致消化性溃疡发病的病因既可以损坏“屋顶〞,又可增加“酸雨〞。
消化性溃疡与其常见病因的临床关联如下。
〔一〕Hp感染是消化性溃疡的主要病因,致痫机制详见本篇第四章。
十二指肠球部溃疡患者的Hp感染率最高达90% - 100%,胃溃疡为80% - 90%。
同样,在Hp感染高的人群,消化性溃疡的患病率也较高。
去除Hp 可加速溃疡的愈合,显著降低消化性溃疡的复发。
〔二〕药物长期服用NSAIDs、糖皮质激素、氯毗格雷、化疗药物、双磷酸盐、西罗奠司等药物的患者可以发生溃疡。
NSAIDs是导致胃黏膜损伤最常用的药物,大约有IO% - 25%的患者可发生溃疡,其致病机理详见第四章。
〔三〕遗传易感性局部消化性溃疡患者有该病的家族史,提示可熊的遗传易感性。
正常人的胃黏膜内,大约有10亿壁细胞,平均每小时分泌盐酸22 mmol,而十二指肠球部溃疡患者的壁细胞总数平均为19亿,每小时分泌盐酸约42 mmol,比正常人高出1倍左右。

![[医学考研]内科学:消化性溃疡](https://uimg.taocdn.com/4911bfa4763231126fdb118e.webp)
知识点消化性溃疡小夜斗在进入正题之前,我想先说一些题外话,在消化性溃疡这一章节中,会有很多年代比较久远的题目,有些题目可能随着医学的发展都没有正确答案了,但是大家还是要好好看这些题目,从最早的一年开始,不要纠结对错,掌握知识点即可。
小夜斗大纲消化性溃疡的病因和发病机制、临床表现、实验室和其他检查、诊断、鉴别诊断、治疗、并发症及治疗。
真题回顾(2015)十二指肠溃疡患者不易发生的并发症是A 穿孔B 出血C 幽门梗阻D 癌变答案D解析:可见课本371 页。
溃疡由良性演变为恶性的几率很低,估计1%胃溃疡有可能癌变,十二指肠球部溃疡一般不发生癌变,因此此题选择D。
定义消化性溃疡指胃肠道黏膜被自身消化而形成的溃疡,可发生于食管、胃、十二指肠、胃-空肠吻合口附近以及含有胃黏膜的Meckel 憩室。
胃、十二指肠球部溃疡最为常见。
病因和发病机制消化性溃疡的发病机制是胃酸、胃蛋白酶的侵袭作用与黏膜的防御能力间失去平衡,胃酸和胃蛋白酶对黏膜产生自我消化。
(一)Hp 感染是消化性溃疡的主要病因。
致病机制在上一期推送中已经详细总结。
十二指肠球部溃疡患者的Hp 感染率高达90%-100%,胃溃疡为80%-90%。
(二)药物长期服用NSAIDs(水杨酸盐、保泰松、消炎痛【吲哚美辛】)、糖皮质激素、氯吡格雷、化疗药物、双磷酸盐、西罗莫斯等药物的患者可以发生溃疡。
NSAIDs 是导致胃黏膜损伤最常用的药物。
NSAIDs 引起的溃疡以GU 比DU 多见。
(三)遗传易感性部分消化性溃疡患者有该病的家族史。
正常人的胃黏膜内、大约有10 亿壁细胞,而十二指肠球部溃疡患者的壁细胞总数平均为19 亿。
MAO<10ml/h,壁细胞总数<10 亿个,不会发生DU(四)胃排空障碍十二指肠-胃反流可导致胃黏膜损伤:胃排空延迟及食糜停留过久可持续刺激胃窦G 细胞,使之不断分泌促胃泌素。
消化性溃疡的常见诱因:应激、吸烟、长期精神紧张、进食无规律等。
胃溃疡以黏膜屏障功能降低为主要机制,十二指肠球部溃疡则以高胃酸分泌起主导作用。





消化性溃疡的诊断与鉴别诊断消化性溃疡是指发生在胃和十二指肠黏膜上的溃疡,是一种常见的胃肠道疾病,严重的情况下会引发并发症,如出血、穿孔和幽门梗阻等。
及早准确诊断和鉴别诊断消化性溃疡对于选择合适的治疗方案至关重要。
本文将重点介绍消化性溃疡的诊断和鉴别诊断方法。
一、临床表现消化性溃疡的临床表现多样,但最常见的症状是上腹部疼痛,通常为隐痛或钝痛,发生在饭后数小时,可以暂时缓解或通过进食减轻。
其他常见症状有反酸、恶心、呕吐、食欲减退等。
虽然这些症状可以提供线索,但不能作为确诊的依据,因为它们也可能与其他胃肠道疾病相关。
二、实验室检查血常规检查可以发现贫血、白细胞计数升高或降低,但这些结果并不特异,不能直接确认消化性溃疡的诊断。
粪便隐血试验可以检测消化道出血的存在,但仅仅是一个辅助诊断指标。
三、影像学检查1. 上消化道内镜检查:内镜检查是最常用也最可靠的消化性溃疡诊断方法。
它可以直接观察到溃疡的存在,确定其大小、形态和位置,还可进行活组织检查以明确病理类型。
2. X线钡餐检查:对于不能耐受内镜检查的患者,可以选择经典的X线钡餐检查。
该检查可以显示溃疡的位置、形状和大小,但对于较小的溃疡有时不敏感。
四、呼气幽门螺杆菌检测呼气幽门螺杆菌检测是判断胃黏膜感染幽门螺杆菌的一种常用方法。
这种方法非侵入性、简便、无创伤性,对患者无特殊要求,可以广泛应用于常规检查和幽门螺杆菌感染的筛查。
鉴别诊断消化性溃疡的鉴别诊断主要是与其他胃肠道疾病进行区分,包括胃癌、功能性消化不良、胃食管反流病等。
1. 胃癌:胃癌和消化性溃疡在临床表现上有些相似,但胃癌的症状往往较消化性溃疡更严重和持续,且与饮食无关,常伴有体重下降、食欲不振和乏力等全身症状。
胃镜检查是最可靠的鉴别方法。
2. 功能性消化不良:功能性消化不良的症状与消化性溃疡相似,但其胃镜检查结果正常,没有溃疡的存在。
在临床上应充分了解病史并进行综合评估。
3. 胃食管反流病:胃食管反流病时食物和胃酸会倒流至食管并引起不适,症状包括胸骨后烧灼感、咳嗽、咽喉部不适等。
临床医学理论内科学知识点:消化性溃疡2017临床医学理论内科学知识点:消化性溃疡消化性溃疡主要指发生在胃和十二指肠的慢性溃疡,即胃溃疡和十二指肠溃疡,因溃疡形成与胃酸/胃蛋白酶的消化作用有关而得名。
溃疡的黏膜缺损超过黏膜肌层,不同于糜烂。
【病因和发病机制】在正常生理情况下,胃十二指肠黏膜经常接触有强侵蚀力的胃酸和在酸性环境下被激活、能水解蛋白质的胃蛋白酶,此外,还经常受摄人的各种有害物质的侵袭,但却能抵御这些侵袭因素的损害,维持黏膜的完整性,这是因为胃、十二指肠黏膜具有一系列防御和修复机制。
目前认为,胃十二指肠黏膜的这一完善而有效的防御和修复机制,足以抵抗胃酸/胃蛋白酶的侵蚀。
一般而言,只有当某些因素损害了这一机制才可能发生胃酸/胃蛋白酶侵蚀黏膜而导致溃疡形成。
近年的研究已经明确,幽门螺杆菌和非甾体抗炎药是损害胃十二指肠黏膜屏障从而导致消化性溃疡发病的最常见病因。
少见的特殊情况,当过度胃酸分泌远远超过黏膜的防御和修复作用也可能导致消化性溃疡发生。
(一)幽门螺杆菌(二)非甾体抗炎药(三)胃酸和胃蛋白酶(四)其他因素包括:①吸烟②遗传③急性应激④胃十二指肠运动异常消化性溃疡是一种多因素疾病,其中幽门螺杆菌感染和服用NSAID是已知的主要病因,溃疡发生是黏膜侵袭因素和防御因素失平衡的结果,胃酸在溃疡形成中起关键作用。
【临床表现】上腹痛是消化性溃疡的主要症状,但部分患者可无症状或症状较轻以至不为患者所注意,而以出血、穿孔等并发症为首发症状。
典型的消化性溃疡有如下临床特点:①慢性过程,病史可达数年至数十年;②周期性发作,发作与自发缓解相交替,发作期可为数周或数月,缓解期亦长短不一,短者数周、长者数年;发作常有季节性,多在秋冬或冬春之交发病,可因精神情绪不良或过劳而诱发;③发作时上腹痛呈节律性,表现为空腹痛即餐后2~4小时或(及)午夜痛,腹痛多为进食或服用抗酸药所缓解,典型节律性表现在DU多见。
(一)症状上腹痛为主要症状,性质多为灼痛,亦可为钝痛、胀痛、剧痛或饥饿样不适感。