常见危急值与处理流程
- 格式:ppt
- 大小:614.50 KB
- 文档页数:2

常见危急值种类及处理实际上危急值工程及其界限值的制定也是一个较复杂的问题,有些试验结果的变化具备危急值的意义;有些试验的变化虽然不至于即刻危及生命,但是对生命也会有威胁。
因此在制定工程内容时可因掌握的不同而有差异。
有些试验,如下面所列出的数据也可说明病情的严重性,也具有危急意义,所以也有人定出这些试验的可能危急界限值。
所以我们强调不同的部门和病人群体可能会有不同的需要,应该制定出适用于自己的危急工程和界限值。
实验室和临床医生对这些结果也要加以注意,并给患者以正确的处置。
检验常见指标危急值参考数据1.白细胞计数:参考值:〔4~10〕×10的9次方/L决定水平临床意义及措施:0.5×10的9次方/L低于此值,病人有高度易感染性,应采取相应的预防性治疗及预防感染措施。
3×10的9次方/L低于此值为白细胞减少症,应再作其他试验,如白细胞分类计数、观察外周血涂片等,并应询问用药史。
11×10的9次方/L高于此值为白细胞增多,此时作白细胞分类计数有助于分析病因和分型,如果需要应查找感染源。
30×10的9次方/L高于此值,提示可能为白血病,应进行白细胞分类,观察外周血涂片和进行骨髓检查。
2.血红蛋白:参考值:成年男性120~160g/L成年女性110~150g/L决定水平临床意义及措施:45g/L低于此值应予输血,但应考虑病人的临床状况,如对患充血性心功能不全的患者,那么不应输血。
95g/L低于此值时,应确定贫血的原因,根据RBC的多项参数判断此属于何种类型,在作血涂片观察红细胞参数及计数网织红细胞是否下降的根底上,测定血清铁、B12和叶酸浓度,经治疗后观察Hb的变化。
男性180g/L 女性170g/L高于此值应作其他检查如白细胞计数、血小板计数、中性粒细胞、碱性磷酸酶、血清B12 和不饱和B12结合力、氧分压等综合评估,对有病症的病人应予以放血治疗。
230g/LHb超过此值时,无论是真性或继发性红细胞增多症,均必须立即施行放血治疗。
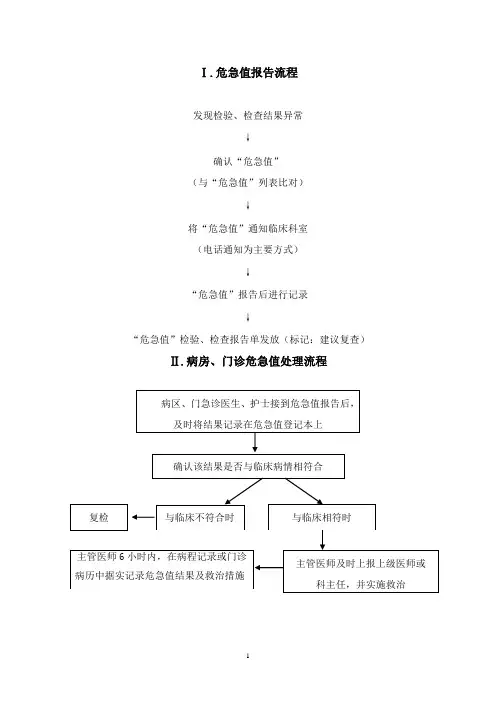

常见检验危急值及处理流程1、血钾危急值:低值≤2.8mmol/L:当糖尿病患者的血糖浓度高于肾糖阈时,大量葡萄糖进入尿中,使尿渗透压增高,尿量增加,大量血钾进入尿中排出体外,引起血钾下降,酮症酸中毒患者失钾尤为明显。
要护士注意患者有无四肢软弱无力,神志淡漠,腹胀,心率失常。
高值≥6.0mmol/L:高钾可导致肌肉麻痹,甚至引起心跳骤停。
2、血钠危急值:高血糖是低钠的重要原因低值≤120mmol/L,护士注意观察患者头痛,瞌睡等情况,警惕出现脑疝,呼吸衰竭甚至死亡。
高值≥160mmol/L,注意患者头痛,昏迷,咳嗽,警惕心衰,肺水肿等。
3、白细胞危急值低值<2.8×109/L,高值>25×109/L。
护士应掌握白细胞减少症的护理措施,尽早保护性隔离,遵医嘱使用升白细胞药物,观察药物反应。
做好此类患者的健康教育,每周复查血常规,不可随意增减药物,避免感染。
4、血小板危急值低值(<40×109/L或<30×109/L),护士注意观察出血,紫癜等。
高值(>600×109/L或>1000×109/L),护士观察患者头痛,头晕,出汗,全身无力等情况。
5、血糖值异常低值≤2.5mmol/L,护士注意观察患者有无剧烈头痛,言语模糊不清,眼前发黑,视物不清,昏迷。
高值≥22.2mmol/L,患者通常心跳快速,呼吸缓而深,极度口渴。
糖尿病的血糖控制除了药物控制外,健康教育在此存在重要的治疗意义,所以护士必须掌握糖尿病相关健康教育知识。
6、PH值异常低值≤7.2酸中毒,高值≥7.55碱中毒。
日常工作中,当接到危急值通知时,要第一时间汇报给医生,并做好记录,配合医生做好临床干预工作,准确及时执行危急管理制度,对患者及自己都是一种保护。
临床科室接到危急值报告后必须在15-30分钟内完成危急值管理工作。

医院危急值报告制度及流程简介医院在诊疗过程中,可能会遭遇到患者危急的情况,此时,需要立刻进行紧急处理以避免患者的生命安全受到威胁。
为了确保患者得到及时的危急救治,医院需要建立相应的危急值报告制度及流程。
危急值类型医院常见的危急值包括:1.血糖:高于或低于特定值2.血压:高于或低于特定值3.心率:高于或低于特定值4.血氧:低于特定值5.钾:低于特定值6.钠:低于或高于特定值7.钙:低于或高于特定值8.CO2 :低于或高于特定值9.PH:低于或高于特定值10.体温:低于或高于特定值11.药物过敏等医院基于患者危急状态、治疗行为、结果及重要医疗信息的保密性,可以对每种危急值类型设定不同的报告标准。
危急值报告流程医院建立危急值报告制度及流程的目的,是为了在出现危急情况时快速采取行动,并确保提供高质量的护理。
危急值报告流程如下:1. 紧急诊疗科医生发现危急病症特定医师、检验科技师和其他医疗专业人员,都有责任对危急病症进行监测。
如果出现危急病症,紧急诊疗科医生可以发出危急值报告通知。
此通知按照医院的规定发送,可以是电话、电子邮件或其他通信手段。
2. 监测危急值信息并验证医院的危急值报告联系人收到报告后,应立即确认并检查危急值信息中的重要数据。
如果数据不正确,报告联系人应尽可能追溯数据。
3. 向责任医师传达危急值医院的危急值报告联系人负责将危急值传达给负责病人的责任医师。
如果该医生不在工作,责任医师的备份医生负责接收危急值。
4. 确认已接收到危急值并采取相应措施责任医师或其代理人应立刻根据患者的病情、诊断和治疗状态,采取相应的救治措施。
5. 记录危急值通知及补充措施医院应确保所有危急值报告及其相应的补充措施得到妥善记录,并将这些信息进行分类和分析,以便将来的救治措施和护理可持续发展。
结论建立医院危急值报告制度及流程可以确保患者得到及时的危急救治,是医院非常重要和必要的一项工作。
同时,对于医疗人员,也可以提高工作效率和流程标准化,保障患者医疗质量和安全。

常见危急值及处理流程危急值(Critical Value)是指在医学检验过程中发现的,可能影响患者生命安全的异常结果。
常见的危急值包括但不限于血液学、生化学、免疫学、微生物学和病理学等多个领域。
在医疗保健中,快速准确地处理危急值对于患者的生命安全至关重要。
以下是常见的危急值以及处理流程:1.血液学危急值:-血红蛋白(Hb)低于70g/L;-血小板(PLT)低于20×10^9/L;-白细胞计数(WBC)低于2×10^9/L或高于30×10^9/L。
处理流程:-确认危急值是否属实,排除实验室错误;-立即通知主治医生或责任医生,并核实患者病情和病史;-根据患者具体情况,采取相应的治疗措施,如输血、药物治疗或采集进一步的检验样本。
2.生化学危急值:- 血钾(K)浓度低于2.5 mmol/L或高于6.5 mmol/L;- 血钠(Na)浓度低于120 mmol/L或高于160 mmol/L;- 血钙(Ca)浓度低于1.8 mmol/L或高于3.0 mmol/L。
处理流程:-确认危急值是否属实,排除实验室错误;-立即通知主治医生或责任医生,并核实患者病情和病史;-根据患者具体情况,采取相应的治疗措施,如补充电解质、调节酸碱平衡或药物治疗。
3.免疫学危急值:- C反应蛋白(CRP)浓度超过100 mg/L;-血液培养结果存在严重致病菌。
处理流程:-确认危急值是否属实,排除实验室错误;-立即通知主治医生或责任医生,并核实患者病情和病史;-根据患者具体情况,采取相应的治疗措施,如调整抗生素种类或剂量、新增或调整免疫抑制剂。
4.微生物学危急值:-缺乏响应的细菌或真菌培养;-患者在免疫抑制状态下发生感染。
处理流程:-确认危急值是否属实,排除实验室错误;-立即通知主治医生或责任医生,并核实患者病情和病史;-根据患者具体情况,采取相应的治疗措施,如调整抗生素种类或剂量、加强预防性抗菌治疗。
5.病理学危急值:-快速冰冻病理活检结果提示恶性肿瘤;-快速冰冻病理活检结果无法确定肿瘤类型。

常见危急值种类及处理实际上危急值项目及其界限值的制定也是一个较复杂的问题,有些试验结果的变化具备危急值的意义;有些试验的变化虽然不至于即刻危及生命,但是对生命也会有威胁。
因此在制定项目容时可因掌握的不同而有差别。
有些试验,如下面所列出的数据也可说明病情的严重性,也具有危急意义,所以也有人定出这些试验的可能危急界限值。
所以我们强调不同的部门和病人群体可能会有不同的需要,应该制定出适用于自己的危急项目和界限值。
实验室和临床医生对这些结果也要加以注意,并给患者以正确的处置。
检验常见指标危急值参考数据1.白细胞计数:参考值:(4~10)×10的9次方/L决定水平临床意义及措施:0.5×10的9次方/L低于此值,病人有高度易感染性,应采取相应的预防性治疗及预防感染措施。
3×10的9次方/L低于此值为白细胞减少症,应再作其他试验,如白细胞分类计数、观察外周血涂片等,并应询问用药史。
11×10的9次方/L高于此值为白细胞增多,此时作白细胞分类计数有助于分析病因和分型,如果需要应查找感染源。
30×10的9次方/L高于此值,提示可能为白血病,应进行白细胞分类,观察外周血涂片和进行骨髓检查。
2.血红蛋白:参考值:成年男性120~160g/L成年女性110~150g/L决定水平临床意义及措施:45g/L低于此值应予输血,但应考虑病人的临床状况,如对患充血性心功能不全的患者,则不应输血。
95g/L低于此值时,应确定贫血的原因,根据RBC的多项参数判断此属于何种类型,在作血涂片观察红细胞参数及计数网织红细胞是否下降的基础上,测定血清铁、B12和叶酸浓度,经治疗后观察Hb的变化。
男性180g/L 女性170g/L高于此值应作其他检查如白细胞计数、血小板计数、中性粒细胞、碱性磷酸酶、血清B12 和不饱和B12结合力、氧分压等综合评估,对有症状的病人应予以放血治疗。
230g/LHb超过此值时,无论是真性或继发性红细胞增多症,均必须立即施行放血治疗。




危急值抢救流程抢救流程是指在病人出现紧急情况时,医务人员需要立即采取相应措施进行抢救的流程。
以下是一种常见的危急值抢救流程:1. 迅速判断情况:当接到危急值报告后,医务人员需要立即进行判断,了解病人的紧急情况和病情变化。
根据不同的紧急情况,采取相应的措施。
例如,如果是心脏骤停,需立即进行心肺复苏。
2. 召集抢救团队:医务人员需要迅速通知相关抢救团队成员,包括急诊科、重症监护室、麻醉科等,并告知紧急情况的具体内容和位置。
3. 准备抢救设备:根据不同的紧急情况,医务人员需要准备相应的抢救设备,例如呼吸机、除颤器、输液泵等。
4. 制定抢救方案:医务人员根据病人的紧急情况,制定具体的抢救方案。
例如,在心脏骤停的情况下,按照BLS(基本生命支持)和ACLS(高级生命支持)的程序进行抢救。
5. 给予必要的药物:根据抢救方案,医务人员可能需要给病人进行药物治疗。
例如,注射肾上腺素、抗心律失常药等。
6. 维持病人的生命体征:医务人员需要监测病人的生命体征,例如血压、心率、呼吸频率等,并根据实际情况进行调整和处理。
7. 配合进一步治疗:在完成初步抢救后,医务人员可能需要进行进一步的检查和治疗,例如进行CT扫描、手术等。
8. 持续监护和观察:在抢救完成后,医务人员需要继续对病人进行监护和观察,确保病情稳定。
9. 病情评估和沟通:医务人员需要定期对病人的病情进行评估,并与病人及其家属进行沟通,解释病情和治疗方案。
10. 记录和总结:医务人员需要将抢救过程进行详细的记录,并进行总结和反思,为以后的抢救工作提供经验和教训。
危急值抢救流程是一项紧急而复杂的工作,需要医务人员高度的专业技能和良好的团队合作能力。
只有在快速而有序的抢救流程下,才能最大程度地保护患者的生命安全。

心内科常见检验项目危机值及处理一、血清钾:参考值3.5~5.5mmol/L 危急值:≤3.0mmol/L或者≥6.0mmol/L高钾血症【原因】:常见于口服或静脉输入钾过高过快、急性肾衰竭少尿期、输入大量库存血等。
【临产表现】:观察有无恶心呕吐、腹痛、四肢麻木、疲劳、肌肉酸痛、呼吸抑制等症状。
高钾心肌受到抑制,心肌张力降低,心音减弱,传导阻滞,严重心脏鄹停,继发性酸中毒。
心电图特点:T波高尖,Q-T间期延长,P-R间期延长。
【紧急处理】:1、确认血标本采集是否正确有无溶血。
2、遵医嘱转钾排钾:停(减)经口、静脉的含K饮食和药物;静脉滴入高渗糖及胰岛素溶液,常用5~10%GS250ml+胰岛素4~7U+50%GS20ml;停服保K利尿剂和ACEI(ARB)。
3、必要时透析。
4、复查血钾。
5、心电监护,重点观察患者精神状态,生命体征、原发病情变化、尿量。
低钾血症【原因】:长期低钾饮食、禁食、腹泻、呕吐、长期利尿、肾衰竭少尿期等【临产表现】:腹泻、腹胀乏力,心律紊乱引起早搏,阵发性心动过速,室颤等表现,心电图特点:ST段下降,T波低平,Q-T间期延长,出现U波。
【紧急处理】:1、了解进食情况,有无应用胰岛素、氨基酸、利尿剂找出原发病因。
2、立即遵医嘱口服或静脉补钾。
常用口服补达秀,钾溶液(口服钾溶液对胃肠道刺激大可以加果汁或适当温水稀释口服),静脉补钾注意不宜过浓(≤0.3%)不宜过快,见尿补钾。
3、嘱患者进食香蕉、菠菜、橙汁、海带、紫菜等富含钾的食物。
4、复查血钾。
5、心电监护,重点观察患者精神状态,生命体征、原发病情变化、尿量。
二、血清钠:参考值130-150mmol/L 危急值<115mmol/L或>155mmol/L高钠血症【临产表现】:口渴,乏力,尿少,唇舌干燥,皮肤弹性下降眼窝下陷,严重者烦躁幻觉谵妄甚至昏迷。
【紧急处理】:遵医嘱限制钠盐摄入,补充水分。
可以吃香蕉等含钾食物促钠排出。
危急值记录及处理危急值(Critical Value)是指在临床实验室检验中,对一些结果超过设定的阈值所引发的急迫处理和及时通知医务人员的情况。
危急值的存在是为了保障病人的安全和及时采取必要的医疗干预,能够帮助医务人员更好地指导临床治疗决策。
危急值的设置是基于对一些指标高或低异常值的影响及其临床意义的综合评估。
通常情况下,危急值的定义适用于那些可能导致严重后果的异常结果,比如生命威胁、重要脏器功能衰竭、药物中毒等。
常见的危急值包括重要生化指标(如血气分析、血糖、电解质、肾功能等)、血液学指标(如血红蛋白、白细胞计数、血小板计数等)以及微生物学指标(如病原微生物的感受性检测等)。
1.危急值记录:在实验室检验结果中发现危急值后,技术人员需要立即标记并记录相关信息,包括病人姓名、危急值指标、结果数值、分析仪器、报告时间等。
这些信息通常需要以书面形式进行记录,并确保完整和准确。
3.快速验证和确认:危急值的通知往往需要技术人员提供相应的背景信息、上一次的比较结果以及可能存在的干扰因素等。
医务人员在接到通知后,需要尽快验证结果的准确性,并与患者的病史和症状相结合进行综合判断。
4.及时处理:危急值的存在意味着病人可能处于一种危险的健康状态中,需要立即采取相应的治疗措施。
医务人员可以根据具体情况决定是否需要紧急转运、给予急救药物、修改治疗方案等。
在处理过程中,技术人员可以提供必要的支持和协助,如制备血制品、安排进一步的检查等。
5.后续跟踪:在处理完危急值后,医务人员需要对结果的处理和效果进行跟踪和评估。
这包括及时记录治疗过程、观察病人的症状和效果,并与其他检验结果相结合进行全面分析。
在跟踪过程中,如果有新的发现或者进一步检查需要,医务人员可以再次注意到相关的危急值。
危急值的记录和处理是临床实验室工作中非常重要的一环,能够为病人的安全和治疗效果提供保障。
实验室技术人员需要熟悉和掌握相关的操作规范和流程,确保危急值的有效处理。