北医李睿医考2015考研外科学基础班讲义(李睿)
- 格式:pdf
- 大小:2.99 MB
- 文档页数:15
非火器性穿透性颅脑损伤在临床上相当罕见,引起这类损伤的物体多种多样,在我国主要为钢筋、剪、匕首、钉子等,损伤的颅脑部位不同,产生的临床表现也多种多样,准确及时手术治疗相当重要。
而由于此类损伤罕见,我国多数神经外科医生对这类损伤的诊治经验不足。
近期,来自美国纽约州立大学上州医学院神经外科的Stephanie Zyck 医师等,在World Neurosurgery 杂志上,报道了3 例非火器性穿透性颅脑损伤,比较这些病例的异同点,最后总结了穿透性颅脑损伤治疗的经验。
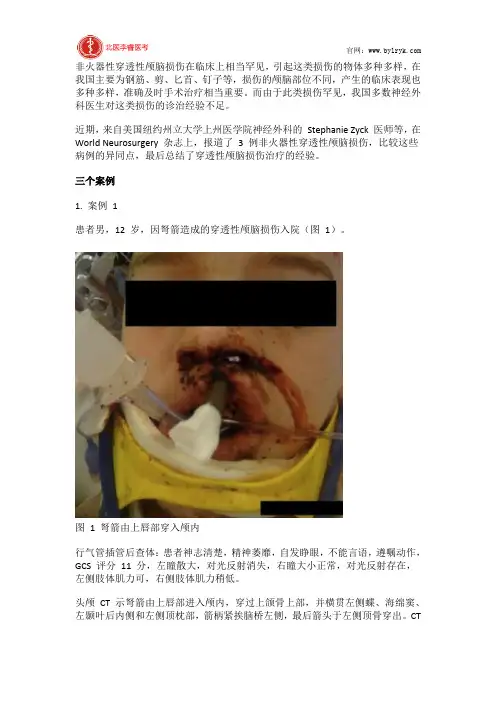
三个案例1. 案例1患者男,12 岁,因弩箭造成的穿透性颅脑损伤入院(图1)。
图1 弩箭由上唇部穿入颅内行气管插管后查体:患者神志清楚,精神萎靡,自发睁眼,不能言语,遵嘱动作,GCS 评分11 分,左瞳散大,对光反射消失,右瞳大小正常,对光反射存在,左侧肢体肌力可,右侧肢体肌力稍低。
头颅CT 示弩箭由上唇部进入颅内,穿过上颌骨上部,并横贯左侧蝶、海绵窦、左颞叶后内侧和左侧顶枕部,箭柄紧挨脑桥左侧,最后箭头于左侧顶骨穿出。
CT还提示脑实质出血,位于箭柄周围,大小约为2×2×6 cm,左侧侧脑室也存在血肿,中线右移约4 mm,左侧额叶和顶叶沟回消失。
CTA 提示箭柄轻度压迫颈内动脉海绵窦段,未见颈内动脉海绵窦瘘(图2)。
此外,箭柄还紧邻左侧后交通动脉、左侧小脑上动脉(SCA)和大脑后动脉(PCAs)。
左侧SCA 远端部分无法清楚观察到,左侧PCA 可见部分狭窄,CTA 未见动脉瘤或假性动脉瘤,静脉系统未受影响。
图2 血管重建示箭柄紧邻左侧颈内动脉海绵窦段、左侧后交通动脉、左侧小脑上动脉(SCA)和大脑后动脉(PCAs)行急诊手术,给患者使用广谱抗生素(包括万古霉素、头孢曲松和甲硝唑)预防感染,使用磷苯妥英预防癫痫。
患者俯卧位,经顶枕部开颅,旋出箭头,但箭柄仍嵌于脑实质,于是选择冲洗后暂时关颅。
Zyck 医师等摆好患者体位,选择左侧翼点入路,钻孔开颅剪开硬脑膜,显微镜下可见箭柄压迫左侧ICA 并紧挨着左侧动眼神经,故箭柄对上述这些关键组织仅产生拉伸和挫伤,未引起断裂伤。

结直肠癌作为可开展大规模筛查的胃肠肿瘤,其早期诊断和治疗可有效降低死亡率。
鉴于此,美国大肠癌圆桌会议宣布到2021 年,实现更大范围的结直肠癌筛查〔普及率达80%〕。
然而,目前关于结直肠癌筛查的准确性,筛查的时间间隔及危害性仍存有争议,尤其是结直肠癌筛查手段的有效性仍存在较大差异。
针对这些问题,美国预防效劳工作组(USPSTF) 的推荐意见那么对临床医生及患者的筛查选择那么具有指导意义。
为了进一步明确各个结直肠癌筛查手段的优劣性,美国华盛顿大学医学院胃肠病学的Inadomi 博士从各筛查手段的应用现状及面临的问题等角度,对USPSTF 结直肠癌筛查推荐意见进展了解读,结果发表在2021 年6 月的JAMA Oncology。
文章分析认为,关于结直肠癌筛查,相对于2021 年建议的 3 种筛查手段,USPSTF 更新的建议那么推荐7 种不同的筛查手段:结肠镜检查、粪便隐血免疫化学检测(FIT)、愈创木脂为试剂的粪便潜血实验(gFOBT)、单纯乙状结肠镜检查、乙状结肠镜检查联合粪便隐血免疫化学测试、粪便隐血免疫化学检测-DNA 检测〔FIT-DNA〕、CT 结肠镜检查。
也就是说,USPSTF 关注的焦点已从筛查特异性转移到筛查的重要性。
1. 粪便检测手段USPSTF 更新的粪便检测手段中,FIT 不仅可以改善FOBT 筛查的死亡率获益,而且可减少因假阳性结果所致的不必要的结肠镜检查,因此,目前FIT 已很大程度取代了gFOBT。
然而,不同的FIT 其检测的敏感性和特异性存在差异,其变化范围那么分别为73%~92% 和87%~95%。
FIT-DNA 作为另外一种选择,研究显示其检测结直肠癌敏感性大于FOBT,但特异性较低。
此外,目前仍缺乏FIT-DNA 筛查人群发病率、生活质量、癌症发生率或筛查获益的相关数据。
并且,从医疗保险报销的角度出发,每 1 次/3 年的FIT-DNA 检测并非FIT 或结肠镜检查理想的备用方案。

评估1. 临床表现详细的既往史、体格检查及疼痛定位、性质、起病方式、诱发因素均有助于诊断。
关节内疼痛可表现为腹股沟处疼痛,也可表现为髋部、臀部,甚至通过闭孔神经至膝内侧疼痛。
髋部外侧疼痛可能是大粗隆滑膜炎或髂胫束摩擦综合征引起。
钝痛伴随间歇性刺痛可表现在数种疾病上,但伴随麻木或麻刺感的刺痛或电击样疼痛常常提示源于神经性的病变。
应仔细询问外伤史,注意受伤时情况可提示受伤的结构和肌肉。
髋关节脱位可引起股骨头缺血坏死后遗症。
深屈曲时疼痛提示盂唇撕裂、软骨上唇损伤。
特定的体育运动存在特定的损伤,如足球、体操、瑜伽等,盂唇撕裂常见,跑步爱好者是髂胫束摩擦综合征、髂腰肌肌腱炎的高风险人群。
2. 病史即使是中青年患者,也不可忽略既往病史。
DDH 患者需询问出生史(即使影像学确诊为DDH),头胎、女性、臀位分娩、羊水过少是DDH 常见危险因素。
既往诊疗史也特别重要。
有儿童股骨头坏死或股骨头骨骺滑脱症既往史的患者在治疗及手术方案的选择存在影像。
有儿童期肥胖及内分泌紊乱病史者,应高度怀疑存在未确诊或隐性股骨头骨骺滑脱症。
3. 体格检查查体是诊断的关键,首先观察步态,通常在患者未察觉步入诊室时完成。
注意观察患者防痛步态、前进时脚夹角等,可为鉴别髋膝部疾病、髋臼异常提供线索。
注意Trendelenburg 征可确定Trendelenburg 步态,还需测定外展肌肌力。
DDH 可出现轻度的外展无力。
研究表明,有症状的FAI,所有髋部肌肉自主运动收缩减少,包括内收、外展、屈曲、内外旋,同时特定肌肉的肌电活动也减少,如阔筋膜张肌,这使得步态表现出特殊的运动学及动力学差异。
Hunt 等人对比研究有症状的FAI 与无症状的FAI,发现FAI 患者在步行节奏上更缓慢;FAI 在站立时髋部伸展、内收、内旋运动幅度明显更小。
建议对患者行站立位及仰卧位查体。
注意下肢长度异常并与影像对比,如对比有任何疑问应行全长位下肢影像检查。
检查ROM 并与健侧对比。

随着近些年人们生活水平的提高,结直肠癌(CRC)的发病率逐年上升且逐渐年轻化,其发病率目前居恶性肿瘤的第 4 位。
关于CRC 的癌变机制,目前公认有3 种途径,即「腺瘤-癌」、「denovo 癌」、「锯齿状腺瘤癌变」途径,后者的基本过程为「增生性息肉-锯齿状腺瘤-腺癌」。
锯齿状病变是一种以隐窝上皮呈现锯齿状外观为特征的癌前病变,通常位于近端结肠,外形隐蔽,普通内镜下很难发现,因此有研究认为发生在结肠镜筛查后的CRC 可能是由漏检和未处理的锯齿状病变发展而来,且结肠镜对于右半结肠的筛查并非像左半结肠那样有效。
而锯齿状腺瘤癌变约占CRC 的20%~30%,为此来自牛津大学的James 博士就锯齿状病变的检出率、切除、病理、监测等方面进行了系统综述,文章发表在近期的Gut 杂志上。
关于息肉的专业术语目前结直肠息肉以及平坦型病变主要有两种分类,根据病理可以分为高度或低度异型增生;也可分为管状腺瘤和绒毛状腺瘤。
另一种是锯齿状分类:WHO 将其分为增生性息肉( HP)、无蒂锯齿状腺瘤/息肉(SSA /SSP)及传统锯齿状腺瘤(TSA)3 类。
WHO 认为SSA 和SSP 是同义词且可相互转化,但本综述中建议摒弃SSA 这一说法,保留SSP,SSA 含有腺瘤一词,然而与传统腺瘤相比较,绝大多数的SSA 没有异型增生成分,因此SSP 这一术语更有助于区分无异型增生和腺瘤。
下表为结直肠传统腺瘤和锯齿状息肉的主要特征。
表1 传统腺瘤与锯齿状息肉的特征CRC 的分子发病机制一般癌症都有一单独的分子形成途径,然而CRC 有 3 种途径。
最常见的是染色体不稳定(CIN)途径,即CIN 导致原癌基因及抑癌基因突变,并不断积累后形成传统腺瘤,进而通过低级别上皮内瘤变到高级别上皮内瘤变、浸润癌,该途径约占CRC 的65%~70%。
另一种主要分子途径是锯齿状病变,此途径与其他途径相比可发现CpG 岛高度甲基化(CIMP),DNA 的甲基化改变,可使CpG 岛的胞嘧啶甲基化,进而抑制抑癌基因发挥作用,该途径约占CRC 的20%~30%。

目前临床用来描述支气管正常解剖和畸形的最常用的标准是Boyden 在1955 年公布的气管支气管描述方法,该方法基于尸体解剖。
但是,后来又发现多种畸形,这导致命名时有可能会有混淆。
比如,气管和动脉上支气管可能由于作者的不同而用来描述相同或不同的畸形。
来自法国Clocheville-CHUTours 医院影像科的Guillaume 医生在2016 年3~4 月份的RSNA radiographics 上发表一篇文章,该文章提供了一种新的气管支气管畸形分类方法:基于肺叶的分类方案,可将气管支气管位置畸形描绘的更加清晰。
已有报道表明,气管、主支气管和中间支气管可发生多种畸形,这些畸形在CT 上可以观察的到,但是经常被漏诊。
这些畸形大多数发生于胎儿早期,可表现为重复畸形,多发生于妊娠29~30 天,或表现为异位畸形,多发生于妊娠晚期。
可同时合并其他畸形,也可单独发生。
临床上多无症状,但是也可有肺部症状,如呼吸困难、反复发作的肺炎和咯血。
在进行肺切除术之前,特别是进行电视辅助胸腔镜外科手术时,明确这些畸形是非常必要的,可以减少并发症的产生。
而且,进行支气管镜检查前,也需要明确这些畸形情况。
正常的气管支气管解剖最常用的是Boyden 描述法(图1)。
在每侧肺中,分为10 个段支气管(B),与肺段(S)相对应。
需要注意一下几点:1. 正常情况下,支气管分叉位于第4 和5 胸椎之间水平。
2. 双侧肺的支气管与肺动脉的位置关系并不相同。
右侧上叶支气管位于右侧肺动脉后下方,而左主支气管先从左侧肺动脉下方穿过,然后发出左肺上叶支气管。
因此,右肺上叶支气管称为动脉上,因为其起点位于右肺动脉与右主支气管交叉点的上方;左肺上叶支气管称为动脉下,因为其起点位于左肺动脉与左主支气管交叉点的下方。
右肺中,以正常的右肺上叶支气管(动脉上支气管)作为标准,来描述直接进入上叶的畸形支气管的位置;左肺中,参考点为左肺动脉和左主支气管交叉点。

PCOS与白细胞端粒长度的关系研究要点:∙该研究探讨白细胞端粒长度(LTL)是否在PCOS病理生理中发挥作用;∙该研究发现PCOS患者白细胞端粒长度较对照者明显缩短;∙端粒长度较短的受试者PCOS风险高于端粒长度较长的受试者。
端粒是位于真核生物染色体末端的染色质特化结构,而且端粒长度在多种疾病中具有明确的作用。
然而,端粒长度是否与多囊卵巢综合症(PCOS)有关尚不清楚。
为了探讨白细胞端粒长度(LTL)是否在PCOS病理生理中发挥重要作用,来自中国上海复旦大学生命科学院王磊教授及其团队进行了一项研究(A possible new mechanism in the pathophysiology of polycystic ovary syndrome: The discovery that leukocyte telomere length is strongly associated with PCOS),该研究发现LTL 与PCOS密切相关。
该研究结果在线发表在2013年12月03日的《The Journal of Clinical Endocrinology & Metabolism》杂志上,该杂志影响因子为6.430。
该研究中,在一个PCOS患者和对照者大样本中,使用一种经过确认和验证的定量PCR技术测量受试者的平均LTL。
使用logistic回归和多元线性回归分析PCOS 和数个相关临床参数与年龄校正的端粒重复序列长度(T)与单克隆基因拷贝数(S)比值(T/S)之间的关系。
该研究结果表明,校正年龄后,与对照组相比,PCOS患者(698例)LTLs明显缩短。
PCOS患者的平均白细胞端粒长度与比其平均年龄大6.16岁的对照组受试者类似。
校正年龄后,端粒长度较短(中间三分位数和最低三分位数)的受试者疾病风险显著高于端粒长度最长(最高三分位数)的受试者。
此外,在对照组观察到LTL与DHEAS水平显著相关。


双相障碍是一种复杂、易复发且很严重的精神疾病,初次发病的一般年龄在13至30岁之间,终生患病率为1.4%。
它的特点是双相性,一相是躁狂或轻躁狂,通常表现为兴奋、过度活跃以及放纵的行为;另一相为抑郁相,表现为兴趣和动机缺失,在两相之前通常也会存在轻度抑郁心境。
双相障碍患者通常有很高的自杀率,也有很高的身体疾病患病率,例如缺血性心脏病、糖尿病、慢性阻碍性气管疾病、肺炎以及意外受伤。
大约有三分之二的双相障碍患者有共患病情况,通常与焦虑障碍、物质滥用或冲动控制障碍。
与其他精神障碍相比,双相障碍在某一相出现后的一年内的复发率极其高(一年内复发率50%,四年内复发率70%),这对这一疾病的长期治疗有重要意义。
本文总结了最近来自NICE的关于评估和治疗成人、儿童和青少年的双相障碍的所有建议。
建议NICE上的评论基于最有实证基础的系统综述,并明确考虑了成本效益。
当只能找到最低水平的实证证据时,评论基于指南制定小组的经验,以及关于良好治疗的组成成分的观点。
评论的实证基础以斜体字写在方括号内。
一、成人、儿童及青少年双相障碍患者所有阶段的治疗结合NICE临床指南使用本流程,同时依据使用者在成人精神健康治疗方面的经验,通过下列内容提高治疗:-从诊断要点和彻底治疗中提出积极康复的信息-将建立支持和共情的关系作为治疗的核心部分。
(新建议)[基于指南制定小组(Guideline Development Group, GDG)的经验和观点,以及最近NICE的一篇综述(CG136)]尽早与双相障碍患者或他/她的监护人商讨哪些信息是需要被共享的。
当讨论保密权利的时候,强调共享信息对减少风险的重要性,强调监护人需要理解患者自己的看法。
培养一种合作的方式,来给予双相障碍患者及他们的监护人以支持,同时尊重他们个人的需求和相互依赖的需求。
(新建议)[基于GDG的经验和观点,以及最近NICE的一篇综述(CG178)]使用任何一种精神药物时,要保证:-告知患者关于治疗目的和副作用的信息,患者获得的信息对他们所处的疾病发展阶段来说应该是适当的。
病例资料该患者为33 岁年轻女性,因身体青紫、甲床增厚、劳力性呼吸困难多年就诊。
既往于婴儿期及儿童期反复发生呼吸道感染。
体格检查心率90 次/分,血压128/80 mmHg。
胸部可见左胸骨旁隆起。
听诊肺动脉瓣区P2 亢进,左侧第二肋间隙可闻及收缩期短暂喷射性杂音。
肢端青紫,四肢血氧饱和度为82%。
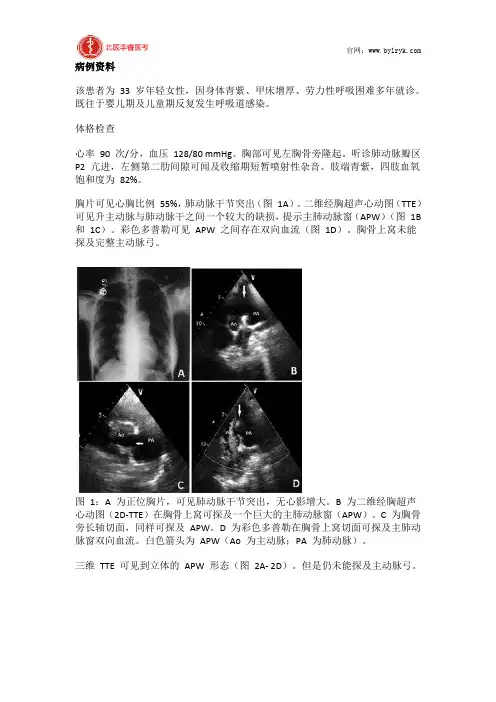
胸片可见心胸比例55%,肺动脉干节突出(图1A)。
二维经胸超声心动图(TTE)可见升主动脉与肺动脉干之间一个较大的缺损,提示主肺动脉窗(APW)(图1B 和1C)。
彩色多普勒可见APW 之间存在双向血流(图1D)。
胸骨上窝未能探及完整主动脉弓。
图1:A 为正位胸片,可见肺动脉干节突出,无心影增大。
B 为二维经胸超声心动图(2D-TTE)在胸骨上窝可探及一个巨大的主肺动脉窗(APW)。
C 为胸骨旁长轴切面,同样可探及APW。
D 为彩色多普勒在胸骨上窝切面可探及主肺动脉窗双向血流。
白色箭头为APW(Ao 为主动脉;PA 为肺动脉)。
三维TTE 可见到立体的APW 形态(图2A- 2D)。
但是仍未能探及主动脉弓。
图2:三维经胸超声心动图(3D-TTE)。
A 为胸骨上窝切面可探及主肺动脉窗以及其几何学形态。
B 提示APW 与主动脉瓣、肺动脉的毗邻关系。
C 为胸骨旁短轴切面可见APW。
D 为彩色多普勒。
白色箭头所指为APW(AoV 为主动脉瓣;PA 为肺动脉;PV 为肺动脉瓣)。
为完善检查,进一步型CT 检查,CT 可见到APW 处由升主动脉和肺动脉干之间形成一个腔室。
该腔室发出右头臂干,左颈总动脉、左锁骨下动脉。
(图3A-3D)图3:64 排CT 血管成像。
A 为三维血管重建可见主动脉弓中断(白色箭头)。
主肺动脉形成的腔室,并且发出降主动脉(Dao)、肺动脉(PAs) 以及动脉干。
B 提示降主动脉起源于该动脉导管(黑色箭头处)。
C 横断面CT 提示APW (黑色箭头)。
D 提示该腔室和降主动脉组成该动脉导管(黑色箭头处)。

结直肠癌是最常见的胃肠道恶性肿瘤。
2014 年结直肠癌(CRC)的新发病例约136800。
在美国,它已成为男性和女性的第二大死亡原因。
超过1/3 的新诊断患者为Ⅲ期(淋巴结阳性),Ⅱ~Ⅲ期的结直肠癌患者最主要的治疗方法是新辅助治疗,随后再行直肠根治性手术。
术式常为经下腹部或经腹会阴直肠切除,然而术后多会引起大量的并发症,如长期的结肠造口术、大便失禁、泌尿生殖功能紊乱等。
新辅助放化疗后肿瘤完全消失已被临床和影像学进一步被肯定,也就是临床上的临床完全缓解(cCR)。
2009 年巴西的Angelita Habr-Gama 博士首次提出新的肿瘤治疗理念——随访等待(watch and wait),意思是达到cCR 的患者需密切随访如体检、内镜和影像学检查。
来自美国约翰霍普金斯医院结直肠手术外科学系的ME 教授和Pozo 教授近期发表在World J Gastrointest Surg 杂志的一篇关于直肠癌治疗新策略(「随访等待」)的综述,作者对直肠癌现有的治疗方法和观望治疗方法的进展做了详尽的综述。
直肠癌的现有治疗方法Ⅱ、Ⅲ期直肠癌的标准治疗方案包括新辅助放化疗及其后的根治性手术切除。
经前下腹或经腹会阴直肠切除术是直肠肿瘤患者获得长期预后的基础。
此外,一些里程碑式的研究都证明了术前放化疗(CRT)的获益。
据报道,局部区域治疗的失败率< 10% 。
因此,新辅助CRT + 根治性手术切除已经成为直肠癌的标准治疗方案。
此治疗后的长期随访结果显示,特定分期的 5 年生存率在63%~77.4%。
抛开新辅助+根治性手术取得的极好的抗肿瘤结果,现代的数据也都将直肠癌目前的处理范例向非手术治疗靠拢。
多重的研究都显示在CRT 后的手术标本中未发现可疑的恶性细胞,也就是病理性完全缓解(pCR),大概有18.1%~26% 。
1. 直肠癌新辅助治疗及随访淋巴结阳性或原发灶≥ T3 的肿瘤(Ⅱ期和Ⅲ期)的患者要优先予新辅助而非手术切除。

他汀类药物是防治动脉粥样硬化性心血管疾病(ASCVD)的重要药物。
由于老年人肝肾功能降低、多种疾病并存,且常联用多种药物,较年轻人更易发生药物不良反应[1]。
老年人对他汀类药物安全性和耐受性好,仅有极少数老年患者出现肝酶异常、肌酶异常、肌病等不良反应。
临床研究证实,随着他汀类药物剂量的增大,肝酶升高的发生率明显增加,肌酶异常和肌病的发生率增加,因不良反应和肌痛中断治疗者增加。
因此,应使用老年患者达标的他汀类药物剂量,避免盲目应用大剂量他汀类药物导致不良反应[2]。
他汀类药物与肝损伤谷丙转氨酶(ALT)和谷草转氨酶(AST)异常是他汀类药物最常见的不良反应。
ALT 升高大于3 倍正常上限的发生率约0.5%〜2%[3],多发生在开始用药后的3 个月内,呈剂量依赖性。
他汀类相关的严重肝损害较少见,美国食品药品管理局(FDA)进行的他汀类药物与临床严重肝细胞毒性的相关性危险评估数据显示,他汀类药物相关的严重肝损害报告率≤ 2/100 万病人年[4]。
老年人使用常规剂量的他汀类药物治疗时,较少发生ALT 异常;在使用大剂量他汀类药物时,ALT 异常的发生率增高[2]。
他汀类药物禁用于活动性肝病、失代偿性肝硬化及急性肝衰竭、不明原因肝酶持续升高和任何原因导致血清肝酶升高超过 3 倍正常上限的患者。
对于高脂血症相关的非酒精性脂肪性肝病(NAFLD)患者,经生活方式治疗不理想者,需使用他汀类药物治疗。
慢性肝脏疾病并非他汀类药物使用的禁忌证。
他汀类药物与抗肝炎病毒药物合用时可能增加不良反应,应选择不经肝脏细胞色素P450 酶(CYP)3A4 代谢的他汀类药物[5]。
他汀类药物与肌损害他汀类药物相关的肌损害可表现为:①肌痛或乏力,不伴肌酸激酶(CK)增高;②肌炎、肌痛或乏力等肌肉症状伴CK 增高;③横纹肌溶解,有肌痛或乏力等肌肉症状并伴有CK 显著增高(正常上限10 倍)、血肌酐升高,常伴有尿色变深及肌红蛋白尿,可引起急性肾衰竭[2]。
2016 年6 月,美国西北大学费因伯格医学院外科部门的Donald E. Fry 在Langenbeck’s Archives of Surgery 上发表综述,旨在提供一个全面回顾的策略,以预防结肠手术患者的手术部位感染(surgical site infection,SSI)。
该综述主要从感染的病原学、发病机制、诊断监测以及预防这四个方面展开。
感染是择期结肠手术患者术后发病的主要原因。
在所有择期手术中,结肠手术感染最为常见。
结肠手术患者感染导致医疗费用升高,住院时间延长,并且也是再入院的主要原因。
结肠微生物学结肠吸收大部分营养、水和电解质。
加之其厌氧环境,导致大量细菌的定植,而结肠的屏障功能可防止定植菌的传播。
一般来说,盲肠细菌的浓度是105~106cfu/ml,大部分为革兰氏阴性菌(如大肠杆菌和肺炎克雷伯氏菌)(见图1)。
随着管腔内容物行进至远端结肠,固体粪便形成,定植菌也增至1010~1012 cfu/ml,且逐渐变成革兰氏阴性菌的厌氧菌类,其中以脆弱拟杆菌为主(见图1)。
与此同时,肠球菌的数目也在增长。
还有一个重要的问题是,从近端结肠至乙状结肠、直肠覆盖于粘液层下的细菌浓度也在逐步增长。
故在如此的结肠环境下,就算配备最好的医疗器械,外科干预还是会导致数百万的细菌入侵局部的软组织和手术切口。
图1 结肠术后患者SSI 常见病原体的电子显微镜下观SSI 的发病机制感染的发生是细菌和宿主多种因素作用的结果,不单纯是微生物的问题。
什么是结肠术后感染的决定因素?首先最重要的决定因素是微生物污染切口组织。
许多研究均已证实感染几率会随着组织细菌密度的增高而增高。
努力降低细菌浓度是减少SSI 最重要的策略。
必须强调的是,患者皮肤和手术室环境中细菌的增加也可以干预感染的结局。
SSI 的第二个决定因素是细菌的毒力。
个体的毒力特征是数量少得多的细菌污染切口导致感染所必需的条件。
手术切口组织的局部环境是第三个感染决定因素。
肺血栓栓塞(PTE)是由于肺动脉或其某一分枝被血栓堵塞而引起的严重并发症。
肺栓塞在每个科室都可能发生,在临床死亡原因中居第三位。
临床怀疑遇到肺栓塞到底应该怎么做呢?首先,不是每个住院患者都要考虑肺栓塞,只有高危人群需要格外注意肺栓塞风险。
当患者有以下情况时,属于易栓患者,应考虑行D-二聚体检查:当D-二聚体检查结果偏高,若患者刚好要做增强CT,则建议其行CT-PA 检查;若患者无须CT 检查,则应注意观察患者是否有以下症状:无法解释的呼吸困难、胸闷、咯血、一过性晕厥、呼碱、无法解释的低氧血症、单侧肢体肿胀(PS:双侧肿胀心衰可能较大)等。
无上述症状时,应随访D-二聚体,当D-二聚体进行性升高时,进行Wells 评分;有上述症状,则直接Wells 评分:中危到高危患者可按如下流程处理:同时,在做检查时,可预防性给予低分子肝素 1 支。
这里需要格外注意的是,应排外其他诊断才能考虑诊断肺栓塞。
一旦确诊肺栓塞,就应绝对制动(卧床)、吸氧,同时开始抗凝治疗。
一般低分子肝素治疗(根据体重计算)至少 5 天,直至INR > 2.0 连续 2 天,肾功能不全、出血风险高时使用普通肝素(PS:低分子肝素经肾排泄,且无拮抗剂)。
在抗凝治疗的48 小时内予以华法林治疗。
起始剂量一般为 2.5 mg,并每3 ~5 日监测一次INR。
INR 目标值:2 ~3。
抗凝疗程:肺栓塞原因为一过性时,可消除时,应消除该危险因素后抗凝 3 个月;原因不明时一般抗凝 6 ~12 个月;原因不能去除(如肿瘤、自身免疫性疾病等)应长期抗凝。
至于溶栓,次大面积肺栓塞溶栓可按下述流程:溶栓绝对禁忌证:(1)活动性内出血;(2)近期自发性颅内出血。
溶栓相对禁忌证:(1)2 周内的大手术、分娩、器官活检或不能以压迫止血部位的血管穿刺;(2)2 个月内的缺血性中风;(3)10d 内的胃肠道出血;(4)15d 内的严重创伤;(5)1 个月内的神经外科或眼科手术;(6)难于控制的重度高血压(收缩压> 180 mmHg,舒X压> 110 mmHg);(7)近期曾行心肺复苏;(8)血小板计数低于100 ×109/L;(9)妊娠;(10)细菌性心内膜炎;(11)严重肝肾功能不全;(12)糖尿病出血性视网膜病变;(13)出血性疾病;(14)动脉瘤;(15)左心房血栓。
自三十多年前首次报道以来,胰腺IPMN(Intraductal Papillary Mucinous Neoplasms,导管内乳头状粘液瘤)一直都是消化外科医师关注的重点之一。
IPMN 的定义为:累及主胰管或分支胰管的产粘液肿瘤,同时缺乏MCN(Mucinous cystic neoplasm,粘液性囊腺瘤)的特征性卵巢样间质。
随着CT 和MRI 的广泛应用,临床上偶发的IPMN 病例也越来越多。
已经很多研究试图解释IPMN 的生物学机制和探讨IPMN 的治疗方式,但是我们对这种疾病的自然病程和潜在恶性的了解仍然很少。
目前已经明确的是,早期筛查和手术干预可防止IPMN 进展为PDAC(Pancreatic ductal adenocarcinoma,胰腺导管腺癌)。
然而,胰腺切除手术相关的并发症和死亡率仍然令人担忧。
2005 年国际IPMN 专家们组成工作组在日本达成共识,制定了IPMN 和MCN 诊治的「仙台指南」。
在2012 年,IAP(International Association of Pancreatology,国际胰腺病协会)对该指南进行了更新。
通过比较新旧两个指南可以发现,关于IPMN 的处理仍存在很多争议。
而AGA(American Gastroenterology Association,美国胃肠病协会)新制定的指南又使得情况更加复杂。
近日,美国麻省总医院胆胰外科主任Dr. Castillo 的团队在Annals of Surgery 杂志上发表了一篇综述,综述总结了近几年IPMN 研究的新进展以及存在的争议,一起来看下。
IPMN 的生物学特性1. 形态学分类IPMN 根据病变累及范围分为三种:MD(Main duct,主胰管型)型,BD(Branch duct)型以及同时累及MD 和BD 时的混合型。
这种分类方法和预后直接相关:MD 型的平均恶变率为70%(57%~92%),而BD 型则为25%(6%–46%)。
眼弓形体病是导致后葡萄膜炎的主要致病因素,而且暂无有效的治疗方法。
眼弓形体病的复发会导致患者视力的丧失,从而影响其生活质量。
目前使用抗生素预防眼弓形体病的复发变成了替代性的治疗。
现在临床上使用抗生素预防眼弓形体病复发的比例增加,德国海德堡大学的Friederike 教授根据当前文献总结了抗生素使用预防眼弓形体病的发病率,使用抗生素的最佳时间以及诱发因素等几个方面进行阐述,相关内容发表于2015 年12 月的Curr Opin Ophthalmol 杂志上。
作者根据循证医学标准、研究设计、研究组别的人数以及研究结果,查阅了拉丁美洲关于抗生素预防眼弓形虫病的数据。
作者分析了Silveria 等研究的124 名患者以及费利克斯等研究的95 名患者的临床研究,结果显示抗生素的预防使用能明显减少眼弓形体病的复发。
使用抗生素需要关注的一个重要问题是药物的副作用。
Silveria 等研究中有 4 名患者因药物的轻微过敏而退出研究。
关于使用抗生素预防眼弓形体病后可能出现的副作用,文献报道显示的数据较少。
使用抗生素后可能出现血液、胃肠道和皮肤等不良并发症。
在Rothova 等的研究中,使用乙胺嘧啶时出现血小板减少和白细胞减少的概率为26% , 而克林霉素出现腹泻和轻微的肝毒性的概率为17% ,而使用复方磺胺甲恶唑为4% 。
临床上根据使用药物的副作用, 成本低和广泛的可用性考虑,临床上使用复方磺胺甲恶唑类的抗生素是一个较合理的选择。
查阅文献,有足够的证据证实,在患病期间,通过改变寄生虫囊体,减少寄生虫释放的虫卵,机体内分泌系统的波动以及体液和细胞免疫反应性,都可以降低复发的风险。
发病的第一年是疾病复发几率最高的时间段,因此该时间段也被认为是使用抗生素的最佳时间。
开始发病的间隔时间越长,其复发率越低。
患者抵抗力低以及长期使用皮质类固醇类药物也会增加疾病的复发率。
妊娠期间,细胞免疫部分得到抑制,从而保持胎儿的生长,虽有报道显示,细胞免疫被抑制有益于控制葡萄膜炎,但是在妊娠期间,眼弓形虫病可能会再次复发。