弥漫大b细胞淋巴瘤的护理
- 格式:ppt
- 大小:2.19 MB
- 文档页数:23

弥漫大B细胞淋巴瘤合并高钙危象的诊断与治疗全文共四篇示例,供读者参考第一篇示例:弥漫大B细胞淋巴瘤是一种较为常见的恶性淋巴瘤,它起源于B淋巴细胞,常见于中老年人群。
而合并高钙危象则为其一种严重的并发症,对患者的生命造成威胁。
对于这类患者,早期的诊断和积极的治疗非常重要。
一、弥漫大B细胞淋巴瘤的临床表现弥漫大B细胞淋巴瘤的临床表现多样,常见的症状包括进行性淋巴结肿大、不明原因的发热、盗汗、乏力、贫血等。
在合并高钙危象的患者中,还可能出现恶心、呕吐、便秘、腹痛等症状。
这些症状的出现可能会导致患者的生活质量下降,甚至威胁到生命安全。
二、弥漫大B细胞淋巴瘤合并高钙危象的诊断在弥漫大B细胞淋巴瘤患者中出现高钙血症时,需及时进行相关的诊断工作,明确高钙血症的原因。
通过体格检查、血液生化检查、骨髓穿刺等检查手段,可以明确弥漫大B 细胞淋巴瘤的临床表现,确诊这一并发症。
三、弥漫大B细胞淋巴瘤合并高钙危象的治疗针对弥漫大B细胞淋巴瘤合并高钙危象的治疗,首先需要积极处理高钙血症。
这包括积极补液、利尿、应用糖皮质激素等治疗措施,以减轻高钙血症对身体的影响。
对于淋巴瘤的治疗也需要积极进行。
常见的治疗手段包括化疗、放疗、免疫治疗等,旨在杀灭恶性肿瘤细胞,阻止瘤细胞增殖,达到控制病情、提高患者生存率的目的。
四、弥漫大B细胞淋巴瘤合并高钙危象的护理在治疗过程中,患者应得到全面的护理。
包括定期监测患者的体温、心率、呼吸情况、血压等生命体征,及时发现并处理症状。
护士还应帮助患者进行身体护理、心理护理,提供必要的营养支持,并进行健康教育,指导患者及家属正确处理各种并发症。
弥漫大B细胞淋巴瘤合并高钙危象是一种严重的并发症,对患者的生命安全造成威胁。
及早发现、及早诊断、及早治疗是十分重要的。
全面的护理也是保障患者康复的关键,希望每一位患者都能顺利度过治疗期,重获健康。
第二篇示例:弥漫大B细胞淋巴瘤是一种罕见的恶性肿瘤,多发生于中老年人身上。


淋巴瘤个案护理模板范文一、个案背景患者李先生,45岁,男性,诊断为非霍奇金淋巴瘤(NHL)。
经过全面的身体检查和医生评估,制定了化疗和放疗相结合的治疗方案。
患者及家属对淋巴瘤及相关治疗有一定的了解,但对治疗过程中的护理知识较为缺乏。
二、护理措施1. 接触患者,建立联系在初次接触患者时,我们向李先生及家属详细介绍了医院的环境、规章制度和注意事项,确保患者及家属对治疗过程有基本的了解。
同时,我们与患者及家属建立了良好的沟通渠道,以便及时了解患者的需求和问题。
2. 确定护理方案根据患者的具体情况,我们制定了全面的护理方案,包括以下几个方面:(1)心理护理:淋巴瘤患者常常面临情绪低落、焦虑和恐惧等心理问题。
我们定期与患者交流,了解其心理状态,鼓励其表达感受,并采取措施如音乐疗法、放松训练等来缓解患者的压力。
(2)基础护理:保持患者病房的整洁和安静,定期更换床单、衣物等,保持皮肤清洁,预防感染。
同时,密切监测患者的生命体征,如体温、心率、呼吸等。
(3)饮食护理:指导患者及家属制定营养均衡的饮食计划,多吃高蛋白、高维生素、易消化的食物,如鱼、肉、蛋、奶、新鲜蔬菜和水果等。
避免食用辛辣、油腻、刺激性食物。
(4)运动康复:根据患者的身体状况,我们为李先生制定了个体化的运动康复计划。
在运动过程中,密切监测患者的身体反应,及时调整运动强度和方式。
三、并发症及其处理在治疗过程中,李先生可能会出现一些并发症,如感染、出血、疲劳等。
针对这些并发症,我们将采取以下措施进行处理:1. 感染:定期为患者进行身体检查,保持病房的清洁和卫生。
若出现感染症状,及时通知医生并协助处理。
2. 出血:密切监测患者的生命体征,特别是血压和心率。
若出现出血症状,立即通知医生并进行止血处理。
3. 疲劳:指导患者合理安排休息时间,保证充足的睡眠。
在运动康复过程中,适当控制运动强度,避免过度疲劳。
四、饮食护理为了确保李先生在治疗过程中获得足够的营养支持,我们制定了以下饮食护理方案:1. 食物选择:多吃高蛋白、高维生素、易消化的食物,如鱼、肉、蛋、奶、新鲜蔬菜和水果等。

弥漫大B细胞淋巴瘤并发肿瘤溶解综合征1例的护理作者:应严慈来源:《健康必读·下旬刊》2020年第08期【摘要】:总结1例(后腹膜)弥漫大B细胞淋巴瘤化疗后并发肿瘤溶解综合征的护理。
予以吸氧、心电监护,监测血糖及血象,予以抗感染、CRRT治疗后患者抢救成功,病情稳定后出院。
【关键词】:淋巴瘤;肿瘤溶解综合征;护理;CRRT【中图分类号】R572 【文献标识码】A 【文章编号】1672-3783(2020)08-24--02肿瘤溶解综合征是指肿瘤细胞在大剂量敏感化疗后,短期内大量溶解,释放细胞内代谢产物,引起以高尿酸血症、高血钾、高血磷、低血钙和急性肾衰竭为主要变现的一组临床综合征【1】。
一般发生在化疗后1-7天,此时肿瘤细胞溶解达到高峰,当其分解产物超过肾脏的排泄能力和肝脏的代谢能力时,就会发生一系列的代谢异常和电解质紊乱。
1 病例简介患者,女,77岁,因“腹胀2月余”入院,患者2月余前出现腹胀,伴腹围进行性增大,伴咳嗽。
半月余前腹围迅速增大,伴腹胀加重明显,伴咳嗽。
我院查上腹部增强CT提示左肾上极巨大团块影,恶性肿瘤考虑,淋巴瘤可能,与左侧肾上腺、胃壁及脾脏分界不清,左肾静脉及脾静脉受累,伴后腹膜淋巴结肿大,大网膜及腹膜多发转移或侵犯,少量腹水,拟“肾上腺肿瘤”收住入院。
患者既往有高血压病史20余年,贝尼地平每天一片血压控制可,有慢性支气管炎4余年。
于2019-6-27行穿刺活检,病理示:(后腹膜)高级别B细胞淋巴瘤,考虑弥漫大B细胞淋巴瘤,排除禁忌症后于2019-7-6行R-COP化疗(利妥昔单针600mgd1、环磷酰胺针1000mgd1、长春地辛针3mgd1、泼尼松片35mg口服每日三次d1-5)辅以护胃止吐水化碱化等支持治疗,化疗后第3天出现乏力、胸闷气急,浮肿明显,少尿、嗜睡、氧饱和度降低至86%,血常规:白细胞计数11.6x10^9/L,血红蛋白81g/L,血小板计数104x10^9/L;生化:钾6.16mmol/L,钙1.26mmol/L,肌酐311μmol/L。

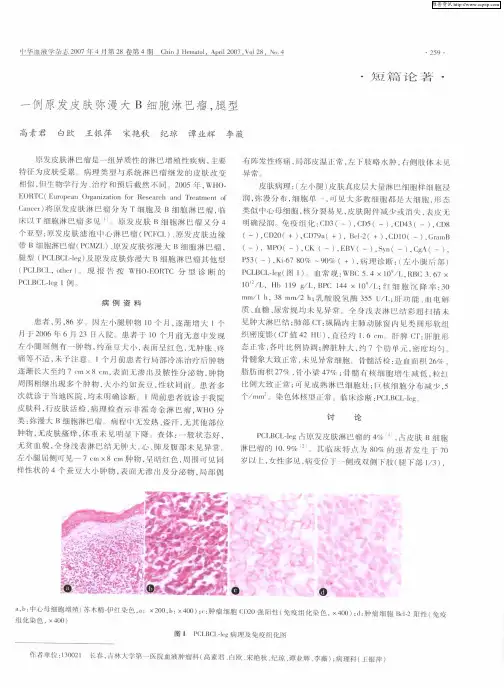
弥漫大B细胞淋巴瘤(初治)临床路径一、弥漫大B细胞淋巴瘤(初治)临床路径标准(一)适用对象。
第一诊断为初诊弥漫大B细胞淋巴瘤(diffuse large B cell lymphoma,DLBCL )(ICD-10:C83.3)。
(二)诊断及分期依据。
根据《World Health Organization Classification of Tumors of Tumors of Haematopoietic and Lymphoid Tissue》(2008年版)、《血液病诊断和疗效标准》(张之南、沈悌主编,科学出版社,2008年,第三版)、最新淋巴瘤临床实践指南(2016年NCCN Clinical Practice Guidelines in Oncology),并结合临床表现、实验室及相关影像学检查等。
诊断依据1.临床表现:主要表现为无痛性进行性淋巴结肿大,但也可发生于淋巴结以外的器官或组织,包括胃肠道、肝、脾、中枢神经系统、睾丸、皮肤等。
肿瘤浸润、压迫周围组织而出现相应临床表现。
部分患者伴有乏力、发热、盗汗、消瘦等症状。
2.实验室检查:血清乳酸脱氢酶(LDH)、血沉及β2微球蛋白(β2-MG)可升高。
侵犯骨髓可导致贫血、血小板减少,淋巴细胞升高,中性粒细胞可减低、正常或升高;外周血涂片可见到淋巴瘤细胞。
中枢神经系统受累时出现脑脊液异常。
胃肠道侵犯时大便潜血可阳性。
3.组织病理学检查:是诊断该病的决定性依据。
病理形态学特征为淋巴结正常结构破坏,内见大淋巴细胞呈弥漫增生,胞浆量中等,核大,核仁突出,可有一个以上的核仁。
免疫组织化学病理检查对于确诊DLBCL至关重要。
常采用的单抗应包括CD20、CD19、CD79、CD3、CD5、CD10、Bcl-2、Bcl-6、Ki-67、MUM1和MYC等。
4、分子生物学检查:有条件可开展荧光原位杂交(fluorescence in situ hybridization,FISH)检测Bcl-2、Bcl-6和Myc等基因是否发生重排。


弥漫大b细胞淋巴瘤治疗方法对复杂疾病治疗上,方法选择也是不能单一进行,这样对疾病控制没有任何帮助,弥漫大b细胞淋巴瘤是很多人不熟悉的疾病,这样疾病对身体威胁比较大,患有后身体会有明显症状,治疗的时候都是要及时进行,那弥漫大b细胞淋巴瘤治疗方法都有什么呢,下面就详细介绍下。
弥漫大b细胞淋巴瘤治疗方法:迄今,R-CHOP(利妥昔单抗,联合cyclophosphamide, doxorubicin, vincristine, and prednisone)被国际上公认为治疗侵袭性NHL的经典治疗,患者可以获得高CR和长期生存。
但是,仍有部分DLBCL患者存在治疗难点,或是疾病复发/难治、或存在治疗忌症、或患者不能耐受治疗。
因此,研究者试图通过调整R-CHOP方案中的化疗强度、增强利妥昔单抗的治疗密度和延长维持时间、进一步的筛选针对淋巴瘤致病途径的靶向新药运用于临床,这些都有为DLBCL的治疗带来新的治疗空间。
首先,研究者尝试增加化疗强度提度DLBCL患者,尤其是IPI积分差的患者的缓解率和长期生存。
Dilhuydy等在2008年国际会义上报道初治,年龄<60岁,aa-IPI积分中高或高,乳酸脱氢高于正常的DLBCL患者共42例,先利妥昔单抗联合大剂量CHOP共2次,再阿糖胞苷和大剂量氨甲蝶呤。
治疗1个疗程,获得CR/RP患者接受预处理BEAM的自体造血干细移植,结果在30例已完成研究患者的5年总生存(overall survival OS)和无事件生存(event-freesurvival, EFS)分别为74%和52%,有10例接受大剂量化疗后复发,其中的4例挽救治疗后再次获得CR。
随访期间仅2例出现毒性不良事件,包括1例肺癌,1例复发患者R-CHOP化疗后出现心功能异常。
所有患者均未出现骨髓抑制。
1、Bevacizumab实体/血液肿瘤发生发展或转移过程中,血管生成起着重要作用,也受到各种因子包括血管内皮生长因子(vascular endothelial growth factor VEGF )的调节。


中华血液学杂志2013-10-14分享弥漫大B细胞淋巴瘤(DLBCL)是成人淋巴瘤中最常见的一种类型,并且是一组在临床表现和预后等多方面具有很大异质性的恶性肿瘤。
其发病率占非霍奇金淋巴瘤(NHL)的31%~34%,在亚洲国家一般大于40%。
我国2011 年一项由24 个中心联合进行、共收集10 002 例病例样本的分析报告指出,在中国DLBCL占所有NHL的45.8%,占所有淋巴瘤的40.1%。
作为一种侵袭性NHL,DLBCL的自然病程相对较短,但一定比例的患者可以在接受恰当治疗后得到治愈。
既往,DLBCL的治疗以化疗为主,患者在接受包含蒽环类药物的联合化疗后,约1/3 患者生存期在5 年以上。
利妥昔单抗联合化学治疗方案的出现进一步将DLBCL患者的长期生存率明显提高。
而PET-CT引入疾病评估体系后,能更精确地指导临床的治疗和判断疾病的预后。
现参照《ESMO弥漫大B细胞淋巴瘤诊断、治疗和随访的临床推荐》以及《NCCN肿瘤学临床实践指南非霍奇金淋巴瘤分册》,并结合中国的实际情况,我们制订了本指南。
一、定义DLBCL 是肿瘤性大B淋巴细胞呈弥漫性生长,肿瘤细胞的核与正常组织细胞的核大小相近或大于组织细胞的核,通常大于正常淋巴细胞的2 倍。
在WHO 的2008 年分类中,根据组织形态学改变将DLBCL分为中心母细胞型、免疫母细胞型以及间变型,特殊的少见亚型如纵隔大B细胞淋巴瘤、血管内大B细胞淋巴瘤和富于T细胞/组织细胞型等。
二、诊断、分期及预后1.诊断:DLBCL依靠活检组织病理学和免疫组化分析明确诊断。
需要针对CD20、CD3、CD5、CD10、BCL-2、BCL-6、GCET1、FOXP1、IRF4/MUM1、Ki-67 及CD21 进行检测。
某些病例可选做cyclin D1、κ/λ、CD138、EBV、ALK、HTLV1等。
疑有病变的淋巴结应尽量完整切除行病理检查,细针穿刺或粗针穿刺活检一般不适用于初发淋巴瘤的诊断。

中国弥漫大B细胞淋巴瘤诊治指南2024中国弥漫大B细胞淋巴瘤诊治指南2024
中国弥漫大B细胞淋巴瘤(DLBCL)是最常见的非霍奇金淋巴瘤类型之一,占据成年人非霍奇金淋巴瘤患者的最大比例。
为了统一中国DLBCL的诊断和治疗方法,根据临床实践经验,中国抗癌协会淋巴瘤专业委员会于2024年制定了中国DLBCL诊治指南。
该指南内容包括病理诊断、分期和预后分层、治疗策略以及常见并发症管理等方面,以下为该指南的主要内容。
1.病理诊断:DLBCL的病理诊断主要依据免疫组化和基因表达剖析,同时也需要注意与其他淋巴瘤亚型的鉴别。
2. 分期与预后分层:根据Ann Arbor分期系统和国际预后指数(IPI)进行分期和预后分层,以便更好地指导后续的治疗方案选择。
3. 治疗策略:DLBCL的治疗主要包括化疗、放疗和免疫治疗等。
对于年轻、具有良好身体状况的患者,推荐采用R-CHOP方案进行化疗,即环磷酰胺、多柔比星、长春新碱、泼尼松和单克隆抗体利妥昔单抗的组合治疗。
对于60岁以上或有基础疾病的患者,推荐采用R-mini-CHOP方案进行化疗。
放疗可在化疗后用于相关淋巴结区域的局部治疗。
免疫治疗包括干扰素和单克隆抗体等,可以用于高危患者的维持治疗。
4.常见并发症管理:对于DLBCL患者常见的并发症如感染、出血、肝功能损害等,需要及时诊断和治疗,以提高患者的生存质量。
中国DLBCL诊治指南的制定为DLBCL的诊断和治疗提供了指导,有助于提高患者的治疗效果和生存率。
然而,随着科技的进步和研究的不断深入,该指南可能需不断更新和完善,以更好地适应临床实践的需求。
弥漫大B细胞淋巴瘤病情说明指导书一、弥漫大B细胞淋巴瘤概述弥漫大B细胞淋巴瘤(diffuse large B cell lymphoma,DLBCL)是成人淋巴瘤中最常见的一种类型,并且是一组在临床表现和预后等多方面具有很大异质性的恶性肿瘤。
本病常表现为无痛性淋巴结肿大,伴有发热、盗汗、体重下降等全身症状。
化疗是本病的首选治疗方案,同时可配合放疗、干细胞移植等方式。
英文名称:diffuse large B cell lymphoma,DLBCL。
其它名称:无。
相关中医疾病:暂无资料。
ICD疾病编码:暂无编码。
疾病分类:暂无资料。
是否纳入医保:部分药物、耗材、诊治项目在医保报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:目前尚未有证据表明其会遗传给下一代。
发病部位:全身。
常见症状:无痛性淋巴结肿大、发热、盗汗、体重下降。
主要病因:病因未明,多数为原发性DLBCL,少数DLBCL是由其他类型淋巴瘤转化而来。
检查项目:体格检查、血常规、血生化、CT检查、PET-CT检查、MRI检查、胃肠内镜检查、病理检查。
重要提醒:该病是恶性肿瘤,一经发现应早期积极治疗。
临床分类:2016年版WHO分型根据细胞起源,把DLBCL分为生发中心型与活化细胞型。
二、弥漫大B细胞淋巴瘤的发病特点三、弥漫大B细胞淋巴瘤的病因病因总述:本病的病因尚不清楚,多数为原发性DLBCL,少数DLBCL是由其他类型淋巴瘤转化而来,包括滤泡淋巴瘤、慢性淋巴细胞白血病/小B细胞淋巴瘤、边缘带B细胞淋巴瘤及结节性淋巴细胞为主型的霍奇金淋巴瘤。
DLBCL发病机制错综复杂,包括染色体易位、异常体细胞高频突变、基因扩增、缺失和突变等各个方面。
基本病因:暂无资料。
危险因素:1、患有自身免疫性疾病者,或者免疫系统以其他方式被削弱,则患病的机会也会增加。
2、曾接受过放疗和化疗的患者,患病的风险也会更高。
诱发因素:暂无资料。
四、弥漫大B细胞淋巴瘤的症状症状总述:本病的病因尚不清楚,多数为原发性DLBCL,少数DLBCL是由其他类型淋巴瘤转化而来,包括滤泡淋巴瘤、慢性淋巴细胞白血病/小B细胞淋巴瘤、边缘带B细胞淋巴瘤及结节性淋巴细胞为主型的霍奇金淋巴瘤。
世界最新医学信息文摘 2019年第19卷第36期319投稿邮箱:sjzxyx88@1例原发乳腺弥漫大B 细胞淋巴瘤化疗后出现感染性休克并发癫痫发作的护理杨捷(中山大学附属孙逸仙纪念医院,广东 广州)摘要:总结1例原发乳腺弥漫大B 细胞淋巴瘤化疗后出现感染性休克并发癫痫发作的护理。
护理要点包括:做好基础护理,建立静脉通道,积极配合抗感染治疗,预防癫痫再次发作,心理辅导和恢复期健康宣教。
最终患者好转出院。
关键词:淋巴瘤;化疗;感染性休克;癫痫;护理中图分类号:R473.6 文献标识码:B DOI: 10.19613/ki.1671-3141.2019.36.221本文引用格式:杨捷.1例原发乳腺弥漫大B 细胞淋巴瘤化疗后出现感染性休克并发癫痫发作的护理[J].世界最新医学信息文摘,2019,19(36):319-320.0 引言恶性淋巴瘤是与免疫功能异常有关的肿瘤,长期化疗造成骨髓功能破坏,加重免疫抑制,导致患者出现细菌感染,特别是淋巴瘤患者接受美罗华治疗后,容易免疫抑制,故感染发展迅速,导致组织细胞缺血缺氧、代谢紊乱、功能障碍,神志改变及多器官功能衰竭,若抢救不及时或治疗护理不当,严重者可造成患者死亡。
本院肿瘤内科二区2019年2月收治1例原发乳腺弥漫大B 细胞淋巴瘤化疗后合并感染性休克并发癫痫发作的患者,就此病护理体会进行探讨。
1 临床资料患者,女,33岁,主因复发性乳腺弥漫大B 细胞淋巴瘤,患者16岁时诊断癫痫,规律予抗癫痫药物治疗(左乙拉西坦0.75g bid,卡马西平0.2g tid),控制可,近5-6年无癫痫发作史。
两月前行2周期R-CHOP 方案(美罗华+CTX+阿霉素+VCR +强的松)化疗。
2程化疗后步行入院,后诉头晕、乏力,随后出现发热,体温38.9℃,抽血细胞分析感染、降钙素原定量等感染指标正常,予吲哚美辛25mg 口服后体温降至正常。
5h 后出现排尿困难,随后突发四肢抽搐,抽搐约10min,意识清醒。
2 R—CHOP治疗弥漫大 B细胞淋巴瘤130 例护理体会【摘要】目的对130例弥漫大B细胞淋巴瘤患者进行2R—CHOP治疗的护理体会进行分析。
方法在2019年1月至2020年12月间选取130位在我科室进行治疗弥漫大B细胞淋巴瘤并接受护理的患者作为研究对象。
患者均接受2R—CHOP方案治疗,并进行护理干预,对其结果进行分析。
结果分析结果可知。
治疗有效率比较理想;不良反应减低。
结论在我科室进行弥漫大B细胞淋巴瘤护理治疗的患者中,采用2R—CHOP方案进行治疗同时进行护理干预具有非常不错的效果。
可提升我科室的护理质量,提升病人的满意度,减少不良反应的发生,有很高的推广价值。
【关键词】淋巴瘤;弥漫大B细胞;利妥昔单抗;护理弥漫大B细胞淋巴瘤是常见的淋巴系统肿瘤[1-2]。
通常发生在中老年人群中,治疗弥漫大B细胞淋巴瘤一般使用2R—CHOP等。
患者症状比较明显。
常见的有淋巴结肿大。
随着社会的发展,现在越来越多的人开始重视弥漫大B细胞淋巴瘤护理干预的重要性。
通过本文研究,在我科室进行弥漫大B细胞淋巴瘤护理治疗的患者中,采用2R—CHOP方案进行治疗同时进行护理干预,具有非常不错的效果。
可以提升本科室的护理质量,提升病人及家属的满意度,提升病人对治疗的配合度,有很高的推广价值。
具体表述如下:1资料与方法1.1一般资料在2019年1月至2020年12月间选取130位在我科室进行治疗弥漫大B细胞淋巴瘤并接受护理的患者作为研究对象,130例患者都使用2R—CHOP方案治疗弥漫大B细胞淋巴瘤。
用药治疗期间;对患者进行护理干预;对其结果进行分析。
查看这130例患者的入院信息可知,其中,有84例男患者,46例女患者;一百三十名都为初次确诊弥漫大B细胞淋巴瘤,年龄范围为65~89,平均年龄为(85.7±5.43)。
将这些患者的基本信息整理成两组,对比他们的不同,差异没有统计学意义( P>0. 05),故可开展本研究。
病例介绍:一现病史: 患者中年男性,起病急病程短,进展迅速。
3周前患者出现发热,最高38摄氏度,物理降温后热退,伴盗汗、左下肢麻木。
当地医院对症支持治疗后未缓解。
2周前仍间断发热,最高38.6摄氏度,同时出现骨痛,胸骨明显,胸闷、气短,活动后加重。
为进一步诊治入我院。
于7月20日入白血病诊疗中心治疗。
于2011年7月22日行CP方案预治疗后白细胞缓慢下降。
同时完善检查后明确诊断为弥漫大B细胞淋巴瘤。
2011年7月29日行R-CHOP方案治疗,过程顺利。
入院后间断发热,咽痛,偶咳少许白色粘痰,胸CT 未见异常;给予舒普深+万古霉素抗炎后症状稍好转,于8月10日转入我科继续治疗。
于8.15起给予R-CV AD化疗。
因患者化疗耐受性差,行静态动员并采集自体周血干细胞,备后期强化治疗时予自体干细胞支持。
9月28日起给予第三疗程R-MA化疗,停疗第5天回输自体周血干细胞。
抑制期患者出现肛周疼痛,考虑为痔疮伴肛周感染,于10月14日转至外科行痔切除时治疗。
手术过程顺利于10月26日转入我科,患者诉双下肢肌肉疼痛伴麻木,判断肿瘤侵中枢神经系统有关,以口服激素类药物及静脉甘露醇+小牛血去蛋白提取物治疗后诉症状好转。
于11月4日行R-CV AD方案化疗,。
二既往史:患者20余年前诊断“银屑病”,间断口服、外用药物治疗有效,无药物过敏史,否认肝炎、结核等传染病史。
否认糖尿病、高血压史。
三个人史:生长于原籍,生活规律。
无毒物、化学药品、传染病接触史。
四婚育史:已婚,育有1子,19岁,妻子及儿子均体健。
五家族史:父母健在,2个姐姐,1个弟弟,身体健康;无遗传病史。
六.病程及相关护理措施:(2011.8.10-9.27)患者于8月10日转入我科后间断发热,最高至39度,未找出明显感染灶,高度怀疑PICC导管感染,予停用导管,舒普深及万古霉素联合抗炎治疗,于8月12日体温恢复正常。
导管正常使用,8月15日给予R-CV AD方案化疗过程顺利,于8月27日WBC 0.12×109/L PLT 107×109/L HB 90 g/L,剔除智齿后出现牙龈肿痛,右侧牙龈及面颊部深度溃疡伴局部组织蜂窝炎,间断发热,最高至39度,给予泰能,万古霉素抗炎治疗,于9月3日体温恢复正常,症状逐渐减轻。