肺功能仪检查指标及临床意义
- 格式:doc
- 大小:35.50 KB
- 文档页数:4



肺功能相关指标分析及临床应用肺功能是评估肺部健康和功能的重要指标,可以通过一系列的测试和评估来获得。
本文将探讨肺功能相关指标的分析方法以及在临床中的应用。
一、肺功能测试方法1. 呼吸功能测试呼吸功能测试主要包括肺活量、用力呼气容积和最大通气量等指标。
通过呼吸功能测试可以评估肺部的容积和弹性,反映肺活力和呼吸肌力的状态。
2. 肺强度测试肺强度测试是评估肺部肌肉力量和耐力的指标,常用的测试方法包括最大负荷呼吸气流速度、咳嗽峰流速和咯痰肌力测试等。
这些指标可以帮助医生评估呼吸肌肉和咳嗽功能的正常程度。
3. 气道通畅度测试气道通畅度测试是评估气道阻力和通畅度的指标,常用的测试方法包括峰流速、一秒钟用力呼气量和气道阻力指数等。
这些指标可以帮助医生判断气道是否狭窄或堵塞,并评估气道阻力的程度。
二、肺功能相关指标的临床应用1. 诊断肺疾病肺功能测试可以帮助医生提供良好的诊断支持,例如识别慢性阻塞性肺疾病(COPD)、哮喘、间质性肺病等肺部疾病。
通过评估肺功能指标,医生可以判断肺部疾病的类型和程度,从而选择合适的治疗方案。
2. 评估治疗效果肺功能测试在治疗后的评估中起到了关键作用。
通过定期进行肺功能测试,医生可以评估患者对治疗的响应以及症状的改善情况,从而调整治疗方案并监测治疗效果。
3. 术前评估对于即将接受肺部手术的患者,肺功能测试可以帮助医生评估患者的手术风险。
通过评估肺功能指标,医生可以判断肺功能是否符合手术的要求,并提前预测手术后的肺功能恢复情况,以制定合理的手术计划。
4. 评估职业病某些职业环境中存在吸入有害气体或尘埃的风险,肺功能测试可以帮助评估工人是否患有与职业有关的肺部疾病,例如尘肺、职业性哮喘等。
通过定期进行肺功能测试,可以及早发现并采取措施预防或治疗相关的职业病。
三、结论肺功能相关指标的分析可以提供重要的临床信息,对于诊断和治疗肺部疾病具有重要价值。
通过呼吸功能测试、肺强度测试和气道通畅度测试等测试方法,可以评估肺功能的不同方面,并在临床中得到广泛应用。

常规通气功能:所有的指标都要在预计值的80%以上,一秒率要在70%以上(因为低于70%就是COPD).FVC低于80%,诊断限制性通气;一秒率低于70%,MVV低于80%而高于70%,FEF25%~75%均低于80%,诊断阻塞性通气;一秒率低于70%,MVV低于70%,FEF25%~75%均低于80%诊断阻塞性通气功能障碍。
上述都有则为混合性,MVV%/VC%>1限制性为主的混合性通气功能障碍,MVV%/VC%<1,以阻塞性为主;FEF50%~75%,其他正常,诊断小气道阻塞性病变;若只有FEF50或只有FEF75低,诊断可疑小气道阻塞性病变。
肺功能试验肺功能试验包括简单的肺量计和复杂的生理测试.生理学正常情况下,脑干呼吸中枢的神经冲动决定了通气的容量和类型.该神经冲动受颈动脉(PaO2 )和中枢(PaCO2 ,[H+])化学感受器,肌肉,肌腱,关节本体感受器和大脑皮质层传来的冲动影响.神经冲动从呼吸中枢发出,通过脊髓和外周神经到达肋间肌和膈肌.如果吸入气流可通过结构上正常,无阻塞的气道到达通畅,灌注适当的肺泡时,即产生正常气体交换.正常情况下,肺泡通气(VA)和灌流(Q)匹配良好,并且与代谢率呈比例,动脉血气张力维持在一个窄小的范围内。
静息肺的容量和气量静息肺容量:反映了肺和胸壁的弹性.肺活量(VC或"slow VC")是指最大吸气后,能缓慢呼出的最大气量.因其操作简单,故肺活量是肺功能试验中最有价值的指标之一.因为VC随肺限制性功能障碍加剧而下降(如肺水肿,肺间质纤维化),结合弥散功能可随访此类限制性功能障碍的病程以及对治疗的反应.VC也反映了呼吸肌力,经常用于监测神经肌肉疾病的病程。
用力呼气肺活量(FVC),与VC相似,是指尽力吸气后,尽力最快呼出的气体容量.FVC通常与呼气流速一起用简单的肺量计测定。
气道阻塞病人VC明显大于FVC.在测定用力呼气肺活量时,终末小气道提早关闭(在达到真正残气量之前),远段气体陷闭,使得肺量计无法测出.肺总量(TLC)是指深吸气至最大限度时肺内的气体容量.功能残气量(FRC)是指当所有呼吸肌放松时,平静呼气后留在肺内的气量.生理情况下,它是最主要的肺容量,因为它接近正常潮气呼吸范围.胸壁向外的弹性回缩力增加肺容量,但肺的向内的弹性回缩力减少肺容量,两者互相平衡;正常情况下这些弹性回缩力在40%TLC处大小相等,方向相反.肺气肿病人肺弹性降低从而增加了功能残气量.相反,肺水肿,间质性肺纤维化和其他限制性通气障碍使肺硬性增加,从而降低了功能残气量.脊柱后侧凸使胸壁强直低顺应性限制了肺的膨胀,从而降低功能残气量和其他肺容量.深吸气量是TLC与FRC的差值.功能残气量由两部分组成:残气量(RV)是指用力呼气肺内残留的气量;补呼气量(ERV),ERV=FRC-RV.正常情况下,RV约占TLC的25%。


肺功能仪检查指标及临床意义作者:管理员发布:2010年11月15日浏览次数: 479肺功能检查指标及临床意义一秒用力呼气量正常范围:男3.18±0.12L;女2.31±0.05L.检查介绍:一秒用力呼出量为深吸气末,以最快速度用力呼出的气量.临床意义:正常者一秒用力呼出量=用力肺活量.在有气道阻塞时,一秒用力呼出量<用力肺活量,阻塞性通气障碍时一秒用力呼出量下降,呼出时间延长,限制性通气障碍时则呼出时间提前.用一秒用力呼出量和用力肺活量预计值比值可反映通气障碍的类型和程度.呼气高峰流量(PEFR)正常范围:正常参考值约5.5L/S(升/秒).检查介绍:呼气高峰流量(PEFR):指在测定用力肺活量(FVC)过程中的最大呼气流速.临床意义:需和其他肺功能检查综合判断.最大中期呼气流速与最大中期流速时间正常范围:男:3.369L/S(升/秒).女:2.887L/S(升/秒).检查介绍:肺功能检查指将测定肺活量的气体用最快速呼出的能力,在临床上最常使用,也是敏感简便的最佳通气指标.临床意义:将其所用时间称最大中期流速时间,正常人0.5秒左右.MMFR意义与(FEV1.0%)相同但更敏感,准确."MET"优越性在于不受性别,年龄,身高等影响.延长(超过0.5秒)程度标志阻塞性通气障碍严重程度,如肺气肿.用力肺活量(FVC)正常范围:男:3.179+0.117L 女:2.314+0.048L.检查介绍:用力肺活量(FVC):也称时间肺活量.该指标是指将测定肺活量的气体用最快速呼出的能力.临床意义:实际上常用第1秒肺活量占整个肺活量百分比表示,称1秒率.正常人大于80%,低于80%表明气道阻塞性通气障碍的存在,如哮喘.医学上还用低于80%及60%评判支气管哮喘发病的轻重程度.每分钟最大通气量(MVV)正常范围:男:104+2.71L 女:82.5+2.17L.检查介绍:每分钟最大通气量(MVV): 受检查者按每秒一次,以最大最快速度呼吸12次气量再乘以5测得.临床意义:本项检查实质是通气储备能力试验.用以衡量胸廓肺组织弹性,气道阻力,呼吸肌力量.医学上多用实测值与理论预计值的比例来表示其大小.正常大于80%,低于60%为异常-通气储备能力降低.每分钟肺泡通气量(VA)正常范围:4.2L(升)左右 .检查介绍:每分钟肺泡通气量才是有效通气量.由潮气量(VT)减去生理死腔量(VD),再乘以呼吸频率.临床意义:需和其他肺功能检查综合判断.每分钟静息通气量(VE)正常范围:男:6.663+0.2L 女:4.217+0.16L.检查介绍:每分钟静息通气量(VE):VE为潮气量(VT)与呼吸频率(每分钟呼吸次数)的乘积.临床意义:低于3升表示通气不足,高于10升为通气过度.应当指出,此项数值正常并不等于呼吸功能正常.肺容量测定(静态肺容量)正常范围:潮气容量:500ML. 补吸气量:男2.16L左右;女:1.5L.检查介绍:潮气容量(VT):这是指平静呼吸时,进入肺内的气体量.补吸气量(IRV):指平静吸气后再用力吸入的最大气量.临床意义:医学上以肺活量实际测定值占理论预计值百分比表示,低于80%为异常.患有胸畸形,胸肺扩张受限,气道阻塞,肺损伤,慢性气管炎,肺气肿,肺炎等疾病时,肺活量均降低.如肺活量,肺总量同时降低,多表示通气量减少.健康人随年龄增加肺泡老化,因弹性减退而扩张,残气,功能残气量相应增加.如两者同时异常增加则表示气道阻塞性通气不良,如慢性阻塞性肺气肿.肺泡一动脉氧分压差正常范围:吸空气时为20mmHg;吸纯氧时低于70mmHg;儿童为5mmHg(0.66千帕);正常青年人平均为8mmHg(1.06千帕;)60~80岁可达24mmHg (3.2千帕);一般不超过30mmHg.检查介绍:肺泡一动脉氧分压差(A-aDO2)为肺泡氧分压和动脉血氧分压之间的差值.此值可作为临床判断肺换气功能.临床意义:显著增大表示肺的氧合功能障碍.同时,氧分压明显减低,常低于60mmHg,一般由肺内短路所致,如肺不张和成人型呼吸窘迫综合征,吸纯氧不能纠正.中度增加的低氧血症,一般吸入纯氧可望获得纠正,如慢性阻塞性肺部疾病.由于通气不足造成的低氧血症,若肺泡-动脉氧分压差正常,则提示基础病因多半不在肺,很可能为中枢神经系统或神经-肌肉病变引起的肺泡通气不足.氧分压(PO2)正常范围:10.6~13.6千帕(80~100毫米汞柱).检查介绍:氧分压是表示溶解在血中的氧分子所产生的压力.因氧分压与细胞利用氧的情况有关. 临床意义:减低:见于各种肺部疾病.血液中氧分压低于55mmHg即有呼吸衰竭;低于30mmHg以下即有生命危险.氧饱和度(SaO2)正常范围:91.9%~99%.检查介绍:指血红蛋白被氧饱和的百分比,即血红蛋白的氧含量与氧结合量之比乘以100.临床意义:增高:见于高压氧治疗.减低:见于肺气肿等缺氧性肺疾病,循环性缺氧,组织性缺氧肺弥散功能测定正常范围:25~37MLCO/毫米汞柱/分.检查介绍:弥散功能是换气功能中的一项测定指标.临床意义:弥散功能减退多见于肺间质疾病,如肺纤维化,矽肺,石棉肺,因呼吸膜增厚而造成,肺泡毛细血管阻滞,气体弥散受阻.此外,肺气肿,肺炎,血气胸等因弥散面积减少,弥散量也降低.二氧化碳总量(TCO2)正常范围:24~32mmol/L.检查介绍:二氧化碳总量是指血浆中所有以各种形式存在的二氧化碳(CO2)的总含量,其中大部分(95%)是结合形式的.临床意义:增高:①呼吸性酸中毒(肺气肿,肺纤维化,呼吸肌麻痹,支气管扩张,气胸,呼吸道阻塞).②代谢性碱中毒(呕吐,肾上腺皮质功能亢进,缺钾及服碱性药物过多).降低:①代谢性酸中毒(尿毒症,休克,糖尿病性酮症酸中毒,严重腹泻及脱水).②呼吸性碱中毒(呼吸中枢兴奋及呼吸加快等).补吸气量(IRV)正常范围:男2.16L;女1.50L.检查介绍:补吸气量为平静吸气末再用力吸气所吸入的气量.临床意义:补吸气量是肺活量的主要组分,需和其他肺功能检查综合判断.功能残气量FRC正常范围:男2.27±0.81L;女1.86±0.55L.检查介绍:残气量为深听气后残留在肺内的气量.临床意义:减少:肺纤维化,肺切除后等.通气/血流(V/Q)比例测定正常范围:通气/血流=4/5(0.8).检查介绍:全肺肺泡通气量与流经全肺血量的比例称通气,血流比例.临床意义:通气/血流(V/Q)异常,无论升高或降低无疑均是导致机体缺氧,动脉血氧分压下降的主要原因.V/Q小于0.8表明通气量显著减少,见于慢性气管炎,阻塞性肺气肿,肺水肿等病.V/Q大于0.8表明肺血流量明显减少,见于肺动脉梗塞,右心衰竭.肺活量vc正常范围:男3.47L;女2.44L.检查介绍:肺活量为深吸气末尽力呼出的气量.临床意义:减少:各种肺实质病变,肺气肿,胸膜病变,胸廓畸形,呼吸肌无力或麻痹等.注意:肺活量受年龄,性别,身长,体表面积等的影响,故应以预计值百分率作为指标来判断.正常人群为100±20%,0.93.通气贮量比=(最大通气量-静息通气量)/最大通气量.检查介绍:通气贮量比为较好的通气贮备功能指标.临床意义:0.80.检查介绍:一秒用力呼出量为深吸气末,以最快速度用力呼出的气量.临床意义:正常者一秒用力呼出量=用力肺活量.在有气道阻塞时,一秒用力呼出量<用力肺活量,阻塞性通气障碍时一秒用力呼出量下降,呼出时间延长,限制性通气障碍时则呼出时间提前.用一秒用力呼出量和用力肺活量预计值比值可反映通气障碍的类型和程度.残气量FRC正常范围:男1.38±0.63L;女1.30±0.47L.检查介绍:残气量为深听气后残留在肺内的气量.临床意义:增加:肺气肿,小气道过早闭合等.残气量明显增加,提示慢性阻塞性通气障碍,如肺气肿,肺心病等.二氧化碳分压(PCO2)正常范围:男4.7~6.4千帕(35~48毫米汞柱);女4.3~6.0千帕(32~45毫米汞柱).检查介绍:又称二氧化碳张力,指血浆中溶解的二氧化碳所产生的压力.临床意义:增高:见于肺泡通气不足,二氧化碳蓄积,为代谢性碱中毒或呼吸性酸中毒,如肺心病等.CO2轻度升高可刺激呼吸中枢,但当达到7.31千帕(55毫米汞柱)时,则抑制呼吸中枢,有引起呼吸衰竭的危险降低:见于肺泡通气过度(呼吸快,深),二氧化碳排出过多,为呼吸性碱中毒,代谢性酸中毒,如哮喘等.气体分布正常范围:一次呼气(氮稀释)法<0.015;重复呼吸(氮清洗)法<0.025.检查介绍:气体分布测定主要用于了解通气分布情况.临床意义:由于气体分布异常可在无阻塞性或限制性通气障碍时出现,故是较敏感的通气功能测量指标.。


常规通气功能:所有的指标都要在预计值的80%以上,一秒率要在70%以上(因为低于70%就是COPD).FVC低于80%,诊断限制性通气;一秒率低于70%,MVV低于80%而高于70%,FEF25%~75%均低于80%,诊断阻塞性通气;一秒率低于70%,MVV低于70%,FEF25%~75%均低于80%诊断阻塞性通气功能障碍。
上述都有则为混合性,MVV%/VC%>1限制性为主的混合性通气功能障碍,MVV%/VC%<1,以阻塞性为主;FEF50%~75%,其他正常,诊断小气道阻塞性病变;若只有FEF50或只有FEF75低,诊断可疑小气道阻塞性病变。
肺功能试验肺功能试验包括简单的肺量计和复杂的生理测试.生理学正常情况下,脑干呼吸中枢的神经冲动决定了通气的容量和类型.该神经冲动受颈动脉(PaO2 )和中枢(PaCO2 ,[H+])化学感受器,肌肉,肌腱,关节本体感受器和大脑皮质层传来的冲动影响.神经冲动从呼吸中枢发出,通过脊髓和外周神经到达肋间肌和膈肌.如果吸入气流可通过结构上正常,无阻塞的气道到达通畅,灌注适当的肺泡时,即产生正常气体交换.正常情况下,肺泡通气(VA)和灌流(Q)匹配良好,并且与代谢率呈比例,动脉血气张力维持在一个窄小的范围内。
静息肺的容量和气量静息肺容量:反映了肺和胸壁的弹性.肺活量(VC或"slow VC")是指最大吸气后,能缓慢呼出的最大气量.因其操作简单,故肺活量是肺功能试验中最有价值的指标之一.因为VC随肺限制性功能障碍加剧而下降(如肺水肿,肺间质纤维化),结合弥散功能可随访此类限制性功能障碍的病程以及对治疗的反应.VC也反映了呼吸肌力,经常用于监测神经肌肉疾病的病程。
用力呼气肺活量(FVC),与VC相似,是指尽力吸气后,尽力最快呼出的气体容量.FVC通常与呼气流速一起用简单的肺量计测定。
气道阻塞病人VC明显大于FVC.在测定用力呼气肺活量时,终末小气道提早关闭(在达到真正残气量之前),远段气体陷闭,使得肺量计无法测出.肺总量(TLC)是指深吸气至最大限度时肺内的气体容量.功能残气量(FRC)是指当所有呼吸肌放松时,平静呼气后留在肺内的气量.生理情况下,它是最主要的肺容量,因为它接近正常潮气呼吸范围.胸壁向外的弹性回缩力增加肺容量,但肺的向内的弹性回缩力减少肺容量,两者互相平衡;正常情况下这些弹性回缩力在40%TLC处大小相等,方向相反.肺气肿病人肺弹性降低从而增加了功能残气量.相反,肺水肿,间质性肺纤维化和其他限制性通气障碍使肺硬性增加,从而降低了功能残气量.脊柱后侧凸使胸壁强直低顺应性限制了肺的膨胀,从而降低功能残气量和其他肺容量.深吸气量是TLC与FRC的差值.功能残气量由两部分组成:残气量(RV)是指用力呼气肺内残留的气量;补呼气量(ERV),ERV=FRC-RV.正常情况下,RV约占TLC的25%。

肺功能检查常用指标及临床应用肺功能检查是一种用于评估呼吸系统功能的临床检查方法。
通过测量呼吸道流速、容积及肺刚度等指标,可以评估肺功能的正常或异常状态,并辅助诊断和治疗呼吸系统疾病。
下面将介绍肺功能检查常用的指标及其临床应用。
一、肺活量(VC)和用力肺活量(FVC):肺活量是指一次最大呼气或最大吸气后能再呼气或再吸气的最大气体容积。
用力肺活量是通过最大力气呼气或吸气测量得到的肺活量。
VC和FVC能够反映肺的容积大小和弹性,是评估肺功能的重要指标。
正常成人的VC和FVC一般在80%以上,如果低于80%可能表明呼吸道阻塞、肺气肿等问题。
临床应用:肺活量和用力肺活量常用于评估肺容积的增减,帮助诊断肺部疾病和监测治疗效果。
例如,慢性阻塞性肺疾病(COPD)患者的FVC常常降低,肺功能检查可以帮助评估疾病的程度和监测病情变化。
二、最大呼气流速(PEF)和最大吸气流速(PIF):PEF是指最大吸气后迅速采用最大力气进行呼气所呼出的气体的流速。
PIF是指最大呼气后迅速采用最大力气进行吸气所吸入的气体的流速。
PEF和PIF反映的是呼吸道狭窄程度以及呼吸肌收缩力的大小。
临床应用:PEF和PIF常用于评估气道阻塞程度,帮助区分肺部和气道疾病。
例如,哮喘患者的PEF常常降低,肺功能检查可以帮助评估疾病的严重程度和指导治疗方案的制定。
三、一秒钟用力呼气容积(FEV1)和一秒钟用力呼气容积占用力肺活量的百分比(FEV1/FVC):FEV1是在最大力气吸气后以最大力气进行呼气时,在第1秒钟内呼出的气体的容积。
FEV1/FVC是FEV1占用力肺活量的百分比。
这两个指标主要反映了呼气功能。
临床应用:FEV1和FEV1/FVC常用于评估肺部疾病的严重程度和进展情况。
例如,慢性阻塞性肺疾病(COPD)患者的FEV1和FEV1/FVC常常降低,肺功能检查可以帮助评估疾病的程度、指导治疗方案制定和判断治疗效果。
四、肺顺应性(Crs)和气道阻力(Raw):肺顺应性是指单位弹性回复力时所增加的容积,用来反映肺的伸展性。
常规通气功能:所有的指标都要在预计值的80%以上,一秒率要在70%以上(因为低于70%就是COPD).FVC低于80%,诊断限制性通气;一秒率低于70%,MVV低于80%而高于70%,FEF25%~75%均低于80%,诊断阻塞性通气;一秒率低于70%,MVV低于70%,FEF25%~75%均低于80%诊断阻塞性通气功能障碍。
上述都有则为混合性,MVV%/VC%>1限制性为主的混合性通气功能障碍,MVV%/VC%<1,以阻塞性为主;FEF50%~75%,其他正常,诊断小气道阻塞性病变;若只有FEF50或只有FEF75低,诊断可疑小气道阻塞性病变。
肺功能试验肺功能试验包括简单的肺量计和复杂的生理测试.生理学正常情况下,脑干呼吸中枢的神经冲动决定了通气的容量和类型.该神经冲动受颈动脉(PaO2 )和中枢(PaCO2 ,[H+])化学感受器,肌肉,肌腱,关节本体感受器和大脑皮质层传来的冲动影响.神经冲动从呼吸中枢发出,通过脊髓和外周神经到达肋间肌和膈肌.如果吸入气流可通过结构上正常,无阻塞的气道到达通畅,灌注适当的肺泡时,即产生正常气体交换.正常情况下,肺泡通气(VA)和灌流(Q)匹配良好,并且与代谢率呈比例,动脉血气张力维持在一个窄小的范围内。
静息肺的容量和气量静息肺容量:反映了肺和胸壁的弹性.肺活量(VC或"slow VC")是指最大吸气后,能缓慢呼出的最大气量.因其操作简单,故肺活量是肺功能试验中最有价值的指标之一.因为VC随肺限制性功能障碍加剧而下降(如肺水肿,肺间质纤维化),结合弥散功能可随访此类限制性功能障碍的病程以及对治疗的反应.VC也反映了呼吸肌力,经常用于监测神经肌肉疾病的病程。
用力呼气肺活量(FVC),与VC相似,是指尽力吸气后,尽力最快呼出的气体容量.FVC通常与呼气流速一起用简单的肺量计测定。
气道阻塞病人VC明显大于FVC.在测定用力呼气肺活量时,终末小气道提早关闭(在达到真正残气量之前),远段气体陷闭,使得肺量计无法测出.肺总量(TLC)是指深吸气至最大限度时肺内的气体容量.功能残气量(FRC)是指当所有呼吸肌放松时,平静呼气后留在肺内的气量.生理情况下,它是最主要的肺容量,因为它接近正常潮气呼吸范围.胸壁向外的弹性回缩力增加肺容量,但肺的向内的弹性回缩力减少肺容量,两者互相平衡;正常情况下这些弹性回缩力在40%TLC处大小相等,方向相反.肺气肿病人肺弹性降低从而增加了功能残气量.相反,肺水肿,间质性肺纤维化和其他限制性通气障碍使肺硬性增加,从而降低了功能残气量.脊柱后侧凸使胸壁强直低顺应性限制了肺的膨胀,从而降低功能残气量和其他肺容量.深吸气量是TLC与FRC的差值.功能残气量由两部分组成:残气量(RV)是指用力呼气肺内残留的气量;补呼气量(ERV),ERV=FRC-RV.正常情况下,RV约占TLC的25%。
肺功能检查各项指标临床意义肺功能检查是一项重要的临床工具,用于评估患者肺部功能的情况。
肺功能检查可以通过测量多个指标来评估呼吸功能,包括肺活量、呼气流量、气道阻力等。
1. 肺活量肺活量是指患者在最大吸气或最大呼气后能够吸入或呼出的最大气量。
肺活量的测量可以帮助医生评估患者的肺部容积情况。
较低的肺活量可能意味着肺部容积减少或肺功能下降,可能是由于肺炎、肺纤维化等疾病引起的。
2. 呼气流量呼气流量是指患者在呼气过程中的气流速度。
呼气流量的测量可以反映患者呼气道的通畅程度。
如果呼气流量减少,可能表明患者患有气道阻塞疾病,如慢性阻塞性肺疾病。
3. 气道阻力气道阻力是指呼吸过程中阻碍气体流经气道的程度。
气道阻力的测量可以帮助医生评估患者气道的通畅性。
气道阻力的增加可能是由于支气管狭窄、肺部疾病等引起的。
4. 肺弹性肺弹性是指肺组织的伸缩能力。
肺弹性的测量可以帮助医生评估肺组织的弹性情况。
肺弹性的下降可能意味着肺组织纤维化或弹性减弱,可能是由于肺纤维化、慢性阻塞性肺疾病等引起的。
肺功能检查各项指标的临床意义在于帮助医生评估患者的肺部功能情况和疾病状态,从而指导临床诊断和治疗决策。
通过对肺功能检查结果的综合分析,医生可以更好地了解患者的肺部状况,并制定相关治疗方案,以达到更好的临床效果。
请注意,我是一个智能助手,提供的信息供参考,不代表最终诊断和治疗建议。
建议您咨询专业医生获取准确的诊断和治疗意见。
> 以上为肺功能检查各项指标临床意义的简要介绍,希望能对您有所帮助。
肺功能测定及其临床意义蔡映云肺功能是建立在临床生理学基础上的呼吸功能的测定。
其实肺除了呼吸功能之外,还具有防御、代和免疫等功能,但本节仅涉及肺的呼吸功能。
在少数情况下,肺功能对疾病的病理和病因诊断可提供有力依据,如肺动靜脉痿患者作静脉血分流测定,职业性哮喘患者作特异性支气管激发试验及睡眠一呼吸暂停综合征患者作睡眠生理监测。
但在大多数情况下肺功能测定仅仅提供了呼吸功能障碍的性质和程度。
肺功能测定的主要目的如下:①探讨疾病的发病机制。
②了解胸部或胸外疾患所引起的肺功能损害的性质和程度。
③协助疾病的诊断。
④胸部或胸外疾患治疗的的疗效评估。
⑤分娩或手术的安全性评价以及术后肺功能预测。
⑥指导疾病的康复。
⑦重症抢救的监测。
⑧劳动力鉴定。
呼吸过程主要由呼吸系统、血液和循环系统密切配合而完成的。
肺循环与外环境的气体交换称为外呼吸,而体循环与组织细胞之间的气体交换则称为呼吸。
肺功能只研究外呼吸过程。
外呼吸包括通气和换气两个过程。
所谓通气是指肺泡与外环境的气体交换,而换气则是肺泡与肺循环的气体交换。
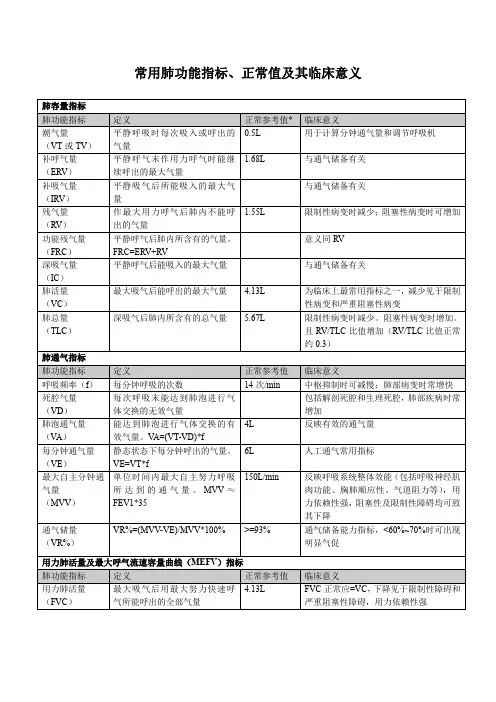
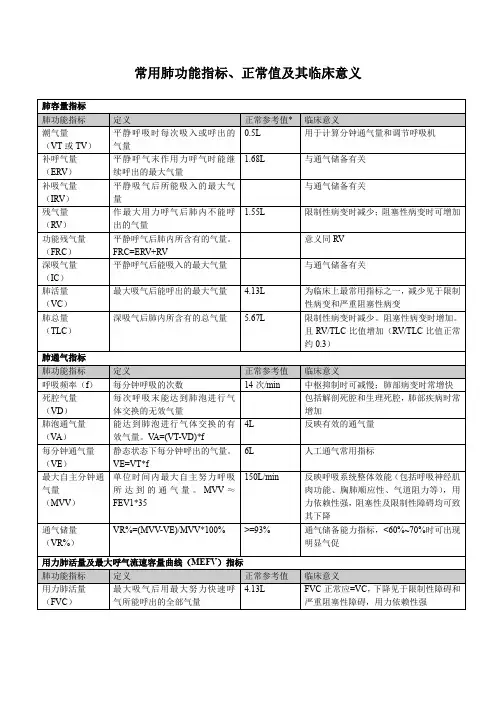
现将常规肺功能测定的项目简述于下一. 肺功能测定的原理、方法和临床意义(一)肺容量1.肺容量的组成(图1)。
肺容量的组成有八项,其中潮气量、补呼气量和残气量是不能再分割的容量,称为基础容积(basal lung volume);另四项为深吸气量、功能残气量、肺活量和肺总量均由二项或二项以上的基础肺容积组成,称为基础肺容量(basal lung capacity)。
潮气疑(tidal volume, VT):平静呼吸时,每次呼出或吸入的气量。
补吸气量(inspiratory reserve volume , IRV ):平靜吸气后所能吸入最大气量。
补呼气量(expiratory reserve volume, ERV ):平静呼气后所能呼出最大气量。
殘气疑(residual volume , RV ):最大呼气后肺的气量。
常用肺功能测定的临床意义及判断标准一、肺容积测定的临床意义(一)、肺活量(VC)深吸气后所能呼出的最大气量称为VC。
当VC低于预计值的80%即为降低,80%-60%-40%分别为轻、中、重度降低。
VC减少是由于1、主要由限制性通气障碍引起;2、呼吸肌功能不全;3、气道阻塞对VC亦有轻度影响。
(二)、功能残气量(FRC)和残气容积(RV)FRC是平静呼气后肺内残留的气量,RV是深呼气后肺内残留的气量。
临床上常以RV占肺总量(TLC)的百分比(RV/TLC)来表示肺泡内残留气量的多少,正常人为20%-35%,此值随年龄增长而增大。
RV和RV/TLC增大表明肺组织过度膨胀,其最常见的原因为肺气肿,通常认为RV/TLC 增至35%-45%-55%分别为轻、中、重度肺气肿。
其次为气道部分阻塞。
FRC和RC减少见于各种弥漫性限制性疾病和ARDS。
(三)、肺总量(TLC)指深吸气后肺内所含的气体总量,等于肺活量加残气容积。
COPD患者由于RV增加,使TLC增大。
各种限制性肺疾病使TLC减少。
二、肺通气功能测定的临床意义正常肺通气功能的维持主要取决于三个因素,即呼吸肌功能,胸廓与肺舒缩功能,以及呼吸道的通畅程度。
呼吸肌功能不全引起的通气功能障碍可称为通气泵功能障碍,胸廓与肺扩张受限所致通气障碍为限制性通气障碍,气道阻塞引起的通气障碍称为阻塞性通气障碍。
(一)、最大通气量(MBC或MVV) MBC是指每分钟能呼吸的最大气量。
当MBC实测值/预计值<80%为降低,80%-60%-40%分别为轻、中、重度降低。
MBC降低见于以下情况:1、气道阻力增加:为主要原因;2、呼吸肌功能不全;3、限制性肺疾病。
气速指数阻塞性通气功能障碍与限制性通气功能障碍对MBC和VC的影响并不一致。
引起MBC下降的主要原因是气道阻塞和肺组织弹性减退,VC减少则主要由限制性肺疾病引起。
因此,测定气速指数有助于了解通气功能障碍类型。
气速指数=(MBC实测值/预计值)/ (VC 实测值/预计值)(二)、用力肺活量(FVC)深吸气后用力快速呼气时所呼出的最大气量。
肺功能各项指标及其意义(2021年整理)
肺功能测试是一种评估肺部健康状况的方法,可以帮助诊断肺疾病并监测治疗效果。
以下是常见的肺功能测试指标及其意义:1. 肺活量(VC或FVC,即用力呼气后的最大吸气量):评估
肺的可扩张程度和肺容积的大小,可检测肺部受限程度和肺活力。
2. 用力呼气容积(FEV1):用力呼气1秒后排出的气体量,
评估呼气能力和气道阻力。
与FVC一起测量可确定气流的限
制程度。
3. FEV1/FVC比值:FEV1占FVC的百分比,常用于评估气流
受限的程度。
正常情况下,这个比值大约为80%以上。
4. 强迫呼气流量曲线(PEF):在用力呼气时的峰值呼气流率,衡量气流的最大速度。
可以用来监测气道狭窄程度和哮喘的控制情况。
5. 慢性呼气中断压力(MEP):患者尽量用力呼气时的最小
压力,评估呼气肌肉力量和呼气受限程度。
6. 最大吸气流量曲线(MIF):在最大吸气时的峰值吸气流率,评估气流限制的程度和呼吸肌肉的力量。
7. 气道阻力(Raw):测量气流通过呼吸道时的阻力,评估气
道狭窄和气道阻塞的程度。
8. 换气效率(DLCO):评估肺泡-毛细血管膜的功能,反映
肺部气体交换的有效性。
常用于评估肺纤维化和肺血管疾病。
这些肺功能指标可以帮助医生评估肺部疾病的类型、严重程度和治疗效果,并指导治疗方案的制定。
在临床实践中,医生通常会结合患者的病史、症状和其他检查结果来综合分析肺功能测试的指标,以提供准确的诊断和治疗建议。
肺功能仪检查指标及临床意义
作者:管理员发布:2010年11月15日浏览次数: 479
肺功能检查指标及临床意义
一秒用力呼气量
正常范围:男3.18±0.12L;女2.31±0.05L.
检查介绍:一秒用力呼出量为深吸气末,以最快速度用力呼出的气量.
临床意义:正常者一秒用力呼出量=用力肺活量.在有气道阻塞时,一秒用力呼出量<用力肺活量,阻塞性通气障碍时一秒用力呼出量下降,呼出时间延长,限制性通气障碍时则呼出时间提前.用一秒用力呼出量和用力肺活量预计值比值可反映通气障碍的类型和程度.
呼气高峰流量(PEFR)
正常范围:正常参考值约5.5L/S(升/秒).
检查介绍:呼气高峰流量(PEFR):指在测定用力肺活量(FVC)过程中的最大呼气流速.
临床意义:需和其他肺功能检查综合判断.
最大中期呼气流速与最大中期流速时间
正常范围:男:3.369L/S(升/秒).女:2.887L/S(升/秒).
检查介绍:肺功能检查指将测定肺活量的气体用最快速呼出的能力,在临床上最常使用,也是敏感简便的最佳通气指标.
临床意义:将其所用时间称最大中期流速时间,正常人0.5秒左右.MMFR意义与(FEV1.0%)相同但更敏感,准确."MET"优越性在于不受性别,年龄,身高等影响.延长(超过0.5秒)程度标志阻塞性通气障碍严重程度,如肺气肿.
用力肺活量(FVC)
正常范围:男:3.179+0.117L 女:2.314+0.048L.
检查介绍:用力肺活量(FVC):也称时间肺活量.该指标是指将测定肺活量的气体用最快速呼出的能力.
临床意义:实际上常用第1秒肺活量占整个肺活量百分比表示,称1秒率.正常人大于80%,低于80%表明气道阻塞性通气障碍的存在,如哮喘.医学上还用低于80%及60%评判支气管哮喘发病的轻重程度.
每分钟最大通气量(MVV)
正常范围:男:104+2.71L 女:82.5+2.17L.
检查介绍:每分钟最大通气量(MVV): 受检查者按每秒一次,以最大最快速度呼吸12次气量再乘以5测得.
临床意义:本项检查实质是通气储备能力试验.用以衡量胸廓肺组织弹性,气道阻力,呼吸肌力量.医学上多用实测值与理论预计值的比例来表示其大小.正常大于80%,低于60%为异常-通气储备能力降低.
每分钟肺泡通气量(VA)
正常范围:4.2L(升)左右 .
检查介绍:每分钟肺泡通气量才是有效通气量.由潮气量(VT)减去生理死腔量(VD),再乘以呼吸频率.
临床意义:需和其他肺功能检查综合判断.
每分钟静息通气量(VE)
正常范围:男:6.663+0.2L 女:4.217+0.16L.
检查介绍:每分钟静息通气量(VE):VE为潮气量(VT)与呼吸频率(每分钟呼吸次数)的乘积.
临床意义:低于3升表示通气不足,高于10升为通气过度.应当指出,此项数值正常并不等于呼吸功能正常.
肺容量测定(静态肺容量)
正常范围:潮气容量:500ML. 补吸气量:男2.16L左右;女:1.5L.
检查介绍:潮气容量(VT):这是指平静呼吸时,进入肺内的气体量.
补吸气量(IRV):指平静吸气后再用力吸入的最大气量.
临床意义:医学上以肺活量实际测定值占理论预计值百分比表示,低于80%为异常.患有胸畸形,胸肺扩张受限,气道阻塞,肺损伤,慢性气管炎,肺气肿,肺炎等疾病时,肺活量均降低.如肺活量,肺总量同时降低,多表示通气量减少.健康人随年龄增加肺泡老化,因弹性减退而扩张,残气,功能残气量相应增加.如两者同时异常增加则表示气道阻塞性通气不良,如慢性阻塞性肺气肿.
肺泡一动脉氧分压差
正常范围:吸空气时为20mmHg;
吸纯氧时低于70mmHg;
儿童为5mmHg(0.66千帕);
正常青年人平均为8mmHg(1.06千帕;)
60~80岁可达24mmHg (3.2千帕);
一般不超过30mmHg.
检查介绍:肺泡一动脉氧分压差(A-aDO2)为肺泡氧分压和动脉血氧分压之间的差值.此值可作为临床判断肺换气功能.
临床意义:显著增大表示肺的氧合功能障碍.同时,氧分压明显减低,常低于60mmHg,一般由肺内短路所致,如肺不张和成人型呼吸窘迫综合征,吸纯氧不能纠正.
中度增加的低氧血症,一般吸入纯氧可望获得纠正,如慢性阻塞性肺部疾病.
由于通气不足造成的低氧血症,若肺泡-动脉氧分压差正常,则提示基础病因多半不在肺,很可能为中枢神经系统或神经-肌肉病变引起的肺泡通气不足.
氧分压(PO2)
正常范围:10.6~13.6千帕(80~100毫米汞柱).
检查介绍:氧分压是表示溶解在血中的氧分子所产生的压力.因氧分压与细胞利用氧的情况有关. 临床意义:减低:见于各种肺部疾病.血液中氧分压低于55mmHg即有呼吸衰竭;低于30mmHg以下即有生命危险.
氧饱和度(SaO2)
正常范围:91.9%~99%.
检查介绍:指血红蛋白被氧饱和的百分比,即血红蛋白的氧含量与氧结合量之比乘以100.
临床意义:增高:见于高压氧治疗.
减低:见于肺气肿等缺氧性肺疾病,循环性缺氧,组织性缺氧
肺弥散功能测定
正常范围:25~37MLCO/毫米汞柱/分.
检查介绍:弥散功能是换气功能中的一项测定指标.
临床意义:弥散功能减退多见于肺间质疾病,如肺纤维化,矽肺,石棉肺,因呼吸膜增厚而造成,肺泡毛细血管阻滞,气体弥散受阻.此外,肺气肿,肺炎,血气胸等因弥散面积减少,弥散量也降低.
二氧化碳总量(TCO2)
正常范围:24~32mmol/L.
检查介绍:二氧化碳总量是指血浆中所有以各种形式存在的二氧化碳(CO2)的总含量,其中大部分(95%)是结合形式的.
临床意义:增高:
①呼吸性酸中毒(肺气肿,肺纤维化,呼吸肌麻痹,支气管扩张,气胸,呼吸道阻塞).
②代谢性碱中毒(呕吐,肾上腺皮质功能亢进,缺钾及服碱性药物过多).
降低:
①代谢性酸中毒(尿毒症,休克,糖尿病性酮症酸中毒,严重腹泻及脱水).
②呼吸性碱中毒(呼吸中枢兴奋及呼吸加快等).
补吸气量(IRV)
正常范围:男2.16L;女1.50L.
检查介绍:补吸气量为平静吸气末再用力吸气所吸入的气量.
临床意义:补吸气量是肺活量的主要组分,需和其他肺功能检查综合判断.
功能残气量FRC
正常范围:男2.27±0.81L;女1.86±0.55L.
检查介绍:残气量为深听气后残留在肺内的气量.
临床意义:减少:肺纤维化,肺切除后等.
通气/血流(V/Q)比例测定
正常范围:通气/血流=4/5(0.8).
检查介绍:全肺肺泡通气量与流经全肺血量的比例称通气,血流比例.
临床意义:通气/血流(V/Q)异常,无论升高或降低无疑均是导致机体缺氧,动脉血氧分压下降的主要原因.V/Q小于0.8
表明通气量显著减少,见于慢性气管炎,阻塞性肺气肿,肺水肿等病.V/Q大于0.8表明肺血流量明显减少,见于肺动脉梗塞,右心衰竭.
肺活量vc
正常范围:男3.47L;女2.44L.
检查介绍:肺活量为深吸气末尽力呼出的气量.
临床意义:减少:各种肺实质病变,肺气肿,胸膜病变,胸廓畸形,呼吸肌无力或麻痹等.注意:肺活量受年龄,性别,身长,体表面积等的影响,故应以预计值百分率作为指标来判断.正常人群为
100±20%,0.93.通气贮量比=(最大通气量-静息通气量)/最大通气量.
检查介绍:通气贮量比为较好的通气贮备功能指标.
临床意义:0.80.
检查介绍:一秒用力呼出量为深吸气末,以最快速度用力呼出的气量.
临床意义:正常者一秒用力呼出量=用力肺活量.在有气道阻塞时,一秒用力呼出量<用力肺活量,阻塞性通气障碍时一秒用力呼出量下降,呼出时间延长,限制性通气障碍时则呼出时间提前.用一秒用力呼出量和用力肺活量预计值比值可反映通气障碍的类型和程度.
残气量FRC
正常范围:男1.38±0.63L;女1.30±0.47L.
检查介绍:残气量为深听气后残留在肺内的气量.
临床意义:增加:肺气肿,小气道过早闭合等.残气量明显增加,提示慢性阻塞性通气障碍,如肺气肿,肺心病等.
二氧化碳分压(PCO2)
正常范围:男4.7~6.4千帕(35~48毫米汞柱);
女4.3~6.0千帕(32~45毫米汞柱).
检查介绍:又称二氧化碳张力,指血浆中溶解的二氧化碳所产生的压力.
临床意义:增高:见于肺泡通气不足,二氧化碳蓄积,为代谢性碱中毒或呼吸性酸中毒,如肺心病
等.CO2轻度升高可刺激呼吸中枢,但当达到7.31千帕(55毫米汞柱)时,则抑制呼吸中枢,有引起呼
吸衰竭的危险降低:见于肺泡通气过度(呼吸快,深),二氧化碳排出过多,为呼吸性碱中毒,代谢性酸中毒,如哮喘等.
气体分布
正常范围:一次呼气(氮稀释)法<0.015;重复呼吸(氮清洗)法<0.025.
检查介绍:气体分布测定主要用于了解通气分布情况.
临床意义:由于气体分布异常可在无阻塞性或限制性通气障碍时出现,故是较敏感的通气功能测量指标.。