马尔尼菲青霉菌(马尔尼菲蓝状菌)感染共36页文档
- 格式:ppt
- 大小:3.70 MB
- 文档页数:36


马尔尼菲青霉病,马尔尼菲青霉病的症状,马尔尼菲青霉病治疗【专业知识】疾病简介马尔尼菲青霉菌(penicillium marneffei,PM)是青霉菌中惟一的呈温度双相型的致病菌是一罕见的致病菌。
本病可发生于健康者,但更多见于免疫缺陷或免疫功能抑制者,随着HIV感染者日见增多,马尔尼菲青霉菌病报道也逐年增加。
本病可为局限型,但多呈播散型.,常累及肺、肝脏、皮肤、淋巴结等多组织和器官,故文献多以马尔尼菲青霉菌病或播散性马尔尼菲青霉菌感染描述本病(disseminated penicillium marneffei infection)。
过去因对本病认识不足,常延误诊断,死亡率很高,另一方面,本病是可治疗的。
因此,正确认识本病,及早诊断和治疗对挽救病人生命就尤为重要。
疾病病因一、发病原因PM是300多个青霉品种中的惟一的一种双相菌,即在25℃时为菌丝相,在37℃时为酵母型。
前者在培养基中可形成红色素,后者没有。
值得一提的是,二相之间转变的时间不一,从酵母相变为菌丝相较容易,只需要1~2天即长出帚状枝并产生红色色素,而后者转变为前者则需要3周以上,经过一个短棒状或畸形的过渡期,故不能过早决定为单相青霉菌。
只有酵母型才有致病性。
二、发病机制PM多侵犯免疫功能低下的患者。
主要是侵犯单核吞噬细胞系统,即肺、肝、肠淋巴组织、淋巴结、脾、骨髓、肾和扁桃体等,以肺及肝最为严重。
婴幼儿免疫缺陷者,易通过血行播散。
成人因免疫组织较为健全,PM的繁殖受抑制,病变局限化,成肉芽肿。
临床上在婴幼儿多表现为播散型PM病,肺的表现多为间质性肺炎。
在成人以多发脓肿多见,还有肝、肠淋巴结、神经组织和内分泌腺等,后二者很少受累。
病理切片显示化脓性肉芽肿改变,其中央坏死,有大量的单核巨噬细胞浸润其中。
PAS或Grocott真菌染色法可以显示真菌PM藏于巨噬细胞内。
桑葚状细胞团、腊肠状细胞和横壁3大特点是PM的主要组织形态学改变。
症状体征一、症状马内菲青霉病常隐匿发病,潜伏期难以估计,临床上本病分为病灶型与进行播散型:1、病灶型原发病灶与真菌入侵门户有关。



带你深⼊了解“马尔尼菲篮状菌病”马尔尼菲篮状菌(Talaromyces marneffei,TM)原名马尔尼菲青霉菌,Penicillium marneffei),是1956年巴斯德研究所Capponi等在越南从⼀只死于⽹状内⽪真菌病的中华⽵⿏肝脏中⾸次分离发现的,1959年实验室⼈员在接种马尔尼菲篮状菌时被刺破,引起局部结节状病灶及同侧腋窝淋巴结肿⼤,并于1959年将该真菌命名为马尔尼菲青霉菌。
1973年报道了⾸例⼈类⾃然感染马尔尼菲篮状菌的病例,是在⼀位美国霍奇⾦病患者的肝脏中发现的。
我国⾸例病⼈是在1981年在南宁发现的。
2011年基于系统发⽣与表型分析,更名为马尔尼菲篮状菌,并将其引起的深部机会性致病性真菌病称为“马尔尼菲篮状菌病”。
近20年来随着免疫抑制剂的⼴泛应⽤、器官移植、AIDS等所导致的免疫缺陷宿主不断增多,马尔尼菲篮状菌病的报道⽇渐增多,⽽且发病区域有扩⼤趋势。
病原学马尔尼菲篮状菌属于真菌门中的⼦囊菌亚门-不整囊菌纲-散囊菌⽬-散囊菌科-篮状菌属,为条件致病性真菌,是篮状属中唯⼀的温度依赖性双相菌,为⽆性⽣殖,未发现有性⽣殖阶段,腐⽣,有亲⼟壤性。
该菌为分裂增殖,沙保琼脂培养基中25℃时⽣长快速,菌落呈多细胞菌丝相(传播相)⽣长,具有帚状枝及分⽣孢⼦(conidium)链,2~3天即产⽣特征性的⽔溶性葡萄酒红⾊素。
37℃时培养呈酵母相(致病相),⽣长较缓慢,菌落⽆⾊素产⽣,卵圆形、椭圆形酵母样孢⼦,孢⼦中间可见分隔为腊肠形细胞。
从酵母相转变为菌丝相很容易,只需要1-2天,⽽从菌丝相转变为酵母相却需要3周以上时间,因此⼈感染后不会很快发病,具有1-3周的潜伏期。
流⾏病学⽵⿏是马尔尼菲篮状菌的⾃然宿主。
⽵⿏的粪便及洞⽳泥⼟中均可分离出该菌。
有报道2004年6⽉⾄2005年7⽉在⼴西捕获的⽵⿏中,马尔尼菲篮状菌感染率达100%。
⽵⿏的主要⾷物是⽵⼦及⽢蔗,⽵⼦和⽢蔗含糖量⾼,容易被霉菌感染,⽵⿏⾷⽤上述⾷物后,霉菌容易在⽵⿏⾝上寄⽣,肺部感染率为88.9%,消化系统的感染率为66.6%。

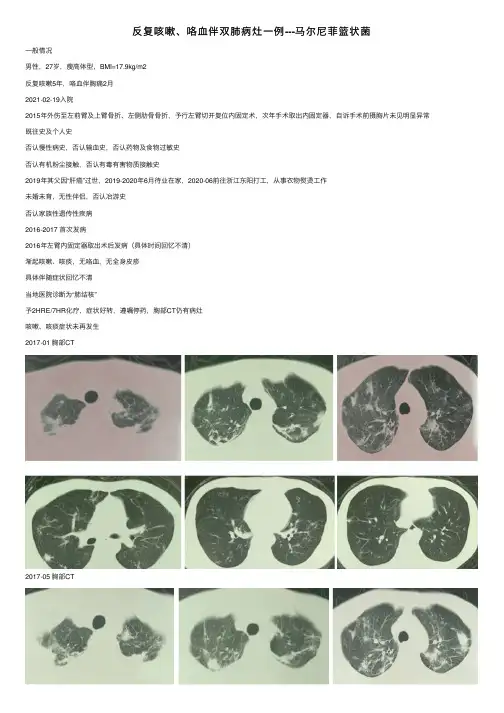
反复咳嗽、咯⾎伴双肺病灶⼀例---马尔尼菲篮状菌⼀般情况男性,27岁,瘦⾼体型,BMI=17.9kg/m2反复咳嗽5年,咯⾎伴胸痛2⽉2021-02-19⼊院2015年外伤⾄左前臂及上臂⾻折、左侧肋⾻⾻折,予⾏左臂切开复位内固定术,次年⼿术取出内固定器,⾃诉⼿术前摄胸⽚未见明显异常既往史及个⼈史否认慢性病史,否认输⾎史,否认药物及⾷物过敏史否认有机粉尘接触,否认有毒有害物质接触史2019年其⽗因“肝癌”过世,2019-2020年6⽉待业在家,2020-06前往浙江东阳打⼯,从事⾐物熨烫⼯作未婚未育,⽆性伴侣,否认冶游史否认家族性遗传性疾病2016-2017 ⾸次发病2016年左臂内固定器取出术后发病(具体时间回忆不清)渐起咳嗽、咳痰,⽆咯⾎,⽆全⾝⽪疹具体伴随症状回忆不清当地医院诊断为“肺结核”予2HRE/7HR化疗,症状好转,遵嘱停药,胸部CT仍有病灶咳嗽、咳痰症状未再发⽣2017-01 胸部CT2017-05 胸部CT2019-01 再次发病2019年因咳嗽、咽痛再次当地医院就诊咽痛为主,咳嗽症状不重,⽆咳痰胸部CT⽰双肺病灶,考虑结核复发予动态喉镜检查,检查资料缺失喉部活检送A院病理科会诊:(喉部)粘膜组织慢性炎伴⾁芽组织增⽣,部分区见上⽪样⾁芽肿形成及多核巨细胞反应,未见明显凝固性坏死再次予抗结核治疗⼀年,具体化疗⽅案不详,症状好转,病灶未吸收2019-01 胸部CT2021-01-15 ⼜⼀次发病咳嗽症状再发,伴咯⾎,伴胸痛(不剧烈,与呼吸相关,不影响活动)及活动后⽓喘,就诊于浙江胸部CT病灶较2019年进展(CT⽚遗失)外周⾎嗜酸粒细胞⽐率最⾼44.1%外院⽓管镜下未见明显管腔异常灌洗液送检常规病原学培养及结核X-pert⽆阳性发现BALF细胞分类未查建议肺穿刺,患者拒绝,回原籍治疗2021-01-18⽓管镜检查⽀⽓管可见痰液黏着,予吸除右中叶肺泡灌洗液送检结核菌、细胞培养、GM试验未见异常GeneXpert未见异常右下⾏⽑刷找抗酸杆菌、找真菌未见异常结核菌培养(⼆⽉后回报阴性)转回原籍县医院头孢哌酮舒巴坦抗感染治疗2周,胸部CT报告描述病灶与前相仿予甲泼尼龙40mg qd静脉治疗1周,病灶有所吸收,咳嗽、咯⾎及胸痛症状好转,后继⽤1周外周⾎嗜酸粒细胞仍升⾼,应⽤甲泼尼龙治疗后下降免疫球蛋⽩IgG升⾼诊断不明,建议上级医院就诊2021-01-31 胸部CT(甲泼尼龙前)2021-02-05 胸部CT (甲泼尼龙1周)激素治疗前后对⽐⼊院前部分检查2021-02-19 ⼊院症状及体征阵发性咳嗽,不剧烈,不影响睡眠偶有痰中带⾎丝及暗红⾊⾎块,量少偶有痰中带⾎丝及暗红⾊⾎块,量少活动后有⽓喘,登三楼感⽓促阳性体征:静息⼼率110次/分,右上肺叩诊实⾳,双肺呼吸⾳粗全⾝未见⽪疹,浅表淋巴结⽆肿⼤,⽆肝脾肿⼤,⽆双下肢⽔肿总结病史特点青年男性,个⼈史⽆特殊症状较轻微,但肺部病变累及多个肺叶,形态多样外周⾎嗜酸粒细胞升⾼⽓管镜未见明显异常常规抗感染⽆效,激素治疗病灶有所吸收初始治疗⽅案停⽤甲泼尼龙不使⽤ICS咯⾎量多时予⽌⾎治疗平喘对症完善检查,以期明确诊断双肺病灶伴嗜酸粒细胞升⾼诊疗思路肺实质疾病慢性嗜酸粒肺炎勒夫勒综合征⽓道疾病Churg-Strauss感染?药物?寄⽣⾍?⼊院相关检查超敏CRP:70.20mg/L⾎常规:嗜酸粒细胞 16.5% 1.54*10^9/L痰真菌荧光:-/+/+⼄肝两对半及丙肝、艾滋、梅毒抗体均(-)。




马尔尼菲青霉病马尔尼菲青霉菌(penicillium marneffei,PM)是青霉菌中惟一的呈温度双相型的致病菌是一罕见的致病菌。
本病可发生于健康者,但更多见于免疫缺陷或免疫功能抑制者,随着HIV感染者日见增多,马尔尼菲青霉菌病报道也逐年增加。
本病可为局限型,但多呈播散型.,常累及肺、肝脏、皮肤、淋巴结等多组织和器官,故文献多以马尔尼菲青霉菌病或播散性马尔尼菲青霉菌感染描述本病(disseminated penicillium marneffei infection)。
过去因对本病认识不足,常延误诊断,死亡率很高,另一方面,本病是可治疗的。
因此,正确认识本病,及早诊断和治疗对挽救病人生命就尤为重要。
目录1症状体征2用药治疗3饮食保健4预防护理5病理病因6疾病诊断7检查方法8并发症9预后10发病机制1症状体征邓氏等的8例尸检记载完整可资参考,这8例主要是青少年及婴幼儿。
实际上各年龄组皆可。
以男性青年为多,职业以农民为多,反映与户外活动有关。
主要临床表现为发热,体温可高达40℃,浅表淋巴结及肝脾肿大,可有脓肿形成及溶骨性损害,极少侵犯中枢神经系统及肾上腺等内分泌腺。
血白细胞增多,红细胞及血红蛋白少。
成人与婴儿的病型还有诸多不同,具如下:1.婴幼儿都有胸腺萎缩,缺乏T淋巴细胞,单核巨噬细胞虽明显增生,吞噬大量PM但缺乏杀灭能力,PM在吞噬细胞内仍继续繁殖,在骨髓内的表现就更为突出,正常的造血组织为增生的单核巨噬细胞充斥,以致贫血明显;成人的PM繁殖受限制,炎性浸润比较局限,形成肉芽肿性病变,脓肿形成和溶骨性病变远较儿童常见。
2.儿童肝脾肿大较成人显著。
成人的肝常发生真菌性亚急性重症肝炎病变,但局部PM的数量并不多,可能是一种变态反应。
3.4例成人的肺部都有多发性脓肿发生,幼儿无肺脓肿形成,主要为间质性肺炎。
相同的是淋巴结和肠道的病变。
淋巴结肿大主要见于肺门及肠系膜,肠淋巴组织病变常形成表浅溃疡。
2用药治疗体外药敏试验证明两性霉素B等抗真菌药物(还有氟胞嘧啶、咪唑类)对PM是有效的。
马尔尼菲青霉病马尔尼菲青霉病属地方流行病,好发于各种原因引起的免疫抑制患者,是我国南方和东南亚地区艾滋病患者最常见的机会性感染之一,误诊率极高。
1病因学马尔尼菲青霉菌是青霉属中唯一的双相型真菌,即在25℃和37℃下表现为菌丝型和酵母型两种不同的形态。
在25℃时该菌生长为菌丝相,具有青霉所特有的帚状枝及孢子链。
在沙氏培养基中眼观呈典型的丝状菌落,表面丝绒状,可形成放射状皱褶,颜色从淡绿渐变为灰色。
该菌在25℃时生长快,2~3天即产生特征性的可溶性葡萄酒红色素,从菌落底部逐渐弥散至整个培养基中。
在37℃培养时为酵母相,无色素产生。
约48h,菌落大小1~2mm,呈灰白色,表面光滑。
72h后菌落明显增大,扁平膜样、有脑回状皱褶。
真菌学培养鉴定,在沙氏培养基上25℃培养呈菌丝相并分泌红色色素,镜下菌丝呈双轮生青霉帚状枝,有4-5个梗基,每个梗基上有表面光滑的分生孢子链; 在37℃培养呈酵母相,镜下见有许多圆形、椭圆型酵母样孢子,分裂繁殖,中央可见一横隔。
诱因分析:HIV为最主要的诱因。
对于非HIV阳性患者,有肺部基础疾病患者最多见,其他可能的诱因有糖尿病、长期使用激素、长期使用广谱抗生素、长期使用抗结核药物、与病原体有密切接触史等。
2发病机制人类自然感染马尔尼菲青霉的途径尚不十分明确。
流行病学调查表明该菌在自然界的分布主要在土壤,其孢子易随风播散。
因此可以经呼吸道感染可能性很大,该菌也可以在水中长期存活,故不能除外消化道首发感染的可能。
当马尔尼菲青霉菌的分生孢子进入宿主体内,可被宿主巨噬细胞吞噬,如果巨噬细胞内的马尔尼菲青霉菌最终不能被清除,则可导致马尔尼菲青霉菌病。
巨噬细胞呈递真菌抗原至致敏T淋巴细胞,后者通过释放淋巴因子,活化巨噬细胞的酶系统,达到杀菌作用,但巨噬细胞释放的细胞因子等也可以同时造成局部组织的坏死。
该菌是一种条件致病菌,发生于免疫力低下患者,可为局限型或散播型,马尔尼菲青霉菌通常最先侵犯肺部,随后通过血液循环播散到皮肤、皮下软组织、淋巴结、脾、小肠等器官。
世界十大最恐怖真菌之马尔尼菲篮状菌医学笔记真菌是死亡植物的分解者,在营养循环中扮演重要的角色。
但同时它们也给生活造成了严重的问题,比如面包发霉、毒蘑菇、房屋木材腐蚀、人类病原菌,以及影响室内空气、毒素产生、院感暴发等。
本文认为的前十种恐怖真菌是基于人们的恐慌程度、真菌问题耗费的成本及对生态环境的重要影响。
小编将分期介绍世界十大最恐怖的真菌。
首期为大家介绍的是马尔尼菲篮状菌。
马尔尼菲篮状菌——从HIV患者到健康人群的双面杀手马尔尼菲篮状菌(TM)原称马尔尼菲青霉菌,是继结核菌和隐球菌之后,引起HIV感染者发生感染的排名第三位的病原菌。
主要在东南亚地区流行,可导致患者发生播散性感染甚至死亡。
图1 来自中国的AIDS患者感染了马尔尼菲篮状菌,全身可见皮肤丘疹TM属于双相菌,25℃为腐生阶段霉菌相,37℃在宿主体内为酵母相。
图2 a:TM丝状真菌相菌落,马铃薯葡萄糖琼脂培养基(PDA)25℃培养5天。
b:TM酵母相菌落,沙氏琼脂培养基(SDA)37℃培养6天。
c:TM丝状真菌相镜下形态。
d:TM在宿主体内为酵母相,TM正被巨噬细胞吞噬自1965年首次在越南的中华竹鼠肝脏分离出该菌后,在银星竹鼠、大竹鼠、小竹鼠内脏中均发现了TM。
竹鼠是TM的主要携带者,流行率70%。
另外还从狗和大象身上分离出TM。
这些宿主都很健康,肠道和胚胎未受累,因此排除了垂直传播。
接触土壤可能是机体发生原发性感染的必要条件。
在竹鼠与HIV阳性患者中找到的TM菌株遗传学相似,提示为鼠传人或鼠和人从相同的环境中感染。
Chariyalertsak 等研究发现,竹鼠接触史不是篮状菌病的危险因素,而与雨季农作相关。
没有证据表明其可以人传人,但中国南部人们吃竹鼠可能会感染TM。
另外,皮肤直接接种也是一种传播途径。
HIV晚期患者感染TM可能致命。
播散性篮状菌病局限于东南亚、中国东南部、中国台湾地区和香港地区。
篮状菌病可发生于任何年龄的患者, 其中87%~96%是男性,AIDS患者发生TM感染不进行治疗的死亡率为100%。
年轻孕妇咳嗽气短---马尔尼菲篮状菌感染病例推荐语这位年轻女性在开始咳嗽、咳黄痰的同时发现自己怀孕了,于是没有进一步诊治,5个月间,症状一直未能好转,1个月前,开始胸闷气短、稍活动即呼吸困难、高烧曾达39℃……辗转入院检查发现双肺弥漫性病变伴支气管扩张——非常见病原体感染?结缔组织相关肺病?支气管扩张的病因又是什么?为啥影像与临床表现都不典型?一系列疑问摆在眼前,妊娠时能进行的检查又十分有限……多重困境下,最终是儿时被忽视至今的小症状打破了治疗僵局?患者,女,23岁,职业:瓷砖店会计,2019-4-23入院。
主诉:反复咳嗽5月,胸闷气短1月余。
现病史患者于2018年11月下旬无明显诱因下出现咳嗽、咳黄痰,无发热、气急、盗汗等,同时发现妊娠,故未进一步诊治,咳嗽咳黄痰无好转。
2019年3月中旬患者无明显诱因下自觉活动后胸闷气急,未就诊治疗。
2019年4月上旬胸闷气急较前加重,稍有活动即有呼吸困难,咳嗽较前加重,痰量增多,同时出现发热,体温最高39℃,无畏寒寒颤等。
2019年4月中旬前往上海某院就诊,血常规提示WBC 6.36*10^9/L,N 85.2%,L 7.8%,Hb 99g/L,PLT 267*10^9/L,肺功能提示重度混合型通气功能障碍,支气管舒张试验阴性,予头孢曲松(2.0 qd 静滴 7天)治疗,患者仍有发热,咳嗽咳黄痰及胸闷气急无缓解,并出现进食后上腹刺痛,无恶心呕吐,无腹泻。
2019-4-23患者至我院急诊就诊,查血常规:WBC 3.64*10^9/L,N 79.9%,L 9.9%,Hb 95g/L,PLT 236*10^9/L;PCT 0.1ng/ml;CRP 61.2mg/L;血气分析(鼻导管吸氧2L/min):PH7.51,PaCO229mmHg,PaO2 68mmHg;B超:单胎中孕。
告知患者及家属风险后行胸部CT检查:两肺多发炎症,部分支气管轻度扩张。
当天患者出现痰中带血,予凝血酶止血,头孢米诺(2g qd 静滴 st)和莫西沙星(0.4g qd 静滴 st)抗感染治疗。