中国综合卒中中心评分标准
- 格式:pdf
- 大小:590.29 KB
- 文档页数:13


卒中中心质控绩效指标1、到院至医生接诊时间:对于自行来院或拨打本地急救电话经救护车入院的所有可疑急性脑卒中患者,要求从到达医院到首位医生接诊时间小于5分钟。
未在规定时间内接诊患者扣除急诊科5分绩效.引发投诉纠纷事故由责任人承担。
2、急诊医师第一时间进行初步病史采集(重点是发病时间等)、简要体检及评估,如考虑急性脑卒中,生命体征平稳,嘱护士采集相关血液标本,派专人送往检验科。
3、急诊血常规+血糖检验报告出具的平均时间(从采血到出具检查结果时间):血常规,血糖结果平均时间≤15min考核合格,超过15min 考核不合格。
上述2-3过程控制在15分钟内。
超出时间范围,按送检、开始检验、出具结果的各时间节点认定责任,扣除急诊科或检验科当月绩效2分/例,月度通报。
4、抽血完成后急诊医生给病人佩带绿色通道标志物后立即陪同病人行头CT检查。
并同诊断医师共同阅片。
若头颅CT为阴性,且符合静脉溶栓治疗指征迅速与家属初步沟通,并将患者带回急诊科同时通知神经内科医师,神经内科医师接到会诊通知电话立即赶往急诊科。
进行溶栓前准备。
急性卒中绿道病人到院至CT平扫完成时间应<25分钟,按送检、到达CT室时间,开始检查、出具结果的各时间节点认定责任,扣除急诊科或CT室当月绩效2分/例,月度通报。
5、神经内科医师接到会诊通知后应在10分钟内立即赶到急诊科,(因抢救患者特殊情况不能及时赶到,需委派具有相应资质医师10分钟内赶到急诊科),对会诊医师未能按时赶到,延误溶栓治疗,扣除所在科室2分绩效,月度通报。
6、监测生命体征,控制情绪等使其达标,同时接受检验科结果,结合临床表现及颅脑CT结果,神经内科医师快速评估病情,完成NS 评分,如符合溶栓标准,并排除溶栓禁忌症,积极嘱护士完善溶栓前准备同时,与急诊科医师共同向患者或其家属交待静脉溶栓获益及相关风险,家属充分了解溶栓获益与风险并签署知情同意书,急诊科启动溶栓流程迅速予患者用药,要求患者家属签字到用药时间小于5分钟。

中国卒中中心流程认证及质控考核指标一、卒中中心流程认证指标1.接诊流程实施1.1急性卒中患者抵达急诊10分钟内完成病史采集、体格检查、神经功能缺损评分(NIHSS)、生命体征评估;1.2急性卒中患者抵达急诊45分钟内完成包括头部影像学检查、血生化及其他全部辅助检查;1.3 相应时间窗内组织纤溶酶原激活剂(r-tPA)或尿激酶应用的评估;知情告知及动、静脉溶栓/机械取栓、介入、开颅手术等治疗;即启动卒中治疗干预的时间不超过60min;1.4 吞咽困难评估。
2.入院48小时内实施2.1 抗血小板治疗;2.2 预防深静脉血栓(DVT);2.3 房颤患者的抗凝治疗;2.4 早期康复评估及治疗;2.5 早期营养支持治疗;2.6 早期吞咽功能评价;2.7 健康宣教(戒烟等)。
3.入院1周内实施3.1 血压评估与管理;3.2 血糖评估与管理;3.3 血脂评估与管理;3.4 血管功能评估。
4.出院考核4.1 出院时抗栓治疗;4.2 出院时卒中合并症患者的相应用药比例;4.3 平均住院日及住院病死率;4.4 膳食平衡原则及个体化康复指导;4.5 卒中危险因素控制,卒中发作预警,用药依从性等宣教;4.6 随访管理。
4.6 出院功能评估,生活质量评估。
二、质控考核指标(高级、国家示范卒中中心参考)1.卒中患者抵达急诊接受NIHSS评分的比例。
2.缺血性卒中患者在溶栓时间窗内接受静脉溶栓患者的比例。
3.在抵达医院60分钟内,急性缺血性卒中患者接受静脉溶栓患者的比例。
4.在发病6h内到达医院的急性缺血性卒中患者,从到达急诊至开始做多模式头CT/CTA或MRI/MRA的时间。
完成头颅CT<25分钟的比例;5. 对急性缺血性卒中患者,从入院到开始血管内治疗的时间。
6. 对缺血性卒中患者,在静脉溶栓治疗36h内发生症状性颅内出血的患者比例。
7. 对急性缺血性卒中患者,在接受血管内治疗的36h内发生明显颅内出血的患者比例。
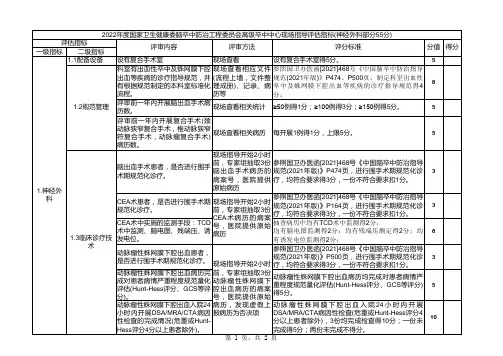

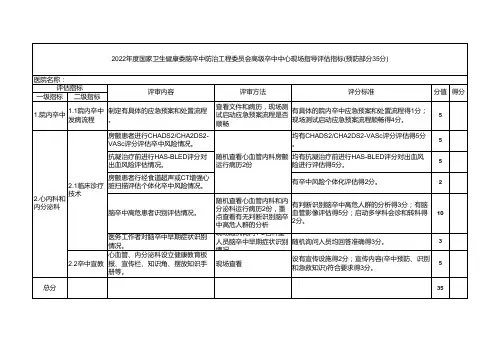


卒中bathel指数评分标准
卒中Bathel指数评分标准是一种用于评估卒中患者日常生活活动功能状态的评分系统。
它包括10个项目,总分为100分,得分越高表明患者生活自理能力越好。
具体的评价标准如下:
60分以上为有轻度残疾,但生活基本自理。
40~60分为中度残疾,生活需要帮助。
20~39分为重度残疾,生活需要很大帮助。
20分以下为完全残疾,生活完全依赖。
此外,神经功能缺损评分也可以用来评估卒中患者的状况,其中NIHSS评分为常用的标准,其总分为42分,分数越高表示神经功能缺损越严重。
具体的评价标准如下:
0~1分为正常或接近正常。
2~4分为轻度卒中或小卒中。
5~15分为中度卒中。
16~20分为中-重度卒中。
21~42分为重度卒中。
以上信息仅供参考,具体情况可能因个体差异而有所不同,如需了解更多信息,建议咨询专业医生。

nihss评分内容和标准如下:评分范围为0~42分。
评分内容:包括意识水平(意识水平、意识水平提问、意识水平指令)、凝视、视野、面瘫、上肢运动、下肢运动、肢体共济运动、感觉、语言、构音障碍、忽视。
分级标准:0~1分(正常或近乎正常);1~4分(轻度卒中/小卒中);5~15分(中度卒中);15~20分(中重度卒中);21~42分(重度卒中)。
NIHSS评分是国立卫生研究院卒中量表,是目前被普遍采纳、省时方便、可信有效、内容较全面的综合性脑卒中量表。
NIHSS评分在脑卒中的诊断、病情评估、预后预测等方面具有重要价值。
该评分系统涵盖了多个方面的脑卒中症状和功能损害,能够较全面地反映患者的病情和预后。
在NIHSS评分中,每一项评分内容都有相应的标准和评分方法。
例如,意识水平的评估可以通过对话和指令来测试患者的反应能力;凝视功能可以通过观察患者眼球运动和定位能力来评估;视野测试可以观察患者对侧视野的情况;面瘫可以通过观察患者面部肌肉运动和对称性来评估;上肢和下肢运动可以通过观察患者的动作完成情况和协调性来评估;感觉和共济运动测试可以评估患者的感知能力和平衡能力;语言和构音障碍可以通过对话和发音测试来评估;忽视症状可以通过观察患者对侧肢体的注意力和使用情况来评估。
根据NIHSS评分的结果,可以将脑卒中患者分为不同的病情级别。
这些级别可以用来评估患者的治疗需求、康复潜力以及预测患者的预后情况。
例如,轻度卒中患者通常具有较好的康复潜力,而重度卒中患者则可能需要更积极的治疗和康复措施。
总之,NIHSS评分是一个重要的脑卒中评估工具,可以为医生提供有关患者病情和预后的有价值的信息。
该评分系统的应用有助于更好地理解脑卒中的病理生理机制、优化治疗方案、提高治疗效果以及改善患者的生活质量。
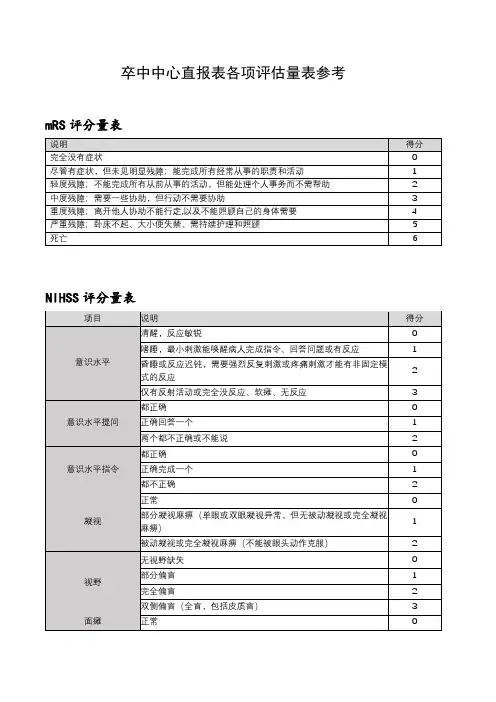

nihss评分标准
NIHSS评分是一种用于评估神经系统功能的量表,主要针对意识、语言、运动、感觉、共济运动、眼球运动、视野等方面进行评判。
评分标准如下:
1. 正常或近乎正常:0~1分
2. 轻度卒中/小卒中:1~4分
3. 中度卒中:5~15分
4. 中重度卒中:15~20分
5. 重度卒中:21~42分
这个评分系统的分数越高,表示神经受损越严重。
NIHSS评分在临床中对于判断神经系统疾病严重程度、疗效评估、预后预测等方面具有重要价值。
通过对患者的意识、语言、运动、感觉、共济运动、眼球运动、视野等方面进行评估,可以全面了解患者的神经系统功能状态,为医生制定治疗方案和判断患者病情提供依据。
同时,NIHSS评分还可以用于评估治疗效果和康复进程。
通过治疗前后的NIHSS评分对比,可以判断治疗的有效性,帮助医生及时调整治疗方案。
此外,NIHSS评分还可用于评估患者的康复进程,指导康复治疗师制定合适的康复计划。
在评估预后时,NIHSS评分具有重要的参考价值。
研究表明,NIHSS评分与卒中患者的死亡率和残疾率有密切关系。
高NIHSS
评分的患者死亡率明显高于低NIHSS评分的患者,同时残疾率也较高。
因此,通过NIHSS评分可以预测患者的预后,为患者及其家人提供心理准备和康复指导。
总之,NIHSS评分是一种重要的神经系统功能评估工具,对于临床诊断、治疗和康复具有重要意义。
中国卒中量表
评分标准治疗前溶栓后治疗21 天后
意识水平(最大刺激,最佳反应):
提问:(1)年龄,(2)现在是几月(相差两岁或一个月都算正确)。
0=均正确;1=1 项正确。
均不正确,做以下检查。
指令(可以示范):(1)握拳、伸掌,(2)睁眼、闭眼。
3=均完成;4=完成1 项。
都不能完成,做以下检查。
强烈局部刺激(健侧肢体):6=躲避刺激或防御动作;
7=肢体回缩;8=肢体伸直;9=无反应
水平凝视:0=正常;2=侧视障碍;4=同向凝视
面瘫:0=正常;1=轻瘫;2=全瘫
言语:0=正常;2=基本可以交谈,但表达困难;3=简单交谈;
5=几个单字式的联系;6=不能
肩:0=5 度;1=4 度;2=3 度,抬臂高于肩;3=3 度,平肩或以下;4=2 度;5=1 度;6=0 度
手:0=5 度;1=4 度;2=3 度,握空拳、能伸;3=3 度,
能屈指、不能伸;4=2 度、屈指不能及掌;5=1 度;6=0 度
下肢:0=5 度;1=4 度;2=3 度,抬腿45 度以上,踝或趾可动;
3=3 度,抬腿45 度左右,踝及趾不能动;
4=抬腿离床,不足45 度;5=水平移动;6=0 度
步行能力:0=正常;1=独立行走5 米以上,跛行;
2=独立行走,需扶拐;3=有人扶行;
4=不能行走,但可站立;5=坐,不需支持;6=卧床。
卒中中心直报数据计分规则一、特别说明:1.本计分规则适用于2019年4月1日国家卒中中新建设管理平台更新的数据直报模板。
2.病例有效性(无效病例不计入统计)静脉溶栓、血管内介入治疗、脑出血数据直报表“发病时间”距“住院时间”≤14天。
说明:发病时间:一、基本信息表中的“发病时间”,如果发病时间未知不需要逻辑判断;住院时间:一、基本信息表中的“住院时间”。
3.数据有效性:DNT:0<nDPT:0<nMRS:0≤n≤6NIHSS评分:0≤n≤42当数据不属于有效性范围时,属于无效数据,不计入相应指标计算,当审核员审核确认之后可以重新纳入计算。
二、各项技术分值计算方案1.1静脉溶栓排名分值方案(100分)1.溶栓病例数:(赋值30分)≥25例/月:30分;20≤~<25例/月:25分;15≤~<20例/月:20分;10≤~15例/月:15分;5≤~<10例/月:10分;1≤~<5例/月:5分;0例不得分。
2.DNT中位数:(赋值40分)≤40min: 40分;40<~≤45:35分;45<~≤50: 30分;50<~≤55 : 25分;55<~≤60 : 20分;60<~≤80 : 10分;>80:0分。
3. 各项评估完成率(15分)95%<~≤100%:15分;80%<~≤95%:10分;60%<~≤80%:5分;0~≤60%,0分。
4.完整度(10分)=100%:10分;90%<~<100%:8分;80%<~≤90%:5分;0~80%:0分。
5.好转率(赋值5分)80%<~≤100%:5分;60%<~≤80% : 4分;40%<~≤60% : 3分;0%<~≤20% : 1分;0%:0分。
1.2 取栓分值方案(100分)1.取栓术病例数:(赋值30分)≥10例/月:30分;7≤~<10例/月:20分;4≤~<7例/月:10分;1≤~<4例/月:5分;0例不得分。
2.DPT中位数:(赋值40分)≤90min:40分;90<~≤ 120:25分;120<~≤150:10分;150<~ :0分。