高血压的基本概念与分类
- 格式:ppt
- 大小:165.00 KB
- 文档页数:41
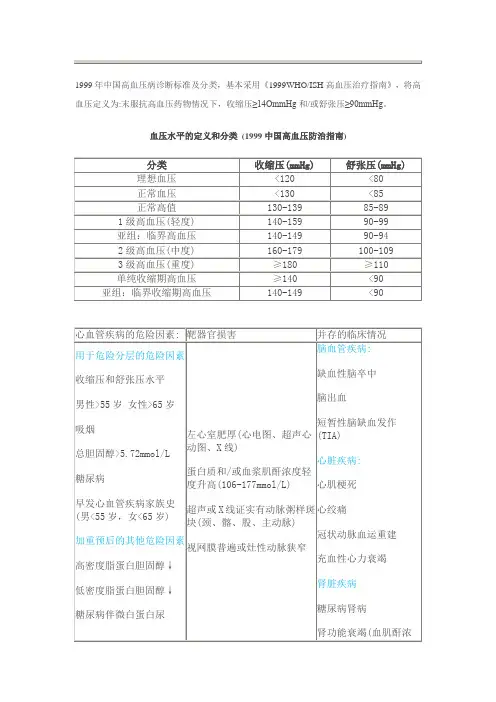
1999年中国高血压病诊断标准及分类,基本采用《1999WHO/ISH高血压治疗指南》,将高血压定义为:末服抗高血压药物情况下,收缩压≥14OmmHg和/或舒张压≥90mmHg。
血压水平的定义和分类(1999中国高血压防治指南)
按危险分层,量化地估计预后
1.低危组:男性年龄<55岁、女性年龄<65岁,高血压1级,无其他危险因素者。
10年随访中发生主要心血管事件的危险<15。
临界高血压的危险尤低。
2.中危组:高血压2级或1-2级,同时有1-2个危险因素。
随后10年内发生主要心血管事件的危险约15-20%,若高血压1级,兼有1种危险因素,10年内发生心血管事件的危险约15%。
3.高危组:高血压1或2级,兼有3种或更多危险因素、兼患糖尿病或高血压3级无其他危险因素。
随后10年间发生主要心血管事件的危险约20-30%。
4.很高危组:高血压3级,同时有1种以上危险因素或靶器官损伤,或高血压1-3级并有临床相关疾病。
随后10年间发生主要心血管事件的危险最高。
≥30%,应迅速开始最积极的治疗。
治疗目标:
治疗高血压的主要目的是最大限度地降低心血管病的死亡和病残的总危险。
1998年6月发表的HOT研究己清楚表明,如果便心脑血管终点事件减少达最大程度,目标舒张压水平应低于85mmHg,目标收缩压水平应低于14OmmHg。
HOT研究提示了一条预防心肌梗死的非常有效的途径,就是把血压控制得更低一些。
故青年、中年人或糖尿病人降压至理想血压((130/85mmHg),老年人至少降压至正常高值(140/gOmmHg)最妥。



高血压病分级标准高血压,又称为动脉性高血压,是一种以动脉血压持续升高为主要特征的心血管疾病。
随着生活水平的提高和生活方式的改变,高血压患病率逐渐增加,已成为全球范围内的公共卫生问题。
为了更好地管理和治疗高血压病患者,医学界对高血压进行了分级标准,以便更好地指导临床实践。
下面将详细介绍高血压病分级标准。
一、高血压的分级。
1. 一级高血压,收缩压为140-159mmHg和(或)舒张压为90-99mmHg。
2. 二级高血压,收缩压为160-179mmHg和(或)舒张压为100-109mmHg。
3. 三级高血压,收缩压≥180mmHg和(或)舒张压≥110mmHg。
以上分级标准是根据血压水平的不同进行分类的,通过测量患者的血压值,可以快速了解患者的高血压病情严重程度,为临床治疗提供重要参考。
二、高血压的危害。
高血压是一种潜在的危险疾病,如果长期得不到有效控制,会给患者的健康带来严重危害。
首先,高血压是心脑血管疾病的重要危险因素,长期高血压会增加心脑血管疾病的发病风险,包括冠心病、脑卒中、心力衰竭等。
其次,高血压还会对肾脏、眼睛、血管等器官造成损害,严重影响患者的生活质量。
因此,及时了解自己的高血压分级,采取有效的治疗措施,对于预防高血压相关并发症至关重要。
三、高血压的治疗。
根据高血压的分级,医生会制定相应的治疗方案。
对于一级高血压患者,常规情况下,医生会建议患者通过生活方式干预来控制血压,如合理饮食、增加体力活动、戒烟限酒等。
对于二级和三级高血压患者,通常需要辅助药物治疗,包括针对血管紧张素、β受体等的药物治疗,以达到有效降压的目的。
四、高血压的预防。
除了治疗,预防高血压同样重要。
首先,要保持健康的生活方式,包括合理饮食、适量运动、戒烟限酒等。
其次,要定期检测血压,及时发现高血压病情,采取有效的治疗措施。
另外,避免过度的精神压力、情绪波动,也有助于预防高血压的发生。
综上所述,高血压是一种常见的慢性疾病,严重危害患者的健康。


高血压是最常见的慢性病,也是心脑血管病最主要的危险因素,脑卒中、心肌梗死、心力衰竭及慢性肾脏病是其主要并发症。
国内外的实践证明,高血压是可以预防和控制的疾病,降低高血压患者的血压水平,可明显减少脑卒中及心脏病事件,显著改善患者的生存质量,有效降低疾病负担。
高血压的危害性与患者的血压水平相关外,还取决于同时存在的其他心血管病危险因素、靶器官损伤以及合并的其他疾病的情况。
因此在高血压的定义与分类中,将高血压的诊断标准定在收缩压≥140m m H g 和(或)舒张压≥90m m H g ,根据血压水平分为正常、正常高值血压和1、2、3级高血压之外,同时还根据危险因素、靶器官损伤和同时合并的其他疾病进行危险分层。
高血压患病率随年龄增长而升高;女性在更年期前患病率略低于男性,但在更年期后迅速升高,甚至高于男性;高纬度寒冷地区患病率高于低纬度温暖地区,高海拔地区高于低海拔地区;与饮食习惯有关,盐和饱和脂肪摄入越高,平均血压水平和患病率也越高。
我国人群高血压流行有两个比较显著的特点:从南方到北方,高血压患病率呈递增趋势;不同民族之间高血压患病率也有一些差异,生活在北方或高原地区的民族患病率较高,而生活在南方或非高原地区的民族患病率则较低,这种差异可能与地理环境、生活方式等有关,尚未发现各民族之间有明显的遗传背景差异。
治疗高血压的主要目的是最大限度地降低心血管发病和死亡的总危险,因此要求医生在治疗高血压的同时,干预患者所有的可逆性心血管危险因素、靶器官损伤和合并存在的临床疾病。
对于一般高血压患者降压目标是140/90m m H g 以下,对于合并糖尿病或肾病等高危病人,血压应在病人能耐受的情况下酌情降至更低水平。
诊断性评估的内容包括以下三方面:(1)确定血压水平及其它心血管危险因素;(2)判断高血压的原因,明确有无继发性高血压;(3)寻找靶器官损害以及相关临床情况。
从而作出高血压病因的鉴别诊断和评估患者的心血管风险程度,以指导诊断与治疗。


高血压求助编辑百科名片高血压高血压病是指在静息状态下动脉收缩压和/或舒张压增高(>=140/90mmHg),常伴有脂肪和糖代谢紊乱以及心、脑、肾和视网膜等器官功能性或器质性改变。
临床上很多高血压病人特别是肥胖型常伴有糖尿病,而糖尿病也较多的伴有高血压。
高血压(hypertensive disease)是一种以动脉血压持续升高为主要表现的慢性疾病,常引起心、脑、肾等重要器官的病变并出现相应的后果。
按照世界卫生组织(Who)建议使用的血压标准是:凡正常成人收缩压应小于或等于140mmHg(18.6kPa),舒张压小于或等于90mmHg(12kPa)。
亦即收缩压在141-159mmHg(18.9-21.2kPa)之间,舒张压在91-94mmHg(12.1-12.5kPa)之间,为临界高血压。
诊断高血压时,必须多次测量血压,至少有连续两次舒张压的平均值在90mmHg(12.0kPa)或以上才能确诊为高血压。
仅一次血压升高者尚不能确诊,但需随访观察。
高血压是最常见的心血管病,是全球范围内的重大公共卫生问题。
2004年的中国居民营养与健康现状调查结果显示,我国18岁及以上居民高血压患病率为18.8%,估计全国患病人数超过1.6亿。
与1991年相比,患病率上升31%,患病人数增加约7 000多万人。
1998年,我国脑血管病居城市居民死亡原因的第二位,在农村居首位。
全国每年死亡超过100万,存活的患者约500万~600万,其中75%以上留有不同程度的残疾,给个人、家庭和社会造成了沉重的负担。
而脑卒中的主要危险因素是高血压。
同时,血压升高还是多种疾病的导火索,会使冠心病、心力衰竭及肾脏疾患等疾病的发病风险增高。
由于部分高血压患者并无明显的临床症状,高血压又被称为人类健康的“无形杀手”。
因此提高对高血压病的认识,对早期预防、及时治疗有极其重要的意义。
我国各级政府对于高血压病的防治给予了极大的关注。
自20世纪50年代起,卫生部及中国医学科学院曾组织了三次全国性高血压普查。

高血压的基本概念与分类高血压的基本概念与分类高血压是一种常见的慢性病,指静脉压和(或)动脉压持续增高的一种病理状态。
本文将详细介绍高血压的基本概念和分类。
一、基本概念高血压是指动脉血压超过正常范围,通常以收缩压和舒张压的升高为主要特征。
收缩压是心脏收缩时动脉血压的最高值,舒张压是心脏舒张时动脉血压的最低值。
根据世界卫生组织(WHO)的定义,成人静息状态下,收缩压≥140mmHg和(或)舒张压≥90mmHg可以被诊断为高血压。
二、分类根据高血压的病因、发病机制和临床表现,高血压可以被分为以下几类:1.原发性高血压原发性高血压又称为本发性高血压或特发性高血压,是指未能确定明确的病因,约占所有高血压患者的95%。
原发性高血压主要与遗传、环境因素、生活方式等多种因素相关。
2.继发性高血压继发性高血压是指高血压是某种疾病或药物引起的,约占所有高血压患者的5%。
可能引起继发性高血压的疾病包括肾血管疾病、内分泌疾病、妊娠等。
3.孕产妇高血压孕产妇高血压是指妊娠期间出现的高血压。
根据临床表现和病理特点,孕产妇高血压可分为孕前高血压、妊娠期高血压和妊娠合并其他疾病引起的高血压。
4.白大衣高血压白大衣高血压是指在医生或医院环境下血压升高,但在家庭环境中血压恢复正常的一种条件反射性血压变化。
5.难治性高血压难治性高血压是指在规范治疗的情况下,血压仍然无法得到有效控制的一种高血压类型。
根据文献报道,大约有10%到20%的高血压患者属于难治性高血压。
6.白化病高血压白化病高血压是指非洲裔美国人高血压患者中观察到的一种特殊高血压,其特点是患者表现为白天血压较高,夜间血压下降不足。
附件:本文档未涉及附件。
法律名词及注释:1.高血压:指静脉压和(或)动脉压持续增高的一种病理状态。
2.收缩压:心脏收缩时动脉血压的最高值。
3.舒张压:心脏舒张时动脉血压的最低值。
4.原发性高血压:未能确定明确的病因引起的高血压。
5.继发性高血压:高血压是某种疾病或药物引起的。

高血压的分级诊断标准高血压是一种常见的慢性疾病,严重威胁着人们的健康。
根据世界卫生组织的定义,高血压是指静息时血压持续升高,通常以收缩压≥140mmHg和(或)舒张压≥90mmHg来诊断。
为了更准确地评估高血压的严重程度,医学界制定了一套分级诊断标准,以便更好地指导临床治疗和管理。
一、一般分类。
根据血压水平,高血压可分为三个等级,轻度、中度和重度高血压。
其中,轻度高血压的收缩压为140-159mmHg,舒张压为90-99mmHg;中度高血压的收缩压为160-179mmHg,舒张压为100-109mmHg;重度高血压的收缩压≥180mmHg,舒张压≥110mmHg。
此外,还有一种被称为“高血压危象”的情况,即收缩压≥180mmHg和(或)舒张压≥120mmHg,需要立即就医处理。
二、高危因素。
在进行高血压分级诊断时,还需要考虑患者的高危因素。
高危因素包括年龄、性别、家族史、体重指数、吸烟史、饮酒史、运动情况等。
这些因素会影响高血压的严重程度和治疗方案的选择,因此在进行分级诊断时需要综合考虑。
三、并发症评估。
除了血压水平和高危因素外,还需要评估患者是否存在高血压的并发症。
常见的高血压并发症包括心脑血管疾病、肾脏疾病、视网膜病变等。
这些并发症会影响治疗方案的选择和预后的判断,因此在分级诊断时也需要进行综合评估。
四、个体化治疗。
最后,在进行高血压的分级诊断时,还需要考虑个体化治疗。
不同患者的身体状况、生活习惯、心理状态等都会对治疗方案产生影响,因此需要根据患者的个体情况进行治疗方案的选择和调整。
总之,高血压的分级诊断是一个综合评估的过程,需要考虑血压水平、高危因素、并发症和个体化治疗等多个方面。
只有通过科学准确的分级诊断,才能更好地指导临床治疗和管理,提高患者的生活质量,降低并发症的发生率,减少疾病的危害。
希望医学界能够进一步完善高血压的分级诊断标准,为患者提供更好的诊疗服务。

高血压分类用药表高血压分类用药表1、临床背景介绍1.1 高血压概述1.2 高血压分类及目标血压水平1.3 高血压治疗的基本原则2、高血压药物分类2.1 利尿剂类药物2.1.1 喉头利尿激素受体拮抗剂2.1.2 碳酸酐酶抑制剂2.1.3 非洋地黄类袢利尿剂2.1.4 硫酸肼苯噻嗪利尿剂2.2 钙离子拮抗剂类药物2.2.1 二烯酸类钙拮抗剂2.2.2 二烯酸氯苯哌类钙拮抗剂2.2.3 二烯酸氨苯哌类钙拮抗剂2.2.4 二烯酸四氢噻吩类钙拮抗剂2.3 血管紧张素转换酶抑制剂(ACEI)2.3.1 羟基异戊酸类ACEI2.3.2 羟基己酸类ACEI2.3.3 羟基辛酸类ACEI2.4 血管紧张素Ⅱ受体拮抗剂(ARB)2.4.1 缩氮酸类ARB2.4.2 咪达普肽类ARB2.4.3 糖基吲哚类ARB2.5 β受体阻滞剂类药物2.5.1 非选择性β受体阻滞剂2.5.2 β1选择性受体阻滞剂2.5.3 β受体阻滞剂+α受体阻滞剂2.6 血管紧张素酶抑制剂(MRA)2.6.1 磺酰脲类MRA2.6.2 羟甲脲类MRA2.6.3 羟基丙脲类MRA2.7 中枢降压药物2.7.1 α2肾上腺素受体激动剂2.7.2 羟基丁酸类降压药物2.7.3 嘌呤类降压药物3、相关附件本文档涉及的附件包括高血压治疗的最新指南、药物使用说明书以及相关临床试验报告。
4、法律名词及注释4.1 高血压:指在静息状态下收缩压≥140mmHg和(或)舒张压≥90mmHg4.2 利尿剂:通过增加尿液排泄以达到降低血压的作用的药物。
4.3 钙离子拮抗剂:通过抑制钙离子进入细胞而起到扩张血管、降低血压的作用的药物。
4.4 血管紧张素转换酶抑制剂(ACEI):抑制血管紧张素转换酶从而阻断血管紧张素Ⅱ合成的药物。
4.5 血管紧张素Ⅱ受体拮抗剂(ARB):通过阻断血管紧张素Ⅱ的受体而起到扩张血管、降低血压的作用的药物。
4.6 β受体阻滞剂:通过阻断β受体的兴奋,减慢心率、降低血压的作用的药物。