呼吸系统应用解剖和生理.
- 格式:docx
- 大小:1.60 MB
- 文档页数:26


呼吸机基础知识呼吸机基础知识一、呼吸系统的正常解剖和结构1、呼吸道以环状软骨下缘为界分为上下呼吸道。
上呼吸道是气体进入肺脏的门户,为生理性死腔,上呼吸道占一半,呼吸道的阻力约45%来自鼻与喉。
下呼吸道包括气管、支气管、细支气管和终末细支气管。
气管切开一般在第2-4软骨环进行。
2、胸廓由12块胸椎、1块胸骨、12对肋骨、肋间肌和膈肌等组成。
在神经的支配下胸廓可随意而有规律的进行呼吸运动。
3、呼吸是机体与外界之间的气体交换过程,由三个环节组成,外呼吸、气体的运输、内呼吸。
外呼吸是肺毛细血管血液与外界环境之间的气体交换过程,包括肺通气和肺换气过程。
肺通气是肺与外界环境之间的气体交换过程。
肺换气是肺泡与肺毛细血管血液之间的气体交换过程。
影响肺换气的因素:(1)呼吸膜的厚度,呼吸膜由含肺表面活性物质的液体层、肺泡上皮细胞、上皮基底膜、肺泡间隙和毛细血管膜之间的间隙、毛细血管基膜和毛细血管内皮细胞层。
(2)呼吸膜的面积,气体扩散速率与扩散面积成正比,肺扩散总面积大70平方米。
(3)通气/血流比值约为0.84。
气体运输是由循环血液O2从肺运输到组织之间的气体交换。
内呼吸是组织毛细血管血液与组织、细胞之间的气体交换过程。
4、呼吸运动是呼吸肌的收缩和舒张引起的胸廓节律性扩大和缩小。
胸廓扩大称为吸气运动,主要吸气肌是膈肌和肋间外肌,胸廓缩小称为呼气运动。
吸气肌是是胸廓扩大而产生吸气动作的呼吸肌,主要指膈肌和肋间外肌。
呼气肌是指是胸廓缩小的呼吸肌,主要指肋间内肌和腹壁肌肉。
辅助呼吸肌指斜角肌、胸锁乳突肌、胸背部肌肉。
吸气过程是主动过程,膈肌下降扩大胸廓上下径,肋间外肌收缩,增大胸廓前后径和左右径,使胸腔容积增大,压力下降,空气进入肺内。
呼气过程是被动过程,肺脏的弹性回缩力和肺泡表面张力构成肺的弹性回缩力,膈肌和肋间外肌舒张,胸腔缩小,压力增大,呼气。
二、胸内压和肺内压变化。
1、胸膜腔是脏层胸膜与壁层胸膜之间的腔隙,内有少量液体,彼此紧贴,中间浆液起润滑作用,减少摩擦阻力;浆液分子之间的内聚力使两层胸膜紧贴在一起。


小儿呼吸系统解剖生理特点小儿各年龄阶段其呼吸系统具有不同的解剖生理特点,而这些特点与呼吸道疾病的发生、预后及防治有着密切的关系。
因此,了解这些特点有助于对疾病的诊断、治疗和预防。
目前临床上以环状软骨下缘为界,将呼吸系统分为上、下呼吸道两个局部。
上呼吸道指鼻旁窦、鼻腔、咽及耳咽管、喉等部位;下呼吸道指气管、支气管、毛细支气管及肺泡。
一、解剖特点〔一〕上呼吸道1.鼻和鼻窦婴幼儿时期,由于头面部颅骨发育不成熟,鼻和鼻腔相对短小,后鼻道狭窄,缺少鼻毛,鼻粘膜柔嫩,富于血管组织,故易受感染。
感染时鼻粘膜充血肿胀使鼻腔更加狭窄,甚至堵塞,引起呼吸困难及吮吸困难。
婴儿时期鼻粘膜下层缺乏海绵组织,至性成熟时期才发育完善,故婴儿极少发生鼻衄,6~7岁后鼻出血才多见。
此外,小儿鼻泪管较短,开口部的瓣膜发育不全,在上呼吸道感染时易侵犯眼结膜,引起结膜炎症。
婴幼儿鼻窦发育未成熟,上颌窦及筛窦出生时虽已形成,但极小,2岁后才开始发育,至12岁才发育充分。
额窦在1岁以前尚未发育,2岁时开始出现。
蝶窦出生即存在,5~6岁时才增宽。
婴儿可患鼻窦炎,但以筛窦及上颌窦最易感染。
2.咽和咽鼓管小儿咽部相对狭小及垂直,鼻咽部富于集结的淋巴组织,其中包括鼻咽扁桃体和腭扁桃体,前者在4个月即发育,如增殖过大,称为增殖体肥大;后者在1岁末逐渐退化。
因此,扁桃体炎多发生在年长儿,而婴幼儿那么较少见到。
扁桃体具有一定防御及免疫功能,对其单纯肥大者不宜手术切除,但当细菌藏于腺窝深处,形成慢性感染病灶,长期不能控制,那么可手术摘除。
小儿咽后壁间隙组织疏松,有颗粒型的淋巴滤泡,1岁内最明显,以后逐渐萎缩,故婴儿期发生咽后壁脓肿最多。
婴幼儿咽鼓管较宽,短而直,呈水平位,故上呼吸道感染后容易并发中耳炎。
3.喉小儿喉部相对较长,喉腔狭窄,呈漏斗形,软骨柔软,声带及粘膜柔嫩,富于血管及淋巴组织,容易发生炎性肿胀,由于喉腔及声门都狭小,患喉炎时易发生梗阻而致吸气性呼吸困难。


第一章呼吸系统疾病病人的护理第一节呼吸系统的解剖生理一、呼吸系统的解剖结构呼吸系统由呼吸道、肺和胸膜组成(一)呼吸道呼吸道是气体进出肺的通道,以环状软骨为界分为上下呼吸道L上呼吸道:由鼻咽喉组成2.下呼吸道:由气管\支气管组成,右侧支气管较粗,短而陡直,临床上将直径小于2亳米的细支气管称为小气道,是呼吸系统疾患的常见部位(二)肺和胸膜:肺位于胸腔内纵隔的两侧,左右各一,是进行气体交换的场所.二、呼吸系统的生理功能(一)肺的呼吸功能具有肺通气与肺换气功能,肺是双重血液供应,即肺循环和支气管循环第四节肺炎病人的护理本节考点:肺炎病人护理,其中休克型肺炎的临床表现及护理措施为重点肺炎是由多种病原菌引起的肺实质或间质内的急性渗出性炎症。
细菌性肺炎是最常见的肺炎,也是最常见的感染性疾病之一。
一、按解剖位置分类(-)按解剖位置分类L大叶性肺炎炎症起于肺泡,通过肺泡间孔向其他肺泡蔓延,以致一个肺段或肺叶发生炎症(肺实变),故又称为肺泡性肺炎。
致病菌多为肺炎球菌。
2.小叶性肺炎病原体经支气管入侵播散引起细支气管,终末细支气管及肺泡的炎症,又称为支气管肺炎。
常继发于其他疾病,可由细菌、病毒及支原体引起。
3.间质性肺炎为肺间质的炎症。
(二)按病因学分类细菌性肺炎最为常见,其次为病毒、支原体、真菌、立克次体、衣原体均可引起肺炎,细菌性肺炎最常见的病原菌是肺炎球菌,其次为葡萄球菌、肺炎杆菌。
(≡)根据感染来源分类L社区获得性肺炎在医院外罹患的感染性肺实质炎症。
主要病原菌为肺炎链球菌、肺炎支原体、肺炎衣原体等。
2.医院获得性肺炎病人入院时不存在,也不处于感染潜伏期,而在入院48h后在医院内发生肺炎。
常见病原菌为革兰阴性杆菌,包括绿脓杆菌、肺炎杆菌、肠杆菌等。
二、肺炎链球菌肺炎的护理肺炎链球菌肺炎是由肺炎链球菌所引起的肺炎,典型病变呈大叶性分布。
临床表现以寒战、高热、咳嗽、及咳铁锈色痰为特点。
(一)病因及发病机制当全身抵抗力低下时,特别是上呼吸道感染后,使呼吸道防御功能受损而发病。




呼吸系统的解剖与生理呼吸系统是人体的重要器官之一,它负责将氧气输送到身体各个组织,同时将二氧化碳排出体外。
本文将从呼吸系统的解剖结构和生理功能两个方面进行论述,帮助读者更好地理解呼吸系统的工作原理。
一、解剖结构呼吸系统由上呼吸道和下呼吸道组成,具体包括鼻腔、喉咙、气管、支气管和肺部等器官。
1.鼻腔鼻腔是呼吸系统的入口,位于面部中部。
它通过鼻孔与外界相通,内部被细微的毛发和粘液覆盖,起到过滤、加湿和加热空气的作用。
2.喉咙喉咙位于颈部,是呼吸道和消化道的交叉点。
它包括会厌、声带和声门等结构,具有阻止食物进入气管的作用。
3.气管气管是连接喉咙和支气管的管道,位于胸腔中。
它由多个环状软骨组成,内壁有纤毛和粘液,可以将空气输送到支气管。
4.支气管和肺部支气管是气管的分支,分为左、右两根主支气管,进一步分为小支气管。
它们将空气输送到肺部,最后到达肺泡。
二、生理功能呼吸系统的生理功能主要包括呼吸和气体交换两个方面。
1.呼吸呼吸是指人体吸入氧气和排出二氧化碳的过程。
通常分为外呼吸和内呼吸两个阶段。
外呼吸是指气体在呼吸道中的运动,包括吸气和呼气。
内呼吸是指气体在组织器官之间的交换过程。
2.气体交换气体交换发生在肺泡中。
通过肺泡壁的毛细血管,在氧气和二氧化碳之间进行气体交换。
氧气通过血液进入体内,供给组织细胞进行呼吸作用,而二氧化碳则从组织细胞释放出来,经血液运输到肺泡,最后通过呼吸过程排出体外。
三、呼吸控制中枢呼吸系统的工作由中枢神经系统控制。
呼吸中枢位于延髓和脑干之间的呼吸中枢髓状核,它接受来自化学和神经输入的信息,调节呼吸节律和深度。
1.化学输入呼吸中枢对血液中氧气和二氧化碳浓度敏感。
当血液中氧气浓度下降或二氧化碳浓度升高时,呼吸中枢会通过神经信号调节呼吸频率和深度,使气体交换得以恢复平衡。
2.神经输入呼吸中枢还受到来自大脑皮质、呼吸肌肉和感觉器官的神经输入的影响。
情绪、疼痛和运动等因素,都可能通过神经调节呼吸节律和深度。
呼吸系统的解剖和生理学呼吸系统是人体中一个重要的系统,它负责将氧气输送到身体各组织和细胞,同时排出代谢产生的二氧化碳。
本文将探讨呼吸系统的解剖和生理学。
一、呼吸系统的解剖1. 鼻腔和喉咙呼吸过程始于鼻孔。
鼻腔内有细长的气道,被细毛和黏液覆盖以过滤空气中的微粒和灰尘。
空气通过鼻腔后进入到喉咙。
2. 喉(喉框)喉是一个由软骨组成的管状结构,位于声带之上。
它包含会厌、会厌骨和杓状软骨等组织,负责将空气引导进入气管。
3. 气管和支气管树气管是一条管状结构,连接喉与支气管树。
支气管树属于呼吸系统的下部,由主支气管、肺叶支气管和细支气管组成,最终分支至肺泡。
4. 肺和肺泡肺位于胸腔内,左右两侧各一,分为肺叶,其内又包含肺泡。
肺泡是呼吸系统的最小功能单位,通过毛细血管与呼吸红细胞接触,实现氧气和二氧化碳的交换。
二、呼吸系统的生理学1. 呼吸过程呼吸过程包括吸气和呼气。
吸气是通过肺部扩张,降低气压,使空气进入呼吸道。
呼气则是通过肺部收缩,增加气压,将二氧化碳排出体外。
2. 肺活量和换气肺活量是指一个人在最大努力下吸气和呼气的能力。
静息状态下的换气是指每分钟进入或排出肺部的气体量。
肺活量和换气量的变化会受到年龄、性别和体格等因素的影响。
3. 气体交换气体交换主要发生在肺泡和毛细血管之间。
氧气通过肺泡壁进入毛细血管,与呼吸红细胞中的血红蛋白结合,运输到身体各组织。
同时,二氧化碳从组织中通过血液进入到肺泡,随呼气排出体外。
4. 呼吸控制中枢呼吸控制中枢位于大脑干的呼吸中枢和延髓中枢。
它们通过感受体的信号和化学反应来控制呼吸频率和深度。
血液中的二氧化碳水平和酸碱平衡是呼吸中枢的重要调节因素。
5. 呼吸系统的免疫功能呼吸系统通过上皮细胞表面的黏液和纤毛系统来清除病原体和异物。
此外,肺泡中的免疫细胞如巨噬细胞和淋巴细胞也参与抵御入侵病原体。
总结:呼吸系统的解剖和生理学是我们理解人体的重要部分。
通过了解呼吸系统的结构和功能,我们可以更好地理解呼吸过程的机制和重要性。
呼吸系统疾病重点知识总结小儿呼吸系统疾病以急性呼吸道感染最常见。
第一节小儿呼吸系统解剖生理特点一、解剖特点呼吸系统以环状软骨下缘为界划分为上、下呼吸道。
上呼吸道包括鼻、鼻窦、咽、咽鼓管、会厌及喉;下呼吸道包括气管、支气管、毛细支气管、呼吸性毛细支气管、肺泡管及肺泡。
1.上呼吸道婴幼儿鼻腔狭窄,粘膜柔嫩,血管丰富,易于感染,后鼻腔易堵塞而发生呼吸与吮奶困难。
鼻窦粘膜与鼻腔粘膜相连接,鼻窦口相对大,急性鼻炎常导致鼻窦炎。
咽鼓管较宽、直、短,呈水平位,故鼻咽炎时易致中耳炎。
咽扁桃体6个月内已发育,腭扁桃体至1岁末逐渐增大,4~10岁发育达高峰,青春期逐渐退化,故扁桃体炎常见于年长儿。
小儿喉部呈漏斗形,喉腔较窄,声门裂相对狭窄,软骨柔软,粘膜柔嫩而富有血管及淋巴组织,故轻微炎症即可引起声嘶和呼吸困难。
2.下呼吸道婴幼儿的气管、支气管较狭窄,软骨柔软,缺乏弹力组织,粘膜血管丰富,纤毛运动较差,易因感染而充血、水肿,分泌物增加,导致呼吸道阻塞。
左支气管细长、位置弯斜,右支气管粗短,为气管直接延伸。
小儿肺的弹力纤维发育较差,血管丰富,间质发育旺盛,肺泡数量较少,造成肺的含血量丰富而含气量相对较少,故易于感染,易引起间质性炎症、肺气肿或肺不张等。
3.胸廓婴幼儿胸廓短、呈桶状;肋骨呈水平位,膈肌位置较高;呼吸肌不发达,呼吸时胸廓活动范围小,肺不能充分地扩张,通气和换气,易因缺氧和二氧化碳潴留而出现青紫。
小儿纵隔相对较大,纵隔周围组织松软,在胸腔积液或气胸时易致纵隔移位。
二、生理及免疫特点1.生理特点(1)呼吸频率与节律:年龄愈小,呼吸频率愈快。
婴儿易出现呼吸节律不齐,尤以早产儿、新生儿最为明显。
(2)呼吸型:婴幼儿呼吸肌发育不全,呈腹膈式呼吸。
随年龄增长,出现胸腹式呼吸。
(3)呼吸功能的特点①肺活量:小儿为50~70ml/kg。
安静时,年长儿仅用肺活量的12.5%来呼吸,而婴儿则需用30%左右。
②潮气量:年龄越小,潮气量越小。
呼吸系统疾病【考点】专业综合-儿科疾病-呼吸系统疾病;【概述】本章内容呼吸道感染、哮喘为重点,并应当结合成人的呼吸系统感染以及哮喘共同记忆,事半功倍;一、解剖生理特点1. 解剖特点(1)鼻:鼻腔相对短小,鼻道狭窄;易造成堵塞,导致呼吸困难或张口呼吸;(2)鼻窦:由于鼻窦黏膜与鼻腔黏膜相连续,鼻窦口相对大,故急性鼻炎常累及鼻窦,易发生鼻窦炎;(3)鼻泪管和咽鼓管:婴幼儿鼻泪管短,瓣膜发育不全,故鼻腔感染常易侵入结膜引起炎症;婴儿咽鼓管较宽,且直而短,呈水平位,故鼻咽炎时易致中耳炎;(4)咽部:咽部较狭窄且垂直;腭扁桃体1 岁末才逐渐增大,4~10 岁发育达高峰,14~15 岁时渐退化,故扁桃体炎常见于年长儿,婴儿则少见;严重的腺样体肥大是小儿阻塞性睡眠呼吸暂停综合征的重要原因;(5)喉:喉腔较窄,声门狭小,软骨柔软,轻微炎症即可引起声音嘶哑和吸气性呼吸困难;(6)气管、支气管:婴幼儿的气管、支气管较成人短且较狭窄,黏膜柔嫩,血管丰富,软骨柔软,因缺乏弹力组织而支撑作用差,因黏液腺分泌不足而气道较干燥,故婴幼儿容易发生呼吸道感染;(7)肺:肺泡数量较少且面积小、弹力纤维发育较差,血管丰富,间质发育旺盛,致肺含血量多而含气量少,易于感染;感染时易致黏液阻塞,引起间质炎症、肺气肿和肺不张等;(8)胸廓:婴幼儿胸廓较短,前后径相对较长,呈桶状;肋骨呈水平位,胸腔小而肺脏相对较大;呼吸肌发育差;因此在呼吸时,肺的扩张受到限制,故当肺部病变时,容易出现呼吸困难;2. 生理特点(1)呼吸频率与节律:①小儿呼吸频率快,年龄越小,频率越快;②新生儿40~44 次/分,~1 岁30 次/分,~3 岁24 次/分,3~7 岁22 次/分,~14 岁20 次/分,~18岁16~18 /分;(2)呼吸型:婴幼儿呈腹膈式呼吸;随年龄增长,逐渐转化为胸腹式呼吸;7岁以后以混合式呼吸为主;(3)呼吸功能特点:①肺活量:小儿肺活量约为50~70 ml/kg;婴幼儿呼吸功能储备量较小;小儿发生呼吸障碍时其代偿呼吸量最大不超过正常的2.5 倍,而成人可达10 倍,因此易发生呼吸衰竭;②潮气量:小儿潮气量约为6~10 ml/kg,年龄越小,潮气量越小;死腔/潮气量比值大于成人;③每分通气量和气体弥散量:前者按体表面积计算与成人相近;后者按单位肺容积计算与成人相近;④气道阻力:由于气道管径细小,小儿气道阻力大于成人,因此小儿发生喘息的机会较多;3. 呼吸道免疫特点:小儿呼吸道的非特异性和特异性免疫功能均较差,故易患呼吸道感染;(1)咳嗽反射及纤毛运动功能差,难以有效清除吸入的尘埃和异物颗粒;(2)肺泡吞噬细胞功能不足,婴幼儿辅助性T细胞功能暂时性低下,使分泌型IgA、IgG,esp.IgG2亚类含量低微;此外,乳铁蛋白、溶菌酶、干扰素及补体等的数量和活性不足;二、急性上呼吸道感染1. 病因(1)病毒:90%以上,主要有鼻病毒(RV)、呼吸道合胞病毒(RSV)、流感病毒、副流感病毒、腺病毒(ADV)、冠状病毒等;(2)细菌:病毒感染后可继发细菌感染,最常见为溶血性链球菌,其次为肺炎链球菌、流感嗜血杆菌等;(3)支原体:肺炎支原体不仅可引起肺炎,也可引起上呼吸道感染;(4)婴幼儿时期由于上呼吸道的解剖和免疫特点而易患本病;营养障碍性疾病,如维生素D缺乏性佝偻病、亚临床维生素A、锌或铁缺乏症等,或免疫缺陷病、被动吸烟、护理不当、气候改变和环境不良等因素,则易发生反复上呼吸道感染或使病程迁延;2. 临床表现(1)一般类型上感①局部症状:鼻塞、流涕、喷嚏、干咳、咽部不适和咽痛等,多于3~4 d内自然痊愈;②全身症状:1°发热、烦躁不安、头痛、全身不适、乏力等;2°可有食欲不振、呕吐、腹泻、腹痛等消化道症状;△注:腹痛多为脐周阵发性疼痛,无压痛,可能为肠痉挛所致;如腹痛持续存在,多为并发急性肠系膜淋巴结炎;③体征:体格检查可见咽部充血,扁桃体肿大;有时可见下颌和颈淋巴结肿大;肺部听诊一般正常;肠道病毒感染者可见不同形态的皮疹;△(2)两种特殊类型上感3. 诊断与鉴别诊断(1)诊断:依据临床表现诊断不难(2)鉴别诊断:流感、急性传染病早期、急性阑尾炎、过敏性鼻炎等4. 并发症(1)病变邻近组织蔓延:中耳炎、鼻窦炎、咽后壁脓肿、扁桃体周围脓肿等;(2)也可以引起风湿免疫性疾病;5. 治疗(1)一般治疗:注意休息、保持良好的周围环境、多饮水和补充大量维生素C等;(2)抗感染治疗:①抗病毒药物1°大多数上呼吸道感染由病毒引起,可试用利巴韦林;2°若为流感病毒感染,可用磷酸奥司他韦口服;3°合并结膜炎者,可用0.1%阿昔洛韦滴眼液滴眼;②抗生素:常选用青霉素类、头孢菌素类、复方新诺明及大环内酯类抗生素;咽拭子培养阳性结果有助于指导抗菌治疗;若证实为链球菌感染,或既往有风湿热、肾炎病史者,青霉素疗程应为10~14 日;(3)对症治疗:①高热可口服对乙酰氨基酚或布洛芬,亦可用冷敷、温湿敷或酒精浴降温;②发生高热惊厥者可予以镇静、止惊等处理;③咽痛可含服咽喉片;三、支气管哮喘1. 临床表现(1)咳嗽和喘息呈阵发性发作,以夜间和清晨为重;发作前可有流涕、打喷嚏和胸闷,发作时呼吸困难,呼气相延长伴有喘鸣声;严重病例呈端坐呼吸,恐惧不安,大汗淋漓,面色青灰;(2)体格检查可见桶状胸、三凹症,肺部满布哮鸣音,严重者气道广泛堵塞,哮鸣音反可消失,称“闭锁肺”,是哮喘最危险的体征;(3)肺部粗湿啰音时现时隐,在剧烈咳嗽后或体位变化时可消失;在发作间歇期可无任何症状和体征;(4)哮喘发作在合理应用常规缓解药物治疗后,仍有严重或进行性呼吸困难者,称为哮喘危重状态(哮喘持续状态);表现为哮喘急性发作,出现咳嗽、喘息、呼吸困难、大汗淋漓和烦躁不安,甚至表现出端坐呼吸、语言不连贯、严重发绀、意识障碍及心肺功能不全的征象;2. 诊断与鉴别诊断(1)儿童哮喘诊断标准☆:①反复发作的喘息、气促、胸闷或咳嗽,多与接触变应原、冷空气、物理或化学性刺激、病毒性上、下呼吸道感染、运动等有关;②发作时双肺可闻及散在或弥漫性以呼气相为主的哮鸣音,呼气相延长;③支气管舒张剂有显著疗效;④除外其他疾病所引起的喘息、气促、胸闷或咳嗽;⑤对于症状不典型的患儿,同时在肺部闻及哮鸣音者,可酌情采用以下任何1项支气管舒张试验协助诊断,若阳性可诊断为哮喘:1°速效β2受体激动剂雾化溶液或气雾剂吸入;2°以0.1%肾上腺素0.01 ml/kg皮下注射(最大不超过0.3 ml/次);在进行以上任何1种试验后的15~30 min内,如果喘息明显缓解,哮鸣音明显减少者为阳性;5岁以上患儿若有条件可在治疗前后测呼气峰流速(PEF)或第1秒用力呼气容积(FEV1),治疗后上升≥15%者为阳性;如果肺部未闻及哮鸣音,且FEV1>75%者,可做支气管激发试验,若阳性可诊断为哮喘;(2)咳嗽变异型哮喘标准★:①持续咳嗽>1 mon,常在夜间和(或)清晨发作,运动、遇冷空气或嗅到特殊气味后加重,痰少,临床上无感染征象,或经较长时间抗生素治疗无效;②支气管舒张剂诊断性治疗可使咳嗽发作缓解(基本诊断条件);③有个人或家族过敏史、家族哮喘病史,过敏原检测阳性可作辅助诊断;④排除其他原因引起的慢性咳嗽;(3)哮喘的分期与病情的评价:①急性发作期:患者出现以喘息为主的各种症状,其发作持续的时间和程度不尽相同;②慢性持续期:许多患者即使没有急性发作,但在相当长的时间内总是不同频度和(或)不同程度地出现症状(喘息、咳嗽和胸闷);③临床缓解期:经过治疗或未经治疗症状和体征消失,肺功能(FEV1或PEF)≥80%预计值,并维持4 周以上;(4)哮喘持续状态(哮喘危重状态):哮喘持续状态是指哮喘发作时,在合理应用常规缓解药物治疗后,仍有严重或进行性呼吸困难者,表现为哮喘急性发作,出现咳嗽、喘息、呼吸困难、大汗淋漓和烦躁不安,甚至表现为端坐呼吸,语言不连贯,严重发绀,意识障碍及心肺功能不全的征象;(5)鉴别诊断①以喘息为症状的哮喘:毛细支气管炎、肺结核、气道异物、先天性疾病;②咳嗽变异性哮喘:支气管炎、鼻窦炎、胃食管反流病、嗜酸性粒细胞支气管炎;3. 治疗与预防(1)哮喘的治疗目标:①有效控制急性发作症状,并维持最轻的症状,甚至无症状;②防止症状加重或反复;③尽可能将肺功能维持在正常或接近正常水平;④防止发生不可逆的气流受限;⑤保持正常活动(包括运动)能力;⑥避免药物的不良反应;⑦防止因哮喘死亡;(2)治疗原则:长期、持续、规范和个体化治疗;①急性发作期治疗重点为抗炎、平喘,以便快速缓解症状;②慢性缓解期应坚持长期抗炎,降低气道反应性,防止气道重塑,避免危险因素和自我保健;(3)治疗哮喘的药物包括缓解药物和控制药物;①缓解药物能快速缓解支气管收缩及其他伴随的急性症状,用于哮喘急性发作期,包括:1°吸入型速效β2受体激动剂;2°全身性糖皮质激素;3°抗胆碱能药物;4°口服短效β2受体激动剂;5°短效茶碱等;②控制药物是抑制气道炎症需长期使用的药物,用于哮喘慢性持续期,包括:1°吸入型糖皮质激素;2°白三烯调节剂;3°缓释茶碱;4°长效β2受体激动剂;5°肥大细胞膜稳定剂;6°全身性糖皮质激素等;(4)哮喘急性发作期治疗(5)哮喘慢性持续期治疗(6)哮喘持续状态的处理:①氧疗:所有危重哮喘患儿均存在低氧血症,需用密闭面罩或双鼻导管提供高浓度湿化氧气,初始吸氧浓度以40%为宜,流量4~5 L/min;②补液、纠正酸中毒:注意维持水、电解质平衡,纠正酸碱紊乱;③糖皮质激素:全身应用糖皮质激素作为儿童危重哮喘治疗的一线药物,应尽早使用;④支气管扩张剂的使用:可用:1°吸入型速效β2受体激动剂;2°氨茶碱静脉滴注;3°抗胆碱能药物;4°肾上腺素皮下注射;⑤镇静剂:可用水合氯醛灌肠,慎用或禁用其他镇静剂;⑥抗生素:酌情使用,儿童哮喘发作主要由病毒引发,抗生素不作为常规应用;⑦辅助机械通气指征:指征为:1°持续严重的呼吸困难;2°呼吸音减低或几乎听不到哮鸣音及呼吸音;3°因过度通气和呼吸肌疲劳而使胸廓运动受限;4°意识障碍、烦躁或抑制,甚至昏迷;5°吸氧状态下发绀进行性加重;6°PaO2≥65 mmHg;△注:1、β2 受体激动剂是临床上治疗哮喘应用最广泛的支气管舒张剂;2、糖皮质激素是目前治疗哮喘效果最好的药物;3、缓解哮喘急性发作的首选药物是吸入型速效β2 受体激动剂;4、严重哮喘发作的治疗首选全身性糖皮质激素静脉给药;5、哮喘持续状态的治疗首选全身性糖皮质激素静脉给药;6、哮喘长期控制的首选药物是吸入型糖皮质激素;7、控制哮喘急性发作,当β2 受体激动剂及茶碱类无效时,应改用全身性糖皮质激素静脉给药;(7)预防①避免危险因素:应避免接触过敏原,积极治疗和清除感染灶,去除各种诱发因素(吸烟、呼吸道感染和气候变化等);②特异性免疫治疗:应与抗炎平喘药物联合使用,坚持足够疗程;③哮喘的教育与管理:哮喘患儿的教育与管理是提高疗效、减少复发、提高患儿生活质量的重要措施;四、肺炎1. 肺炎分类(1)病理分类:大叶性肺炎、支气管肺炎和间质性肺炎;(2)病因分类①病毒性肺炎(呼吸道合胞病毒(RSV)占首位);②细菌性肺炎(肺炎链球菌、金黄色葡萄球菌);③支原体肺炎;④衣原体肺炎;⑤原虫性肺炎;⑥真菌性肺炎;⑦非感染病因引起的肺炎(如吸入性肺炎、坠积性肺炎、嗜酸性粒细胞性肺炎);(3)病程分类☆①急性肺炎:病程<1 个月;②迁延性肺炎:病程1~3 个月;③慢性肺炎:病程>3个月;(4)病情分类①轻症:除呼吸系统外,其他系统仅轻微受累,无全身中毒症状;②重症:除呼吸系统外,其他系统亦受累,出现其他系统表现,全身中毒症状明显,甚至危及生命;(5)临床表现典型与否分类①典型性肺炎:肺炎链球菌、金黄色葡萄球菌(金葡菌)、肺炎杆菌、流感嗜血杆菌、大肠杆菌等引起的肺炎;②非典型性肺炎(SARS):肺炎支原体、衣原体、军团菌、病毒性肺炎等;为新型冠状病毒引起,以肺间质病变为主,传染性强,病死率较高;儿童患者临床表现较成人轻,病死率亦较低;(6)发生肺炎的地区进行分类①社区获得性肺炎(CAP)指无明显免疫抑制的患儿在院外或住院48h内发生的肺炎;②院内获得性肺炎(HAP)指住院48小时后发生的肺炎;2. 临床表现:2 岁以下的婴幼儿多见,起病多数较急,发病前数日多先有上呼吸道感染,主要临床表现为发热、咳嗽、气促、肺部固定性的中、细湿啰音;(1)主要症状①发热:热型不定,多为不规则发热,亦可为弛张热或稽留热;②咳嗽:较频繁,在早期为刺激性干咳,极期咳嗽反而减轻,恢复期咳嗽有痰;③气促:多在发热、咳嗽后出现;④全身症状:精神不振、食欲减退、烦躁不安,轻度腹泻或呕吐;(2)体征①呼吸增快:40~80 次/分,并可见鼻翼扇动和三凹征;②发绀:口周、鼻唇沟和指趾端发绀,轻症病儿可无发绀;③肺部啰音:早期不明显,可有呼吸音粗糙、减低,以后可闻及较固定的中、细湿啰音,以背部两侧下方及脊柱两旁较多,于深吸气末更为明显;(3)重症肺炎的表现:重症肺炎由于严重的缺氧及毒血症,除呼吸系统改变外,可发生循环、神经和消化等系统功能障碍;①循环系统:可发生心肌炎、心力衰竭;肺炎合并心衰的表现★:1°呼吸突然加快>60 次/分;2°心率突然>180 次/分;3°突然极度烦躁不安,明显发绀,面色苍白或发灰,指(趾)甲微血管再充盈时间延长;以上三项不能用发热、肺炎本身和其他合并症解释者;4°心音低钝、奔马律,颈静脉怒张;5°肝脏迅速增大;6°尿少或无尿,眼睑或双下肢水肿;具备前5 项即可诊断为肺炎合并心力衰竭;②神经系统:可有中毒性脑病;1°烦躁、嗜睡,眼球上窜、凝视;2°球结膜水肿,前囟隆起;3°昏睡、昏迷、惊厥;4°瞳孔改变:对光反应迟钝或消失;5°呼吸节律不整,呼吸心跳解离(有心跳,无呼吸);6°有脑膜刺激征,CSF检查除压力↑外,其他均正常;在肺炎的基础上,除外高热惊厥、低血糖、低血钙及中枢神经系统感染(脑炎、脑膜炎),如有①~②项提示脑水肿,伴其他一项以上者可确诊;③消化系统:一般为食欲减退、呕吐和腹泻;④抗利尿激素异常分泌综合征(SIADH):1°血钠≤130 mmol/L,血渗透压<270 mmol/L;2°肾脏排钠增加,尿钠≥20 mmol/L;3°临床上无血容量不足,皮肤弹性正常;4°尿渗透克分子浓度高于血渗透克分子浓度;5°肾功能正常;6°肾上腺皮质功能正常;7°ADH升高;⑤DIC:可表现为血压下降,四肢凉,脉速而弱,皮肤、黏膜及胃肠道出血;3. 诊断与鉴别诊断(1)诊断①一般有发热、咳嗽、呼吸急促的症状;②肺部听到固定的中、细湿啰音或X线有肺炎的改变均可诊断;(2)鉴别诊断①急性支气管炎:全身状况好,以咳嗽为主要症状,肺部可闻及干湿啰音,多不固定,随咳嗽而改变;②支气管异物:有异物吸入史,突然出现呛咳,可有肺不张和肺气肿,可资鉴别;③支气管哮喘:主要表现为持续性咳嗽;患儿具有过敏体质,肺功能检查及激发和舒张试验有助于鉴别;④肺结核:一般有结核接触史,结核菌素试验阳性,X线示肺部有结核病灶可资鉴别;4. 并发症:脓胸、脓气胸、肺大疱等;5. 治疗(1)治疗原则:采用综合治疗,原则为控制炎症、改善通气功能、对症治疗、防止和治疗并发症;(2)一般治疗及护理:①室内空气要流通,温度18~20℃、湿度60%为宜;给予营养丰富的饮食;②经常变换体位,以减少肺部淤血,促进炎症吸收;注意隔离,以防交叉感染;③纠正酸中毒和电解质紊乱,以输液速度输入适量液体;(3)抗感染治疗①抗生素治疗:明确为细菌感染或病毒感染继发细菌感染者应使用抗生素;1°原则:根据病原菌选用敏感药物、较高的浓度、早期、联合用药、足量、足疗程;2°根据不同病原选择药物:3°用药时间:a)一般应持续至体温正常后5~7 天,症状、体征消失后3 天停药;b)支原体肺炎至少使用抗菌药物2~3 周;c)葡萄球菌肺炎在体温正常后2~3 周可停药,一般总疗程≥6 周;②抗病毒治疗:1°利巴韦林:可滴鼻、雾化吸入、肌注和静脉点滴;2°α-干扰素:5~7 天为一疗程,亦可雾化吸入;(4)对症治疗:①氧疗:有缺氧表现,如烦躁、口周发绀时需吸氧,多用鼻前庭导管给氧,经湿化的氧气的流量为0.5~1 L/min,氧浓度不超过40%;②气道管理:1°清除鼻痂、鼻腔分泌物和吸痰;2°雾化吸入;3°气管插管;4°机械通气;③腹胀的治疗:低钾血症者,应补充钾盐;中毒性肠麻痹时,应禁食和胃肠减压;④其他:高热患儿可用物理降温、口服对乙酰胺基酚或布洛芬等;若伴烦躁不安可给予氯丙嗪、异丙嗪肌注;(5)糖皮质激素:①糖皮质激素可减少炎症渗出,解除支气管痉挛,改善血管通透性和微循环,降低颅内压;②使用指征为:1°严重憋喘或呼吸衰竭;2°全身中毒症状明显;3°合并感染中毒性休克;4°出现脑水肿;(6)并发症及并存症的治疗:①肺炎合并心力衰竭的治疗:吸氧、镇静、利尿、强心、血管活性药物;②肺炎合并中毒性脑病的治疗:脱水疗法(甘露醇)、改善通气(人工辅助通气)、扩血管(酚妥拉明)、止痉(地西泮)、糖皮质激素(地塞米松)、促进脑细胞恢复(ATP、胞磷胆碱);③SIADH的治疗:原则为限制水入量,补充高渗盐水;④脓胸和脓气胸:应及时进行穿刺引流,若脓液黏稠,经反复穿刺抽脓不畅或发生张力性气胸时,宜考虑胸腔闭式引流;⑤对并存佝偻病、贫血、营养不良者,应给予相应治疗;(7)生物制剂:血浆和静脉注射用丙种球蛋白(IVIG)含有特异性抗体,如RSV-IgG抗体,可用于重症患儿;6. 几种不同病原体所致肺炎的特点(1)病毒性肺炎(2)细菌性肺炎(3)其他微生物所致肺炎。
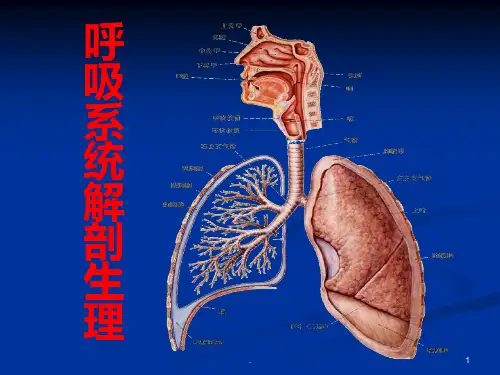
呼吸系统应用解剖和生理北京协和医院呼吸科陆慰萱”呼吸系统临床解剖和生理功能PA呼吸系统由鼻、咽.喉、气道和肺组成。
主要功能是呼吸,即吸入。
2和呼出CO?,使人体能在自然环境中生存。
A呼吸道以环状软骨为界分为上、下呼吸道。
A上呼吸道由鼻、鼻窦、咽、喉组成,除输送气体夕卜,还有加温、湿化和过滤空气的作用。
A传道气道(conducting a i rway ):鼻、咽、气管、支气管、段支气管、细支气管、终末细支气管。
》呼吸区(respiratory zones ):呼吸性细支气管、肺泡管、肺泡囊。
“鼻腔:容积约20ml,三个鼻甲表面积达160cm 2, 形状不规则,黏膜下丰富的毛细血管和黏液分泌, 起加温、湿化和过滤功能。
达咽部气体相对湿度 80%以上。
其内气体形成湍流,使异物沉落,大 于15um 颗粒可被清除。
»咽:是气体进入下呼吸道门户,也是食物必经之 路。
正常咽功能可保证食物及口腔分泌物不流入 呼吸道。
气管切开患者吞咽功能障碍,咽部分泌 物易流入气管内,成为院内获得性肺炎的重要原 因。
»气管插管、气管切开、应用呼吸机患者由于丧失 上述功能,极易肺部感染。
其总面积比上一级至少妃20%左右。
从气管到末 梢,通常分为23级。
按功能分: / 传道气道(0〜16级)和呼吸区(17〜23级)/胸外气道和中心气道(胸内气道和肺外部分主支气管,其组织硬韧,有软骨支撑,管径 受呼吸影响小) / 大气道和小气道(吸气状态下管径小于2血者, 包括部分小支气管和细支气管)。
»占解剖死腔的50%,呼吸道阻力的45%。
自气管向下逐渐分支,通常一分为二,每分一支,支化管分支示意功能:传导气体,对吸入气体进一步加酝化净化。
组织结构:“砧膜:假复层纤毛柱状上皮,含杯状细胞,可分泌黏液;细支气管为单层立方上皮,杯状细胞减少;终末细支气管,杯状细胞和纤毛均消失。
"软骨:“C"字形状,越往下越不完全,到细支气管则消失。
"平滑肌:随支气管分支、软骨减少过程中,平滑肌逐渐增多,至细支气管平滑肌最多。
功能是通过口径改变调节气量。
/支气管腺体:位于支气管黏膜下层,中等大小支气管中最多,分泌酸性及中性多糖、白蛋白及抗体,可直接分泌,也可由迷走反射诱发."粘液毯:內层为稀薄的溶胶,外层为粘稠的凝胶,在纤毛波浪状运动下(以1000-1500次/分),粘液以6-18mm的速度向喉头推进,干燥或黏液分泌过量使纤毛运动消失。
气管:位置至丁5、6之间,全长10〜12cm,前后径l・5~2・0cm,左右径2. 0-2. 5cm,分叉位于T5上部,胸骨角或稍下,气管插管时应注意以上参数。
气管软骨环14〜16个,气管切开一般在2〜4软骨环进行。
主支气管:右主支气管短而宽,偏斜较小,气管插管或异物易进入;左主支气管与轴线偏斜较大,但较细而长,引流效果差而易发生支气管扩张。
歹電管及各级支化警的结构特点»随支气管分支,软骨环减少,平滑肌增多,胸内压对支气管内径影响增加,尤其肺气肿患者, 当胸内压大于50cmH20时支气管可被压闭。
A—个细支气管分成18个一级终末细支气管,总截面积大增,气管截面积5cm2,至呼吸道末端达1000cm2,面积增加200倍之多。
>小气道为内径小于或等于2mm的支气管,仅占呼吸道阻力的1/10,横截面积大,使气流流速变慢,均匀进入肺泡;管腔窄.壁薄、无软骨支撑,易发生黏液阻塞、炎症。
DPB和支气管扩张易影响此部分而导致低氧血症。
»呼吸性细支气管(17-19级):由细支气管向肺泡过渡阶段,上皮由立方转为扁平,整个表面均有气体交换功能。
最后一级呼吸细支气管可达数十万,总截面积大增,气流速度下降,气体运输主要靠弥散作用进行。
»肺泡管(20-22级):一个呼吸性细支气管至少有40个肺泡管和囊,每个肺泡管约有20个肺泡,成人肺泡直径约300um o»肺泡就(23级):最后一级分支,为盲端。
结构和功施:/全肺约3亿个肺泡,总面积70m2,有扩张性和弹性。
/肺泡-毛细血管膜:厚度lum,通透性大,肺水肿、肺炎时因液体量增多,厚度增大,气体交换减少。
毛细血管内皮的胞浆突起间存在裂隙,血容量增多、毛细血管流袜静脉压增高时, 裂隙可以扩张,液体外渗增加。
月审泡上皮阳胞浆突起间的裂隙远较前者小,可有效防止间质肉液体进入肺泡。
丁通气血流比率:4L/5L=0・8o结构和功能:/气体的弥散量与该气体的弥散系数.弥散面积、气体在不同介质中的分压差成正比,与气体交换膜的厚度成反比氧气分压差为60mmHg,二氧化碳为5mmHg,而二氧化碳的弥散速度较氧气快20 倍,故二氧化碳较氧气更易于排出体外。
/肺泡隔有孔氏小孔,直径10~15um°肺气肿时小孔扩大,隔组织破坏,融合成少数大肺泡,但肺泡膜面积大大减少,换气功能下降.细支气管与邻近细支气管所属肺泡之间的通气侧支称Lambert通路。
病理情况下,细支气管之间可能形成侧支通路,称为Martin通路。
肺泡•厂一—■肺泡细胞:/ I型肺泡细胞:扁平,覆盖96%肺泡面积,与血管内皮融合。
“ II型肺泡细胞:分泌细胞,与表面活性物质生成有关。
/毛细血管内皮细胞:除气体交换外尚有代谢功能。
/巨噬细胞:吞噬功能,可生成、释放多种细胞因子,在肺部疾病发病过程中起重篓作用。
/肥大细胞:分泌多种代谢活性物质。
肺的双鱼血液供应-二肺环:由肺动脉主干及其分支、毛细血管和肺静脉组成/具有高容量、低阻力、低压力的特点。
肺动脉压和肺血管阻力仅为周身循环的1/7-1/10./可过滤和清除血中栓寒性物质、灭活血液中某些化学物质。
支化管倨环:包括支气管动脉和静脉,是肺、气道和胸膜等的营养血管. 丿支气管动脉起自胸主动脉或肋间、锁骨下或乳内动脉,与支气管伴行至呼吸性细支气管水平,形成毛细血管网。
/支气管动脉的血液部分经支气管静脉注入体循环的静脉而入右心房,另一部分由肺静脉入左心房,产生正常的解剖性右至左分洗./肺循环与支气管循环常有潜在的交通支,能时相调节或相互补偿,使两者的血流量保持平衡。
l管床阻藝程度与其病理生理关系RV failuremPAP40 TerrmPAP>20 Torr* PaO?no alterations< 1313 ・ 25 25 - 3050> 75Vascular bed obstruction(percentage)厂肺淋巴管:可分浅深两组.广浅淋巴管:位于脏层胸膜深面,收纳肺周围部的淋巴,流向肺门淋巴结。
r深淋巴管:起于肺小叶间结缔组织和小支气管壁的淋巴毛细管网,收纳肺深部淋巴再向肺门汇集成一些大的淋巴管入肺门淋巴结。
旷右肺和左肺大部分淋巴通过右淋巴导管,左肺部分淋巴通过胸导管到达锁骨下和颈内静脉交叉点进入全身静脉系统。
气管旁淋巴结的淋巴引流可达锁骨上編巴结。
厂肺内淋巴组织对肺泡壁颗粒的清除、感染的播散和肿瘤的转移有重要临床意义。
支气管及肺接受内脏运动和内脏感觉神经支配内脏运动神经>包括胸2 ~ 6交感神经节的纤维和迷走神经,主要调节气管、支>气管与血管平滑肌收缩及腺体分泌;>交感神经兴奋能使支气管扩张、血管收缩和抑制腺体分泌。
>迷走神经兴奋使支气管收缩、血管扩张和增加腺体分泌。
內脏感觉神经»分布于气管、支气管粘膜上皮、血管外膜以及脏层胸膜,接受>这些部位的感觉性冲动。
>肺牵张感受器可通过迷走神经传入纤维向中枢传导神经冲动,>控制呼吸运动。
胸膜为单层间皮细胞覆盖在结缔组织上的结构°胸牍血供:>脏层胸膜血供来自肺动脉»壁层胸膜可分为肋、纵隔和横膈部分。
肋胸膜的血供>来自肋间动脉,纵隔胸膜的血供来自心包-膈动脉,>膈肌部分胸膜也接受肋间动脉、上隔动脉和膈肌动脉的血液。
脚牍神经分布:壁层胸膜有感觉神经末梢分布,脏层胸膜无痛觉神经分布,因此胸部疼痛由壁层胸膜发生病变或受刺激引起C胯横虺:正常情况下为潜在的腔隙,含有微量液体,呼城系统的主要功空皂<呼吸功能:r防御功矣皂:厂1、物理防御:鼻腔过滤;粘液毯;上皮屏障;喷嚏、咳嗽;a】-抗胰蛋白酶。
厂2、吞噬细胞防御:颗粒;微生物;递呈抗原至淋巴细胞。
旷3、免疫防御:淋巴组织;IgA等。
r肺的非月市段命名"左肺 r 尖段s 】 上叶彳后段s?I 前段S3 中叶J 外侧段S41内侧段s’&S2S3段 段段段舌 尖后前上 灾后段S] 2 尖(上)段S6 内侧(心)棗段S? 下叶Y 前底段9 外侧底段S9 「尖(上)段S6内侧底段S? 下叶]前底段S& 外侧底段S9 J 后底段S10 }内前底段S 八8肺叶(右),•肺叶(左)■ <乡肺段(右上叶)Apical st^mont of the right Posterior segment of the right Anterior segment uf the ritfht upper lobe 侶1)・upper lobe (82). upper lobe (S3).肺段l^atenil segment of the rightniidclle lobe (S4.LMedial segment of the ri^htmiddle lobeMedial baxilar negment of the right Anlarior luMilsir MvmriU uf the lower loh・・ lH7) right lower lobe 88).Iqtcrui bdTlar Yjpsxmt of tig right lowor I O I M? <S9). Posdcrioi* busiiur ”qnwnC of <hc I IK M lower lolx :S10.肺段(左上叶)Su|M*rior lin|*uliir segment <>f the Inferior linguhar 9C£mcnt of Che left tipper lob<? (S4). 3fl tipper I O I M* (SSI.肺段(左下叶)bMMilHr ・etfmenl oTlhv r<M»t<-riw Im^ihu wvcinvnl of (hr left lower lobv (S9>. lower lol>e (S10>.肺段(CT)肺段/CT)腑段(CT)=f (CT) K肺段.(CT)肺段纵1W (CQ三viiniluwCC RaOniinafi( Ar«4ir1 Rigl C<-L-<<wmc« <. arobd Lett $< R-$ubkbvwn Xricn Ri^f l.fttB 1 ««i. nit 4 9^4».・・3.C«fi i rw a. r can• •«D・E11 *・・朋,ACM K w n •力■u Mi JI ts. "■M Aru D・・N.CHB fr•・ xsau・4・・•!<U. 9M ■u.««>(•»・・・» nxii0・・f FOB BS-2如鬲(CT)s・rfY・・l・・・,!••・M:X WNft 4 IM> ・FFM■ ta»5 1. w■ “r• AzMIb*H Ml:ii・anvtt0. CA«W*・•n. B4・■・■ ■・▼If WXMff W« CT t(«纵l鬲(CT)纵隔(CT )4尸7如(CT 尸■ i-n(.X? BVw 1 WWft "Mt»・•《♦ tKf a it”・”・ •仆・ • *xt*i«• •・«£<B .iffBt ■ m “•aa eatoa yB ••■■ ■ w■•虫■wrM:yDt«A«l)^cw>dM|rArYta L^LB'L^Lrft L^pprr lx>br Broach vs PAd^left r«1m«Mfr Arter> ArWy VvM .WA» \«mdiA ( Aorv ^VC«*»ap^iior \»R 3 C AVI PA«R-JlifJ»l Pvlrson^ry Ader^ MH-R-Ri|(hl Mj n Slrm BiorxlHK 人八・A 巧RgI M« • Al«2・H:■” i v * im ?・u ; ■ fwn • <・• «i> •»!<• MH «1 1CM R «B H»W l> HABd\Wv<纵隔©)"=f 纵隔(CT)I 、《«•■・ 4> "•••» HTIW i> KF ” ■ 2・S ■“ 0*1 ait)・・■» >«•■・ MM ・ »IOM c. fiM "・ a •?<气・SLW7 A«ul*mrd*JMinjl ・i ・410・ /Vcial-mediAstitud windowIhver \ LA-UB Atrwm> ■ LV.Lcfl Vestnde 1 RK4“.1 ••「厂・ l^SKT 亠 Ihver=IlMxwic wwt>r»ft )irsindr ・・・3< l k-vcrndiimm<1nicuUr Septum厂肺通气旷肺扌奂代呼吸的调控尸胸廓的机械运动—由胸椎、胸骨、肋骨、肋间肌、膈肌组成,在神经支配下随意有规律进行呼吸运动.肋间肌:外肌收缩肋骨上举,内肌收缩肋骨下垂。