桥小脑角区病变
- 格式:ppt
- 大小:21.42 MB
- 文档页数:97



病史:患者,女,45岁,因1年前无明显诱因出现左耳听力下降,较右耳听力差,3天前突发头痛、恶心、呕吐入院。
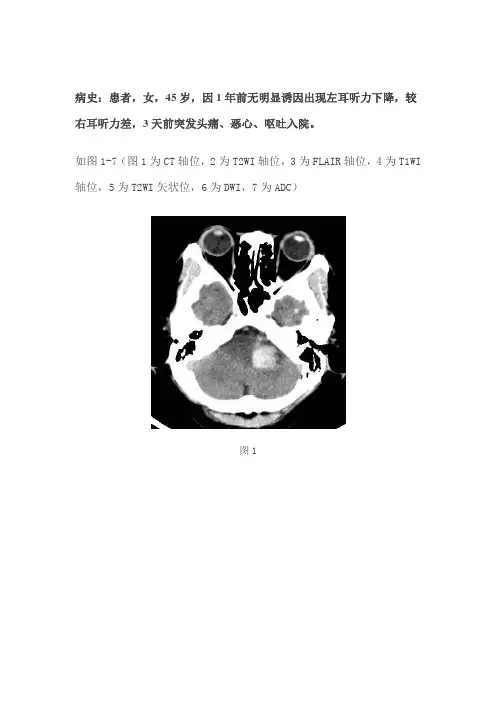
如图1-7(图1为CT轴位,2为T2WI轴位,3为FLAIR轴位,4为T1WI 轴位,5为T2WI矢状位,6为DWI,7为ADC)图1图2图3图4图5图6图7基础解剖影像:图8图9图8-9为所示病例同层面轴位及矢状位正常T2WI图片,黄色箭头所示为正常耳蜗长T2信号,棕色箭头所示为正常听神经稍长T2信号,MRI 图像中骨质因不含自由水呈低信号,无法显示内听道骨质结构,蓝色箭头所示为桥小脑角池长T2信号,其内无异常信号影,其内线形低信号为听神经及小血管流空信号影。
图1图1所示为桥小脑角区CT轴位,可见左侧桥小脑角区混杂密度影(黄色箭头),以高密度为主,边缘见少许水肿低密度影(蓝色箭头)。
图2图3图4图5图6图7图2-7所示见左侧桥小脑角区内听道增宽(棕色箭头),可见团块样混杂信号影(黄色箭头)与之相通,等T1等T2信号为主,FLAIR呈等及高信号(绿色箭头);边缘见短T1、稍长T2及长T2信号条状信号影,FLAIR呈高信号,DWI高信号及ADC稍高信号(白色箭头);周围见少许长T1长T2信号,FLAIR呈高信号(蓝色箭头)。
影像描述:左侧桥小脑角区见类圆形混杂信号占位,与左侧增粗听神经相连续,等T1等T2信号为主,FLAIR呈等及高信号;边缘见短T1、稍长T2及长T2信号条状信号影,FLAIR呈高信号,DWI高信号及ADC 稍高信号;周围见少许长T1长T2信号,FLAIR呈高信号。
影像诊断:左侧桥小脑角区占位病变,考虑听神经瘤合并出血。
短T1信号病:T1WI呈高信号,需要考虑亚急性出血、脂肪、黑色素、高蛋白物质、钙化、矿物质。
主要鉴别点如下:黑色素具有特征性T1WI高信号,T2WI低信号,本例不符;脂肪压脂信号明显减低,本例不符;高蛋白物质DWI弥散明显受限,一般呈囊性存在,本例不符;钙化、矿物质T1高信号沉积,多有特定部位如基底节等,本例不符;亚急性出血分为早期和晚期,T1WI高信号,T2WI分别为低信号和高信号,本例部分信号符合,白色箭头考虑亚急性出血。







桥小脑角区占位性病变诊断与鉴别颈静脉球又称鼓室体,是一种化学感受器,位于颈静脉外膜内的卵圆形小体,长约0.5cm,宽约0.25mm。
结构与颈动脉体结构相似。
颈静脉球瘤是一种化学感受器瘤。
是中耳常见的肿瘤。
,颈内静脉起自颅底颈静脉孔的后部,与乙状窦相续。
起点有颈静脉上球,位于鼓室底后部下方。
末端膨大形成颈静脉下球。
鼓室的下壁既颈静脉壁,分隔鼓室与颈静脉起始部的薄层骨板。
位于颈静脉窝的称颈静脉球瘤,位于鼓室者称之鼓室球瘤,其中颈静脉球瘤最常见。
解剖复习:解剖复习:解剖复习:解剖复习:临床常见的症状有:搏动性耳鸣与听力障碍CT平扫,颈静脉孔扩大且不规则,假如仅有扩大,无不规则,注意常人可有双侧颈静脉孔不对称。
肿瘤ct平扫呈等密度或者稍高密度,均匀显著强化。
由于颈静脉球瘤具有丰富的血管结构,高流速的血管故MRI有一定的特征。
流空低信号,慢血流表现高信号斑点。
加肿瘤实质信号,表现为胡椒盐征。
T1WI,等低混杂信号,T2WI高低混杂信号。
增强扫描强化显著。
晚期肿瘤沿着颈静脉孔入颅内,达桥小脑角区,与其他的肿瘤鉴别的关键是1、颈静脉孔扩大2、颈静脉孔周围骨质破坏3、肿瘤特征的胡椒盐征。
颈静脉球体瘤Fisch 分型法分型范围A型肿瘤局限于中耳腔(鼓室球体瘤)B型肿瘤局限于鼓室乳突区域,无迷路下骨破坏C型肿瘤侵犯迷路下,扩展到岩尖部D 1型肿瘤侵入颅内,直径小于2cmD2 型肿瘤侵入颅内,直径大于2cm颈静脉球体瘤Glasscock-Jackson分型法分型范围I型肿瘤局限于鼓岬表面II型肿瘤完全充满中耳腔III型肿瘤充满中耳腔,扩展至乳突IV型肿瘤充满中耳腔,扩展至乳突或者穿透鼓膜至外耳道,或者向前进展累及颈内动脉1型肿瘤小,限于颈静脉球、中耳与乳突2型肿瘤侵犯至内听道下方,,可有颅内侵犯3型肿瘤侵犯岩尖部,可有颅内侵犯4型肿瘤超出岩尖至斜坡或者颞下窝,可有颅内侵犯诊断要点:1、乳突区与、或者颈静脉孔区软组织结节或者肿块,等低密度2、局部骨质破坏3、肿瘤侵入颅后窝可延伸到桥小脑角池4、病灶明显强化病例图片鉴别诊断:1、软骨肉瘤:可致颈静脉孔扩大与不规则破坏,但是肿瘤内有大量斑片状钙化,肿瘤强化不明显。
桥小脑角区实性占位病变—髓母细胞瘤病史:患者,女,38岁,因头痛恶心入院。
图1-T2WI图2-FLAIR图3-T1WI轴位图4-T1WI轴位增强图5-T1WI冠状位增强图6-T1WI矢状位增强图7-T2WI矢状位图8-DWI图9-ADC 基本解剖影像:图10-normal图10为所示病例同层面轴位正常T2WI图片,黄色箭头所示为正常耳蜗长T2信号,棕色箭头所示为正常听神经稍长T2信号,MRI图像中骨质因不含自由水呈低信号,无法显示内听道骨质结构,蓝色箭头所示为桥小脑角池长T2信号,其内无异常信号影,其内线形低信号为听神经及小血管流空信号影。
图1-T2WI图2-FLAIR图4-T1WI轴位增强T2WI、FLAIR、T1WI增强:蓝色箭头所示左侧内听道未见增宽,左侧听神经走行、形态正常。
白色箭头所示病灶形态不规则,似呈宽基底,与小脑半球及桥小脑角区之间见脑脊液信号,桥脑左侧、第四脑室、左侧小脑半球组织受压推移,边缘可见水肿信号;病灶增强中等强化,其内信号不均匀,可见小片状低强化。
黄色箭头可见与病灶强化相同条形异常信号与小脑蚓部关系密切。
影像描述:双侧内听道未见增宽,双侧听神经走行、形态正常。
左侧桥小脑角区见不规则形实性占位,边界清晰,呈稍长T1信号稍长T2信号,FLAIR未见信号减低。
增强中等强化,其内见小片状低强化影。
DWI呈稍高信号,ADC稍低信号。
临近左侧小脑半球、第四脑室受压变形。
周围见片状水肿信号。
影像诊断:左侧桥小脑角区实性占位病变,考虑脑膜瘤。
分析思路:本例为误诊病例,重点探讨面对典型病例不典型部位的诊断方法。
临床中经常看到典型病例不典型表现及不典型部位,那么面对此类病例,如何拓展思维提高诊断正确率是需要思考的问题。
本例分析思路如下:1.临床病史,未提示左耳听力改变,听神经瘤概率减低。
2.年龄:本例为青年女性,髓母细胞瘤概率减低,脑膜瘤、听神经瘤、室管膜瘤可能。
3.部位:病灶位于桥小脑角区,内听道未见增宽,听神经走行、形态未见异常,可以除外听神经瘤。