电化学发光检测项目和临床应用
- 格式:doc
- 大小:238.00 KB
- 文档页数:19

化学发光检验仪器的技术特点及临床应用化学发光检验是一种高灵敏度的检测方法,该方法利用光化学反应模拟生物人体内某些生化反应产生的化学发光信息,通过测定发光强度反映样品中目标分子的含量。
化学发光检验仪器是一种专门用于化学发光检测的设备,广泛应用于临床、生物技术等领域。
本文将介绍化学发光检验仪器的技术特点及其在临床应用中的优势。
高灵敏度:化学发光检验具有高灵敏度的特点,可以达到10-18mol/L的检测灵敏度,特别适用于检测低浓度的生物分子,如微量蛋白、激素等。
快速性:化学发光检验可以在短时间内完成检测,通常只需要几分钟到十几分钟的时间,远远快于传统方法的检测速度。
无需检测区间:与传统的免疫学检测方法相比较,化学发光检测不需要任何溶液或试剂在检测区间反应,因此不受试剂浓度和反应时间限制。
高度特异性:化学发光检测用于分析分子可达到非常高的特异性,因为化学发光反应产生的是光信号,不会受到其他信号干扰。
这使得化学发光检测成为非常优秀的生物分析方法。
临床应用化学发光检测在临床应用广泛,例如:肝功能的检测:丙氨酸氨基转移酶(ALT)和天门冬氨酸氨基转移酶(AST)是衡量肝功能的重要因素,高ALT和AST值往往会提示肝脏损伤,而化学发光技术可以快速地测定血清中ALT和AST含量。
肿瘤标志物的检测:组织胺酸脱羧酶(TPH)和前列腺特异性抗原(PSA)是常用于指标诊断肿瘤的标志物,化学发光检测可以通过检测TPH和PSA的含量,快速诊断肿瘤患者。
感染性疾病的检测:例如乙型肝炎、人类免疫缺陷病毒(HIV)等,化学发光检测可以通过检测患者血样中病毒特异性抗体或病毒核酸,诊断患者是否感染。
总之,化学发光检验仪器以其高灵敏度、快速性、特异性和无需检测区间等特点,在临床应用中获得了广泛的应用。
随着科技的不断进步,化学发光技术将更加成熟,其进一步发展推动医学诊断水平的提高。
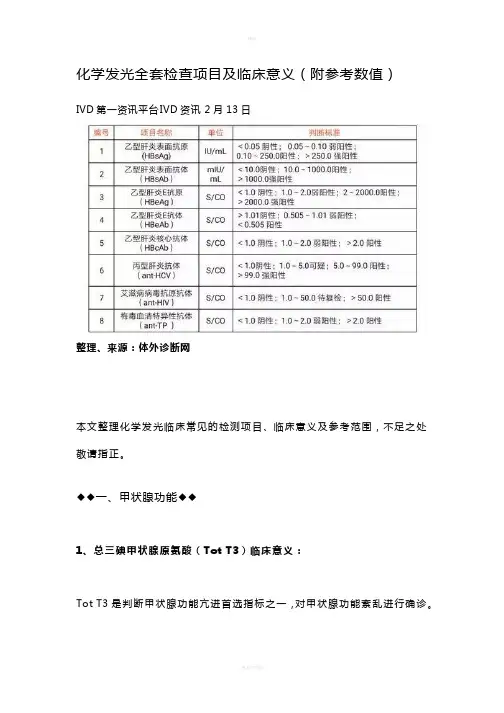
化学发光全套检查项目及临床意义(附参考数值)IVD第一资讯平台IVD资讯2月13日整理、来源:体外诊断网本文整理化学发光临床常见的检测项目、临床意义及参考范围,不足之处敬请指正。
◆◆一、甲状腺功能◆◆1、总三碘甲状腺原氨酸(Tot T3)临床意义:Tot T3是判断甲状腺功能亢进首选指标之一,对甲状腺功能紊乱进行确诊。
增高:Grave 病,大多数是由于甲状腺机能亢进引起(特发性T3型甲亢、新生儿一过性甲亢、亚急性甲状腺炎、TBG、白蛋白增高时、地方性缺碘甲状腺肿、服用外源性T3等)。
降低:原发性甲状腺机能减低(如呆小症、Hashimoto 甲状腺炎、先天性甲状腺形成异常、新生儿甲状腺机能减退症、特发性粘液性水肿等);继发性甲状腺机能减低(如垂体功能低下、TSH单独缺乏症等);下丘脑功能障碍、重症消耗性疾病;先天性TBG减少症;65岁以上。
参考范围 1.34~2.73 nmol/L (0.87–1.78 ng/mL)2、总甲状腺素(Tot T4 )临床意义:增高:甲亢;妊娠、新生儿;服用雌激素和避孕药;高TBG血症;急性肝炎;服用碘时;亚急性甲状腺炎;TSH分泌性肿瘤;甲状腺激素过度使用。
降低:甲减;TSH不应症;甲状腺形成异常;母体抗甲状腺制剂的应用;TBG低下症;某些严重肝病、禁食、高热病、肾病综合症。
参考范围78.38~157.4 nmol/L (6.09~12.23 ug/dL)3、游离三碘甲状腺原氨酸(FT3)临床意义:甲亢增高,甲减降低,与病理生理相一致,不受TBG等的影响,故可诊断妊娠性甲亢,并是诊断甲亢的最佳指标。
参考范围 3.8~6.0 pmol/L (2.5~3.9 pg/mL)4、游离甲状腺素(FRT4)临床意义:甲亢、T4中毒症、恶性肿瘤等增高,甲减降低,与病理生理相一致,不受TBG等影响,是诊断甲减的最佳指标。
参考范围7.86~14.41 pmol/L (0.61~1.12 pg/mL)5、促甲状腺素(超敏)(hTSH)临床意义:评估甲状腺的状态,确定亚临床的或潜在性的甲状腺功能减退或甲状腺功能亢进,是筛选亚临床甲状腺功能异常最灵敏的诊断指标,也是产前诊断先天性甲低的最佳指标,并可对原发性甲状腺功能衰退的治疗进行疗效考核并指导用药。



电化学发光的原理及应用1. 导言电化学发光(Electrochemiluminescence,ECL)是一种在电化学反应过程中产生光辐射的现象。
它在许多领域有着广泛的应用,包括生物传感、荧光探针、分析化学等。
本文将介绍电化学发光的原理和一些常见的应用领域。
2. 原理电化学发光的原理可以归结为电化学反应和发光反应的耦合。
通过在电极上施加电势,引发电化学反应,在此反应过程中产生出激发态的物种。
这些激发态的物种发生能量转移,通过放出光量子产生发光现象。
电化学发光主要分为两种类型:2.1 化学发光型电化学发光化学发光型电化学发光是通过在电化学反应过程中产生的激发态物种发生化学发光反应而产生的。
这种类型的电化学发光通常需要较多的化学试剂和较长的反应时间。
2.2 电致发光型电化学发光电致发光型电化学发光是通过在电化学反应过程中产生的激发态物种发生能量转移并发光的过程。
与化学发光型电化学发光不同,电致发光型电化学发光无需化学发光试剂,且反应时间较短。
3. 应用领域电化学发光具有许多独特的性质,使其在多个领域中得到广泛应用。
以下是一些常见的应用领域:3.1 生物传感电化学发光在生物传感领域具有重要的应用意义。
它可以用于检测和定量分析生物标志物,如蛋白质、核酸、细胞等。
通过与生物分子的特异性识别和结合,可以实现高灵敏度和高选择性的生物传感。
3.2 荧光探针电化学发光可用于制备荧光探针。
通过改变探针的结构和组成,可以实现不同目标物的高灵敏度检测。
电化学发光荧光探针具有较高的稳定性和灵敏度,并且可以通过调控电位来实现信号的调节。
3.3 分析化学电化学发光在分析化学中的应用也日益广泛。
它可以用于检测和分析各种物质,实现快速、高灵敏度的分析。
与传统的分析方法相比,电化学发光具有操作简便、灵敏度高、检测范围广等优势。
3.4 环境监测在环境监测领域,电化学发光可用于检测和定量分析各种环境污染物。
它可以实现对微量有机物、重金属等污染物的高灵敏度检测,为环境保护和治理提供有力的手段。

超全汇总!化学发光项目及临床意义(一)引言概述:化学发光是一种重要的分析技术,在临床诊断、药物研发等领域发挥着重要作用。
本文将介绍超全汇总的化学发光项目及其临床意义,以帮助读者全面了解和认识这一领域的最新进展。
正文内容:一、荧光探针类化学发光项目1. 荧光标记的抗体:通过将荧光染料与抗体结合,实现对特定生物分子的定性和定量分析。
2. 生物传感器:利用荧光信号的变化来检测和监测生物体内的特定生物化学过程。
3. 荧光探针的靶向治疗应用:通过荧光探针的靶向传递,实现对肿瘤等疾病的精准治疗。
4. 基因检测和表达分析:利用荧光探针对基因序列和表达进行快速、敏感的检测和分析。
二、生物发光类化学发光项目1. 生物体内的荧光探针应用:通过注射荧光探针进入生物体内,实现对生物体内部分子和组织的实时成像和监测。
2. 荧光蛋白标记技术:通过将荧光蛋白与蛋白质结合,实现对蛋白质的生物学功能和表达进行研究。
3. 光生物传感器:利用生物发光过程反映生物化学反应的情况,实现对生物体内特定分子和活动的检测和监测。
4. 细胞内荧光成像:通过荧光探针对细胞内特定分子和结构进行高分辨率的成像和分析。
三、化学发光在临床诊断中的应用1. 肿瘤标志物检测:通过荧光探针检测肿瘤标志物的水平,实现早期肿瘤的筛查和诊断。
2. 无创检测技术:利用生物发光技术对人体表面的信号进行检测,实现无创体内分子的定量分析。
3. 荧光显微镜检查:通过荧光探针和显微镜技术对组织和细胞的分子信息进行高分辨率的成像和分析。
4. 药物代谢研究:利用荧光探针对药物在体内的代谢过程进行实时、定量的监测和分析。
四、化学发光在药物研发中的应用1. 荧光筛选技术:通过荧光信号的变化来评估化合物的药物活性,加速新药的发现和筛选过程。
2. 荧光探针在靶向药物递送中的应用:通过合成荧光探针,实现对药物在体内靶向递送的监测和评估。
3. 蛋白质相互作用研究:利用荧光探针对蛋白质之间的相互作用进行定量分析,帮助研究蛋白质功能和调控机制。

电化学发光(Elecsys)检测项目及其临床应用一、甲状腺功能甲腺原氨酸(T3, triiodothyronine)T3是甲状腺激素对各种靶器官作用的主要激素。
T3(3、5、3’-三碘酪氨酸)主要在甲状腺以外,尤其是在肝脏由T4经酶解脱碘生成。
因此,血清T3浓度反映出甲状腺对周边组织的功能甚于反映甲状腺分泌状态。
T4转变成T3的减少会导致T3浓度的下降。
见于药物的影响,如丙醇、糖皮质类固醇、胺碘酮等以及严重的非甲状腺疾病(N TI),称为“T3低下综合征”。
与T4一样,99%以上的T3与运输蛋白质结合,但T3的亲和力要低10倍左右。
T3测定可用于T3-甲亢的诊断,早期甲亢的查明和假性甲状腺毒症的诊断。
检测围:0.300─10.00nmol/l或O.195-6.51ng/ml正常参考值:1.3-3.1nmol/l或0.8-2.0ng/ml甲状腺素(T4, thyroxine)T4是甲状腺分泌的主要产物,也是构成下丘脑-垂体前叶-甲状腺调节系统完整性不可缺少的成份。
对合成代谢有影响作用。
T4由二分子的二碘酪氨酸(DIT)在甲状腺偶联生成。
T4与甲状腺球蛋白结合贮存在甲状腺滤泡的残腔中,在TSH的调节下分泌释放。
血清中99%以上的T4以与其它蛋白质结合的形式存在。
由于血清中运输蛋白质的浓度易受外源性和源性作用的影响,因此,在检测血清T4浓度的过程中需考虑到结合蛋白质的状况。
如果忽略这一点,结合蛋白质浓度的变化(如怀孕期、服用雌激素或者患肾病综合征等),会导致反映甲状腺代谢状况检测的错误结果。
T4测定可用于甲亢、原发性和继发性甲状腺功能减退的诊断以及TSH抑制治疗的监测。
检测围:5.40─320.0nmol/l或O.420-24.86μg/dl正常参考值:I. 66-181nmol/l或5.1-14.1μg/dl(标本取自德国和日本)II. 59-154nmol/l或4.6-12.0μg/dl, FT4指数57-147nmol/l或4.4-11.4ug/dl (标本取至美国)游离T3(FT3- free triiodothyronine)三碘甲腺原氨酸(T3)是血清中的甲状腺激素之一,起调节代谢作用。

化学发光检测项目介绍
一、引言
二、原理
化学发光是指通过化学反应产生的光信号。
一般来说,化学发光包括两个基本过程:化学反应产生激发态物质,激发态物质退激发并产生光。
常见的化学发光体系包括荧光基团、荧光标记物和发光物质等。
荧光基团是一种能够吸收光能并发射荧光的分子,常见的有荧光素、酮酯基团等。
荧光标记物则是将荧光基团与需要检测的物质结合起来,以便能够通过荧光信号来检测和分析目标物。
而发光物质则是一类能够通过化学反应产生发光的物质,如氧化物质和还原物质等。
三、应用领域
1.生物医学
2.食品安全
3.环境保护
四、未来发展方向
1.提高灵敏度和选择性
未来的发展方向包括提高化学发光系统的灵敏度和选择性,以便于更准确地检测和定量分析目标物质。
可以通过改进荧光标记物、优化反应条件和设计更高效的探针等方式来实现。
2.实现实时监测和高通量分析
目前,化学发光检测技术在实时监测和高通量分析方面还存在一些限制。
未来的发展方向包括开发更快速的检测方法,以便实现对实时监测和高通量分析的需求。
3.开发简化和便携化的设备
五、结论
化学发光检测技术作为一种灵敏度高、选择性强、操作简便的分析技术,在生物医学、食品安全和环境保护等领域具有广泛的应用前景。
未来的发展方向包括提高灵敏度和选择性、实现实时监测和高通量分析以及开发简化和便携化的设备。

化学发光仪在临床应用化学发光仪作为一种先进的检测技术,已经在临床医学领域中得到了广泛的应用。
它利用化学反应产生的光来检测物质的存在和浓度,具有快速、敏感、准确的特点,对于临床诊断、药物治疗和疾病监测起着重要的作用。
本文将就化学发光仪在临床应用中的几个关键领域进行介绍。
一、免疫学领域在免疫学领域中,化学发光仪被广泛用于检测各种免疫标记物。
以往的免疫学检测方法通常需要使用显色剂或荧光染料来标记目标物,这些方法耗时且灵敏度不高。
而化学发光仪可以利用特定的发光底物和标记物结合产生的化学发光来检测目标物,具有高灵敏度、低背景信号和快速的优点。
因此,在临床诊断中,化学发光仪常被用来检测血清中的肿瘤标志物、病原微生物以及各种激素水平,为医生提供准确的诊断信息。
二、药物治疗监测在药物治疗监测方面,化学发光仪也发挥着不可替代的作用。
临床医生可以利用化学发光仪检测药物在血液中的浓度,从而及时调整药物的剂量,确保疗效和安全性。
此外,部分药物在体内代谢后会产生特定的代谢产物,通过检测这些代谢产物的浓度,可以评估药物的代谢情况,指导临床用药。
化学发光仪的高灵敏度和准确性保证了药物治疗监测的有效进行,为患者的治疗提供了可靠的支持。
三、感染病灶定位在感染性疾病的诊断中,及时准确地确定感染病灶对于治疗和预后至关重要。
传统的细菌培养和影像学检查通常需要较长时间才能获得结果,且有一定的误差率。
而化学发光仪可以快速检测患者体液或组织中的感染标记物,如C-反应蛋白、幽门螺杆菌抗原等,帮助医生准确定位感染病灶,指导治疗方案的制定。
化学发光仪在感染疾病的早期诊断和治疗中起着至关重要的作用,有助于降低感染的风险和提高治疗效果。
四、肿瘤标志物检测肿瘤标志物检测是肿瘤的早期筛查和诊断中常用的方法之一。
化学发光仪可以针对不同类型的肿瘤标志物进行高灵敏度的检测,例如AFP、CA125、PSA等。
通过检测这些肿瘤标志物的水平,可以帮助医生早期发现肿瘤、评估治疗效果和预测预后。

化学发光全套检查项目及临床意义化学发光是一种常用的生化检测方法,通过测定在特定条件下产生的发光信号来检测目标物质的含量。
它具有灵敏度高、特异性强、操作简便等优点,被广泛应用于临床诊断、药物研发等领域。
下面将详细介绍化学发光的全套检查项目及其临床意义。
1.总胆红素(TBIL):总胆红素是人体内胆红素的总量,可作为肝胆功能的指标之一、其升高可能与溶血性贫血、胆汁淤积等疾病相关。
2.直接胆红素(DBIL):直接胆红素是血液中可溶于水的胆红素,其升高可能是肝细胞损伤或胆汁淤积的表现。
3.总胆固醇(TCH):总胆固醇是先天性脂代谢紊乱、高血压、血管炎症等疾病的关键指标之一4.甘油三酯(TG):甘油三酯是血液中主要的脂类成分之一,其升高可能是脂肪代谢紊乱、肝肾功能障碍等疾病的表现。
5.血清肌酐(SCR):血清肌酐是评价肾脏功能的指标之一,其升高可能是肾脏疾病或其他疾病引起的肾功能损害的表现。
6.血尿素氮(BUN):血尿素氮是评价肾脏功能的另一个指标,其升高可能是肝肾功能异常、水分摄取不足等引起的。
7.乳酸脱氢酶(LDH):乳酸脱氢酶是一种以能源代谢为基础的细胞酶,其升高可能与心肌梗死、肝脏疾病、溶血等疾病相关。
8.肌酸激酶(CK):肌酸激酶是心肌、骨骼肌以及脑组织中的一种酶类,其升高可能是横纹肌溶解、心肌梗死等疾病的表现。
9.丙氨酸氨基转移酶(ALT):丙氨酸氨基转移酶是一种肝脏特异性酶,其升高可能是肝脏疾病或肝细胞损伤的表现。
10.天门冬氨酸氨基转移酶(AST):天门冬氨酸氨基转移酶也是肝脏特异性酶,其升高可能是肝脏疾病或肝脏损伤的指标之一首先,这些项目可以评估肝胆功能的正常与否。
肝脏是体内最重要的解毒器官之一,它参与多种代谢过程并产生胆汁,对体内废物的排除和营养物质的代谢起着重要作用。
通过检测总胆红素、直接胆红素、总胆固醇和甘油三酯等指标,可以评估肝胆系统的功能状态,为肝胆疾病的诊断和治疗提供依据。
其次,这些项目可以评估肾脏功能。

化学发光全套检查项目及临床意义(附参考数值)IVD第一资讯平台IVD资讯 2月13日整理、来源:体外诊断网本文整理化学发光临床常见的检测项目、临床意义及参考范围,不足之处敬请指正。
◆◆一、甲状腺功能◆◆1、总三碘甲状腺原氨酸(Tot T3)临床意义:Tot T3是判断甲状腺功能亢进首选指标之一,对甲状腺功能紊乱进行确诊。
增高:Grave 病,大多数是由于甲状腺机能亢进引起(特发性T3型甲亢、新生儿一过性甲亢、亚急性甲状腺炎、TBG、白蛋白增高时、地方性缺碘甲状腺肿、服用外源性T3等)。
降低:原发性甲状腺机能减低(如呆小症、Hashimoto 甲状腺炎、先天性甲状腺形成异常、新生儿甲状腺机能减退症、特发性粘液性水肿等);继发性甲状腺机能减低(如垂体功能低下、TSH单独缺乏症等);下丘脑功能障碍、重症消耗性疾病;先天性TBG减少症;65岁以上。
参考范围~ nmol/L (– ng/mL)2、总甲状腺素(Tot T4 )临床意义:增高:甲亢;妊娠、新生儿;服用雌激素和避孕药;高TBG血症;急性肝炎;服用碘时;亚急性甲状腺炎;TSH分泌性肿瘤;甲状腺激素过度使用。
降低:甲减;TSH不应症;甲状腺形成异常;母体抗甲状腺制剂的应用;TBG低下症;某些严重肝病、禁食、高热病、肾病综合症。
参考范围~ nmol/L (~ug/dL)3、游离三碘甲状腺原氨酸(FT3)临床意义:甲亢增高,甲减降低,与病理生理相一致,不受TBG等的影响,故可诊断妊娠性甲亢,并是诊断甲亢的最佳指标。
参考范围~ pmol/L (~pg/mL)4、游离甲状腺素(FRT4)临床意义:甲亢、T4中毒症、恶性肿瘤等增高,甲减降低,与病理生理相一致,不受TBG等影响,是诊断甲减的最佳指标。
参考范围~ pmol/L (~pg/mL)5、促甲状腺素(超敏)(hTSH)临床意义:评估甲状腺的状态,确定亚临床的或潜在性的甲状腺功能减退或甲状腺功能亢进,是筛选亚临床甲状腺功能异常最灵敏的诊断指标,也是产前诊断先天性甲低的最佳指标,并可对原发性甲状腺功能衰退的治疗进行疗效考核并指导用药。
电化学发光免疫分析及其在临床检验中的应用分析目的探讨电化学发光免疫分析及在临床检验中的应用效果。
方法指定一名具有专业知识及丰富经验的临床实验室检验人员分别利用ECLIA、ELISA等方法完成100例乙肝患者血样中乙型肝炎病毒核心抗体(抗-HBc)检验。
记录两种方法检测抗-HBc阳性率,给予统计学分析后得出结论。
结果ECLIA法检测100例乙肝患者血样中抗-HBc阳性率高达98.00%,显著高于ELISA法检测阳性率81.00%,对比结果具有统计学意义(P<0.05)。
结论电化学发光免疫分析方法可显著提高临床检验结果准确性,为临床医生提供真实可靠的诊断依据,使患者及时确诊病情并获得正确治疗,保障其临床疗效及预后。
标签:电化学发光免疫分析;临床检验;应用效果电化学发光免疫分析(electro-chemiluminescence immunoassay,ECLIA)是近年来于临床推广使用的新型标记免疫测定技术,特点为检测速度快、易于控制、灵敏度较高等[1-3]。
本研究选取2013年1~12月前来就诊的100例乙肝患者给予临床分析,从而探讨电化学发光免疫分析及在临床检验中的应用效果,为提高临床检验准确率提供可靠依据,现报道如下。
1 资料与方法1.1 一般资料100例乙肝患者中男56例、女44例,年龄18~72岁,平均(45.67±2.91)岁,病程6个月~21年,平均(7.82±1.34)年。
1.2 方法1.2.1 仪器及试剂(1)仪器:北京普朗公司提供DNM-9602酶联免疫检测仪,瑞士罗氏公司(Roche)提供E601电化学发光免疫分析仪;(2)试剂:沈阳惠民公司提供ELISA检验试剂,瑞士罗氏公司提供ECLIA检验试剂。
1.2.2 研究方法于清晨空腹抽取100例乙肝患者静脉血液作为检验样本,指定一名具有专业知识及丰富经验的临床实验室检验人员分别利用ECLIA、ELISA 等方法完成血样中乙型肝炎病毒核心抗体(抗-HBc)检验。
化学发光全套检查工程及临床意义〔附参考数值〕IVD第一资讯平台IVD资讯2月13日整理、来源:体外诊断网本文整理化学发光临床常见的检测工程、临床意义及参考围,缺乏之处敬请指正。
◆◆一、甲状腺功能◆◆1、总三碘甲状腺原氨酸〔Tot T3〕临床意义:Tot T3是判断甲状腺功能亢进首选指标之一,对甲状腺功能紊乱进展确诊。
增高:Grave 病,大多数是由于甲状腺机能亢进引起〔特发性T3型甲亢、新生儿一过性甲亢、亚急性甲状腺炎、TBG、白蛋白增高时、地方性缺碘甲状腺肿、服用外源性T3等〕。
降低:原发性甲状腺机能减低〔如呆小症、Hashimoto 甲状腺炎、先天性甲状腺形成异常、新生儿甲状腺机能减退症、特发性粘液性水肿等〕;继发性甲状腺机能减低〔如垂体功能低下、TSH单独缺乏症等〕;下丘脑功能障碍、重症消耗性疾病;先天性TBG减少症;65岁以上。
参考围 1.34~2.73 nmol/L 〔0.87–1.78 ng/mL〕2、总甲状腺素〔Tot T4 〕临床意义:增高:甲亢;妊娠、新生儿;服用雌激素和避孕药;高TBG血症;急性肝炎;服用碘时;亚急性甲状腺炎;TSH分泌性肿瘤;甲状腺激素过度使用。
降低:甲减;TSH不应症;甲状腺形成异常;母体抗甲状腺制剂的应用;TBG低下症;*些严重肝病、禁食、高热病、肾病综合症。
参考围78.38~157.4 nmol/L 〔6.09~12.23 ug/dL〕3、游离三碘甲状腺原氨酸〔FT3〕临床意义:甲亢增高,甲减降低,与病理生理相一致,不受TBG等的影响,故可诊断妊娠性甲亢,并是诊断甲亢的最正确指标。
参考围 3.8~6.0 pmol/L 〔2.5~3.9 pg/mL〕4、游离甲状腺素〔FRT4〕临床意义:甲亢、T4中毒症、恶性肿瘤等增高,甲减降低,与病理生理相一致,不受TBG等影响,是诊断甲减的最正确指标。
参考围7.86~14.41 pmol/L 〔0.61~1.12 pg/mL〕5、促甲状腺素〔超敏〕〔hTSH〕临床意义:评估甲状腺的状态,确定亚临床的或潜在性的甲状腺功能减退或甲状腺功能亢进,是筛选亚临床甲状腺功能异常最灵敏的诊断指标,也是产前诊断先天性甲低的最正确指标,并可对原发性甲状腺功能衰退的治疗进展疗效考核并指导用药。
化学发光分析技术的研究及应用一、引言化学发光分析技术已经成为生物医学领域中最受欢迎的检测方法之一。
它已广泛应用于生物分析、临床诊断、环境监测和食品安全等领域。
本文旨在探讨化学发光分析技术的研究及应用。
二、化学发光分析技术的概述化学发光分析可分为电化学发光和化学发光两类。
电化学发光是指在电极表面发生电化学反应,电化学反应所产生的激发态物质向基态跃迁时发生的发光现象,即电化学发光现象。
在这种方法中,通过电化学反应产生光,再利用光子计数器分析样品中的目标分子。
化学发光是指在化学反应中产生激发态物质,该物质向基态跃迁时释放出光子,即化学发光现象。
对于化学发光分析,灵敏度和选择性是关键。
三、化学发光分析中的发光机理化学发光分析是基于化学反应中放出的光子对产物浓度进行检测的技术。
光子释放的机理主要有三种:单分子化学发光、能量转移化学发光和化学反应发光。
1. 单分子化学发光机理单分子化学发光机理是指发光来自于一个分子的瞬间存在的激发态基态。
其内部转移是通过激发态、激发态分子、电子转移和融合步骤完成的。
2. 能量转移化学发光机理能量转移化学发光机理是指一个分子从一个激发态到另一个激发态的过程发射出光子,这种过程通常与非辐射过程相结合。
3. 化学反应发光机理化学反应发光机理通常涉及化学反应产生激发态物质,该物质向基态跃迁时释放出光子。
四、化学发光分析技术的应用化学发光分析技术已经应用于许多领域,包括生物分析、临床诊断、环境监测和食品安全等。
1. 生物分析化学发光分析技术可以用于检测细胞生长、酶活性、蛋白质分析、DNA检测和细胞代谢活性等。
典型的化学发光分析方法包括化学发光酶免疫法(CLEIA)和化学发光免疫测定(CLIA)。
2. 临床诊断化学发光分析技术可用于肿瘤标志物、激素及其代谢产物、风湿因子以及肾功能和心脏病等方面的临床诊断。
典型的化学发光分析方法包括固相化学发光免疫测定(SPCLIA)和发光免疫层析法(LIA)。
电化学发光体系的研究与应用电化学发光体系,顾名思义,是指通过电化学反应产生发光现象的体系。
电化学发光体系具有灵敏度高、响应时间快、反应动力学可控等优点,在生物传感、安全监测、环境监测等领域得到了广泛的应用。
一、发光机理电化学发光的基本机理是电化学氧化还原反应引起的激发态物种的发射。
在电化学发光体系中,典型的发光反应包括:1.电极表面吸附的还原态分子:Mred* + e- -> M*2.激发态分子发射光子:M* -> hν其中,Mred*为还原态分子,M*为激发态分子,e-为电子,hν为光子。
从反应动力学角度考虑,电化学发光体系的光强与电化学反应速率有关,即发光的强度随着反应速率的增加而增加。
另外,还可以通过改变反应介质、电极材料、添加辅助区域等手段来调节发光效果。
二、电化学发光应用1.生物传感生物传感是电化学发光最典型的应用之一。
在生物传感中,电极表面可以修饰有生物分子,通过与生物分子的结合来检测靶分子。
电化学发光的优点在于灵敏度高、响应时间快、不受干扰等特点。
目前,生物传感器已经广泛应用于药物检测、病原体检测、环境监测等领域。
2.安全监测电化学发光还可以用于安全监测。
以表面修饰过滤器为例,通过电化学发光反应检测空气中的有毒气体,如NO2、SO2等,可以有效监测空气中的污染物,提高安全性。
这种方法比常规监测方法更安全、快速、灵敏。
3.环境监测电化学发光还可以应用于环境监测。
以采用硅碳合金电极为例,该电极在水中可以生成HO2·极端活性氧自由基,在电化学条件下,能够快速地去除水中化学物质。
因此,在环境监测中,使用电化学发光技术可快速检测水中有害物质,为保护环境提供保障。
三、电化学发光发展趋势1.复合技术复合技术综合了多种技术,如电化学、光谱学、纳米技术等,可以在电化学发光体系中实现多种分析目标的检测,同时提高了检测的分辨率和检测效率。
2.微纳技术微纳技术已经成为电化学发光体系中不可或缺的一部分,微纳技术与电化学发光技术的结合可以实现高敏感度分析,并可应用于生物传感器、环境监测等多个领域。
电化学发光(Elecsys)检测项目及其临床应用一、甲状腺功能甲腺原氨酸(T3, triiodothyronine)T3是甲状腺激素对各种靶器官作用的主要激素。
T3(3、5、3’-三碘酪氨酸)主要在甲状腺以外,尤其是在肝脏由T4经酶解脱碘生成。
因此,血清T3浓度反映出甲状腺对周边组织的功能甚于反映甲状腺分泌状态。
T4转变成T3的减少会导致T3浓度的下降。
见于药物的影响,如丙醇、糖皮质类固醇、胺碘酮等以及严重的非甲状腺疾病(N TI),称为“T3低下综合征”。
与T4一样,99%以上的T3与运输蛋白质结合,但T3的亲和力要低10倍左右。
T3测定可用于T3-甲亢的诊断,早期甲亢的查明和假性甲状腺毒症的诊断。
检测范围:0.300─10.00nmol/l或O.195-6.51ng/ml正常参考值:1.3-3.1nmol/l或0.8-2.0ng/ml甲状腺素(T4, thyroxine)T4是甲状腺分泌的主要产物,也是构成下丘脑-垂体前叶-甲状腺调节系统完整性不可缺少的成份。
对合成代谢有影响作用。
T4由二分子的二碘酪氨酸(DIT)在甲状腺内偶联生成。
T4与甲状腺球蛋白结合贮存在甲状腺滤泡的残腔中,在TSH的调节下分泌释放。
血清中99%以上的T4以与其它蛋白质结合的形式存在。
由于血清中运输蛋白质的浓度易受外源性和内源性作用的影响,因此,在检测血清T4浓度的过程中需考虑到结合蛋白质的状况。
如果忽略这一点,结合蛋白质浓度的变化(如怀孕期、服用雌激素或者患肾病综合征等),会导致反映甲状腺代谢状况检测的错误结果。
T4测定可用于甲亢、原发性和继发性甲状腺功能减退的诊断以及TSH抑制治疗的监测。
检测范围:5.40─320.0nmol/l或O.420-24.86μg/dl正常参考值:I. 66-181nmol/l或5.1-14.1μg/dl(标本取自德国和日本)II. 59-154nmol/l或4.6-12.0μg/dl, FT4指数57-147nmol/l或4.4-11.4ug/dl (标本取至美国)游离T3(FT3- free triiodothyronine)三碘甲腺原氨酸(T3)是血清中的甲状腺激素之一,起调节代谢作用。
测定该激素的含量对鉴别诊断甲状腺功能是否正常、亢进或低下有重要意义。
绝大多数的T3与其转运蛋白质(TBG、前白蛋白、白蛋白)结合,fT3是T3的生理活性形式。
fT3测定的优点是不受其结合蛋白质浓度和结合特性变化的影响。
因此不需另加测定结合参数(T -uptake,TBG)。
检测范围:0.400─50.00pmol/l或O.260-32.55pg/ml正常参考值:2.8-7.1pmol/l或1.8-4.6pg/ml游离T4(FT4- free thyroxine)四碘甲腺原氨酸(T4)是甲状腺生理调节系统的一部分。
对总代谢有作用,绝大多数的T4与其转运蛋白质(TBG、前白蛋白、白蛋白)结合,fT4是T4的生理活性形式。
fT4测定是临床常规诊断的重要部分。
当怀疑甲状腺功能紊乱时,fT4和TSH常常一起测定。
fT4也适合用作甲状腺抑制治疗的监测手段。
fT4测定的优点是不受其结合蛋白质浓度和结合特性变化的影响。
因此不需另加测定结合参数(T-uptake,TBG)。
检测范围:0.300─100.0 pmol/l或O.023-7.77ng/dl正常参考值:12-22pmol/l或0.93-1.7ng/dl甲状腺素结合力测定(T-Uptake)甲状腺素(T4)是甲状腺调节系统的组成部分,参于机体的整体代谢活动。
测定甲状腺素含量是鉴别甲状腺功能正常与否的重要实验室手段。
由于甲状腺素的大部分与其运载蛋白质(TBG,前白蛋白和白蛋白)结合,因此仅在血清甲状腺素结合力正常的情况下,测定总甲状腺素才能提供有价值的信息。
血中游离的甲状腺素与结合的甲状腺素处于平衡状态。
尽管游离的甲状腺素可能在正常范围,但TBG含量的变化仍可导致总甲状腺素测定值的改变。
甲状腺素结合力(亦称甲状腺素吸收量)测定可了解甲状腺素的结合位点数(测定结果称为甲状腺素结合指数,TBI)。
总甲状腺素T4和TBI的商得出的游离甲状腺素指数(fT4I),反映了TBG含量以及甲状腺素含量这两种变化因素。
检测范围:TBI:0.200─1.90正常参考值:TBI: 0.8-1.3FT4 指数(T4/TBI):62-164nmol/l 或4.8-12.7μg/dl促甲状腺激素(TSH, Thyrotropin)TSH是一种分子量为30kD的蛋白质,由二种亚单位组成。
β亚单位携带TSH 特异的免疫学和生物学信息;α亚单位携带种族特异性信息,与LH、FSH和hCG的α链上的某些氨基酸组成的肽段有一致性。
TSH在垂体前叶的特异性嗜碱细胞内生成。
垂体释放TSH是机体发挥甲状腺素生理作用的中枢调节机制,刺激甲状腺素的生成和分泌,并有增生效应。
TSH检测是查明甲状腺功能的初筛试验。
游离甲状腺浓度的微小变化就会带来TSH浓度向反方向的显著调整。
因此,TSH是测试甲状腺攻能的非常敏感的特异性参数,特别适合于早期检测或排除下丘脑-垂体-甲状腺中枢调节环路的功能紊乱。
检测范围:0.005-100μIU/ml正常参考值:0.27-4.2μIU/ml甲状腺球蛋白(Tg,Thyroglobulin)甲状腺球蛋白属糖蛋白,分子量约660KD,由二条蛋白链构成。
甲状腺球蛋白绝大多数由甲状腺细胞合成并释放进入甲状腺滤泡的残腔中。
TSH,甲状腺体内碘缺乏和甲状腺刺激性免疫球蛋白等因素可刺激甲状腺球蛋白的产生。
甲状腺球蛋白在外周甲状腺激素T3和T4的合成中起决定作用。
它含有约130个酪氨酸残基,在甲状腺过氧化物酶和碘的存在下,一部分可碘化成单-和双-碘酪氨酸(MIT和DIT),并可进一步偶联成T3和T4。
甲状腺球蛋白在甲状腺细胞中合成并运输到滤泡的过程中,少量可进入血液。
因此,在正常人的血液中可有低浓度的甲状腺球蛋白存在。
有低浓度的甲状腺球蛋白存在提示有甲状腺组织的存在。
甲状腺全切除术后就不再有甲状腺球蛋白可测出。
在先天性甲状腺功能低下患者中,检测甲状腺球蛋白可鉴别甲状腺完全缺损、甲状腺发育不全或其它病理状况。
另一方面,甲状腺滤泡壁的损伤可导致大量的甲状腺球蛋白进入血液,因此,甲状腺球蛋白也被认为是甲状腺体形态完整性的特殊标志物。
甲状腺球蛋白测定也可用于鉴别亚急性甲状腺炎和假的甲状腺毒症。
后者,因TSH的抑制,甲状腺球蛋白含量低。
抗甲状腺球蛋白抗体的存在可导致甲状腺球蛋白测定的错误结果。
检测范围:0.100─1000 ng/ml 或μg/l。
正常参考值:85 ng/ml甲状腺完全去除后就不再有甲状腺球蛋白可测出。
在这些病人中如有甲状腺球蛋白升高,需要做进一步的诊断检查。
抗甲状腺过氧化物酶抗体(anti-TPO,Anti-thyroid peroxidase antibody)甲状腺过氧化物酶(TPO)存在于甲状腺细胞的微粒体中,并表达在细胞的表面。
该酶与甲状腺球蛋白(Tg)协同作用将L-酪氨酸碘化,并将一碘酪氨酸和二碘酪氨酸联接成为甲状腺激素T4、T3和rT3。
TPO是一潜在的自身抗原。
自身免疫性疾病引起的数种甲状腺炎常伴有血中TPO抗体滴度升高。
目前仍可经常见到的“抗微粒体抗体”这一名词,从临床角度看,可认为是抗TPO抗体的同义词,因为TPO抗原发现较晚。
但是检测方法不同,两者还是有区别的。
尽管两种方法在临床诊断敏感性上可以相比较,但由于抗TPO抗体试验采用纯化的过氧化物酶作为抗原,所以在批间的重复性、临床特异性方面均优于抗“微粒体抗体”试验。
抗TPO抗体滴度升高可见于90%的慢性桥本甲状腺炎以及70%的突眼性甲状腺肿患者。
本试验与其他抗甲状腺抗体测定方法,如抗-TG,抗TSH受体抗体,同时测定可提高敏感性,但阴性不能排除自身免疫病的可能性。
高滴度抗体与疾病的程度无关系。
随着病程的延长或是缓解期,抗体滴度可转阴。
如在疾病的缓解期再度出现抗体,即有恶化的可能。
检测范围:5─600 IU/ml 。
正常参考值:34 IU/ml二、激素硫酸脱氢雄甾酮(DHEA-S,Dehydroepiandrosterone sulfate)DHEA-S属类固醇激素。
测定DHEA-S是辅助诊断多毛症和女子男性化的重要手段,此外还可用于androgenisation、高催乳素血症、多囊性卵巢综合征的诊断和排除肾上腺皮质产生雄激素的肿瘤。
从7岁起DHEA-S升高,30岁后开始又逐步下降。
单纯的D HEA-S升高有临床意义。
其它可导致DHEA-S过度产生的因素还有遗传性肾上腺皮质酶缺少、肾上腺皮质增生及产生雄激素的肿瘤。
与睾酮一起,DHEA-S测定是了解多毛症患者体内雄激素水平是否升高的初筛试验中值得选择的方法。
约84%的患多毛症妇女雄激素升高。
该测定的主要目的是排除产生雄激素的肿瘤(来自于肾上腺皮质或卵巢)。
在妇女此类肿瘤产生的DHEA-S高于700μg/dl。
检测范围:0.003─27μmol/l或0.100─1000μg/dl正常参考值:在德国临床中心对424位女性和389位男性检测结果:睾酮(Testosterone)检测女性体内睾酮含量有助于诊断雄激素综合征(AGS)、多囊性卵巢。
当怀疑卵巢肿瘤、肾上腺肿瘤、肾上腺发育不良或卵巢功能不足时,也可检测睾酮。
检测男性体内睾酮含量可用于诊断睾酮产生不足的疾病,如hypogonadism、雌激素治疗、染色体异常(如Klinefelter综合征)和肝硬化。
检测范围:0.069─52.00 nmol/l 或0.020-15.00 ng/ml正常参考值:雌二醇 (Estradiol-E2)检测雌二醇可用于解释下丘脑-脑垂体-性腺调节功能紊乱、男子女性型乳房、产生雌激素型的卵巢和睾丸肿瘤和肾上腺皮质增生等。
另外还可用于生育治疗中的疗效监测以及体外受孕中排卵时间的确定。
检测范围:18.4─15781 pmol/l或5.00─4300pg/ml正常参考值:人类绒毛膜促性腺激素(HCG,Human chorionic gonadotropin)检测HCG浓度可在妊娠一周后诊断怀孕,在妊娠前三个月测定HCG特别重要,此期间HCG升高提示绒毛膜癌、葡萄胎、多胎妊娠;含量降低提示流产、宫外孕、妊毒症、死胎。
检测范围:0.500─10,000mIUu/ml正常参考值:非怀孕健康妇女≤4mIU/ml;更年期后妇女≤9 mIU/ml下表列出妊娠期间HCG的参考值."妊娠周数”的计算是从上次月经期的开始日算起人类绒毛膜促性腺激素+β亚单位(Intact human chorionic gonadotropin+the β-su bunit)检测HCG浓度可在受孕一周后诊断怀孕,在妊娠前三个月测定HCG特别重要,此期间HCG升高提示绒毛膜癌、葡萄胎、多胎妊娠;HCG升高还可见于生殖细胞、卵巢、膀胱、胰腺、胃、肺和肝脏肿瘤病人;含量降低提示流产、宫外孕、妊毒症、死胎。