硬膜外麻醉术后镇痛
- 格式:pdf
- 大小:105.27 KB
- 文档页数:1


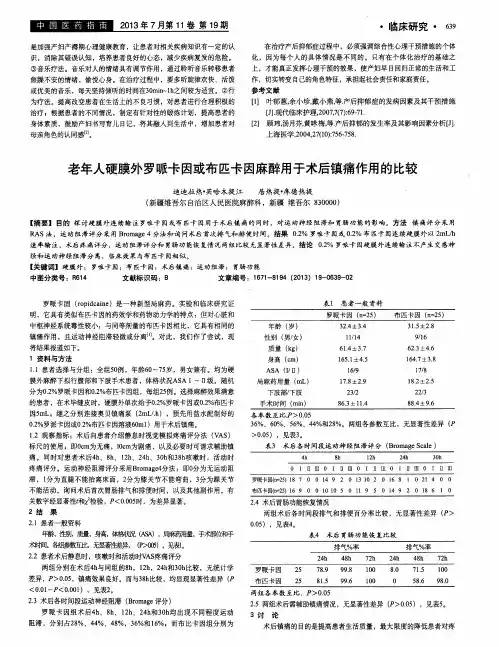
小剂量新斯的明用于硬膜外术后自控镇痛的临床分析摘要】目的:观察小剂量、低浓度新斯的明用于术后硬膜外自控镇痛的镇痛效果和不良反应。
方法:选择ASAⅠ~Ⅱ级剖宫产手术病人75例,随机分为A、B、C三组。
A组:吗啡4mg+新斯的明1ug/kg+0.125%布比卡因+0.9%氯化钠溶液至100ml;B组:吗啡2mg+新斯的明1ug/kg+0.125%布比卡因+0.9%氯化钠溶液至100ml;C组:吗啡2mg +0.125%布比卡因+0.9%氯化钠溶液至100ml。
每组25例,对术后镇痛效果进行观察。
结果:B组镇痛效果最佳,且不良反应较少。
结论:小剂量的布比卡因、吗啡、新斯的明合用可起到良好的镇痛作用,能有效减少不良反应,是一种安全、实用的术后镇痛方法。
【关键词】吗啡;新斯的明;硬膜外;自控镇痛【中图分类号】R614 【文献标识码】A 【文章编号】2095-1752(2015)36-0034-03在现在疼痛治疗中,人们提倡平衡镇痛,即指不同药理类型的镇痛药联合应用,目的在于减少阿片类药的副作用,同时维持足够的镇痛水平。
目前,临床上经硬膜外自控镇痛(PCEA)使用最多的药物仍为吗啡,效果确实可靠,但存在严重的副作用,限制了它的临床使用。
据观察,其副作用的发生率往往与剂量成正相关[1]。
新斯的明(neostigmine,NEO)是人工合成的胆碱酯酶抑制剂,临床主要用于重症肌无力、功能性肠麻痹和尿潴留、阵发性室上性心动过速等[2],以及麻醉中拮抗非去极化肌松药的残余作用,但最近的研究表明新斯的明可用于术后镇痛,具有不同的镇痛机制[3~5]。
本文拟从减少吗啡剂量着手,探讨缩量多药联合应用情况下的镇痛效果与副作用,以寻求更适合临床的术后自控镇痛方法。
1.资料与方法1.1 一般资料选择ASAⅠ~Ⅱ级,年龄18~35岁,体重60~100 kg,自愿接受横切口剖宫产的单胎孕初产妇75例,无产科及硬膜外阻滞禁忌症,将病人随机分为A、B、C三组,每组25例。

连续硬膜外术后镇痛的效果及并发症的临床观察[摘要] 目的观察连续硬膜外术后镇痛的效果及并发症。
方法连续硬膜外术后镇痛的病人160例,观察患者镇痛效果(vas评分),镇痛连续监测心率(hr)、血压(bp)、呼吸(rr)、脉搏氧饱和度(spo2),记录尿潴留、恶心、呕吐等并发症。
结果所有镇痛前后心率(hr)、血压(bp)、呼吸(rr)、脉搏氧饱和度(spo2)的变化差异无显著性(p>0.05),年龄≥60岁,腰段硬膜外术后镇痛,女性患者的并发症高于年龄≤60岁,胸段,男性的患者。
结论硬膜外术后镇痛的效果满意,并发症主要与药物,患者的年龄、性别及置管部位有关。
[关键词] 硬膜外;术后镇痛;效果;并发症[中图分类号] r614[文献标识码] b[文章编号] 1005-0515(2011)-07-067-01硬膜外术后镇痛因其镇痛效果好、促进术后恢复等优点,已在临床上广泛应用。
但是,由此带来的并发症也不容忽视。
1 资料与方法1.1 一般资料连续硬膜外术后镇痛的病人160例,asaⅰ~ⅱ级,男88例,女72例,年龄20-78岁,体重44-81kg,镇痛时间50±2h。
1.2 方法所有患者均在连续硬膜外麻醉最后一次给药(负荷量5ml),连接一次性微量自控输注泵。
药物配方为:0.75%布比卡因30ml+芬太尼0.4mg+0.9%生理盐水62ml混合液以2ml/h泵入,患者可间隔30min自控泵入1ml。
观察患者镇痛效果(vsa评分),0分为无痛,10分为剧痛;<3分为优,3~4为良,≥5为差。
镇痛期间连续监测心率(hr)、血压(bp)、呼吸(rr)、脉搏氧饱和度(spo2),记录尿潴留、恶心、呕吐等并发症和处理措施。
1.3 统计学处理采用spss 11统计软件,两组间用t检验,计数资料用χ2检验,p<0.05为显著性差异。
2 结果 160例中154例(96.25%)镇痛效果满意(vsa评分≤3分)。

舒芬太尼硬膜外术后镇痛的效果分析【关键词】舒芬太尼;硬膜外;术后镇痛【中图分类号】r614 【文献标识码】a 【文章编号】1004-7484(2013)03-0503-02舒芬太尼用于临床多年,但用于术后镇痛报道的不多,特别是没有一种成熟的配方以方便临床使用,有的报道和我们的方法比舒芬太尼用量大。
我们观察一组固定配方对术后镇痛的效果,结果如下。
1.资料与方法1.1 一般资料本组观察病例89例腹部手术,其中妇产科手术49例,普外科手术9例,泌尿外科手术31例。
病人年龄最小20岁,最大74岁。
asa分级ⅱ级~ⅲ级,术中麻醉均采用硬膜外麻醉,硬膜外间隙最低腰2~3,最高胸8~9之间,术中麻醉效果不好的排除在本组外。
1.2 术后镇痛方法止痛泵用国产的驼人100 ml容量,每小时2 ml流量。
药物配制,舒芬太尼40 μg,咪唑安定5 mg,0.75%布比卡因15 ml,加生理盐水至100 ml。
病人术中均采用硬膜外麻醉,手术将要结束时硬膜外给注入舒芬太尼10 μg,再注0.25%布比卡因3 ml,观察20 min后出室,回到病房后,常规吸氧并监护ecg、spo2、bp 6 h。
同时告诉病人如果疼痛可按压自控按钮20 min或疼痛消失。
术后6 h,12 h,24 h,48 h随访并记录。
1.3 止痛效果评定标准病人的疼痛评分用vas视觉模糊评分法0分~10分,并结合程度分级,优:止痛完全,翻身或轻微活动无痛。
良:静息时无痛,翻身或轻微活动时有能忍受的疼痛。
差:静息时也有痛感,但可忍受。
很差或无效:静息时即有难以忍受的疼痛。
2.结果所有的观察目标术后监测呼吸、心率、血压、血氧饱和度、心电图均无异常改变,无皮肤瘙痒,无椎体外系反应症状。
因我们观察的所有病例都需要保留尿管,所以未观察到对排尿的影响。
两例出现恶心呕吐的症状,一例对症处理后好转,另一例对症处理后效果不佳,止痛泵关掉后逐渐好转。
术后6 h镇痛差的二例,一例vas 评分6.5分,按压自控键20 min后好转,另外一例vas评分9分按压自控键无好转,其余均为良以上。

术后镇痛的常用方法你知道吗?当机体受到手术等伤害性刺激后,会产生一系列生理、心理和行为上的反应,其中,术后疼痛是手术后即刻发生的、最常见、最急需处理的急性疼痛。
随着医学技术的发展,人们对于疼痛的了解越来越深入。
疼痛可以产生一系列病理和生理改变,例如心率加快、呼吸急促、血压上升、烦躁不安、忧郁等,继而影响消化功能、内分泌系统,甚至使器官功能发生改变。
术后疼痛如果没有在初始状态下被充分控制,就可能发展为慢性疼痛,疼痛性质也可能由急性伤害性疼痛转变为神经病理性疼痛或混合性疼痛,属于手术的不良结果之一[1]。
一、什么是疼痛疼痛:是个体的主观感受,是一种不愉快的感觉及情绪体验,常与真实的或潜伏的组织伤害有关。
疼痛具有三种特征:1.一种持续性身体或心理的状态。
2.全身感觉到有伤害性。
3.个人体验的一种反应。
二、术后疼痛对机体的影响疼痛通过兴奋中枢和交感神经引起多种激素的释放,如儿茶酚胺、抗利尿激素、高血糖素等。
可造成以下损害:1.因高血糖、蛋白质和脂质分解代谢增加,使病人产生负氮平衡,妨碍机体的康复。
2.交感神经兴奋,水、钠潴留等会导致呼吸、循环功能障碍,如肺功能改变、心动过速、心律失常等。
3.交感神经兴奋抑制了胃肠和泌尿道功能,可能出现肠麻痹、尿潴留等情况。
4.应激状态下免疫功能下降;凝血功能异常,易致血栓形成;肌张力升高不利于活动;以及病人会有失眠、焦虑、易怒等现象。
因此,“术后疼痛只能忍”的观点是错误的。
手术后及时接受有效的镇痛治疗,可以加速术后恢复,使患者更好地回归家庭和社会。
那么常见的术后镇痛有以下两部分内容:三、术后镇痛的概念随着人们对剧烈疼痛引起严重生理功能紊乱认识的提高,以及新药、新技术方法的完善,术后镇痛已成为常规工作内容之一。
术后镇痛是采用药物,经不同途径给药,让人舒服、愉快,降低因疼痛引起的不良反应,促进机体的康复。
四、术后药物镇痛方法1.口服用药一般认为对轻、中度手术后疼痛可进食的患者可采用口服镇痛药物。

布托啡诺静脉泵注复合硬膜外吗啡在剖宫产术后镇痛中的应用目的:观察布托啡诺静脉泵注复合硬膜外吗啡在剖宫产术后镇痛的临床效果。
方法:选择足月妊娠择期行剖宫产的90例产妇,ASAⅠ~Ⅱ级,随机分为布托啡诺静脉泵注复合硬膜外吗啡在剖宫产术后镇痛组(B组)和硬膜外吗啡镇痛组(M组),每组45例。
采用腰-硬联合麻醉,麻醉平面控制在T6水平。
B组产妇于手术结束时予吗啡2 mg硬膜外腔推注,后布托啡诺0.5 mg于莫菲氏管处静脉滴注,拔去硬膜外导管,接静脉镇痛泵行自控镇痛(PCIA),镇痛泵配方为0.9%氯化钠注射液100 ml+布托啡诺8 mg。
M组产妇于手术结束时予吗啡2 mg 硬膜外腔推注后,接硬膜外镇痛泵行自控镇痛(PCEA),镇痛泵配方为0.9%氯化钠注射液100 ml+吗啡6 mg。
镇痛泵泵注速度为2 ml/h,自控剂量为2 ml,锁定时间为15 min。
观察记录两组术后4、12、24、36、48 h的V AS评分、PCA 次数及不良反应发生情况。
结果:两组V AS评分及PCA次数比较差异无统计学意义(P>0.05)。
B组的不良反应情况为皮肤瘙痒2例,恶心呕吐5例,眩晕1例,不良反应发生率为17.8%。
M组为皮肤瘙痒6例,恶心呕吐11例,眩晕0例,不良反应发生率为37.8%。
两组不良反应发生率比较差异有统计学意义(P <0.05)。
结论:布托啡诺静脉泵注复合硬膜外吗啡2 mg用于剖宫产术后自控镇痛效果满意,不良反应少。
标签:布托啡诺;静脉泵注;吗啡;剖宫产;自控镇痛中图分类号R714.4 文献标识码 B 文章编号1674-6805(2012)29-0043-02硬膜外腔吗啡自控镇痛法(PCEA)是剖宫产术后常用的镇痛方法,临床多采用单次法+持续泵注法,即硬膜外腔吗啡2 mg单次推注,加6 mg溶于0.9%氯化钠注射液100 ml中持续泵注,因其镇痛效果好、经济、方便等优点而广泛应用,但硬膜外腔吗啡镇痛常出现皮肤瘙痒、恶心、呕吐等不良反应。

剖宫产患者术后腰麻与硬膜外麻醉方法镇痛临床效果分析[摘要] 目的在剖宫产手术中采用腰麻与硬膜外麻醉,观察其术后镇痛的临床效果。
方法将本院行剖宫产手术的140例患者,随机分成腰麻组与硬膜外麻组,每组70例。
观察两组hr和map在t0、t1、t2、t3时的变化情况;比较两组麻醉起效时间、麻醉完全时间、新生儿娩出1 min和5 min的apgar评分以及术后并发症的发生情况等。
结果两组hr和map值在各时点变化及apgar评分方面均差异无统计学意义(p > 0.05);但腰麻组在麻醉起效时间、疼痛完全消失时间及vas综合评分方面显著优于硬膜外麻组(均p <0.05),差异有统计学意义。
结论腰麻在剖宫产患者术后的镇痛效果好,并发症少,值得临床推广应用。
[关键词] 剖宫产;麻醉;镇痛;效果clinical effects analysis of spinal anaesthesia and epidural anaesthesia in analgesia after cesarean delivery zeng weidonganesthesiology department of maternal and child care service centre of longchuan county in heyuan city of guangdong province, longchuan 517300, china[abstract] objective to observe the clinical effects of spinal anaesthesia and epidural anaesthesia in analgesia after cesarean delivery. methods one hundred and forty cases were randomly divided into 70 cases of spinal group and 70cases of epidural group. map and hr were recorded at t0, t1, t2, t3; compared the onset time and completely time of anesthesia, apgar score of the neonate at 1 min and 5 min after birth and the postoperative complications with each other. results map, hr and apgar score were not significant difference (p > 0.05); but the onset time and completely time of anesthesia in spinal group were significant less than the other group (p < 0.05). conclusion spinal anaesthesia has a better efficacy in analgesia after cesarean delivery, which is suitable for clinical application.[key words] cesarean delivery; anaesthesia; analgesia; effect剖宫产手术是妇产科常见的手术,近年来行该术的人数有所增加。



硬膜外术后镇痛用于剖宫产术后的临床泌乳观察【摘要】观察剖宫产术后持续硬膜外自控镇痛(pcea)与非镇痛对新生儿母乳喂养的影响,方法、选择asaⅰ-ⅱ级足月妊娠剖宫产孕妇100例,随机分为镇痛组和对照组,结果,镇痛组,镇痛效果满意对呼吸循环功能无明显影响,镇痛组术后24h开始例数,产后24h哺乳5~8次例数明显高于对照组(p<0.01)。
镇痛组肠排气早、进食早,有利于产妇乳汁分泌。
结论:剖宫产术后硬膜外镇痛效果可靠,降底产妇术后的应激反应,消除疼痛对呼吸、循环、消化、内分泌等系统的不良反应。
解除了产妇术后的焦虑、紧张情绪,促进早开奶,有利于母乳喂养。
【关键词】硬膜外麻醉;术后镇痛;母乳喂养术后疼痛对产妇心血管系统,呼吸系统、胃肠功能的恢复以及对产妇的心理、情绪、睡眠等均有不同程度影响。
近年来,硬膜外术后镇痛(pcea)广泛应用于临床,有效地扼制了术后疼痛对产妇造成的应激反应,而且也有利于肠蠕动的恢复[1、2],对术后镇痛尽早康复起到很好的促进作用。
我院近几年来,对剖宫产术后镇痛者都应用了pcea。
本文对剖宫产术后应用pcea对新生儿母乳喂养及影响进行了临床观察及研究。
1资料与方法一般资料:选择asaⅰ-ⅱ级足月妊娠的孕妇行剖宫产术100例,年龄20~35岁,麻醉方式选择硬膜外麻醉,取l2~3或l3~4间隙穿刺成功后,均置入硬膜外导管,用药为2%利多卡因10~15ml。
术后镇痛:术后将产妇分为两组,即pcea组、对照组。
pcea组采用术后镇痛,镇痛液配方:0.75%布比卡因15~20ml+芬太尼0.4㎎+氟派利多2.5㎎+地塞米松10㎎+0.9%氯化钠至100 ml,采用容量为100ml的一次性自动硬膜外镇痛泵。
注药速率为2ml/h,持续时间为48h。
对照组术毕拔出硬膜外导管,不予镇痛。
监测指标:采用双盲法观察记录给药后8h、12h、24h、48h镇痛效果和不良反应,采用视觉模拟评分法(vas)评估镇痛效果,术后持续监测平均动脉压(map)、心率(hr)呼吸频率(rr)和动脉血氧饱和度(sp02),记录产后开奶时间,产后泌乳始动时间,产后24h哺乳次数,产妇术后肠排气时间及并发症。
昂丹司琼+ 小剂量纳洛酮预防吗啡硬膜外镇痛副作用硬膜外腔注射吗啡行术后镇痛,效果确切,但在部分病人可发生恶心、呕吐、皮肤瘙痒及尿潴留等副作用,严重影响术后镇痛的质量。
我科应用昂丹司琼+ 小剂量纳洛酮预防吗啡术后镇痛所产生的副作用,取得满意效果。
1 资料与方法1.1 一般资料300 例中下腹及下肢手术病人,主要为妇产科、普外、骨科手术,其中男126 例,女174 例,年龄14 ~ 76 岁,随机分为实验组及对照组各150 例。
1.2 方法患者常规禁食6 ~ 8h,术前半小时肌注咪唑安定2 mg、阿托品0.5m g,按手术要求行硬膜外麻醉,向头置管3c m , 术中以1.5% ~ 2% 利多卡因维持麻醉,控制麻醉平面T6 以下。
术毕从硬膜外导管注入吗啡1 m g +0.25% 布比卡因6 m l,然后接一次性弹性镇痛泵持续输入镇痛药,速度2 ml / h。
实验组:昂丹司琼8mg+ 纳洛酮0.2 mg + 吗啡4mg+0.5%布比卡因20ml加生理盐水至100 ml ,加入镇痛泵内。
对照组:吗啡4 mg +0.5%布比卡因20 ml 加生埋盐水至100 ml,加入镇痛泵内。
常规留置导管24 h。
术后持续观察患者的VAS 痛觉评分、SpO2、BP、HR,同时观察记录患者术后48 h 内恶心、呕吐、瘙痒、尿潴留等副作用发生情况。
计数资料以均数± 标准差(x-±s)表示,采用SPSS14.0 统计软件行统计分析。
2 结果两组术后镇痛效果均满意,VAS 评分差异无统计学意义(表1),SpO2、BP、HR 差异也无统计学意义。
镇痛期间,实验组副作用发生例数明显低于对照组(P < 0.05)(表2)。
表1 镇痛期间VAS 评分(分x-±s)表2 两组术后镇痛副作用情况(例)注:与对照组比较,*P<0.053 讨论硬膜外腔注射吗啡是一种非常有效的术后镇痛方法,但因吗啡可引起恶心、呕吐、瘙痒、尿潴留等不良反应,从而影响术后镇痛的效果,使病人对术后镇痛产生怀疑或抱怨,如何防治吗啡术后镇痛中出现的不良反应,是提高镇痛质量及满意率的关键问题。
硬膜外麻醉操作规程一、术前准备1.患者的术前准备:患者应进行全面评估,包括查看患者的病历、药物过敏及手术相关检查。
并告知患者麻醉的过程、注意事项以及可能的风险。
提前给予镇静剂和抗酸剂。
2.设备准备:检查麻醉设备是否完好。
准备必要的药物、针头、注射器、输液器、监测设备等。
3.术区准备:对术区进行无菌处理,准备好硬膜外穿刺所需要的器械。
二、术中操作1.体位选择:选择合适的体位,常见的为侧卧位和坐位。
侧卧位时可使用腊窗或侧卧架进行支撑。
坐位时可使用低头位或者高头位。
2.皮肤消毒:在穿刺点处进行局部消毒,避免交叉感染。
3.局麻:在穿刺点附近进行局部麻醉,以减轻疼痛感。
4.硬膜外间隙穿刺:消毒好手套后,握紧针头,通过指导针或穿刺针进行硬膜外间隙穿刺,同时要密切观察患者的反应,避免损伤脊髓和神经根。
5.注药:穿刺成功后,通过穿刺针插入的硬膜外间隙进行要麻醉药物的注入,常用的麻醉药物有利多卡因、布比卡因等。
6.检测效果:注药后,密切观察患者的麻醉效果,包括局部麻醉作用是否达到预期、患者的生命体征是否稳定等。
7.麻醉维持和调节:根据患者的需求和手术的需要,适时调整和维持患者的麻醉深度。
三、术后管理1.监测:手术结束后,对患者进行术后监测,包括心电监测、血压监测、呼吸监测等。
密切观察患者的生命体征变化,及时发现和处理异常情况。
2.麻醉恢复:当患者麻醉开始退去时,需要给予相应的恢复治疗,包括给予氧气、辅助通气等,确保患者安全恢复。
3.术后镇痛:术后给予镇痛药物,缓解患者的疼痛。
以上是硬膜外麻醉操作规程的一些基本内容,具体操作应根据临床实际情况进行调整和执行。
在操作过程中,需要严格遵循无菌操作原则,密切观察患者的生命体征变化,及时发现和处理异常情况,以确保患者的安全。
术后镇痛治疗围术期镇痛治疗包括术前、术中及术后三个阶段,部分患者由于原发疾病需要术前镇痛治疗,即超前镇痛,阻断术前疼痛有害性刺激,术中由麻醉科医师实施麻醉,完成术中镇痛,而前文中病例2、病例4则主要涉及术后镇痛治疗。
术后疼痛与手术创伤及伤害感受直接相关,因此不同手术术后疼痛强度、持续时间不同,疼痛治疗亦不相同。
此外,还应根据镇痛治疗对预后的影响、治疗费用、住院时间选择最佳镇痛方式,即实现个体化镇痛。
下面将分别介绍常用的镇痛方法。
1.硬膜外镇痛硬膜外镇痛具有镇痛确切、降低应激(心血管、呼吸、内分泌、凝血)、降低术后慢性疼痛发生率、加速伤口愈合、促进肠功能恢复、降低肺部感染、改善通气的优点。
硬膜外镇痛也具有局限性,其对硬膜外穿刺操作技术有一定要求,特别是开胸手术术后硬膜外镇痛穿刺要求较高,且术后需要严密观察,防止呼吸抑制。
但多数下腹部、会阴区及下肢手术均可在椎管内麻醉下完成,因此硬膜外管可继续留置用于术后镇痛。
硬膜外镇痛是上述手术最常用的镇痛方法之一。
凡有硬膜外麻醉禁忌证的患者均不适宜应用此方法,如凝血功能障碍、穿刺部位感染、中枢神经系统疾患、脊柱严重畸形、患者拒绝等。
(1)硬膜外镇痛穿刺点选择:一般按照手术切口对应的脊神经分布来选择穿刺的椎间隙。
(2)硬膜外镇痛药物选择:研究表明,硬膜外局麻药与阿片类镇痛药联合应用具有协同作用。
局麻药的应用使阿片类药物更容易进入蛛网膜下腔,改变脊髓μ受体的构象,使其易于与阿片类药物结合。
因此,硬膜外镇痛选择局麻药与阿片类药物合用,降低副作用发生率,达到理想的镇痛效果。
一般选择电子镇痛泵的持续输注+患者自控(PCA)镇痛模式,阿片类药物可选择吗啡为0.05mg/ml,或者芬太尼2~4μg/ml,或者舒芬太尼0.4~0.8μg/ml;局麻药可选用0.1%~0.15%罗哌卡因或者布比卡因。
镇痛泵设置:持续输注速度3~4ml/h,PCA为3~4ml,间隔时间为10~15分钟,一般镇痛时间为48~72小时。
硬膜外麻醉(epidural anaesthesia)专业名称硬膜外间隙阻滞麻醉即将局麻药注入硬膜外腔,阻滞脊神经根,暂时使其支配区域产生麻痹,称为硬膜外间隙阻滞麻醉,简称为硬膜外阻滞。
根据给药的方式可分为单次法和连续法。
根据穿刺部位可分为高位、中位、低位及骶管阻滞。
适应征与禁忌征适应征:理论上讲,硬膜外阻滞可用于除头部以外的任何手术。
但从安全角度考虑,硬膜外阻滞主要用于腹部及以下的手术,包括泌尿、妇产及下肢手术。
颈部、上肢及胸部虽可应用,但管理复杂。
高位硬膜外主要用于术后镇痛或全麻复合硬膜外麻醉,以减少全麻药的用量。
此外,凡适用于蛛网膜下腔阻滞的手术,同样可采用硬膜外阻滞麻醉。
此外还用于术后镇痛。
禁忌征:1、低血容量、休克病人;2、穿刺部位感染或者菌血症可致硬膜外感染者;3、低凝状态,近期使用抗凝药物未停用足够长时间者;4、穿刺部位术后、外伤、畸形者,腰背部疼痛在麻醉后可能加重者;5、患者及家属有顾虑者;6、精神病、严重神经官能症以及小儿等不合作病人。
穿刺技术1、为了防治全脊麻,须备好气管插管装置,给氧设备及其他急救用品。
2、严格消毒。
3、穿刺体位有侧卧位及坐位两种,临床上主要采用侧卧位。
穿刺点应根据手术部位选定,一般取支配手术范围中央的相应棘突间隙。
通常上肢穿刺点在胸3~4棘突间隙,上腹部手术在胸8~10棘突间隙,中腹部手术在胸9~11棘突间隙,下腹部手术在胸12至腰2棘突间隙,下肢手术在腰3~4棘突间隙,会阴部手术在腰4~5间隙,也可用骶管麻醉。
确定棘突间隙,一般参考体表解剖标志。
如颈部明显突出的棘突,为颈下棘突;两侧肩胛岗联线交于胸3棘突;两侧肩胛下角联线交于胸7棘突;两侧髂嵴最高点联线交于腰4棘突或腰3~4棘突间隙。
4、硬膜外间隙穿刺术有直入法和旁入法两种。
颈椎、胸椎上段及腰椎的棘突相互平行,多主张用直入法;胸椎的中下段棘突呈叠瓦状,间隙狭窄,穿刺困难时可用旁入法。
老年人棘上韧带钙化、脊柱弯曲受限制者,一般宜用旁入法。