儿童无骨折脱位型脊髓损伤临床研究
- 格式:pdf
- 大小:125.11 KB
- 文档页数:2


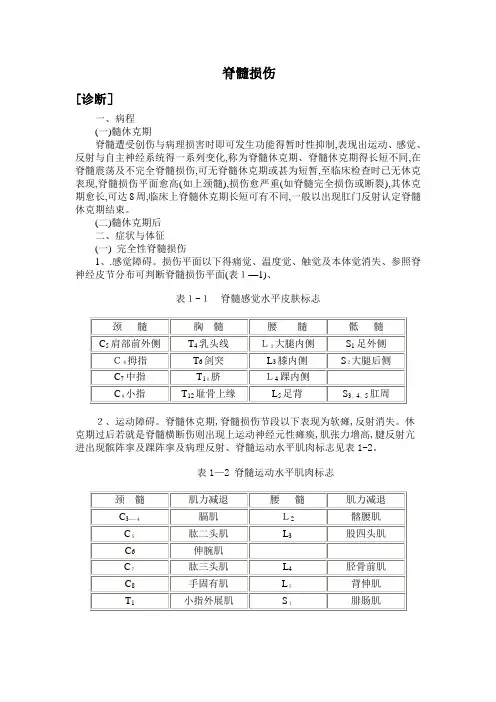
脊髓损伤[诊断]一、病程(一)髓休克期脊髓遭受创伤与病理损害时即可发生功能得暂时性抑制,表现出运动、感觉、反射与自主神经系统得一系列变化,称为脊髓休克期、脊髓休克期得长短不同,在脊髓震荡及不完全脊髓损伤,可无脊髓休克期或甚为短暂,至临床检查时已无休克表现,脊髓损伤平面愈高(如上颈髓),损伤愈严重(如脊髓完全损伤或断裂),其休克期愈长,可达8周,临床上脊髓休克期长短可有不同,一般以出现肛门反射认定脊髓休克期结束。
(二)髓休克期后二、症状与体征(一) 完全性脊髓损伤1、.感觉障碍。
损伤平面以下得痛觉、温度觉、触觉及本体觉消失、参照脊神经皮节分布可判断脊髓损伤平面(表1—1)、表1-1脊髓感觉水平皮肤标志2、运动障碍。
脊髓休克期,脊髓损伤节段以下表现为软瘫,反射消失。
休克期过后若就是脊髓横断伤则出现上运动神经元性瘫痪,肌张力增高,腱反射亢进出现髌阵挛及踝阵挛及病理反射、脊髓运动水平肌肉标志见表1-2。
表1—2 脊髓运动水平肌肉标志3、括约肌功能障碍、脊髓休克期表现为尿潴留,系膀胱逼尿肌麻痹形成无张力性膀胱所致。
休克期过后,若脊髓损伤在骶髓平面以上,可形成自动反射膀胱,残余尿少于100毫升,但不能随意排尿、若脊髓损伤平面在园锥部骶髓或骶神经根损伤,则出现尿失禁,膀胱得排空需通过增加腹压(腹部用手挤压)或用导尿管来排空尿液、大便也同样可出现便秘与失禁。
(二)不完全性脊髓损伤依脊髓损伤节段水平与范围不同有很大得差别,损伤平面以下常有感觉减退,疼痛与感觉过敏等表现。
重者可仅有某些运动,而这些运动不能使肢体出现有效功能,轻者可以步行或完成某些日常工作,运动功能在损伤早期即可开始恢复,其恢复出现越早,预后越好。
临床上有以下几型:1、脊髓前部损伤:表现为损伤平面以下得自主运动与痛温觉消失、由于脊髓后柱无损伤,病人得触觉、位置觉、振动觉、运动觉与深感觉完好。
2、脊髓中央性损伤(中央管综合征):在颈髓损伤时多见。
表现上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失明显比下肢严重、损伤平面得腱反射消失而损伤平面以下得腱反射亢进。


成人无骨折脱位颈脊髓损伤的法医临床学鉴定研究摘要:颈脊髓损伤以颈椎骨折脱位较为常见,部分患者伴随不明显颈部损伤,使用影像学诊断无明显异常,往往是因颈椎过度伸展性暴力引起颈脊髓损伤。
本文将重点分析成人无骨折脱位颈脊髓损伤的法医临床学鉴定,为临床实践提供理论依据。
关键词:成人;无骨折脱位颈脊髓损伤;法医临床学;鉴定;无骨折脱位颈脊髓损伤为特殊类型的脊髓损伤,又称无放射学影像异常脊髓损伤,因损伤暴力引起脊髓损伤,使用影像学诊断无脊髓脱位、骨折等异常。
无骨折脱位颈脊髓损伤发生于成人、儿童,以颈段脊髓损伤较为常见[1]。
当前,我国医疗技术发展迅猛,影像学技术逐渐应用成熟,人们深入研究分析无骨折脱位颈脊髓损伤发病机制与发病原因。
本文将探究成人无骨折脱位颈脊髓损伤的法医临床学鉴定,为临床实践提供理论依据,详细如下:1、无骨折脱位型颈脊髓损伤的病因分析无骨折脱位型颈脊髓损伤的病因包括体育运动损伤、坠落伤、交通事故伤等,高发于城市居民,与日常交通工具、工作环境等有关。
以无骨折脱位型颈脊髓损伤致病机制进行分析,当发生急刹车时因惯性力作用,患者的颌面部受到正前方撞击,或者在摔倒时面部着力头颈部过度后伸引起。
部分患者在受伤以后伴随不同程度肢体瘫痪,主要表现为上肢运动感觉功能障碍,下肢不受累或者受累轻,损伤平面下伴随不同程度感觉损伤,以及直肠膀胱功能障碍。
部分无骨折脱位型颈脊髓损伤患者的颈部软组织轻,疼痛不明显,颌面部存在明显碰撞创伤痕迹,因此患者的瘫痪往往是因头部外伤引起疾病。
2、无骨折脱位型颈脊髓损伤发病机制分析无骨折脱位型颈脊髓损伤患者的发病机制为因多种因素引起颈椎管储备间隙少,伴随退行性或发育性颈椎管狭窄。
无骨折脱位颈脊髓损伤类型主要是不完全性脊髓损伤,中央型颈脊髓损伤发病率较高,约为70.00%,此外还包括前脊髓损伤、完全性脊髓损伤、神经根损伤。
根据无骨折脱位颈脊髓损伤机制进行区分,包括以下几种[2]:(1)颈椎过伸型损伤:牵拉过伸为损伤机制,患者在跌倒时,应力由下向后,对颌面部、下颌部产生作用,颈椎向后上牵引过伸,椎管延长变窄,延伸超过生理范围后脊髓前部受牵拉,引起脊髓损伤。




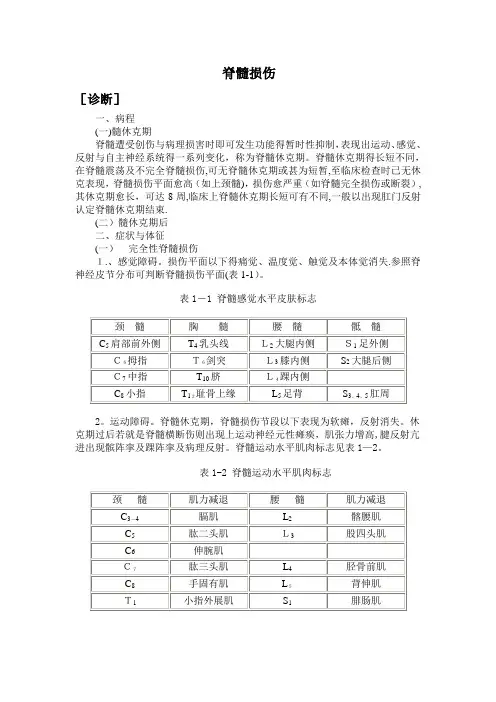
脊髓损伤[诊断]一、病程(一)髓休克期脊髓遭受创伤与病理损害时即可发生功能得暂时性抑制,表现出运动、感觉、反射与自主神经系统得一系列变化,称为脊髓休克期。
脊髓休克期得长短不同,在脊髓震荡及不完全脊髓损伤,可无脊髓休克期或甚为短暂,至临床检查时已无休克表现,脊髓损伤平面愈高(如上颈髓),损伤愈严重(如脊髓完全损伤或断裂),其休克期愈长,可达8周,临床上脊髓休克期长短可有不同,一般以出现肛门反射认定脊髓休克期结束.(二)髓休克期后二、症状与体征(一)完全性脊髓损伤1.、感觉障碍。
损伤平面以下得痛觉、温度觉、触觉及本体觉消失.参照脊神经皮节分布可判断脊髓损伤平面(表1-1)。
表1-1 脊髓感觉水平皮肤标志2。
运动障碍。
脊髓休克期,脊髓损伤节段以下表现为软瘫,反射消失。
休克期过后若就是脊髓横断伤则出现上运动神经元性瘫痪,肌张力增高,腱反射亢进出现髌阵挛及踝阵挛及病理反射。
脊髓运动水平肌肉标志见表1—2。
表1-2 脊髓运动水平肌肉标志3。
括约肌功能障碍。
脊髓休克期表现为尿潴留,系膀胱逼尿肌麻痹形成无张力性膀胱所致。
休克期过后,若脊髓损伤在骶髓平面以上,可形成自动反射膀胱,残余尿少于100毫升,但不能随意排尿。
若脊髓损伤平面在园锥部骶髓或骶神经根损伤,则出现尿失禁,膀胱得排空需通过增加腹压(腹部用手挤压)或用导尿管来排空尿液.大便也同样可出现便秘与失禁。
(二)不完全性脊髓损伤依脊髓损伤节段水平与范围不同有很大得差别,损伤平面以下常有感觉减退,疼痛与感觉过敏等表现。
重者可仅有某些运动,而这些运动不能使肢体出现有效功能,轻者可以步行或完成某些日常工作,运动功能在损伤早期即可开始恢复,其恢复出现越早,预后越好。
临床上有以下几型:1、脊髓前部损伤:表现为损伤平面以下得自主运动与痛温觉消失。
由于脊髓后柱无损伤,病人得触觉、位置觉、振动觉、运动觉与深感觉完好。
2、脊髓中央性损伤(中央管综合征):在颈髓损伤时多见。
表现上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失明显比下肢严重。

(完整word版)脊柱脊髓损伤脊柱脊髓损伤第一节脊柱、脊髓解剖与损伤特点脊柱共有33节,其中颈椎7节,胸椎12节,腰椎5节,骶椎5节和尾椎4节。
由于骶、尾椎多呈融合状,故实际参与活动的仅26个椎骨,脊柱的主要功能是保护脊髓,维持人体活动及将头颈及躯干的负荷力传导至骨盆(再向下达双足部)。
因此,在跳跃时易因坠落而引起脊柱骨折,亦易被工事塌方而引起伴有脱位的骨折;另外易遭受落于身后的爆炸物致伤。
一、脊柱各节段的解剖与损伤特点(一)颈椎1.寰椎:即第一颈椎,呈不规则环形。
除纵向暴力引起的骨折外,任何火器件损伤波及此处,均立即丧生。
2.枢椎:即第二颈椎,椎体上方有柱状突起称“齿突”,其损伤特点与前者相类同。
3.普通颈椎;指第三、四、五、六颈椎而吉。
由椎体、椎弓及突起等三部分所组成。
此段颈椎受损率最高,尤其是第五及第六两节。
4.隆椎:即第七颈椎,其棘突长而粗大,明显隆起见于颈项部皮下,因其表浅,易为直接暴力所损伤。
(二)胸椎胸椎外形与颈椎的隆椎相似。
每节各有一对肋骨,由于结构的特殊加之胸廓的作用而不易脱位,在战伤时,因其长度大,且表浅,受损发生率最高。
(三)腰椎体积最大,小关节面多呈矢状,下腰段椎管多呈三角形或三叶草形如超限活动,则易引起损伤,引起椎管及根管内神经受累。
二、椎骨的连接及损伤特点椎骨之间的连接,主要是通过椎间盘及椎骨本身的韧带。
(一)椎间盘椎间盘由纤维软骨组成,并连接于上下两个椎体之间的主要结构。
其主要组成成份有:1. 纤维环:为周边部的纤维软骨组,质地坚韧而富有弹性,将上下两个椎体紧密连结,此种结构对增加椎间关节的弹性,扭曲与旋转等有利。
2.髓核:为富有水份、类似粘蛋白物的弹件组织,内含有软骨细胞与纤维母细胞。
幼年时含水量达80%以上,随着年龄增加而水份递减。
椎间盘的生理功能除连接椎体外,固其富有弹性,可减轻和缓冲外力对脊柱与颅脑的震荡,并参与颈椎的活动及增加运动幅度,遇有闭合性损伤(传导、扭曲等)易引起纤维环破裂及髓核突出或脱出。
成人无骨折脱位颈脊髓损伤的临床特征及法医学鉴定原则分析摘要:目的对成人无骨折脱位颈脊髓损伤的临床特征及法医学鉴定原则进行研究。
方法本次研究共选择了2016年3月至2019年5月期间受理的20例这类案例,分析案例中伤者的法医临床医学鉴定情况。
结果对20例伤者实施伤残等级鉴定,最重等级为一级伤残,最轻的程度为十级伤残,平均为7.9级;损伤程度鉴定例数为2例,鉴定结果为轻伤。
伤病参与程度:伤病同等作用有8例,所占比例为40.00%,外伤为完全作用的伤者有2例,所占比例为10,00%,主要作用有6例,所占比例为30.00%,次要作用有5例,所占比例为5.00%,轻微作用和无作用患者有0例,3例伤者未实施伤病关系分析。
结论成人无骨折脱位型颈脊髓损伤是一种以颈椎退行性改变作为基础的疾病,大多数涉及存在伤病关系分析,必要情况下需要给出伤病参与度。
关键字:成人无骨折脱位颈脊髓损伤临床特征法学鉴定原则前言无骨折脱位脊髓损伤又被成为无放射性影像异常的脊髓损伤疾病,是脊髓损伤疾病的特殊类型之一,在儿童、成人当中均会发生。
本文正是基于此,选择了20例此类案例为对象,对成人无骨折脱位颈脊髓损伤的临床特征及法医学鉴定原则进行研究,具体情况如下。
1资料与方法1.1一般资料本次研究共选择了20例这类案例,其中男性有18例,女性有2例,年龄区间在19岁至74岁之间,平均(50.48±3.27)岁,从受伤到就诊的时间在1个小时至6天之间。
其中有13例伤者为交通事故伤,5例伤者为务工过程受伤,1例伤者为殴打伤,1例患者为被牛从背部撞击伤。
1.2临床表现患者在手术上之前均不存在临床症状,患者手术之后发生了颈脊髓病的临床和增长。
采取Franke l对颈脊髓损伤程度进行分级后发现,(A)级有11例,(B)级有5例,(C)级有3例,(D)级有1例,(E)级有0例。
有12例患者体表不存在显著外伤,4例患者伴随存在面部肿胀情况,3例患者出现头皮创伤情况,1例患者存在右侧颧部、颈部淤肿伴右侧颧骨骨折情况,2例患者出现头皮裂伤、多发面颅骨骨折伴随右侧额叶脑挫裂伤情况。
山东医药2014年第54卷第4期 肺功能,预防坠积性肺炎的发生。f.泌尿系感染预 防:术后麻醉作用完全消失后,夹闭尿管,每2~3 h 开放一次,训练膀胱舒缩功能,以便尽早拔除尿管, 鼓励患者多饮水,预防泌尿系感染。 早期康复训练:①心理指导:强直性脊柱炎患者 行全髋关节置换的目的是矫正畸形,重建稳定的髋 关节,患者能够达到生活自理,活动自如。向患者讲 解早期康复训练的重要性,介绍成功病历,增强患者 战胜疾病的信心。②早期康复训练:临床研究证明, 双髋关节置换术后,早期的康复训练,对于维持髋关 节的稳定性,恢复髋关节功能,减轻关节负载,减少 假体松动率具有重要意义 J。术后麻醉清醒,即做 足趾、踝关节的伸屈运动,下肢肌肉收缩锻炼,被动 挤捏、按摩下肢。术后第2天,病床摇高15。~30。, 做足趾、踝关节屈伸,股四头肌等长收缩,髋关节肌 肉训练,随术后天数增加逐渐增加训练时间及强度, 增强肌力。术后第3天开始,在原有锻炼基础上,进 行CPM机关节功能锻炼,起始角度从20。开始,每日 2次,每次30 min。如关节肿胀、疼痛可用冰敷l5~ 20 min。指导患者进行双下肢主动抬腿练习,不超 过30。,以防脱位。术后4~7 d,病床摇高,患者可 坐起,并在他人协助下下地站立。下床方法:患者坐 起,二肘关节支撑身体,他人协助平托髋关节,同时 用力,移至床边。患者伸直下肢,双手扶助行器用力 支撑,将一侧腿移至床下,防止髋外旋,另一腿顺势 移至床下,将身体转正,扶助行器站立。术后1O~ 1,4 d,练习扶双拐行走,患肢逐渐负重。下地行走后 要保护患者,避免跌倒。加强饮食护理,增加饮食中 蛋白质的含量,增强患者体质。术后3个月可由双 杖一单杖一弃杖。术后6个月内避免行导致下肢内 收、内旋动作,防止髋关节脱位的发生。 讨论:强直性脊柱炎患者行同期双侧全髋关节 置换术,术后给予精心护理,进行早期康复训练,可 以减少关节僵硬、肌肉萎缩,避免卧床时间长引发的 深静脉血栓、压疮、坠积性肺炎、泌尿系感染等并发 症。护理工作中做好患者体位的正确摆放,加强护 理健康宣教指导,避免一些可导致髋关节脱位的危 险动作,预防髋关节脱位的发生。加强观察和护理, 预防髋关节感染的发生。加强早期康复训练,恢复 和改善髋关节的运动功能,最终患者能够独立行走。 参考文献: [1]高志国.强直性脊柱炎全髋关节置换术的常见问题及处理[J]. 中华骨科杂志,2000,20(12):728 ̄31. [2]吕厚山.关节炎外科学[M].北京:人民军医出版社,2002: 92.93. [3]吕原山,徐斌.人工关节置换术后下肢深静脉血栓形成[J].中 华骨科杂志,1999,19(3):155.156. [4]张志,高粱斌,李健,等.人工全髋关节置换术后早期并发症的发 生及预防[J].广州医学院学报,2004,32(3):79.80. [5]方汉萍,杜杏利,郭风劲,等.全髋关节置换术后不同时间开始康 复训练的效果研究[J].中华护理杂志,2006,41(1):16-19. (收稿日期:2013 6_25)
脊柱脊髓损伤的临床表现与诊断脊柱脊髓损伤是一种严重的损伤。
凡脊柱遭受到较大外力,伤后主诉脊柱局限性疼痛和运动障碍的患者,均有脊柱骨折脱位的可能。
如脊柱某一部位有肿胀、压痛和畸形,或合并下肢瘫痪,即可肯定脊柱骨折的诊断。
X线检查是确定脊柱骨折脱位及损伤机制的重要方法,而CT, MRI则对脊柱脊髓损伤的伤情判断及预后估计有很好的参考价值。
现就其常见类型介绍加下。
1、胸腰椎损伤的临床表现与诊断1. 1 脊柱的三柱分类学说1983年,Denis根据400多例胸腰椎损伤的治疗经验,提出三柱分类概念。
三柱分类即将胸腰椎分成前、中、后三柱前柱包括前纵韧带、椎体的前1/2,椎间盘的前部;中柱包括后纵韧带、椎体的后1/2、椎间盘的后部;后柱包括椎弓、黄韧带、椎间小关节和棘间韧带。
脊柱的稳定性有赖于中柱的完整,当前柱遭受压缩暴力,产生椎休前方压缩者为稳定性,而爆裂性骨折、韧带损伤及脊椎骨折-脱位,因其三柱均遭损伤,则属不稳定性。
1. 2 临床表现由于损伤的部位、程度、范围及个体特征不同,临床症状和体征可有相当大的差异,应注意以下几点:(1)外伤史:如高处坠落、重物击打、交通事故等;(2)局部剧痛,不能起立或翻身,搬动时疼痛加剧;(3)骨折部位明显有压痛及叩痛;(4)腰背部活动受限、肌痉挛;(5)腹胀、腹痛、便秘等。
系由后腹膜血肿刺激植物神经,致肠蠕动减弱;(6)神经损伤症状。
指损伤平面以下的感觉、运动和括约肌功能障碍。
1. 3 诊断除仔细询间病史、查体外,尚须作必要的检查,方能对损伤程度及预后作出合理的估计,并选择合理的治疗方法:(1)X线摄片。
可显示有无骨折脱位及其程度、范围、部位,脊髓是否受压等;(2)CT检查。
可显示骨折部位及移位方向,了解中柱损伤情况及椎管受压、阻塞状况;(3)MRI检查。
不但能清楚显示脊椎骨折,而且能显示脊髓损伤的程度、范围;(4)同位素骨扫描。
对原发性或继发性骨肿瘤,继发病理骨折者,有助于明确诊断。
144· 中华J1 科杂志2006年2月第44卷第2期Chin J :diair.Februarv 2006。Vol44。No.2 得较好的疗效。由于脐血移植后粒细胞和血小板恢复延迟, 机会感染增高但发生GVHD的危险性低。因此我们在非血 缘HLAS/6位点相合的情况下,优先选择脐血细胞数高者为 供者脐血。据报道脐血移植治疗重型再障的成功率较低…, 约1/3的患者可以发生植入失败或排斥,尤其是非血缘脐血 移植Ⅲ。以上GVHD可达21.4%。本组2例中1例获得长 期植入,另1例发生排斥,但经ATG、CTX和CSA治疗后,患 者自主造血恢复,2例患者最终疗效均较好。 我们采用CSA和MMF方案预防GVHD,虽然脐血来源 为非血缘供者,且有HLA一个位点不合,但均未发生急、慢 性GVHD,说明该预防方案可靠。我们体会在脐血移植后主 要并发症是反复感染,多为上呼吸道的感染,可能与脐血移 植后患儿免疫功能重建延迟和长期使用免疫抑制剂有
儿童无骨折脱位型脊髓损伤临床研究 伍坛邹丽萍方方 肖静丁昌红郑华 无骨折脱位型脊髓损伤又称为无放射影像骨折脱位脊 髓损伤(spinal cord irIjury without radiologic abnormality, SCIWORA),是指有些脊髓损伤并不伴有脊柱的骨折脱位, 即外力的作用造成了脊髓损伤而没有影像学可见的脊柱骨 折脱位等异常发现…。因为儿童脊柱的解剖生理特点,儿童 SCIWORA较成人多见,但多被诊断急性脊髓炎。1992年1 月_2005年4月,我院收治的SCIWORA的患儿12例,报告 如下。 临床资料 1.一般资料:本组12例,男5例,女7例。年龄1岁3 个月一15岁,平均5岁3个月。全部病例均做MRI检查,其 中8例拍摄脊柱平片,1例做脊柱CT,均未发现脊椎的骨折 或脱位的影像学变化。外伤原因为臀部受击打3例,跳舞做 劈又及下腰动作1例,跌倒5例,车祸2例,做翻跟头动作1 例。其中6例在瘫痪的上升期或高峰以后有发热。脊髓损 伤平面颈段2例,胸段10例。其中7例为完全性脊髓损伤, 2例为不完全性脊髓损伤,3例由于患儿年龄过于幼小,查体 不能合作,不能判断是否为完全损伤。不完全脊髓损伤中2 例均为颈髓损伤。其中急性脊髓损伤10例,迟发脊髓损伤 2例(24 h后)。其中11例做脑脊液检查,脑脊液常规、生化 正常者5例,蛋白轻度升高者4例,有红细胞者2例,中性粒 细胞增高2例。其中1例收治于外科,11例收治于内科。其 中5例诊断为急性脊髓炎,1例不除外急性脊髓炎,6例诊断 外伤性脊髓损伤。 2.MRI表现:非出血性脊髓损伤8例,T1WI图像为低或 略低信号,T2WI图像为高信号。出血性脊髓挫伤4例, 作者单位:100045首都医科大学附属北京儿童医院神经内科与 康复中心 除适当应用抗病毒药物和抗生素治疗控制外,定期 应用静脉丙种球蛋白可使感染发生率明显降低。 参考文献 l Trigg ME.Hematopoietic stem cells.Pediatrics,2Oo4,113(4 Supp1):1051.1057. 2 Goussetis E。Peristeri J。Kitra V。et a1.Combined umbilical cord blood and bone iilalTow transplantation in the treatment of beta—thalassemia major. :diatr Hematol Onco1.20oO.17:307-3l4. 3 rI110inson BG。Robertson KA。Gowan D。et a1.Analysis of engraftment,graft-versus-host disease,and iln/nulle recovery following unrelated donor cord blood transplant.Blood。20oO。96:2703.27l1. (收稿日期:2004—12-21) (本文编辑:滕淑英) T2WI图像见到髓内弥漫性高信号内的低信号出血灶为其特 征性表现,T1WI图像可见到局部脊髓肿胀,出血灶为等或高 低混杂信号。其中1例完全损伤并长期未恢复的患儿,在慢 性期后可见空洞形成及脊髓萎缩。 3.治疗方法与随访:儿童脊髓损伤与成人脊髓损伤的治 疗基本相同。以保守治疗为主,主要为严格卧床、制动,配合 脱水药物、激素类药物及神经营养药物的应用。12例中7 例进行了随防,其中完全损伤5例,不完全损伤2例。2例 不完全损伤均为颈段脊髓损伤。2例颈髓不完全损伤均于 病后1年基本恢复。5例胸髓完全损伤随访时间从半年到5 年不等,其中2例半年内感觉平面有所下降,全部5例下肢 运动功能均未恢复。 讨论 1.诊断与鉴别诊断:本病病前完全正常,无感染史及疫 苗接种史,有明确外伤病史,脊髓损伤的症状和体征,脑脊液 正常或仅有蛋白轻度增高或中性粒细胞反应,X线平片及 CT未见骨折脱位,结合MRI表现诊断该病并不困难。MRI 检查可以显示X线检查显示较差的或无法显示的损伤,如 韧带断裂、脊髓水肿、出血和硬膜外血肿等。明确的外伤史 是本病与急性脊髓炎的重要鉴别点。本文的12例中5例被 诊断为急性脊髓炎,所以儿内科医生需要加强对该病的认 识,才能避免对该病的误诊。 2.解剖与发病机理:儿童SCIWORA较成人多见,这可 能是由于儿童脊椎的高度活动性引起的。这是由以下解剖 特点决定的:(1)韧带和关节囊有较大的弹性可以承受相当 大的拉伸而不撕裂;(2)由于椎间盘有较高的含水量可以纵 向过度伸展而不发生断裂;(3)关节突的关节面浅且几乎成 水平位,很容易在平移、屈曲和伸展的过程中发生滑脱;(4) 儿童时期椎体未完全骨化,椎体呈楔形使脊椎的活动度较成 2006年2月第44卷第2期ChinJ Pediatr,February 2006,Vol44,No.2 人明显大;(5)软骨终板为薄弱区域,只需受到轻度剪切力 即可受到损伤;(6)对于限制椎体侧方和旋转运动的钩突在 小于1O岁的儿童尚未形成;(7)婴幼儿的头部相对体积较 大且重,而颈背部肌肉相对力量较弱,在屈曲或伸展的外力 作用下较易发生大范围的摆动。 3.儿童颈椎SCIWORA特点:文献报道在儿童的 SCIWORA中颈髓损伤最为常见。但本文的12例中仅有2 例为颈髓损伤,且均为不完全性损伤。椎体的一过性滑脱是 重要的致脊髓损伤的原因。亦有颈椎后伸损伤致脊髓梗塞 的报道 ]。约有一半病例自伤后至出现脊髓损伤症状之间 有潜伏期,即迟发截瘫,时间自数小时至4 d不等。儿童无 骨折脱位型颈段脊髓损伤范围较大,多无脊髓的持续压迫。 本组1例15岁,脊髓病变长度在3个椎体,1例2岁2个月, 脊髓病变长度达8个椎体。由于前述的儿童脊柱的解剖特 点决定了儿童颈椎有较大的活动性而有较差的稳定性,以至 在过屈型外伤中,儿童下颏可撞击到前胸,在过伸型外伤中, 儿童头枕部可撞击到后背。儿童脊柱本身有很好的弹性和 韧性而不发生骨折,但较大的一过性移位可对椎管内的脊髓 造成较严重的挤压伤。 Pang等 认为,患者越年轻,神经损害症状就越重。因 为随着年龄的增长,脊柱的稳定性得到加强,其一过性滑动 范围较小,因而对脊髓造成的挤压伤也较轻。若外力过大, 将直接造成脊柱骨折或脱位,损伤情况已经不属于无骨折脱 位脊髓损伤的范畴。/l,JL颈椎的活动支点在C 。和C。 ,而 成人则位于C ,故8岁以下d,JL损伤节段多于上颈椎。但 8岁以后d,JL颈椎的解剖结构向成人接近,上颈椎的稳定性 得到加强,下颈椎损伤的发生率开始上升 J。 另外,儿童颈椎无骨折脱位脊髓损伤一般无椎间盘突 出,因为儿童的间盘纤维环及前、后纵韧带的韧性、弹性较 好,不易断裂。本组2例中无椎问盘突出。在Pang报道的 24例中,也无1例椎间盘突出。 4.儿童胸椎SCIWORA特点:本组12例中有1O例胸髓 损伤,可见胸椎无骨折脱位型脊髓损伤在儿童并不少见。文 献报道儿童胸髓的SCIWORA有几种典型的病因:(1)站立 的儿童被高速的交通工具直接撞击;(2)腰部系安全带的儿 童发生撞车事故;(3)被缓慢移动的交通工具压伤。但本文 报道的12例仅有1例为车祸直接撞击,1例为三轮车压伤。 其余8例中1例为做舞蹈动作,4例为跌倒受伤,3例为臀部 受击打。1O例中年龄小于8岁者9例。其中上胸段损伤 (T。.6)为6例,下胸段损伤为3例。与文献报道的小于8岁 的年龄组上胸段损伤占优势相符 ]。值得注意的是本文报 道的病因多为较轻微的外力如跌倒及受击打,只有2例是由 于车祸引起的。3例臀部受击打者中有2例在3~5 min内 即出现疼痛和尿失禁等症状,3例均于半小时内出现瘫痪症 状,说明脊髓损伤与轻微外力之间存在直接联系。轻微外力 即造成脊髓损伤可能由于小于8岁的儿童对脊髓损伤特别 敏感有关。 l45· 儿童胸椎SCIWORA的发病机制可以是在直接或间接 暴力作用下,1个或多个胸椎节段在瞬问的移位,使胸髓被 切挤,直接损伤脊髓神经,并可损伤其营养血管(如髓前动 脉,大根动脉等)。营养动脉损伤或栓塞导致脊髓栓塞,使下 部脊髓发生缺血坏死 ]。脊髓及其营养血管损伤的程度 与脊髓瞬间移位的程度有关。另外当胸或腹腔受辗压或压 砸时,胸或腹腔内压骤然增高,由于脊髓及椎管内静脉系统 与胸及腹腔大静脉相通,胸腹腔内压骤然增高致脊髓与椎管 内静脉压急剧上升,甚至破裂出血,并致小动脉压增高,供血 障碍,致脊髓损伤。此种病例脑脊液中常有出血。 胸椎SCIWORA损伤应是上运动神经元损伤,但具报 道 多数病例早期下肢截瘫,肌肉呈软瘫,腱反射消失,至 晚期仍持续为下肢软瘫,与一般颈椎SCIWORA者不同,提 示其发病机制与脊髓的缺血坏死有关。x线检查及脊髓造 影胸椎未见异常。脑脊液可见有出血。MRI检查早期T2加 权像可见脊髓信号中有长条状信号,晚期T2加权像持续高 信号,而T。加权像显示脊髓大多萎缩变细,个别有高低不匀 的混杂信号。本文的1O例临床特点与文献报道相符。由于 脊髓的缺血坏死预后差于颈髓损伤。本文1O例中,5例随 访均为完全损伤,伤后持续软瘫,瘫痪无恢复。 5.治疗:建议早期应用大剂量甲泼尼龙,于伤后8 h内 应用。首次冲击量30 ms/ks,15 min内小壶滴入,45 min后, 4 me/(kg.h),静滴连续23 h,可减缓或中止脊髓损伤后的 继发性损伤,改善其功能恢复 J。但要注意有学者报道伤后 8 h应用甲泼尼龙增加脊髓中央坏死的范围,使损伤平面升 高。对于制动的时间仍有争议 J,推荐的时间为12周。可 以在颈领或背心的固定下行康复训练。 志谢本文在中国康复研究中心关骅教授帮助下完成