妊娠期甲状腺功能异常的诊治
- 格式:pptx
- 大小:3.99 MB
- 文档页数:45

最新:甲状腺疾病诊治规范《孕产期甲状腺疾病防治管理指南》解读摘要:甲状腺疾病是育龄女性常见的内分泌疾病,孕产妇甲状腺疾病管理相对复杂。
中国在2022年制定颁布了《孕产期甲状腺疾病防治管理指南》,以期为妇幼保健、产科及内分泌科专业人员对孕产期甲状腺疾病防治与管理提供指导与推荐。
该指南涉及围孕期甲状腺疾病的预防、教育、筛查、诊断、转诊、治疗、管理,强调了干预窗口前移,突出了预防和全周期管理的防治理念。
文章旨在对指南的主要亮点内容进行解读。
关键词:孕产期;甲状腺疾病;管理;解读甲状腺疾病为育龄女性常见内分泌疾病,孕产妇甲状腺疾病管理更为复杂,并可能威胁母婴健康,是内分泌学和围产医学共同关注的热点领域之一。
由中华预防医学会妇女保健分会和中华医学会内分泌学分会联合制定的《孕产期甲状腺疾病防治管理指南》(下文简称为指南)主要目的是为了配合和落实我国政府部门制定的《孕产妇妊娠风险评估与管理工作规范》,满足妇幼保健、产科及内分泌科专业人员对孕产期甲状腺疾病防治与管理提供规范服务的需求[1-2]。
指南为孕产期甲状腺疾病患者提供全程系列的医疗保健服务,涉及围孕期甲状腺疾病的预防、教育、筛查、诊断、转诊、治疗、管理。
本文对该指南的主要亮点内容进行解读。
1阐述了孕产期甲状腺疾病高发、近一半妊娠妇女存在碘缺乏的严峻现况我国非孕育龄妇女(未妊娠状态)甲状腺功能异常的患病率为17.2%[3].采用妊娠期特异性促甲状腺素(TSH)和甲状腺素(T4)的参考范围,孕产期妇女甲状腺疾病的患病率与非孕育龄妇女不同。
受检测方法、碘营养状态及孕周影响,孕期甲状腺疾病患病率差异较大,其中孕期临床甲状腺功能减退症(甲减)患病率为0.3%~1.0%、亚临床甲减患病率为4.0%〜17.8%,甲状腺毒症患病率约1.0%、甲状腺过氧化物酶抗体(TPOAb)或甲状腺球蛋白抗体(TgAb)阳性率可达17.0%,甲状腺结节患病率为3.0%~21.0%,产后甲状腺炎(PPT)患病率为1.1%~16.7%β根据世界卫生组织(WHO)碘营养的评估标准,我国非孕育龄妇女平均尿碘浓度为178.7μg∕L,总体处于碘充足状态。

孕妇怀孕期的胎儿甲状腺功能障碍与治疗孕妇怀孕期的胎儿甲状腺功能障碍是一种常见的妊娠并发症,可以对胎儿的生长和发育产生负面影响。
本文将探讨孕妇怀孕期的胎儿甲状腺功能障碍的原因、症状以及治疗方法。
一、胎儿甲状腺功能障碍的原因孕妇怀孕期的胎儿甲状腺功能障碍主要有两种原因:一种是孕妇本身甲状腺功能异常,另一种是由于胎儿自身的甲状腺发育异常所致。
1. 孕妇甲状腺功能异常:孕妇甲状腺功能低下(甲减)是最常见的情况。
孕期孕酮、雌激素等激素水平的升高会抑制孕妇体内的甲状腺素合成,导致甲状腺功能下降。
此外,孕期孕激素对甲状腺素的分布、运输和代谢也产生了一定的影响。
2. 胎儿自身甲状腺发育异常:胎儿在妊娠早期就开始发育甲状腺,但在妊娠16-20周才能自主分泌足够的甲状腺素。
如果胎儿自身甲状腺发育异常,无法正常分泌甲状腺素,就会导致胎儿甲状腺功能障碍。
二、胎儿甲状腺功能障碍的症状胎儿甲状腺功能障碍的症状主要体现在胎儿的生长和发育上。
1. 低体重出生:胎儿甲状腺功能异常可能导致胎儿宫内生长受限,使胎儿出生时体重较低。
2. 神经系统发育异常:胎儿甲状腺功能障碍可能导致神经系统的发育受损,出现智力低下、行动迟缓等现象。
3. 骨骼发育异常:甲状腺素对胎儿骨骼的发育有重要影响,胎儿甲状腺功能障碍可能导致骨骼发育异常,特别是骨龄滞后。
4. 其他症状:部分胎儿可能出现肌张力低下、皮肤干燥、黄疸等甲状腺素不足引起的症状。
三、胎儿甲状腺功能障碍的治疗方法胎儿甲状腺功能障碍的治疗主要包括孕妇的甲状腺激素替代治疗和胎儿的甲状腺激素补充治疗。
1. 孕妇的甲状腺激素替代治疗:对于孕妇甲状腺功能低下的情况,可以通过给予甲状腺激素替代治疗来提高孕妇体内甲状腺素水平,从而改善胎儿的甲状腺功能。
2. 胎儿的甲状腺激素补充治疗:对于胎儿自身甲状腺发育异常的情况,可以通过给予胎儿甲状腺激素补充治疗来纠正甲状腺功能障碍。
这通常需要在胎儿出生后进行,医生会根据具体情况确定药物剂量和治疗方案。
2018版《妊娠期和产后甲状腺疾病诊治指南》解读导读在今年的CSE2018⼤会上,“妊娠期和产后甲状腺疾病诊治指南”发布,来⾃中国医科⼤学第⼀附属医院的单忠艳教授对最新指南进⾏了解读。
作者:李照青中⽇友好医院内分泌科2018年,中华医学会内分泌学学会、中华医学会围产医学学会和卫健委科研所专家在2012版中国妊娠指南的基础上修改指南形成新版《妊娠期和产后甲状腺疾病诊治指南》。
新指南继续采⽤了2012版指南的推荐条款强度分级,并增加了1个章节(辅助⽣殖与甲状腺疾病)、14个问题、11个推荐、40篇参考⽂献。
单忠艳教授主要针对以下9个更新内容进⾏了阐述。
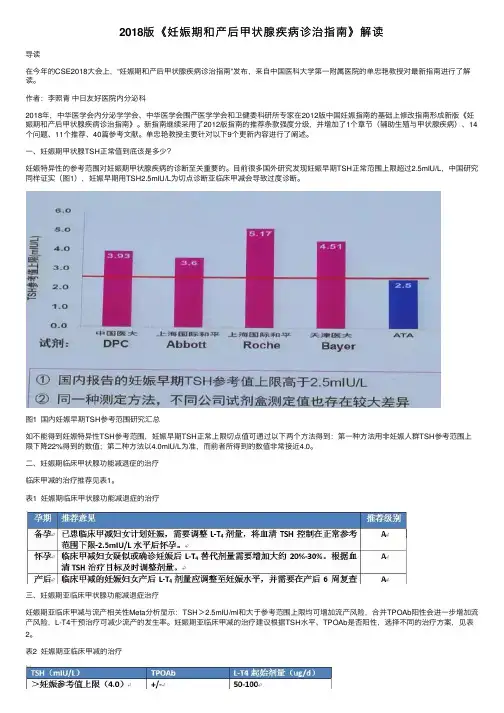
⼀、妊娠期甲状腺TSH正常值到底该是多少?妊娠特异性的参考范围对妊娠期甲状腺疾病的诊断⾄关重要的。
⽬前很多国外研究发现妊娠早期TSH正常范围上限超过2.5mIU/L,中国研究同样证实(图1),妊娠早期⽤TSH2.5mIU/L为切点诊断亚临床甲减会导致过度诊断。
图1 国内妊娠早期TSH参考范围研究汇总如不能得到妊娠特异性TSH参考范围,妊娠早期TSH正常上限切点值可通过以下两个⽅法得到:第⼀种⽅法⽤⾮妊娠⼈群TSH参考范围上限下降22%得到的数值;第⼆种⽅法以4.0mIU/L为准,⽽前者所得到的数值⾮常接近4.0。
⼆、妊娠期临床甲状腺功能减退症的治疗临床甲减的治疗推荐见表1。
表1 妊娠期临床甲状腺功能减退症的治疗三、妊娠期亚临床甲状腺功能减退症治疗妊娠期亚临床甲减与流产相关性Meta分析显⽰:TSH>2.5mIU/ml和⼤于参考范围上限均可增加流产风险,合并TPOAb阳性会进⼀步增加流产风险,L-T4⼲预治疗可减少流产的发⽣率。
妊娠期亚临床甲减的治疗建议根据TSH⽔平、TPOAb是否阳性,选择不同的治疗⽅案,见表2。
表2 妊娠期亚临床甲减的治疗妊娠期甲减和亚临床甲减治疗⽬标建议将TSH控制在妊娠期特异参考范围的下1/2,如若⽆法获得妊娠特异性参考范围,则⾎清TSH可控制在2.5mIU/L以下。


妊娠合并甲亢的指南首先,妊娠合并甲亢的诊断需要在早期进行。
妊娠早期甲状腺功能的异常可能导致胎儿智力发育不全,因此必须尽早进行确诊和治疗。
医生应该询问孕妇是否有甲亢的症状,如失眠、多食、心悸、焦虑等,并进行相应的检查,如血清TSH、FT4和TPO抗体水平测定等。
其次,甲亢的治疗在妊娠期间需要特别注意。
碘摄入对甲状腺功能的影响至关重要。
医生应建议孕妇遵循低碘饮食。
对于孕妇来说,抗甲亢药物的选择也很重要。
碘-131治疗在妊娠期间是禁忌的,因为它可能对胎儿的甲状腺发育产生负面影响。
甲状腺抑制剂是最常用的治疗药物,例如硫脲类。
孕妇需要在孕期间接受医生的密切监测,以确保甲亢得到控制,但又不会对胎儿产生不良影响。
此外,孕妇的甲状腺功能应该在妊娠期间进行定期检查。
由于妊娠会导致甲状腺功能的改变,孕妇需要在孕周20-24进行检查,以评估甲状腺功能的变化。
医生还应密切关注TSH水平,因为高水平的TSH可能导致孕妇产生甲状腺危象,对胎儿产生不利影响。
最后,妊娠期间的监护也是至关重要的。
由于甲亢可能影响母婴健康,孕妇需要定期进行产前检查和超声检查。
这可以帮助医生评估胎儿的生长发育情况,并根据需要进行干预。
孕妇还需要注意自身的健康状况,定期进行甲亢的诊断和治疗,并遵循医生的建议。
总之,对于妊娠合并甲亢的管理,及早确诊和治疗是非常重要的。
医生应评估孕妇的甲亢症状,并采取相应的检查来确定诊断。
治疗方案包括低碘饮食和甲状腺抑制剂的使用。
孕妇需要在妊娠期间进行定期检查和监护,以确保甲亢得到控制,对胎儿的产生不利影响最小化。
这些指南可以为临床医生提供帮助,以便更好地处理妊娠合并甲亢的情况。




妊娠合并甲状腺功能亢进症的诊治高水平的促甲状腺激素受体抗体(TRAb)可通过胎盘造成胎儿甲亢。
摘要:毒性弥漫性甲状腺肿(Graves病)是妊娠合并甲状腺功能亢进症(甲亢)最常见的原因。
血清促甲状腺激素(TSH)关键词:甲状腺功能亢进症;毒性弥漫性甲状腺肿;抗甲状腺药物;妊娠甲状腺功能亢进症(甲亢)是由于甲状腺组织增生、功能亢进、产生和分泌甲状腺激素过多所引起的一组临床综合征。
妊娠期甲亢发病率约为1%,其中临床甲亢占0.4%,亚临床甲亢占0.6%。
主要为毒性弥漫性甲状腺肿(Graves病),包括妊娠前和新发的Graves病,占所有病因的85%;其次为妊娠期甲亢综合征(syndrome of gestationalhyperthyroidism,SGH),又称一过性甲亢,比例为10%;甲状腺功能腺瘤、结节甲状腺肿、葡萄胎等,比例仅为5%。
由于甲亢患者不易妊娠且流产率高,妊娠合并甲亢者,一般病情相对较轻,或已接受过抗甲状腺药物(ATD)、131I放射治疗或手术(甲状腺部分或大部切除术、腺瘤切除术)。
Graves病是促甲状腺激素受体抗体引起的自身免疫病。
促甲状腺激素受体抗体(TRAb)有3种:(1)促甲状腺激素受体刺激性抗体(TSAb),可激活促甲状腺激素受体(TSH-receptor,TSHR)而产生类似TSH的生物效应,引起甲状腺功能亢进。
(2)促甲状腺激素刺激阻断性抗体(TBAb),与TSHR 结合后阻断TSH 与受体的结合而引起甲状腺功能减退。
(3)中性促甲状腺激素受体抗体,与TSHR 结合后既不激活受体也不阻断其他配基对TSHR 的作用。
Graves 病常于早孕期及产后1年加重。
1、妊娠合并甲亢的诊断诊断妊娠合并甲亢的关键是及时发现异常的表现,依据实验室检查(包括促甲状腺激素、甲状腺素、TRAb等)、超声检查确定病因,并了解胎儿在宫内的状况。
血清促甲状腺激素(TSH)1.1 确定高危患者1.1.1 病史多数妊娠期甲亢患者有甲状腺病史。

