急性胰腺炎新分类新认识和影像学解读
- 格式:ppt
- 大小:7.91 MB
- 文档页数:81




急性胰腺炎!不同时期下的声像图差很大!急性胰腺炎的发病原因跟我们前面讲的胆石症有很大的关系,占60%以上;另外酒精中毒、胰腺外伤、暴饮暴食都可以引发胰腺炎。
急性腹痛是急性胰腺炎最突出的症状,也是最先出现的症状。
我们知道胰腺炎有急性和慢性之分,那急性胰腺炎你知道它还能往下怎么划分吗?不同类型有什么样的区别呢?他们的超声表现有什么不同?一、急性胰腺炎分型我们首先来看看急性胰腺炎的分型。
按病理改变过程分类分为下面这两种类型,水肿性和出血坏死性急性胰腺炎,是同一病变的两个阶段。
1、水肿型占绝大多数,约85% 。
病变轻,多局限在体尾部;胰腺肿大,间质水肿,充血和炎症细胞浸润,会出现度的脂肪坏死但无出血,被膜紧张,胰周可以出现积液。
2、出血坏死型较少见,但病变严重。
胰腺实质坏死;水肿,出血,血栓;脂肪坏死;伴随的炎症性反应。
急性出血坏死性胰腺炎病变,我们看名字就知道它是以胰腺实质出血、坏死为特征的;胰腺肿胀,呈暗紫色,分叶结构模糊,坏死灶呈灰黑色,严重者整个胰腺变黑。
知道了急性胰腺炎的分型,下面我们来看看在超声下,他们是怎样的吧!二、超声表现1、水肿型形态边界:胰腺弥漫性肿大,形态饱满膨出,尤以前后径明显,可≥3.5cm,轮廓线光整,清楚。
局限性肿大,局部有少数的患者是看见局部的胰腺肿大,多见于胰头和胰尾,跟胰头副胰管或胰尾胰管梗阻形成局限性炎症有关。
内部回声:胰腺回声减弱内有分布较均匀的低回声点,水肿严重的胰腺可呈无回声表现,似囊性结构。
胰腺透声性好,后方回声较清晰或增强。
如图1。
周围组织关系:胰腺明显肿大和炎性浸润的时候,对周围的血管有压迫征象,会导致胰腺后面脾静脉、门静脉这些血管受压,显影不清。
图1:急性胰腺炎(水肿型)A. 胰腺肿大,胰头可疑钙化点(↑);B.横旋转扫查为肝外胆管内小结石(↑)2、出血坏死型:形态边界:胰腺肿大,边缘显示不规则,境界多不清晰。
如图2、图3.图2:急性坏死型胰腺炎图3:急性坏死型胰腺炎内部回声:由于组织水肿、坏死、出血,胰腺呈弥漫分布的致密而不均匀的粗大强回声斑点;或呈强回声、弱回声以及无回声区混合型。
【摘要】急性胰腺炎发病率呈现出逐年上升趋势,作为威胁现代人健康的重要疾病,胰腺炎有着较高的发病率和病死率,及时有效的诊治是保证治疗效果,改善患者预后的关键。
本文对急性胰腺炎临床分类、并发症及CT征象展开探讨与总结,回顾了急性胰腺炎的分类系统,并举例说明了急性胰腺炎常见和罕见的并发症;认为对比增强计算机断层扫描(CECT)是急性胰腺炎的主要初始成像方式,并提供了用于胰腺成像的样本CECT技术采集参数,希望能够对临床急性胰腺炎的诊治有所帮助和启发。
【关键词】急性胰腺炎诊断分类并发症CT中图分类号:R4文献标识码:A文章编号:1672-1721(2021)04-0519-04DOI:10.19435/j.1672-1721.2021.04.036随着现代医学技术水平的持续进步,临床对于急性胰腺炎的认识和研究都在不断深化,对其病理生理变化机制基本形成了有效认知,为疾病的治疗提供了有效帮助。
但同时需要注意的是,目前临床对于急性胰腺炎的发病机制尚未完全明确,部分患者仍有较高的不良预后风险。
因此,对于包括急性胰腺炎发病机制在内的临床诊断和评估仍是当前亟待解决的重要问题。
如今,随着CT检查技术的成熟和发展,CT成为了现阶段临床早期诊断评估急性胰腺炎病情的重要工具,相较于超声、MRI等影像技术,CT检查能够更加清晰地显示胰周、腹膜后间隙内的病变的进展状况,且操作方便、检测结果稳定可靠。
本文对急性胰腺炎的临床分类、并发症及CT征象展开详细说明与阐述。
1急性胰腺炎简介急性胰腺炎是一种越来越常见的疾病,发病率每100,000人中有20~80例,在不同国家之间差异很大。
例如,在美国急性胰腺炎的发病率估计为每100,000人中30~40例,而在日本,2011年的发病率是每100,000人中49.4例[1,2]。
临床表现从短暂的腹部不适到全身性炎症反应综合征不等,5%的病例可能发生死亡[3,4]。
急性胰腺炎通常分为轻度、中重度和重度,轻度急性胰腺炎是自限性的,病死率和发病率极低,并且通常可以在不进行影像学检查的情况下进行临床、生化诊断;中重症急性胰腺炎表现为短暂性(<48h)器官衰竭或局部或全身性并发症,尽管与轻度胰腺炎相比,中重度胰腺炎具有较高的发病率,但其病死率被认为低至2%。



急性胰腺炎分类-2012:亚特兰大分类和定义修订的国际共识冷芳1,常志刚2 译,杨尹默3 审校(1 江西省景德镇市第三人民医院消化内科,江西景德镇,333000;2 卫生部北京医院外科,北京100730;3 北京大学第一医院普外科,北京100034)关键词:中图分类号:文献标志码:Classification of acute pancreatitis—2012: revision of the Atlanta classification and definitions by international consensusLENG Fang,CHANG Zhigang,Y ANG Yinmo.(Department of Gastroenterology, the Third People’s Hospital, Jingdezhen, Jiangxi 333000, China)摘要背景和目的急性胰腺炎的亚特兰大分类使相关研究得以标准化,有助于临床医生之间的相互交流。
但由于此分类存在不足及对该病认识的深入,有必要对其进行修订。
方法在2007年进行了基于网络的商讨,以确保胰腺病学家的广泛参与。
首次会议之后,工作组向11 个国家和国际性的胰腺学会函寄了修订草案,该草案被转发给所有相关成员,根据反馈意见再次做出修订,历经3次以网络为基础的讨论,以有文献支持的证据为基础,最后形成此共识。
结果修订后的急性胰腺炎分类明确了疾病的两个阶段:早期和后期,严重程度分为轻症,中重症及重症,轻症胰腺炎是最常见的类型,无器官衰竭、局部或全身并发症,通常能在发病1周内恢复。
中重症急性胰腺炎定义为存在短暂的器官功能衰竭、局部并发症或共存疾病的加重。
重症急性胰腺炎定义为存在持续性器官功能衰竭,即器官功能衰竭> 48 h。
局部并发症包括胰周液体积聚,胰腺及胰周组织坏死(无菌性或感染性),假性囊肿及包裹性坏死(无菌性或感染性)。
各类急性胰腺炎不同时期影像表现修订版Atlanta 分类将急性胰腺炎分为2 类:IEP 和坏死性胰腺炎。
1.IEPIEP 更常见,指胰腺炎为非坏死性炎症。
IEP 在增强 CT 或 MR 扫描时,因为水肿原因可较正常胰腺强化程度低,但不会出现无强化区。
IEP 多表现为胰腺体积局限或弥漫性增大,周围可见条状胰周炎症或少量液性密度(图 1)。
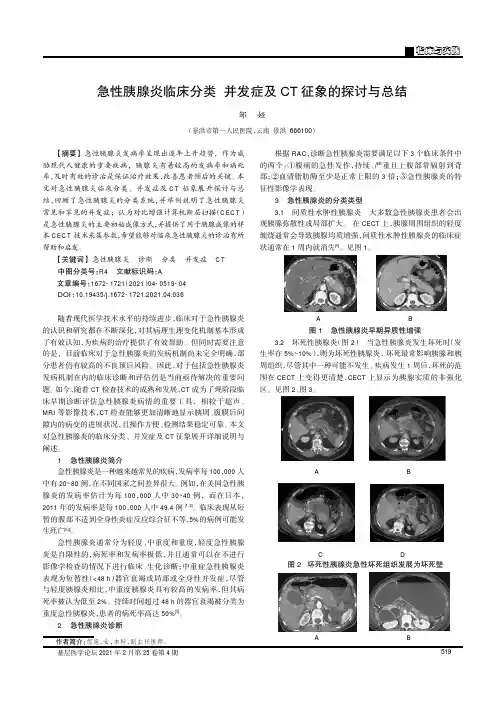
图 1 一名 28 岁男性酗酒引起的 IEP 患者。
轴位增强 CT 显示束状胰周炎症(箭头)、胰腺密度正常* 特别需要注意的是,胰周可有液性密度,但不会有坏死物质(图2)。
图 2 一名 43 岁男性 IEP 患者。
轴位增强 CT 图像显示胰周炎症(黑箭头)和左肾前间隙积液(白箭头),诊断为 APFC2. 坏死性胰腺炎坏死性胰腺炎占急性胰腺炎的 5%~10%。
坏死可发生于胰腺实质或胰周,也可同时发生。
根据坏死累及范围将坏死性胰腺炎分为三种亚型:仅累及胰腺;仅累及胰周;胰腺和胰周同时受累。
同时受累的亚型:表现为胰腺及胰周无强化坏死物,多累及小网膜囊和肾前间隙(图 3a)。
胰周型:表现为胰腺强化正常,而胰周坏死,坏死物可包括不等量的液体和和非液性成分,约占坏死性胰腺炎的 20%(图 3b)。
胰腺型:仅占 5%,没有胰周坏死物。
在发病的前几天胰腺可仅表现为水肿,局限或弥漫性低强化,可能很难与IEP 相鉴别,在这些病例中,在发病 5~7 天后再次行 CT 增强扫描可以提高诊断坏死性胰腺炎的准确率。
通常,常规 CT 增强扫描可以满足诊断,没有必要多时相扫描。
如果患者有肾衰而不能行 CT 增强扫描,可以行 MR 平扫。
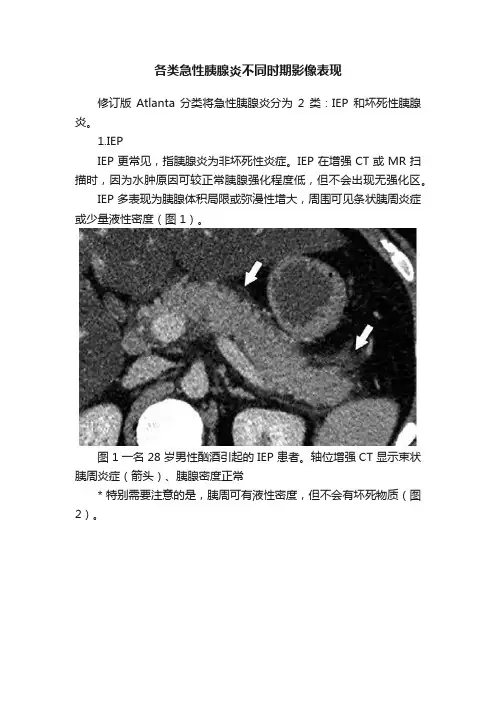
图 3 坏死性胰腺炎亚型在增强轴位 CT 的表现。
a 胰腺和胰周同时受累的58 岁女性患者,胰体无强化(*),正常强化的胰尾(黑箭头),小网膜囊内ANC(白箭头)。
b 仅胰周受累的18 岁男性患者,可见一周为大片不均质密度(箭头),和 ANC 相符。
胰腺实质密度正常(*)。

急性胰腺炎分类新标准
急性胰腺炎是一种常见的急腹症,临床上常见的病因包括胆道结石、酒精性肝病、高脂血症等。
随着医学研究的不断深入,对急性胰腺炎的分类标准也在不断更新,以更好地指导临床诊断和治疗。
本文将介绍急性胰腺炎的新分类标准,以便临床医生和研究人员更好地理解和应用。
根据最新的研究成果,急性胰腺炎可分为轻、中、重三个等级。
轻型急性胰腺
炎的临床表现为轻度腹痛、发热、轻度腹胀等,通常不伴有明显的全身症状和并发症。
中型急性胰腺炎的患者病情较重,常出现持续性腹痛、明显的腹胀、恶心、呕吐等症状,部分患者可出现轻度的全身症状。
而重型急性胰腺炎则是病情最为严重的一种,患者常出现剧烈的持续性腹痛、明显的全身症状(如高热、休克等),并可能出现多器官功能障碍和并发症。
在临床实践中,对急性胰腺炎的分类有助于医生更好地评估患者的病情和预后,并制定相应的治疗方案。
对于轻型急性胰腺炎,一般采取保守治疗,包括禁食、静脉输液、镇痛等,预后良好。
而中、重型急性胰腺炎则需要及时入院治疗,可能需要行胰腺外科手术干预,严密监测病情变化,预防并发症的发生。
除了临床治疗外,对于急性胰腺炎的分类还有助于科学研究的开展。
不同类型
的急性胰腺炎可能存在不同的病因、发病机制和预后,因此对其进行精准分类有助于更好地开展病因研究、病理生理学研究以及新治疗方法的探索。
总之,急性胰腺炎的新分类标准为临床医生和研究人员提供了更精准的诊断和
治疗依据,有助于改善患者的治疗效果和预后,也为相关科学研究提供了更好的方向和基础。
希望本文能够为大家对急性胰腺炎的认识有所帮助,也希望未来能有更多的研究成果为临床实践提供更好的支持。

2024版《急性胰腺炎诊治最新指南》正式发布前言急性胰腺炎(Acute Pancreatitis, AP)是一种常见的消化系统疾病,其病因复杂,临床表现多变,病程进展迅速,严重者可能导致胰腺坏死、感染、多器官功能障碍甚至死亡。
为了提高我国急性胰腺炎的诊治水平,规范临床实践,我国消化病学分会组织专家编写了《急性胰腺炎诊治最新指南》(以下简称《指南》)。
本《指南》的发布旨在为临床医生提供最新的诊断和治疗建议,以提高急性胰腺炎的诊疗质量,改善患者预后。
主要更新内容诊断1. 提高了对急性胰腺炎的病因识别和分类准确性,强调了遗传性胰腺炎、慢性胰腺炎急性发作等特殊类型的识别。
2. 推荐采用淀粉酶、脂肪酶等生物标志物联合影像学检查进行诊断,提高了早期诊断的准确性。
3. 强调了血清脂肪酶测定在急性胰腺炎诊断中的重要性,特别是在病后48-72小时内的诊断价值。
治疗1. 推荐采用个体化治疗策略,根据患者的病情严重程度、病因及并发症风险制定治疗方案。
2. 强调了早期液体复苏和营养支持的重要性,以改善患者的预后。
3. 更新了抗生素的使用指征,推荐在疑似感染性胰腺坏死患者中使用抗生素。
4. 推荐对有高危因素的患者进行手术治疗,如胰腺坏死、胰腺脓肿、胆道梗阻等。
5. 提出了急性胰腺炎患者心血管事件风险的管理策略,以降低心血管并发症的发生。
并发症的防治1. 强调了重症急性胰腺炎患者床旁超声、CT等影像学检查的重要性,以早期发现并干预并发症。
2. 推荐对胰腺坏死、胰腺脓肿等并发症进行早期识别和积极处理,以降低病死率。
3. 提出了急性胰腺炎患者胰腺假性囊肿的处理策略,包括内镜下介入和外科手术治疗。
随访与评估1. 推荐对急性胰腺炎患者进行长期随访,以评估疾病复发和慢性胰腺炎的风险。
2. 强调了生活方式的调整,如戒烟、限制饮酒、保持健康饮食等,以降低急性胰腺炎的复发风险。
结语2024版《急性胰腺炎诊治最新指南》的发布,将为我国急性胰腺炎的诊断和治疗带来新的理念和实践指导。
胰腺炎的影像学表现胰腺炎的影像学表现胰腺炎是一种常见的胰腺疾病,主要由于胰腺组织的炎症引起。
影像学是诊断和评估胰腺炎的重要方法之一。
本文将详细介绍胰腺炎的影像学表现,以便供参考。
一、病因分类根据病因的不同,胰腺炎可以分为两类,即急性胰腺炎和慢性胰腺炎。
下面将分别介绍它们的影像学表现。
⒈急性胰腺炎的影像学表现急性胰腺炎的影像学表现多样,包括以下几个方面:(1)CT表现:急性胰腺炎的CT表现主要为胰腺增大、密度增高,并伴有周围炎性浸润。
此外,还可见到胆总管扩张、胆管结石、胆囊炎等。
(2)MRI表现:MRI对于急性胰腺炎的诊断也有一定的帮助,可以显示胰腺的结构和病变的范围。
MRI的优势是无辐射,适合儿童和孕妇。
(3)超声检查:超声检查可显示胰腺的形态和大小,并可观察到胰腺内的液体积聚和囊肿形成。
⒉慢性胰腺炎的影像学表现慢性胰腺炎的影像学表现较为复杂,常常伴随有胆囊疾病和胆管疾病。
以下是慢性胰腺炎的常见影像学表现:(1)CT表现:慢性胰腺炎的CT表现包括胰腺体积缩小、密度减低、胰管扩张等。
此外,还可见到胰腺内的钙化灶和胰腺囊肿。
(2)MRI表现:MRI对于慢性胰腺炎的诊断也有一定的价值,可以显示胰腺的结构和病变范围。
(3)内镜超声:内镜超声是一种新型的影像学方法,可以更清晰地显示胰腺的病变,并且可进行活检。
二、附件本文档涉及附件,请参阅附件。
附件1:急性胰腺炎CT图像附件2:慢性胰腺炎MRI图像附件3:内镜超声图像三、法律名词及注释⒈急性胰腺炎:指由于胰腺组织的急性炎症导致的一种胰腺疾病。
⒉慢性胰腺炎:指由于胰腺组织的长期炎症引起的一种胰腺疾病。
⒊ CT(Computed Tomography,计算机断层扫描):是一种影像学方法,利用X射线和计算机技术,可以对人体进行断层扫描,获取人体组织的三维图像。
⒋ MRI(Magnetic Resonance Imaging,磁共振成像):是一种无辐射的影像学方法,利用磁场和无线电波,对人体组织进行成像,可以提供更详细的解剖信息。
急性胰腺炎诊疗指南(最新版)解读急性胰腺炎(acute pancreatitis, AP)是指多种病因引起的胰酶激活,继以胰腺局部炎症反应为主要特征,伴或不伴有其它器官功能改变的疾病。
临床上,大多数患者的病程呈自限性;20% ~30%患者临床经过凶险。
总体死亡率为5% ~10%。
临床上急性胰腺炎诊断应包括:1.病因诊断2.分级诊断3.并发症诊断.如:急性胰腺炎(胆源性、重型、ARDS),急性胰腺炎(胆源性、轻型)常用术语:1.急性液体积聚:发生于病程早期,胰腺内或胰周或胰腺远隔间隙液体积聚,并缺乏完整包膜。
2.胰腺坏死: 增强CT检查提示无生命力的胰腺组织或胰周脂肪组织。
3.假性囊肿:有完整非上皮性包膜包裹的液体积聚,内含胰腺分泌物、肉芽组织、纤维组织等。
多发生于急性胰腺炎起病4周以后。
4.胰腺脓肿:胰腺内或胰周的脓液积聚,外周为纤维囊壁。
强调血清淀粉酶测定的临床意义,尿淀粉酶变化仅作参考。
血清淀粉酶活性高低与病情不呈相关性。
病人是否开放饮食或病情程度的判断不能单纯依赖于血清淀粉酶是否降至正常,应综合判断。
血清淀粉酶持续增高要注意:病情反复、并发假性囊肿或脓肿、疑有结石或肿瘤、肾功能不全、巨淀粉酶血症等。
推荐使用C反应蛋白(CRP),发病后72小时CRP > 150 mg/L 提示胰腺组织坏死可能。
动态测定血清白介素6(IL-6)水平增高提示预后不良。
推荐CT扫描作为诊断急性胰腺炎的标准影像学方法。
必要时行增强CT(CE-CT)或动态增强CT检查。
根据炎症的严重程度分级为A-E级。
A级:正常胰腺。
B级:胰腺实质改变。
包括局部或弥漫的腺体增大。
C级:胰腺实质及周围炎症改变,胰周轻度渗出。
D级:除C级外,胰周渗出显著胰腺实质内或胰周单个液体积聚。
E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏死,胰腺脓肿。
A级-C级:临床上为轻型急性胰腺炎;D级-E级:临床上为重症急性胰腺炎。
除Ranson指标、APACHE-Ⅱ指标外,其他有价值的判别指标有:1、体重指数超过28 kg/m2;2、胸膜渗出,尤其是双侧胸腔积液;3、72 h后CRP > 150 mg/L,并持续增高等均为临床上有价值的严重度评估指标。
胰腺炎分类新标准
目前,世界各地临床医学专家已经建立了一个统一的胰腺炎分类新标准,根据病变的程度和分布将胰腺炎分为轻度、中度和重度。
具体标准如下:
1. 轻度胰腺炎:表现为临床症状轻微,例如轻度腹痛、恶心、呕吐等,血清淀粉酶和脂肪酶的水平轻度升高,腹部影像学检查未见明显异常。
2. 中度胰腺炎:表现为中度程度的腹痛、恶心、呕吐等临床症状,血清淀粉酶和脂肪酶明显升高,腹部影像学检查显示胰腺有一定程度的炎症病变。
3. 重度胰腺炎:表现为剧烈的腹痛、持续呕吐、高热等严重的临床症状,血清淀粉酶和脂肪酶水平显著升高,腹部影像学检查显示明显胰腺炎症病变,可能伴有胰腺坏死、腹腔和周围器官的并发症。
这一新的胰腺炎分类标准的目的在于更好地评估胰腺炎的严重程度,指导临床治疗和预后评估。
根据胰腺炎的分类,医生可以选择合适的治疗方案,提高患者的治疗效果和生存率。
此外,这一标准还有助于进行临床研究并进行病例比较分析,促进对胰腺炎的认识和研究进展。