第三章 病例分析——急性胰腺炎
- 格式:doc
- 大小:418.50 KB
- 文档页数:8

急性胰腺炎病史1.病史摘要:马××,男,63岁。
主诉:中上腹痛伴呕吐14小时。
患者14小时前出现中上腹部疼痛,呈持续性钝痛,并逐渐加重,腰酸明显,疼痛在仰卧位加重,蜷曲位减轻,伴恶心、呕吐,呕吐两次胃内容物,解黄色稀便1次,在某卫生院肌注“654-2”后疼痛无缓解,腹痛前参加聚餐饮白酒约200g及进食较多。
既往曾有右上腹发作性疼痛史,3年前B 超发现有“胆囊炎胆囊结石”,有原发性高血压史5年,平时服“尼群地平”、“丹参片”,血压控制情况不详。
2.病史分析:该患者主要症状为腹痛,诱因是饮酒及暴饮暴食,特点是中上腹持续性钝痛并渐加重,伴腰酸,疼痛与体位有关,使用654-2不缓解;伴恶心呕吐胃内容物,但无腹泻,停止排气排便及尿路刺激症状等。
既往有胆囊炎、胆囊结石病史,有原发性高血压史。
根据上述特点,初步考虑的诊断为急性胰腺炎,胆囊结石、慢性胆囊炎急性发作,同时需要排除急性心肌梗死、溃疡病穿孔、肠梗阻等疾病。
体格检查1.结果:T 38.0。
C,P104次/分,R 20次/分,Bp 160/100mmHg。
发育正常,营养佳,肥胖体形,急性疼痛病容,表情痛苦,蜷曲体位,神志清楚、查体合作;巩膜无黄染,皮肤黏膜未见淤点、淤斑;双肺呼吸音清晰,未闻干湿啰音;心界无扩大,心率104次/分,律齐,各瓣膜区未闻杂音;腹软,剑突下及剑脐间有压痛,无明显反跳痛及肌卫,Murphy 征(-),肝脾肋下未及,移动性浊音阴性,肝浊音界正常,肠鸣音正常;双下肢无浮肿。
2.体检分析:(1)主要阳性体征:体温升高,血压升高;剑下及剑脐间有压痛,无反跳痛及肌卫,特点是症状重于体征。
(2) 通过腹部体检以鉴别病因:剑下及剑脐间有压痛,急性水肿性胰腺炎可有此体征;急性胆囊炎一般应以右上腹压痛为主,且Murphy征(+);溃疡病穿孔一般有腹膜刺激征;肠梗阻有肠型、肠鸣音亢进及气过水声等。
该患者重点考虑急性胰腺炎。
辅助检查1.结果:(1)实验室检查:血常规:WBC 14.3×109/L、N 0.80、L0.20,Hb 113g/L,Plt 333×109/L;血生化:血淀粉酶525U/L,尿淀粉酶5811U/L,ALT 53.8U/L ,AST40.8U/L,AKP 184U/L,GGT 747U/L,TBIL 15.2umol/L,DBIL 4.5umol/L ,TG2.53mmol//L,血糖5.73mmol/L,血钾4.74mmol/L,血钙2.16 mmol/L ,Urea3.15mmol/L,Cr 60μmol/L,LDH 240U/L,CK 180U/L。



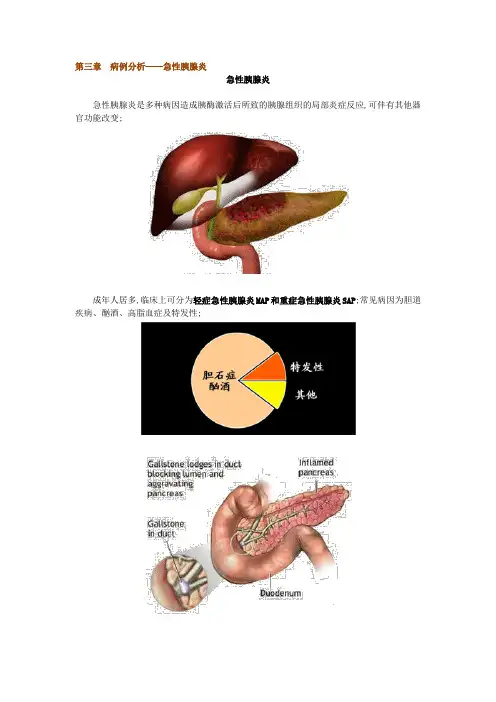
第三章病例分析——急性胰腺炎急性胰腺炎急性胰腺炎是多种病因造成胰酶激活后所致的胰腺组织的局部炎症反应,可伴有其他器官功能改变;成年人居多,临床上可分为轻症急性胰腺炎MAP和重症急性胰腺炎SAP;常见病因为胆道疾病、酗酒、高脂血症及特发性;临床表现一症状1.腹痛绝大多数患者有腹痛,常在胆石症发作后不久,大量饮酒或饱餐后产生;起病较急,可为钝痛、绞痛、钻痛或刀割样痛,多呈持续性伴阵发性加剧;腹痛常涉及整个上腹部,上腹正中或左上腹多见,50%患者疼痛向腰背部呈束带状放射,弯腰抱膝或前倾坐位可能会轻微减轻疼痛;2.恶心、呕吐多数患者起病即有恶心、呕吐,呕吐可频繁发作,或持续数小时,呕吐物为胃内容物,胆汁或咖啡渣样液体,呕吐后腹痛多无缓解;3.发热 MAP仅有轻度发热,一般持续3-5天,SAP可呈弛张高热;4.低血压及休克 SAP常发生低血压或休克,患者烦躁不安、皮肤苍白、湿冷、脉搏细弱;二体征MAP腹部体征较轻,仅有上腹轻压痛;SAP有腹部压痛、肌紧张,可有明显的腹胀、肠鸣音减弱或消失;腹膜炎时出现全腹压痛、反跳痛,胰腺与胰周大片坏死时出现移动性浊音;并发假性囊肿或脓肿时,上腹可扪及肿块;可见两侧胁腹皮肤呈灰紫色斑称之为Grey-Turner征,而脐周皮肤青紫称Cullen征,提示预后差;常见脉搏>100次/分,血压下降,呼吸困难等;可因胰头肿大压迫胆总管造成暂时性梗阻性黄疸;三并发症1.局部并发症1假性囊肿:多在急性胰腺炎起病2周后发生,4-6周成熟;2胰腺脓肿:可发生在急性胰腺炎4周后;患者高热不退,白细胞持续升高,腹痛加重,高淀粉酶血症,CT见脓肿边界不清,低密度影,内可见气泡;3胰腺坏死感染:多出现在急性胰腺炎2周后;2.全身并发症ARDS,急性肾衰竭,心律失常和心功能衰竭,消化道出血,凝血异常,中枢神经系统异常,高血糖,水、电解质和酸碱平衡紊乱等;实验室和辅助检查一淀粉酶血清淀粉酶一般起病6-12小时开始升高,24小时内超过正常上限3倍,48小时达高峰,而后逐渐下降,持续约3-5天;尿淀粉酶约在起病48小时后开始升高;血淀粉酶准确性高,影响因素小,尿淀粉酶仅供参考;血清淀粉酶活性高低与病情不呈相关性;二血清脂肪酶通常于起病后24小时内升高,持续约7-10天;超过正常上限3倍有诊断意义;三其他标志物胰腺相关蛋白PAP、胰腺特异蛋白PSP和尿胰蛋白酶原活性肽TAP可升高;CRP、IL-6对胰腺炎的病情判断有帮助;四血生化检查白细胞增加,中性粒细胞核左移;血糖升高;可有高胆红素血症,血清转氨酶、乳酸脱氢酶和碱性磷酸酶增高;严重者可有血清白蛋白降低,尿素氮升高,血清钙下降;五影像学检查1.腹部平片①哨兵攀征;②结肠切割征;③麻痹性肠梗阻;④胰腺区见液气平面提示脓肿;2.胸片可发现胸前积液,肺不张,心衰等;3.超声检查可发现胰腺肿大,弥漫性胰腺低回声,胰腺钙化,胰管扩张,胆石症,腹腔积液,假性囊肿等;CT可见胰腺增大,边缘不规则,胰腺内低密度区、胰周脂肪炎症改变,胰内及胰周液体积聚,甚至有气体出现,坏死灶在增强扫描时区增强,与周围无坏死胰腺对比鲜明,可发现胰腺脓肿,假性囊肿;诊断依据1.凡有急性发作剧烈持续上腹痛、恶心、呕吐,血清淀粉酶活性增高≥正常值上限3倍,影像学提示胰腺炎有或无形态学改变,排除其他急腹症后可诊断;2.分型Ranson标准:入院时①年龄>55岁;②血糖>11mmol/L;③白细胞>16×109/L④AST >250U/L;⑤L DH>350U/L;入院48h后,⑥血细胞比容下降>10%;⑦尿素氮上升>1mmol/L;⑧PaO2<60mmHg;⑨血钙<2mmol/L;⑩碱缺乏>4mmol/L;⑾液体丢失>6L;CT分级:①A级:正常胰腺;②B级:胰腺肿大;③C级:B级+胰周围炎症;④D级:C 级+单区液体积聚;⑤E级:多区液体积聚;MAP:具有急性胰腺炎的临床表现和生化改变,无器官功能障碍或局部并发症,对液体治疗反应良好;Rasson评分<3项,CT分级为A、B、C级;SAP:具备急性胰腺炎的临床表现和生化改变,具有下列之一者:局部并发症;器官衰竭;Rasson评分≥3项;CT评分D、E级;鉴别诊断急性胰腺炎应与下列疾病相鉴别:1.消化性溃疡急性穿孔:多有典型的溃疡病史,突发剧烈腹痛,迅速扩展至全腹,表现为明显腹膜刺激征,肝浊音界缩小或消失,立位腹平片可见膈下游离气体;2.急性胆囊炎:常有胆结石病史,疼痛位于右上腹,常放射至右肩背部;Murphy征阳性,血、尿淀粉酶轻度升高,但不超过正常上限3倍;结合腹部B超,CT可明确;3.急性化脓性胆管炎:典型表现为腹痛,寒战,高热,黄疸,可为急性胆源性胰腺炎病因,需注意鉴别;但本病血淀粉酶升高不超过正常上限3倍,结合B超、腹部CT多可鉴别;4.肠梗阻:典型表现为痛、吐、胀、闭,查体肠鸣音亢进,有气过水声,腹部X线可发现液气平面;5.心肌梗死:常有冠心病史,突起发病,疼痛有时限于上腹部;但结合心电图动态改变及血清心肌标志物一般不难鉴别;治疗原则一轻症急性胰腺炎1.监护2.支持治疗:补液,首选晶体液,同时补充适当胶体、维生素及微量元素;3.胰腺休息短期禁食;4.腹痛剧烈者可给哌替啶;5.不推荐常规使用抗生素;二重症急性胰腺炎1.监护2.液体复苏:维持循环血量,注意控制血糖、维持电解质和酸碱平衡;3.预防感染:①口服或灌入肠道不吸收的抗生素;②静脉给予抗生素;③肠内营养;4.营养支持:先行肠外营养,病情趋缓后尽早实施肠内营养;5.抑制胰腺外分泌和胰酶活性:H2受体拮抗剂,质子泵抑制剂可预防应激性溃疡发生;生长抑素及其类似物奥曲肽可直接抑制胰腺外分泌;6.内镜治疗对于胆源性胰腺炎可应用鼻胆管引流或EST胆道紧急减压;7.手术治疗1重症胰腺炎经内科治疗无效者;2诊断未明确与其他急腹症难于鉴别时;3胆源性胰腺炎处于急性状态,需外科手术解除梗阻时;4胰腺炎并发假性囊肿、脓肿、胰腺坏死感染、弥漫性腹膜炎等;8.中医中药例题病例摘要:男性,32岁;腹痛5天,加重3天;5天前患者饮酒后出现上腹痛,为持续性绞痛,伴阵发性加重,向后背部放射,伴频繁恶心呕吐,呕吐物为胃内容物和胆汁,在村卫生室给予补液、抗感染、抑酸对症支持治疗,病情略有好转,3天前进油腻饮食后病情再次加重,腹痛不能缓解,逐渐蔓延至全腹,腹胀明显,恶心呕吐加重,肛门停止排气排便,尿量少,色黄,伴烦躁不安,皮肤湿冷,为求进一步诊治,急来就诊;自发病以来,饮食、睡眠差,无大便,小便量少色黄,体重减轻约2kg;既往无结核、肝炎、冠心病、肿瘤病史,否认胆石病,无传染病接触史,无药物和食物过敏史,无外伤手术史;查体:T 38.7℃,P 110次/分,R 21次/分,BP 80/50mmHg,一般情况差,心率110次/分,患者全腹膨隆,腹肌紧张,明显压痛、反跳痛;肠鸣音减弱或消失,移动性浊音阳性;辅助检查;血WBC ×109/L,中性粒细胞92%,血淀粉酶120U/L酶偶联法,尿淀粉酶320U /L酶联法,血糖/L,血钙/L;腹部平片未见膈下游离气体,未见气液平面,腹部增强CT见图;分析步骤:一初步诊断及诊断依据初步诊断:重症急性胰腺炎诊断依据:1.中年男性,急性病程;2.患者5天前饮酒后出现上腹持续性绞痛,阵发性加重,伴频繁恶心、呕吐,经补液治疗后有所好转;3天前进食油腻后再次加重,腹痛逐渐蔓延至全腹,腹胀明显,恶心呕吐加重,肛门停止排气排便,尿量少,色黄,伴烦躁不安,皮肤湿冷;3.既往否认胆石病史;4.查体T38.7℃,P 110次/分,BP 80/50mmHg,患者全腹膨隆,腹肌紧张,明显压痛、反跳痛;肠鸣音减弱或消失,移动性浊音阳性;5.辅助检查血WBC ×109/L,中性粒细胞92%,血、尿淀粉酶正常范围,血糖/L,血钙/L;CT见胰腺体积明显增大,边界不清,胰腺内低密度区,胰周液体积聚;二鉴别诊断1.机械性肠梗阻:患者腹痛,腹胀,呕吐,停止排气、排便,应考虑本病,但机械性肠梗阻常可见肠型,肠鸣音亢进,可闻及气过水声,腹部X线片可见液气平面;本患者考虑可能性较小,可查腹平片进一步除外;2.消化性溃疡穿孔:多有溃疡病史,突发剧烈腹痛,迅速蔓延至全腹,明显腹肌紧张,呈“板样腹”,肝浊音界消失,立位腹平片见膈下游离气体;本患者不支持,考虑可基本除外;3.急性胆囊炎和胆石病:常有胆绞痛病史,疼痛位于右上腹,常放射至右肩部,Murphy征阳性,血、尿淀粉酶轻度升高;腹部B超可明确诊断;该患者无典型胆石症表现,建议结合B 超进一步除外;三进一步检查1.血脂肪酶;2.监测血、尿淀粉酶变化;3.肝肾功,电解质,血气分析;;5.腹部B超;6.胸片;7.如疑有并发症,需复查CT,并加做增强CT;四治疗原则1.监护2.补液,维持循环血量,注意控制血糖、维持电解质和酸碱平衡;3.抗生素预防感染4.营养支持:先行肠外营养,病情趋缓后尽早实施肠内营养;5.抑制胰腺外分泌和胰酶活性:可选择生长抑素或其类似物奥曲肽;7.内科治疗无效者可选手术治疗;8.中医中药治疗;。


[病例摘要]女性,60岁,上腹痛2天2 天前进食后1小时上腹正中隐痛,逐渐加重,呈持续性,向腰背部放射,仰卧、咳嗽或活动时加重,伴低热、恶心、频繁呕吐,吐出食物、胃液和胆汁,吐后腹痛无减轻,多次使用止痛药无效。
发病以来无咳嗽、胸痛、腹泻及排尿异常。
既往有胆石症多年,但无慢性上腹痛史,无反酸、黑便史,无明确的心、肺、肝、肾病史,个人史、家族史无特殊记载。
查体:T39℃,P104次/分,R19次/分,Bp130/80mmHg,急性病容,侧卧卷曲位,皮肤干燥,无出血点,浅表淋巴结未触及,巩膜无黄染,心肺无异常,腹平坦,上腹部轻度肌紧张,压痛明显,可疑反跳痛,未触及肿块,Murphy征阴性,肝肾区无明显叩痛,移动性浊音可疑阳性,肠鸣音稍弱,双下肢不肿。
化验:血Hb120g/L,WBC22×109/L,N86%,L14%,plt110×109/L.尿蛋白(±),RBC2-3/高倍,尿淀粉酶32U(Winslow法),腹平片未见膈下游离气体和液平,肠管稍扩张,血清BUN7.ommol/L.[分析]一、诊断及诊断依据(8分)(一)诊断急性重症胰腺炎(二)诊断依据1.急性持续性上腹痛,向腰背部放射,伴恶心、呕吐,吐后腹痛不减2.查体有上腹部肌紧张,压痛,可疑反跳痛和腹水征及麻痹性肠梗阻征象3.化验血WBC数和中性比例增高、腹平片结果不支持肠穿孔和明显肠梗阻4.既往有胆结石史二、鉴别诊断(5分)1.溃疡病急性穿孔2.急性肠梗阻3.急性胃炎4.慢性胆囊炎急性发作三、进一步检查(4分)1.腹部B超和CT扫描2.若有腹水,则应穿刺化验及腹水淀粉酶活性测定3.血清淀粉酶活性、血糖、血Ca2+、K+、Na+、Cl-4.血气分析、血清正铁白蛋白5.肝肾功能四、治疗原则(3分)1.减少胰腺外分泌:禁食和胃肠减压;抑制胰腺分泌药物如生长抑素2.对抗胰酶活性药物(抑肽酶、加贝酯)3.抗生素4.支持疗法:输液、营养支持、镇痛5.必要时手术治疗整理的20111105。



一例急性胰腺炎病例分析急性胰腺炎是指胰腺急性炎症,通常导致严重的胰腺组织损伤和炎症反应。
本文将针对一例急性胰腺炎的病例进行详细分析。
患者是一名65岁的男性,因剧烈上腹疼痛、恶心和呕吐到我院就诊。
疼痛于胃部开始,逐渐扩散并向左上腹蔓延。
病史上没有酗酒、胆结石或病毒感染等可能引起急性胰腺炎的主要原因。
体格检查显示患者有明显的上腹疼痛和压痛,腹肌紧张,心率和血压正常。
实验室检查结果显示白细胞计数为12,000/mm³,血清淀粉酶和脂肪酶水平明显升高。
根据患者的病史、症状和实验室检查结果,诊断为急性胰腺炎。
治疗方案包括禁食、静脉液体补充和用药。
在患者开始禁食后不久,疼痛减轻。
静脉液体补充通过持续静脉注射针对电解质平衡和液体补充的溶液。
使用了阿片类镇痛药物控制疼痛,并给予抗生素预防感染。
随访检查显示,患者症状持续好转。
血中淀粉酶和脂肪酶水平逐渐下降,白细胞计数也恢复正常。
疼痛完全缓解后,患者逐渐恢复正常饮食。
该例病例中,患者出现了典型的急性胰腺炎的症状,包括上腹剧烈疼痛、恶心和呕吐。
体格检查发现腹肌紧张和压痛。
实验室检查显示血清淀粉酶和脂肪酶水平升高,白细胞计数也增高。
急性胰腺炎的治疗主要是通过禁食、静脉液体补充和药物治疗来减轻疼痛、控制炎症反应和预防感染。
禁食可以减少胰腺的刺激,促进胰腺的修复。
静脉液体补充可以通过维持水电解质平衡和补充营养来支持胰腺的修复。
药物治疗中常用的药物包括阿片类镇痛药物和抗生素。
在该例病例中,治疗方案取得了良好的效果。
疼痛得到明显缓解,血中淀粉酶和脂肪酶水平逐渐下降,白细胞计数恢复正常。
患者完成治疗后逐渐恢复正常饮食。
总结而言,急性胰腺炎是一种严重的疾病,早期诊断和治疗是非常重要的。
对于一例急性胰腺炎的病例,我们需要仔细分析患者的病史、症状和实验室检查结果,制定合适的治疗方案。
通过禁食、静脉液体补充和药物治疗,可以缓解疼痛、减少炎症反应和预防感染,帮助患者恢复健康。
急性胰腺炎病案分析报告摘要:本报告对一位患有急性胰腺炎的患者进行了详细的病案分析。
通过对患者的临床表现、实验室检查和影像学结果的综合分析,对患者的病情进行了评估和诊断,并提出了相应的治疗方案。
本病案分析旨在为解决类似病例的临床问题提供参考,促进临床医生的临床实践和患者的康复。
1. 患者基本情况患者,男性,55岁,体质偏胖,体重75kg,身高170cm,主要症状为腹痛、恶心和呕吐。
2. 临床表现患者于两天前出现明显的腹痛,疼痛性质为持续性、难以忍受的上腹部绞痛,伴有恶心和呕吐。
体温轻度升高,血压正常。
腹部体检发现上腹部压痛明显,肠鸣音减弱。
3. 实验室检查血常规显示白细胞计数升高(15.0×10^9/L)并伴有中性粒细胞增多;肝功能指标正常,但炎症指标(C-反应蛋白)升高;血液生化指标显示胰腺酶升高(450U/L)。
血糖水平正常,血培养结果无异常。
4. 影像学检查腹部超声检查显示胰腺肿大和弥漫性积液。
CT扫描进一步证实胰腺实质不均匀增厚,并显示胰腺周围炎症。
5. 诊断根据患者的临床表现、实验室检查和影像学结果,患者被诊断为急性胰腺炎。
根据病情的轻重程度分级,患者被划分为轻度急性胰腺炎。
6. 治疗方案6.1 营养支持患者由于胰腺炎引起的恶心和呕吐,导致食欲减退,因此需给予适当的肠外营养支持,通过胰腺淀粉酶的静脉注射来减轻静脉注射营养物质的不良反应。
6.2 疼痛控制对于患者的腹痛症状,可以给予镇痛治疗,如常用的阿片类镇痛药物。
7. 预后评估根据患者的临床症状和实验室检查结果,以及针对急性胰腺炎的治疗方案,患者的预后评估为良好。
结论:通过对该位患者急性胰腺炎的详细病案分析,确立了诊断和相应的治疗方案,对于类似病例的临床医生和患者具有一定的指导意义。
对于急性胰腺炎的治疗,应综合考虑病情轻重程度、营养支持和疼痛控制等因素,以达到最佳的治疗效果。
此外,对于患者的预后评估也是非常重要的,可以为医生和患者提供更好的康复计划和指导。
急性胰腺炎案例剖析文章一:急性胰腺炎案例剖析急性胰腺炎是一种常见的疾病,以其突发性、急性和高度危险性而备受关注。
本文将通过一个案例剖析的方式,深入探究急性胰腺炎的病因、病程、诊疗及预后。
案例概述:患者,男性,33岁,因剧烈腹痛、恶心、呕吐于当晚入院。
患者否认过去有胆结石、高血压、糖尿病等疾病史。
体格检查见腹肌紧张、压痛明显,超声检查显示胰腺实质不均质、有液性包块。
诊断为急性胰腺炎并予以治疗。
治疗过程中患者情况恶化,考虑鉴别性诊断,经多方会诊后认为患儿有胆囊癌累及胰腺。
患者经多次手术治疗后病情缓解。
病因分析:急性胰腺炎是由胰腺内激活的胰蛋白酶自我消化所导致的一种自身可溶性酶导致的炎症反应。
而本例患者未出现明显的胆结石、高血压、糖尿病等风险因素,说明本例患者的急性胰腺炎是由其他因素所致,在饮食、饮酒、药物、外伤等方面要加以关注。
病程分析:本例患者急性胰腺炎的早期症状是突发性、剧烈的上腹痛,伴有恶心、呕吐、腹泻等,随后疼痛逐渐加重并向背部放射。
病情进展迅速,患者于当晚入院。
由于未及时得到诊治,病情迅速恶化,患者在治疗过程中一度出现多种并发症,例如休克、腹膜炎等。
诊疗方案:患者被诊断为急性胰腺炎后,应立即住院治疗。
治疗方案应针对病情制定,包括管路维护、营养支持、药物治疗等。
因患者的病情严重,需要密切监测病情,经常记录生命体征及实验室检测,尽可能降低并发症的发生。
胰腺穿刺造影及细胞学检测结果提示患儿有半月贯通样病变,肝门区囊性改变等,鉴别性诊断考虑胆囊癌或胰体尾癌累及胆总管、肝门淋巴结等。
因此,需行多模式治疗方案,包括胰腺穿刺引流、经皮肝内逆行胰胆管造影及尿道切口胆管引流、联合胆囊切除术、胰尾部切除术等。
治疗方案可根据患者的具体情况而定,应由专业医师进行调整。
预后分析:急性胰腺炎的预后与病情的严重程度,以及治疗及时性有关。
对于严重的急性胰腺炎,其死亡率较高;而对于轻度急性胰腺炎,大部分患者能够恢复正常。
本例患者由于病情严重,需要不断进行手术治疗并长期康复,疗程较长,但预后仍有望得到较好改善。
第三章病例分析——急性胰腺炎急性胰腺炎急性胰腺炎就是多种病因造成胰酶激活后所致得胰腺组织得局部炎症反应,可伴有其她器官功能改变。
成年人居多,临床上可分为轻症急性胰腺炎(MAP)与重症急性胰腺炎(SAP)。
常见病因为胆道疾病、酗酒、高脂血症及特发性。
临床表现(一)症状1、腹痛绝大多数患者有腹痛,常在胆石症发作后不久,大量饮酒或饱餐后产生。
起病较急,可为钝痛、绞痛、钻痛或刀割样痛,多呈持续性伴阵发性加剧。
腹痛常涉及整个上腹部,上腹正中或左上腹多见,50%患者疼痛向腰背部呈束带状放射,弯腰抱膝或前倾坐位可能会轻微减轻疼痛。
2、恶心、呕吐多数患者起病即有恶心、呕吐,呕吐可频繁发作,或持续数小时,呕吐物为胃内容物,胆汁或咖啡渣样液体,呕吐后腹痛多无缓解。
3、发热 MAP仅有轻度发热,一般持续3-5天,SAP可呈弛张高热。
4、低血压及休克 SAP常发生低血压或休克,患者烦躁不安、皮肤苍白、湿冷、脉搏细弱。
(二)体征MAP腹部体征较轻,仅有上腹轻压痛。
SAP有腹部压痛、肌紧张,可有明显得腹胀、肠鸣音减弱或消失。
腹膜炎时出现全腹压痛、反跳痛,胰腺与胰周大片坏死时出现移动性浊音。
并发假性囊肿或脓肿时,上腹可扪及肿块。
可见两侧胁腹皮肤呈灰紫色斑称之为Grey-Turner征,而脐周皮肤青紫称Cullen征,提示预后差。
常见脉搏>100次/分,血压下降,呼吸困难等。
可因胰头肿大压迫胆总管造成暂时性梗阻性黄疸。
(三)并发症1、局部并发症(1)假性囊肿:多在急性胰腺炎起病2周后发生,4-6周成熟。
(2)胰腺脓肿:可发生在急性胰腺炎4周后。
患者高热不退,白细胞持续升高,腹痛加重,高淀粉酶血症,CT见脓肿边界不清,低密度影,内可见气泡。
(3)胰腺坏死感染:多出现在急性胰腺炎2周后。
2、全身并发症ARDS,急性肾衰竭,心律失常与心功能衰竭,消化道出血,凝血异常,中枢神经系统异常,高血糖,水、电解质与酸碱平衡紊乱等。
实验室与辅助检查(一)淀粉酶血清淀粉酶一般起病6-12小时开始升高,24小时内超过正常上限3倍,48小时达高峰,而后逐渐下降,持续约3-5天。
尿淀粉酶约在起病48小时后开始升高。
血淀粉酶准确性高,影响因素小,尿淀粉酶仅供参考。
血清淀粉酶活性高低与病情不呈相关性。
(二)血清脂肪酶通常于起病后24小时内升高,持续约7-10天。
超过正常上限3倍有诊断意义。
(三)其她标志物胰腺相关蛋白(PAP)、胰腺特异蛋白(PSP)与尿胰蛋白酶原活性肽(TAP)可升高。
CRP、IL-6对胰腺炎得病情判断有帮助。
(四)血生化检查白细胞增加,中性粒细胞核左移;血糖升高;可有高胆红素血症,血清转氨酶、乳酸脱氢酶与碱性磷酸酶增高。
严重者可有血清白蛋白降低,尿素氮升高,血清钙下降。
(五)影像学检查1、腹部平片①哨兵攀征;②结肠切割征;③麻痹性肠梗阻;④胰腺区见液气平面提示脓肿。
2、胸片可发现胸前积液,肺不张,心衰等。
3、超声检查可发现胰腺肿大,弥漫性胰腺低回声,胰腺钙化,胰管扩张,胆石症,腹腔积液,假性囊肿等。
4、CT CT可见胰腺增大,边缘不规则,胰腺内低密度区、胰周脂肪炎症改变,胰内及胰周液体积聚,甚至有气体出现,坏死灶在增强扫描时区增强,与周围无坏死胰腺对比鲜明,可发现胰腺脓肿,假性囊肿。
诊断依据1、凡有急性发作剧烈持续上腹痛、恶心、呕吐,血清淀粉酶活性增高(≥正常值上限3倍),影像学提示胰腺炎有或无形态学改变,排除其她急腹症后可诊断。
2、分型Ranson标准:入院时①年龄>55岁;②血糖>11mmol/L;③白细胞>16×109/L④AST>250U/L;⑤LDH>350U/L。
入院48h后,⑥血细胞比容下降>10%;⑦尿素氮上升>1mmol/L;⑧PaO2<60mmHg;⑨血钙<2mmol/L;⑩碱缺乏>4mmol/L;⑾液体丢失>6L。
CT分级:①A级:正常胰腺;②B级:胰腺肿大;③C级:B级+胰周围炎症;④D级:C级+单区液体积聚;⑤E级:多区液体积聚。
MAP:具有急性胰腺炎得临床表现与生化改变,无器官功能障碍或局部并发症,对液体治疗反应良好。
Rasson评分<3项,CT分级为A、B、C级。
SAP:具备急性胰腺炎得临床表现与生化改变,具有下列之一者:局部并发症;器官衰竭;Rasson评分≥3项;CT评分D、E级。
鉴别诊断急性胰腺炎应与下列疾病相鉴别:1、消化性溃疡急性穿孔:多有典型得溃疡病史,突发剧烈腹痛,迅速扩展至全腹,表现为明显腹膜刺激征,肝浊音界缩小或消失,立位腹平片可见膈下游离气体。
2、急性胆囊炎:常有胆结石病史,疼痛位于右上腹,常放射至右肩背部;Murphy征阳性,血、尿淀粉酶轻度升高,但不超过正常上限3倍。
结合腹部B超,CT可明确。
3、急性化脓性胆管炎:典型表现为腹痛,寒战,高热,黄疸,可为急性胆源性胰腺炎病因,需注意鉴别。
但本病血淀粉酶升高不超过正常上限3倍,结合B超、腹部CT多可鉴别。
4、肠梗阻:典型表现为痛、吐、胀、闭,查体肠鸣音亢进,有气过水声,腹部X线可发现液气平面。
5、心肌梗死:常有冠心病史,突起发病,疼痛有时限于上腹部。
但结合心电图动态改变及血清心肌标志物一般不难鉴别。
治疗原则(一)轻症急性胰腺炎1、监护2、支持治疗:补液,首选晶体液,同时补充适当胶体、维生素及微量元素。
3、胰腺休息短期禁食。
4、腹痛剧烈者可给哌替啶。
5、不推荐常规使用抗生素。
(二)重症急性胰腺炎1、监护2、液体复苏:维持循环血量,注意控制血糖、维持电解质与酸碱平衡。
3、预防感染:①口服或灌入肠道不吸收得抗生素;②静脉给予抗生素;③肠内营养。
4、营养支持:先行肠外营养,病情趋缓后尽早实施肠内营养。
5、抑制胰腺外分泌与胰酶活性:H2受体拮抗剂,质子泵抑制剂可预防应激性溃疡发生。
生长抑素及其类似物(奥曲肽)可直接抑制胰腺外分泌。
6、内镜治疗对于胆源性胰腺炎可应用鼻胆管引流或EST胆道紧急减压。
7、手术治疗1)重症胰腺炎经内科治疗无效者;2)诊断未明确与其她急腹症难于鉴别时;3)胆源性胰腺炎处于急性状态,需外科手术解除梗阻时;4)胰腺炎并发假性囊肿、脓肿、胰腺坏死感染、弥漫性腹膜炎等。
8、中医中药【例题】病例摘要:男性,32岁。
腹痛5天,加重3天。
5天前患者饮酒后出现上腹痛,为持续性绞痛,伴阵发性加重,向后背部放射,伴频繁恶心呕吐,呕吐物为胃内容物与胆汁,在村卫生室给予补液、抗感染、抑酸对症支持治疗,病情略有好转,3天前进油腻饮食后病情再次加重,腹痛不能缓解,逐渐蔓延至全腹,腹胀明显,恶心呕吐加重,肛门停止排气排便,尿量少,色黄,伴烦躁不安,皮肤湿冷,为求进一步诊治,急来就诊。
自发病以来,饮食、睡眠差,无大便,小便量少色黄,体重减轻约2kg。
既往无结核、肝炎、冠心病、肿瘤病史,否认胆石病,无传染病接触史,无药物与食物过敏史,无外伤手术史。
查体:T 38、7℃,P 110次/分,R 21次/分,BP 80/50mmHg,一般情况差,心率110次/分,患者全腹膨隆,腹肌紧张,明显压痛、反跳痛。
肠鸣音减弱或消失,移动性浊音阳性。
辅助检查。
血WBC 22、3×109/L,中性粒细胞92%,血淀粉酶120U/L(酶偶联法),尿淀粉酶320U/L(酶联法),血糖14、3mmol/L,血钙1、50/L。
腹部平片未见膈下游离气体,未见气液平面,腹部增强CT见图。
分析步骤:(一)初步诊断及诊断依据初步诊断:重症急性胰腺炎诊断依据:1、中年男性,急性病程。
2、患者5天前饮酒后出现上腹持续性绞痛,阵发性加重,伴频繁恶心、呕吐,经补液治疗后有所好转。
3天前进食油腻后再次加重,腹痛逐渐蔓延至全腹,腹胀明显,恶心呕吐加重,肛门停止排气排便,尿量少,色黄,伴烦躁不安,皮肤湿冷。
3、既往否认胆石病史。
4、查体T38、7℃,P 110次/分,BP 80/50mmHg,患者全腹膨隆,腹肌紧张,明显压痛、反跳痛。
肠鸣音减弱或消失,移动性浊音阳性。
5、辅助检查血WBC 22、3×109/L,中性粒细胞92%,血、尿淀粉酶正常范围,血糖14、3mmol /L,血钙1、50/L。
CT见胰腺体积明显增大,边界不清,胰腺内低密度区,胰周液体积聚。
(二)鉴别诊断1、机械性肠梗阻:患者腹痛,腹胀,呕吐,停止排气、排便,应考虑本病,但机械性肠梗阻常可见肠型,肠鸣音亢进,可闻及气过水声,腹部X线片可见液气平面。
本患者考虑可能性较小,可查腹平片进一步除外。
2、消化性溃疡穿孔:多有溃疡病史,突发剧烈腹痛,迅速蔓延至全腹,明显腹肌紧张,呈“板样腹”,肝浊音界消失,立位腹平片见膈下游离气体。
本患者不支持,考虑可基本除外。
3、急性胆囊炎与胆石病:常有胆绞痛病史,疼痛位于右上腹,常放射至右肩部,Murphy征阳性,血、尿淀粉酶轻度升高。
腹部B超可明确诊断。
该患者无典型胆石症表现,建议结合B 超进一步除外。
(三)进一步检查1、血脂肪酶。
2、监测血、尿淀粉酶变化。
3、肝肾功,电解质,血气分析。
4、CRP。
5、腹部B超。
6、胸片。
7、如疑有并发症,需复查CT,并加做增强CT。
(四)治疗原则1、监护2、补液,维持循环血量,注意控制血糖、维持电解质与酸碱平衡。
3、抗生素预防感染4、营养支持:先行肠外营养,病情趋缓后尽早实施肠内营养。
5、抑制胰腺外分泌与胰酶活性:可选择生长抑素或其类似物(奥曲肽)。
7、内科治疗无效者可选手术治疗。
8、中医中药治疗。