类风湿关节炎常用评分
- 格式:doc
- 大小:471.00 KB
- 文档页数:8

动物实验类风湿关节炎评价指标动物实验是科学研究中常用的手段之一,其中包括了许多疾病模型的建立和治疗药物的筛选。
风湿关节炎是一种临床上常见的疾病,也是全球范围内的健康问题之一。
通过动物实验评价风湿关节炎的指标,可以帮助我们更好地了解疾病的发生发展过程,并寻找有效的治疗方法。
本文将主要介绍动物实验中常用的风湿关节炎评价指标。
1.关节肿胀与红肿程度:风湿关节炎的主要表现之一就是关节的肿胀与红肿。
在动物实验中,可以通过测量关节的周径和关节内炎症水肿程度来评价关节的肿胀与红肿程度。
2.病理组织学评价:病理组织学评价是了解风湿关节炎病变程度、病变类型和病理机制的重要手段。
通过对关节组织进行切片,并使用组织病理学技术(如组织染色、免疫组织化学等),可以观察到炎症细胞浸润、滑膜增生、软骨破坏和关节间隙狭窄等病理变化。
3.关节功能评价:通过评估动物关节的运动范围、关节活动度以及关节疼痛程度,可以获得关节功能情况的客观评价。
这可以通过观察动物在运动时的步态和行为,以及使用一些特定的实验方法(如关节的弯曲测试、踏板测试等)来进行评估。
4.关节破坏程度评价:关节破坏是风湿关节炎的主要特征之一。
通过观察关节的软骨退变、骨质疏松、骨缺损和骨质增生等病理改变,可以评估关节的破坏程度。
此外,一些影像学方法,如X线、CT扫描和磁共振成像等,也可以用来评估关节的破坏程度。
5.炎症因子评价:炎症因子在风湿关节炎的发展过程中起着重要的作用。
通过检测动物体内的炎症因子(如血清中的肿瘤坏死因子-α、白细胞介素-1β等),可以评价炎症反应的程度,并进一步了解风湿关节炎的发病机制。
6.免疫学指标评价:风湿关节炎的发生与免疫系统的异常有关。
通过检测动物体内的免疫相关指标,如抗核抗体、抗环瓜氨酸肽(CCP)抗体和免疫球蛋白等,可以评价免疫系统的功能和异常程度。
7.细胞因子评价:细胞因子的异常表达在风湿关节炎的病理改变中起到了重要的作用。
通过检测动物体内的细胞因子,如血清中的白细胞介素-6、白细胞介素-17和转化生长因子-β等,可以评价细胞因子的水平,从而了解炎症反应的程度和发展趋势。

类风湿关节炎das28评分公式类风湿关节炎(Rheumatoid Arthritis, RA)是一种常见的自身免疫性疾病,患者主要表现为关节炎、关节疼痛和乏力等症状,严重时可能出现关节畸形或残疾。
实时评估RA患者的疾病活动程度对于确定治疗方案、监测疗效、调整治疗剂量和预测疾病进展等方面具有重要的临床价值。
而Disease Activity Score 28-cell count(简称DAS28评分仿佛很多RA患者和专业人士的首选评估工具,本文就来详细介绍一下DAS28评分公式。
DAS28评分公式发展历程DAS28评分公式的发展初衷主要是为了系统评估RA患者的疾病活动情况并制定个性化治疗方案。
该评分公式是由欧洲类风湿关节炎联盟(EULAR)于1994年提出,并于2009年进行了进一步更新,目前是评估RA患者疾病活动程度的指导性工具之一。
该评分公式不仅考虑了关节炎炎症指标,还涉及到全身炎症指标和患者自感受的影响因素,综合了RA患者的诸多方面进行评估。
DAS28评分计算方法DAS28评分公式包括了四个项目指标,分别是关节肿胀指数(SJC)和关节压痛指数(TJC)、红细胞沉降率(ESR,mm/h)或C反应蛋白(CRP,mg/dL)和全身疾病影响度视觉模拟评分(VAS)。
其中SJC和TJC是通过体格检查来确定的,即评估患者有多少关节出现增生、肿胀或压痛。
ESR和CRP是血液生化检查中常用来评估炎症程度的指标,而VAS是由患者根据自己的整体疾病感受进行评估。
具体计算方法如下:DAS28=(0.56×√(TJC28)+0.28×√(SJC28)+0.70×ln(ESRorCRP)+0.014×V AS)×1.08其中,TJC28和SJC28分别代表24个关节炎症指标和4个关节疼痛指标中,实际发现的症状的数量。
对于没有突出发病部位的RA患者(如轻度病例或不稳定病例),可以采用TJC10和SJC10,即只评估10个关节的情况。


何为类风湿关节炎Sharp评分
Sharp评价主要是评价类风湿关节炎患者的手腕部骨破坏情况的方法。
手和腕部的27个部位被作为评分点,以下2项分别打分相加:(1)侵蚀(如右下图):无骨侵蚀为0分;广泛骨侵蚀和丢失为5分;界于两者之间为2-4分。
(2)关节腔变窄(如左下图):无狭窄为0分;局部狭窄1分,弥漫狭窄但面积<50%为2分,弥漫狭窄、面积>50%为3分,强直为4分。
由于以上评价部位比较多,为简化由van der Heijde推荐修订的Sharp评分则关节数量较少,糜烂处(如左下图)和关节间隙处(如右下图)分别仅17处和18处,其优点是缩短了评估时间,更准确地反映异常范围。

类风关评分量表摘要:1.类风关评分量表的概述2.类风关评分量表的评分标准3.类风关评分量表的应用范围4.类风关评分量表的优缺点5.类风关评分量表的未来发展正文:类风关评分量表是一种用于评估类风湿关节炎病情严重程度的工具,通过患者的症状、体征以及实验室检查结果,对其进行量化评分,以便为临床医生提供更为客观、准确的病情评估依据。
一、类风关评分量表的概述类风关评分量表主要包括美国风湿病学会(ACR)制定的类风湿关节炎活动评分(RAAS)和我国制定的类风湿关节炎病情活动度评分(CDAI)。
它们都是通过对患者的症状、体征以及实验室检查结果进行评分,以评估类风湿关节炎的活动程度。
二、类风关评分量表的评分标准类风关评分量表的评分标准主要包括以下几个方面:1.晨僵:根据晨僵的时间和程度进行评分。
2.关节肿痛:根据关节肿痛的数量和程度进行评分。
3.关节压痛:根据关节压痛的数量和程度进行评分。
4.关节畸形:根据关节畸形的数量和程度进行评分。
5.实验室检查:根据患者的血沉、C 反应蛋白等实验室检查结果进行评分。
三、类风关评分量表的应用范围类风关评分量表广泛应用于类风湿关节炎的临床诊断、病情评估、疗效评价等方面,为临床医生提供重要的参考依据。
四、类风关评分量表的优缺点1.优点:类风关评分量表具有客观、量化的特点,能够较为准确地反映患者的病情活动程度,有助于临床医生制定治疗方案和评价疗效。
2.缺点:类风关评分量表的评分标准较为复杂,需要专业人员进行评估;此外,评分量表并不能完全反映患者的病情,仍需结合临床表现和实验室检查结果综合判断。
五、类风关评分量表的未来发展随着医学科技的进步,类风关评分量表将不断完善和优化,以更好地服务于类风湿关节炎的诊断和治疗。

类风湿关节炎acr评分摘要:一、类风湿关节炎概述1.定义和病因2.疾病症状和影响范围二、ACR 评分系统1.ACR 评分的背景和意义2.ACR 评分标准和评估方法三、类风湿关节炎的诊断和治疗1.诊断方法2.治疗方案四、ACR 评分在类风湿关节炎治疗中的应用1.ACR 评分对病情评估的重要性2.ACR 评分对治疗方案指导的作用五、结论1.ACR 评分对类风湿关节炎治疗的重要性2.未来研究方向和展望正文:一、类风湿关节炎概述类风湿关节炎(Rheumatoid Arthritis,简称RA)是一种常见的自身免疫性疾病,主要侵犯关节,导致关节炎症、肿胀、疼痛和功能障碍。
该病发病机制尚未完全明确,但与遗传、环境、感染、内分泌等多因素有关。
RA 的症状主要包括关节肿痛、僵硬、红肿等,常累及手、足、腕、踝等小关节。
随着病情的发展,关节软骨和骨组织可能受到破坏,导致关节畸形和功能障碍。
此外,RA 还可能伴发疲劳、发热、贫血、淋巴结肿大等全身症状。
二、ACR 评分系统美国风湿病学会(American College of Rheumatology,简称ACR)于1987 年提出了一种评估类风湿关节炎病情严重程度的评分系统,即ACR 评分。
该评分系统主要根据患者病程、关节肿痛、关节僵硬、关节功能受限等症状进行评估,满分10 分,分数越高,病情越严重。
ACR 评分标准包括:1.晨僵(僵硬)时间:≤30 分钟得1 分,>30 分钟得2 分;2.关节肿痛数:受累关节数量≤3 个得1 分,>3 个得2 分;3.关节功能受限:受累关节中,有1 个或以上关节功能受限得1 分,无关节功能受限得0 分;4.病程:病程≤6 个月得1 分,>6 个月得2 分。
三、类风湿关节炎的诊断和治疗1.诊断方法类风湿关节炎的诊断依据主要包括病史、临床表现、实验室检查和影像学检查。
其中,X 线检查可发现关节软骨破坏和骨赘增生等病变。

临床分析评估类风湿关节炎患者的关节功能风湿关节炎(Rheumatoid Arthritis,RA)是一种常见的慢性自身免疫性疾病,主要表现为关节炎症,导致关节功能受损。
对于RA患者的关节功能进行临床分析评估是非常重要的,能够为医生制定个体化的治疗方案、评估疾病进展以及判断治疗效果提供依据。
本文将从评估指标、评估工具以及评估结果的应用等方面进行讨论。
一、评估指标RA患者关节功能的评估可以从多个方面进行,包括疼痛评估、关节活动度评估、功能评估和影像学评估等。
1. 疼痛评估疼痛是RA患者最为明显的症状之一,也是评估其关节功能的重要指标之一。
常用的疼痛评估工具包括视觉模拟评分法(Visual Analog Scale,VAS)和疼痛问卷等。
通过评估患者的疼痛程度和疼痛对生活质量的影响程度,能够更全面地了解患者的关节功能状况。
2. 关节活动度评估关节活动度是评估RA患者关节功能的重要指标,可以通过测量关节的活动范围来评估。
常用的评估工具有肢体活动度测量仪器(Goniometer)和疼痛视觉模拟评分等。
通过评估关节活动度,可以判断患者关节功能的受限程度和活动能力。
3. 功能评估功能评估是评估RA患者关节功能的重要手段之一,其主要目的是评估患者在日常生活中的功能损害程度。
常用的功能评估工具包括美国风湿病学会功能评估问卷(HAQ)和疾病活动评估问卷(DAS)等。
通过评估患者的日常生活能力、工作能力以及社交能力等方面的功能状况,能够更准确地了解关节功能的受损程度。
4. 影像学评估影像学评估是评估RA患者关节功能的重要手段之一,其主要目的是评估关节的结构状况和炎症程度。
常用的影像学评估工具包括X线、超声和磁共振成像(MRI)等。
通过评估关节的骨质破坏、关节腔炎症和软组织肿胀等特征,能够更全面地了解患者关节功能的病理改变。
二、评估工具评估风湿关节炎患者的关节功能需要使用相应的评估工具,这些工具通常是由医学专家和风湿科学会共同制定的。

类风湿关节炎的预后评估标准
类风湿关节炎(Rheumatoid Arthritis,RA)的预后评估标准是一个复杂的话题,通常需要综合考虑多个因素。
预后评估的目的是为了帮助医生和患者了解疾病的发展趋势,制定个性化的治疗方案和管理策略。
以下是一些常见的预后评估标准:
1. 临床症状和体征,包括关节肿胀、疼痛、活动受限、早晨僵硬等症状,以及关节炎的持续时间和严重程度。
2. 影像学检查,X射线、MRI和超声波等影像学检查可以帮助评估关节破坏的程度和进展情况。
3. 血液检查,血沉率(ESR)、C反应蛋白(CRP)和类风湿因子等指标可以反映炎症活动和系统炎症水平。
4. 疾病活动评估,例如DAS28评分(28关节疾病活动评分)和HAQ评分(健康评估问卷),用于评估疾病活动性和功能受损程度。
5. 其他相关因素,年龄、性别、合并疾病(如心血管疾病、肺
部受累等)、治疗反应等因素也需要考虑在内。
综合上述因素,医生可以对患者的预后进行评估,制定个性化的治疗计划。
需要指出的是,RA的预后是一个动态过程,受多种因素影响,因此预后评估应该定期进行,以便及时调整治疗方案,提高患者的生活质量和长期预后。
同时,患者也应该积极配合医生的治疗和管理建议,保持良好的生活方式和心态,以利于疾病的控制和预后的改善。

关节炎诊断标准评分标准
关节炎的诊断标准及评分标准主要根据关节炎的类型有所不同。
以下是两种常见关节炎的诊断标准和评分标准:
1. 类风湿性关节炎:
晨起关节僵硬至少1小时(≥6周)。
腕、掌指,以及近端指间关节肿胀(≥6周)。
出现3个或3个以上的关节肿胀。
存在皮下结节的情况(≥6周)。
对称性关节肿胀(≥6周)。
手、腕关节X线平片有明确的骨质疏松或骨侵蚀。
类风湿因子阳性(滴度>1:32)。
需要具备4点或4点以上标准。
2. 痛风性关节炎:关节液中有特异性尿酸盐结晶体,或用化学方法或偏振光显微镜观察证实痛风石中含有尿酸盐结晶,或具备以下12项中6项:
一次以上的急性关节炎发作。
单关节炎发作。
炎症在1天内即达到发作高峰。
高尿酸血症。
患病关节、皮肤呈暗红色。
单侧发作累及跗骨关节。
X线显示关节非对称性肿胀。
第一跖趾关节疼痛或肿胀。
单侧发作累及第一跖趾。
X线显示无骨侵蚀的骨皮质下囊肿。
有可疑的痛风石。
炎症发作时,关节液微生物培养阴性。
请注意,这些诊断标准和评分标准仅供参考,并不能替代专业医生的诊断。
如果您出现不适症状,建议及时前往正规医院就诊,在医生指导下进行相应检查,明确诊断后规范治疗。

类风湿慢病标准类风湿关节炎(RA)是一种慢性、自身免疫性疾病,主要影响关节。
以下是一些可能用于评估类风湿关节炎慢病标准的要点:疾病活跃度:通过评估疾病的活跃度来确定类风湿关节炎的严重程度。
常用的指标包括红细胞沉降率(ESR)、C 反应蛋白(CRP)水平以及疾病活动评分(如 DAS28)。
关节损害:评估关节的损害程度是判断类风湿关节炎病情的重要标准。
这包括关节肿胀、疼痛、压痛、关节畸形以及影像学检查如 X 光、磁共振成像(MRI)等的结果。
功能障碍:类风湿关节炎可能导致关节功能障碍,影响日常生活活动。
评估功能障碍的程度可以使用特定的评估工具,如健康评估问卷(HAQ)或简化的疾病活动指数(SDAI)。
药物治疗:药物治疗是类风湿关节炎慢病管理的重要组成部分。
评估药物的疗效、不良反应以及患者对药物的依从性是判断治疗效果的重要标准。
并发症管理:除了关节问题,类风湿关节炎还可能导致其他并发症,如心血管疾病、骨质疏松等。
对这些并发症的管理和预防也是慢病管理的重要标准之一。
患者教育和自我管理:患者对疾病的了解、自我管理能力以及遵医嘱的程度对疾病的控制至关重要。
提供患者教育、鼓励自我管理和定期的随访是慢病管理的重要环节。
生活质量:类风湿关节炎可能对患者的生活质量产生负面影响。
评估生活质量可以使用特定的问卷或量表,如 36 项简短健康调查(SF-36)。
需要注意的是,类风湿关节炎的慢病标准可能因个体差异、疾病进展和治疗方案的不同而有所变化。
因此,医生会根据患者的具体情况进行个体化的评估和管理。
如果你或你身边的人患有类风湿关节炎,建议及时咨询医生,以获得个性化的治疗建议和慢病管理方案。
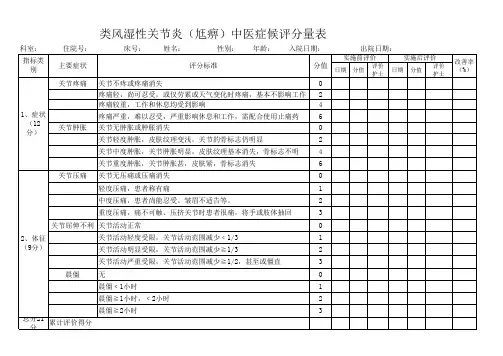
类风湿关节炎常用评分
评价疾病的活动性及其发展与预测疾病的预后是两个不同的概念。
后者是根据一些线索预测结果,而前者是对目前的病情进行准确的概括。
疾病的活动性正是由每次评估所收集到的资料所决定的,如晨僵的时间、夜间疼醒的次数、肿胀和疼痛的关节数等。
至于评估的方法,涉及患者各方面的情况,有关节指数、疼痛评分、功能指数、生化结果、影像学评估、功能障碍的问卷调查等等。
不论采用何种评价疾病活动的项目,重要的是要在严重的功能丧失未发生前进行记录,以获得最原始的数据。
目前并没有统一的评估方案,因此可以说对疾病的活动性也没有统一的标准来加以衡量,但是总的原则是一致的,即炎症程度、骨侵蚀的加剧和功能的快速减低均提示病情处于活动状态。
RA的活动性是表示某一时间点上疾病发展的速度。
临床上,RA的活动性既可以反应在关节肿痛、血沉增快、CRP水平升高等提示急性炎症的指标上,又可以通过影像学资料、患者的功能情况的变化进行估测。
下面就列举一些常用的评估指标:
1.疼痛评分
常用打分的方式完成,是反应疾病活动的主观指标之一。
2.实验室检查
常用于衡量RA的炎症反应。
血沉最为常用;C反应蛋白变化较快,与炎症活动相关性更高。
RF滴度在每一个病人中变化较小,重复测量的价值不大。
3.关节指数
关节指数是记录关节疼痛、肿胀的定量或半定量指标。
在调整治疗、做关节手术时,应记录关节指数。
以下是几种用于临床的关节指数。
(1) Ritchie关节指数:这个指数记录各关节压痛级别的总和。
关节记分与关节大小无关,这是由于Ritchie及其同事制定本标准时认为在类风湿关节炎中小关节受累的几率和程度远远高于大关节,并且本指数旨在评估关节疼痛程度的改变,少数大关节疼痛减轻并不表明比相同数量的小关节疼痛减轻改善更多。
为了更客观地评价疼痛程度,本指数采取了3级疼痛分级,即压痛(tender)、压痛伴畏缩(tenderand winced)以及压痛、畏缩和躲避 (tenderwinced and withdrew),分别记 1分、2分和 3分。
积分减少代表症状的改善。
Ritchie指数与影像学的结果相关,低指数者侵蚀较轻。
(见表47一4)
(2)美国类风湿协会指数 (AmericanRheumatism Association Index):其中定为“临床活动”的应测量关节见表47-5。
共计68单位。
如果某些关节出现的症状,如:疼痛、压痛或肿胀只是可疑而不明确或是由其他原因引起则只能定为“可疑活动”。
通过比较每次的单位数可以比较症状的变化。
(3) Lansbury关节指数:由Lansbury及其同事们在 1956年发表,其主要依据是根据各关节关节软骨的面积确定各关节的指数。
他们通过称量覆盖骨骼上关节软骨原先占据面积的铝箔的重量获得了相对准确的关节指数,见表47一6。
计算疾病程度的时候,将受累关节的指数依次相加后除以10再乘以“%”,这样就得到了代表关节受损程度的一个百分比。
这个百分数对于估计类风湿关节炎病人的疾病进展情况(spread)有效,在发病初期也可N代表疾病的活动性,但大于关节畸形的发生率。
而随着疾病的进展,关节畸形及活动受限的发生率会逐渐超过这个值。
如果希望将关节炎症程度以及畸形程度考虑在内,则评估就变得相
对复杂。
依靠影像学方法等可以较准确地确定关节受损程度,但操作上比较麻烦。
通过研究,Lansbury及其同事认为可以将症状粗略地分为4级(表47-7),而具体到一个病人时分类只能依靠临床医生的分析以及经验。
计算疾病程度的时候,同样将受累关节的指数依次相加后除以10再乘以“%”,得到代表关节受损程度的百分比。
4)另外,Thompson及其同事经过研究发现以下指数与类风湿关节炎的 C
反应蛋白(CRP)最为符合。
该指数的优点在于:①依关节面积考虑权重;②分级时必须同时有疼痛和肿胀;③除外难以测量肿胀的关节(颈椎,肩关节和骸关节)。
Thompson指数,使用的关节较少,每个关节对应其数量系数以表示关节的面积,这样可以更准确地显示滑膜受累的多少。
(见表47-8)
4.影像学评价
作为一种监测 RA的有效手段,影像学所提供给临床医生的资料是必需的,也是比较准确的。
RA中的炎症性病变可以反应在红、肿、热、痛及触痛等表现上。
然而,关节侵蚀并不一定伴有明显的炎症表现,例如,足部受累发生率很高,但临床表现通常并不明显。
RA中出现侵蚀一般发生在起病2年以内。
因此,及早获得影像资料对临床尤为重要。
进行影像学评估时,人们多以手和腕部作为检测部位,当然也有方案包括其他关节如膝关节或颈椎关节等。
(1) Steinbrocker将RA中手和腕的X线表现分为4级:I级,仅有骨质疏松,没有侵蚀;II级,骨质疏松,轻度软骨及软骨下骨侵蚀;III级,骨质疏松加软骨及骨侵蚀;N级,VI级,表现加关节强直。
(2) Sharp方案是分别给侵蚀和关节腔变窄打分,用记分的方法衡量影像学表现。
手部和腕部的27个部位被作为评分位点:没有骨侵蚀为0分,广泛的骨质侵蚀和丢失为5分,界于两者之间的情况为2~4分。
对关节腔来说,没有间隙窄狭为0分,局部狭窄为1分,弥漫狭窄但面积<50%为2分,弥漫狭窄、面积>50%为4分,强直为4分。
(3) Larsen推荐的方法与Sharp方案类似,不同之处只是减少了手部和腕部的观察位点,只观察指间关节和掌指关节,应用更加简单,但敏感性不理想。
(4) Trentham和Masi测量掌骨和腕部的比值:以第三掌骨底到挠骨头的长度作为腕长,除以第三掌骨的长度。
该指数反映腕部骨骼间隙变窄的程度。
(5) Amos指数记录在一定时间内新出现的侵蚀部位,将计数以0、1-3、4-6、>6分为四级,用以评价滑膜侵蚀骨骼的进展程度。
该指数的重复性好,对骨骼破坏的敏感性也较高。
影像学评估给医生提供了一个指导治疗的有力依据。
研究显示,RA的影像
学表现与滑膜炎的活动性、早期侵蚀的出现、类风湿结节以及DR4抗原相关。
IgM 型、IgG型类风湿因子以及血清免疫复合物可提示较严重的侵蚀性关节炎。
同时,影像学表现与患者的功能状况亦密切相关。
目前,影像学的评估内容还没有成为美国风湿病学院制定RA活动性标准的一部分。
5.功能评估
功能评估反映了患者的生活质量受到疾病影响的程度。
RA患者完成日常生活的功能决定于其身体状况、心理状况和生活环境等多方面的因素。
通常,RA 患者的功能状况随疾病的进展而下降,病程15年的患者有60%致残,病程30年的致残率为90 。
在大多数病人,完成日常活动的难易程度与其受累关节数、影像学评分、急性反应物、肢带肌力、行走时间、功能分级等指标都有良好的相关性。
功能评价通常包括日常各项活动,其功能正常与否应以从前的活动水平为参照。
一个良好的功能评估方案应该具备使用方便、敏感性高、可重复性强等特点。
下面是临床中常用的评估量表的简要介绍。
简化的健康评估问卷由从斯坦福健康评估问卷中选出的8个问题组成,其优点为使用方便,适用于工作繁忙的患者,其缺点是:无法对疾病对日常生活影响较小的病人进行观察和评价。
具体内容见表47-9:
关节炎影响指数(AIMS-Arthritis Impactmeasurement Scale)是一个评价患者的生理、心理、社会功能的综合性指数(表47-10)。
完整的问卷包括九个部分,涉及生活、社会和心理多方面。
它通常可由病人自己在20分钟内完成。
连续使用对监测病情、评价治疗效果很有好处。
目前认为AIMS是可用于评价患者功能状态的一种可靠和敏感的方法。
另外,功能状态指数(FSI Functional Status Index)也是一种常用于自身免疫性疾病的问卷。