ATA 妊娠期及产后甲状腺疾病诊断和管理指南解读
- 格式:doc
- 大小:24.00 KB
- 文档页数:4

最新:甲状腺疾病诊治规范《孕产期甲状腺疾病防治管理指南》解读摘要:甲状腺疾病是育龄女性常见的内分泌疾病,孕产妇甲状腺疾病管理相对复杂。
中国在2022年制定颁布了《孕产期甲状腺疾病防治管理指南》,以期为妇幼保健、产科及内分泌科专业人员对孕产期甲状腺疾病防治与管理提供指导与推荐。
该指南涉及围孕期甲状腺疾病的预防、教育、筛查、诊断、转诊、治疗、管理,强调了干预窗口前移,突出了预防和全周期管理的防治理念。
文章旨在对指南的主要亮点内容进行解读。
关键词:孕产期;甲状腺疾病;管理;解读甲状腺疾病为育龄女性常见内分泌疾病,孕产妇甲状腺疾病管理更为复杂,并可能威胁母婴健康,是内分泌学和围产医学共同关注的热点领域之一。
由中华预防医学会妇女保健分会和中华医学会内分泌学分会联合制定的《孕产期甲状腺疾病防治管理指南》(下文简称为指南)主要目的是为了配合和落实我国政府部门制定的《孕产妇妊娠风险评估与管理工作规范》,满足妇幼保健、产科及内分泌科专业人员对孕产期甲状腺疾病防治与管理提供规范服务的需求[1-2]。
指南为孕产期甲状腺疾病患者提供全程系列的医疗保健服务,涉及围孕期甲状腺疾病的预防、教育、筛查、诊断、转诊、治疗、管理。
本文对该指南的主要亮点内容进行解读。
1阐述了孕产期甲状腺疾病高发、近一半妊娠妇女存在碘缺乏的严峻现况我国非孕育龄妇女(未妊娠状态)甲状腺功能异常的患病率为17.2%[3].采用妊娠期特异性促甲状腺素(TSH)和甲状腺素(T4)的参考范围,孕产期妇女甲状腺疾病的患病率与非孕育龄妇女不同。
受检测方法、碘营养状态及孕周影响,孕期甲状腺疾病患病率差异较大,其中孕期临床甲状腺功能减退症(甲减)患病率为0.3%~1.0%、亚临床甲减患病率为4.0%〜17.8%,甲状腺毒症患病率约1.0%、甲状腺过氧化物酶抗体(TPOAb)或甲状腺球蛋白抗体(TgAb)阳性率可达17.0%,甲状腺结节患病率为3.0%~21.0%,产后甲状腺炎(PPT)患病率为1.1%~16.7%β根据世界卫生组织(WHO)碘营养的评估标准,我国非孕育龄妇女平均尿碘浓度为178.7μg∕L,总体处于碘充足状态。

美国甲状腺协会妊娠期和产后甲状腺疾病的诊断和治疗指南美国甲状腺协会妊娠期和产后甲状腺疾病特别工作组前言妊娠对甲状腺和甲状腺功能具有明显影响。
在碘充足地区,妊娠期间甲状腺腺体大小增加10%,在碘缺乏地区,增加约20%~40%。
甲状腺素(T4)和三碘甲状腺原氨酸(T3)增加50%,每天碘需求量增加50%。
这些生理的变化可能导致妊娠前三个月甲状腺功能正常的碘缺乏妇女在妊娠后期发生甲减。
促甲状腺激素(TSH)的范围在胎盘绒毛膜促性腺激素(hCG)的影响下,在整个妊娠期间均下降,在妊娠前三个月正常低限但尚未充分界定,上限为2.5 MIU/ L。
妊娠前三个月大约10%到20%的妇女甲状腺过氧化物酶(TPO)或甲状腺球蛋白(Tg)抗体阳性且甲状腺功能正常。
妊娠前三个月甲状腺功能正常TPO或TG抗体阳性的妇女中,约16%在妊娠后三个月其促甲状腺激素会超过4.0 mIU/ L,妊娠前三个月TPO或Tg抗体阳性的妇女有33%~50%会发生产后甲状腺炎。
从本质上讲,妊娠是甲状腺的应激试验,在甲状腺功能储备有限或碘缺乏的妇女会发生甲状腺功能减退,而在怀孕前甲状腺功能正常但有潜在桥本甲状腺疾病的妇女会发生产后甲状腺炎。
关于甲状腺和妊娠/产后期的相互作用进展很快。
直到最近,促甲状腺激素2.5 MIU/ L,为怀孕前三个月TSH的正常上限才被接受。
这对于文献的解释及甲状腺功能减退的临床诊断的关键影响具有重要意义。
虽然显性甲状腺功能减退和显性甲状腺功能亢进症对妊娠具有不利影响已被广泛接受,目前研究集中在亚临床甲状腺功能减退症和亚临床甲状腺功能亢进症对产妇和胎儿健康的潜在影响、在甲状腺功能正常TPO和/或Tg抗体阳性的妇女流产和早产之间的关系,产后甲状腺炎的流行病学和长期影响方面。
最近完成的前瞻性随机研究已经开始给出关于治疗甲状腺疾病对母亲、胎儿的影响,未出生的孩子将来智力的影响方面急需的数据。
正是在这种背景下,美国甲状腺协会(ATA)成立了一个特别工作组负责制定妊娠和产后甲状腺疾病诊断和治疗的临床指南。

2018版《妊娠期和产后甲状腺疾病诊治指南》解读导读在今年的CSE2018⼤会上,“妊娠期和产后甲状腺疾病诊治指南”发布,来⾃中国医科⼤学第⼀附属医院的单忠艳教授对最新指南进⾏了解读。
作者:李照青中⽇友好医院内分泌科2018年,中华医学会内分泌学学会、中华医学会围产医学学会和卫健委科研所专家在2012版中国妊娠指南的基础上修改指南形成新版《妊娠期和产后甲状腺疾病诊治指南》。
新指南继续采⽤了2012版指南的推荐条款强度分级,并增加了1个章节(辅助⽣殖与甲状腺疾病)、14个问题、11个推荐、40篇参考⽂献。
单忠艳教授主要针对以下9个更新内容进⾏了阐述。
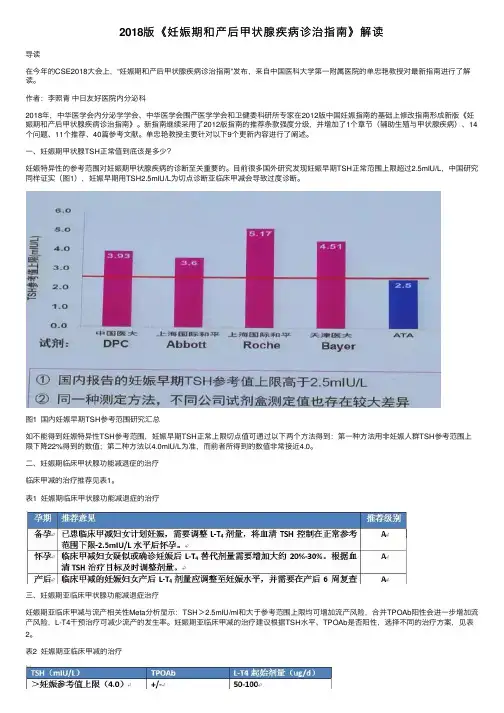
⼀、妊娠期甲状腺TSH正常值到底该是多少?妊娠特异性的参考范围对妊娠期甲状腺疾病的诊断⾄关重要的。
⽬前很多国外研究发现妊娠早期TSH正常范围上限超过2.5mIU/L,中国研究同样证实(图1),妊娠早期⽤TSH2.5mIU/L为切点诊断亚临床甲减会导致过度诊断。
图1 国内妊娠早期TSH参考范围研究汇总如不能得到妊娠特异性TSH参考范围,妊娠早期TSH正常上限切点值可通过以下两个⽅法得到:第⼀种⽅法⽤⾮妊娠⼈群TSH参考范围上限下降22%得到的数值;第⼆种⽅法以4.0mIU/L为准,⽽前者所得到的数值⾮常接近4.0。
⼆、妊娠期临床甲状腺功能减退症的治疗临床甲减的治疗推荐见表1。
表1 妊娠期临床甲状腺功能减退症的治疗三、妊娠期亚临床甲状腺功能减退症治疗妊娠期亚临床甲减与流产相关性Meta分析显⽰:TSH>2.5mIU/ml和⼤于参考范围上限均可增加流产风险,合并TPOAb阳性会进⼀步增加流产风险,L-T4⼲预治疗可减少流产的发⽣率。
妊娠期亚临床甲减的治疗建议根据TSH⽔平、TPOAb是否阳性,选择不同的治疗⽅案,见表2。
表2 妊娠期亚临床甲减的治疗妊娠期甲减和亚临床甲减治疗⽬标建议将TSH控制在妊娠期特异参考范围的下1/2,如若⽆法获得妊娠特异性参考范围,则⾎清TSH可控制在2.5mIU/L以下。


美国甲状腺学会公布孕产妇甲状腺疾病指南7月25日美国甲状腺
学会(ATA)在线发布了《美国甲状腺学会妊娠和产后期间甲状腺疾病诊治指南》1.新指南推荐意见几乎获得了4大洲内分泌学界的认同,而且获得了妇产科学界、核医学界和助产士联盟的认同。
2. 诊断上,该指南首次指出了孕三期相应的血清促甲状腺激素(TSH)正常值范围,即孕早期0.1~2.5 mU/L,孕中期0.2~
3.0 mIU/L,孕晚期0.3~3.0 mIU/L。
首次明确指出根据血清TSH水平在孕早期> 2.5 mIU/L、孕中晚期> 3.0 mIU/L,并结合血清游离四碘甲状腺原氨酸(FT4)水平确诊亚临床或临床甲状腺功能减退症。
(注:10个妊娠月,头3个月为妊娠早期,中4个月为妊娠中期,后3个月妊娠晚期) 3. 治疗上,尤其是甲减治疗,明确提出甲状腺自身抗体阳性的亚临床甲减患者须接受左旋甲状腺素(L-T4)治疗,治疗目标为孕三期血清TSH水平在正常范围内,治疗药物首次推荐必须使用L-T4。
孕期L-T4增加量从2007年指出的在一般需要量基础上增加30%~50%,减至20%~30%。
对单纯亚临床甲减治疗,血清TSH>10 mIU/L时,无论FT4水平高低,均应按照临床甲减处理。
对单纯低T4血症患者,由于现有支持治疗的证据有限,目前推荐不予治疗。
对单纯甲状腺自身抗体阳性者建议随诊,特别提出在妊娠早期每4周随诊1次,孕中晚期至少各随诊1次。
4. 新指南首次提出妊娠妇女每日摄碘量不应超过500~1100 μg。


最新:《妊娠和产后甲状腺疾病诊治指南(第2版)》要点妊娠期甲状腺疾病一直是近年来内分泌学界和围产医学界的热点领域之一,其对母体及胎儿神经系统和智力发育的影响也受到广泛的关注。
2017年,美国甲状腺学会(American Thyroid Association,ATA)颁布《妊娠期和产后甲状腺疾病诊断和管理指南》[1]。
在此基础上,我国中华医学会内分泌学分会、中华围产医学分会和国家卫生健康委员会结合国内外诸多新的研究证据,颁布了2019年《妊娠和产后甲状腺疾病诊治指南(第2版)》[2]。
现结合国内外最新研究解读该指南中的重点内容。
1 妊娠早期促甲状腺激素参考范围上限变化在妊娠早期,由于人绒毛膜促性腺激素浓度的增高刺激促甲状腺激素(thyroid stimulating hormone,TSH)受体,使游离甲状腺素(free thyroxine,FT4)轻度增加,进而引起TSH水平的降低。
2011年ATA《妊娠和产后甲状腺疾病诊治指南》[3]及2012年中国《妊娠和产后甲状腺疾病诊治指南》[4]推荐以2.5 mU/L作为妊娠早期TSH上限切点值。
而近年大量研究证明,妊娠早期TSH上限值明显高于2.5 mU/L。
国内一项研究对4800例妊娠早期妇女的甲状腺功能进行筛查,对其中TSH>2.5 mU/L的妇女进行妊娠20周和30周的随访,随访结果表明20周和30周时TSH>3.0 mU/L的妇女分别只占30.2%和24.0%[5]。
提示若以2.5 mU/L作为妊娠早期TSH上限切点值,会导致亚临床甲状腺功能减退症(subclinical hypothyroidism,SCH)的过度诊断。
2019年新版指南纳入了国内一项基于11个研究、涵盖5种试剂和13046例妊娠女性的Meta分析[6],分析显示妊娠早期TSH上限比普通人群上限下降约22%,据此计算所得数值非常接近4.0 mU/L。
所以,4.0 mU/L也可以作为中国妇女妊娠早期TSH上限的切点值。



妊娠期及产后甲状腺疾病是指在怀孕期间或产后产生的甲状腺相关疾病,包括妊娠期甲状腺功能亢进症(Graves' disease)、甲亢伴突眼病(Graves' ophthalmopathy)、甲状腺结节和甲状腺癌等。
妊娠对甲状腺功能有显著影响,因此对于妊娠期及产后甲状腺疾病的诊断和管理具有重要意义。
下面将介绍2024年美国甲状腺学会(ATA)指南对于妊娠期及产后甲状腺疾病的诊断和管理要点。
首先,对于妊娠期女性的甲状腺功能评估,ATA建议进行全血中的甲状腺刺激素(TSH)和总甲状腺素(T4)测定。
妊娠期的参考范围与非妊娠期有所不同,TSH参考范围通常为0.1-2.5mIU/L,而T4参考范围通常较高。
如果TSH低于正常范围,且T4在正常范围内,则可能存在甲状腺过度活动。
ATA还建议在TSH超过10mIU/L的情况下,进行甲状腺自身抗体检测,以排除自身免疫甲状腺疾病。
其次,对于已知甲状腺疾病的妊娠期女性,如甲亢、甲减或甲状腺结节等,ATA提供了相应的建议。
对于已诊断为甲亢的孕妇,ATA建议使用抗甲亢药物,但需在临床医生的指导下进行。
甲状腺切除术在孕妇中较少进行,但对于无法耐受抗甲亢药物的患者或有严重甲状腺眼病的孕妇,可能需要进行手术治疗。
对于甲减孕妇,ATA建议在孕前及孕期进行甲状腺激素替代治疗,以确保甲状腺功能正常。
对于已知甲状腺结节的孕妇,ATA建议通过超声检查进行评估,如疑似恶性肿瘤,可考虑进行细针穿刺活检。
再次,对于产后甲状腺疾病的诊断和管理,ATA提供了一些建议。
产后甲状腺炎是产后常见的甲状腺疾病之一,通常在分娩后6-12周内发生。
产后甲状腺炎通常表现为甲状腺疼痛和甲状腺功能异常,通常是短暂的。
对于已知或疑似产后甲状腺炎的患者,ATA建议进行甲状腺刺激素的监测,并根据病情做出相应的治疗决策。
对于产后甲状腺功能减退症的患者,ATA建议进行甲状腺激素的替代治疗,以维持正常的甲状腺功能。
ATA 妊娠期及产后甲状腺疾病诊断和管理指南解读
妊娠期碘营养
1. 17 版和11 版ATA 指南都提出,计划怀孕或处于妊娠期的女性,应该提前三个月开始在正常饮食的同时口服含150μg 的碘补充剂。
补碘形式应该碘化钾为宜。
而WHO 推荐妊娠期和哺乳期妇女碘摄入量都是250μg。
2. 指南特别强调:单次尿或24 h 尿碘浓度并不能有效反应个体碘营养情况。
尿碘中位数虽然可以用于评估人群的碘状态,但是尿碘容易受到尿量和妊娠期间尿碘排泄波动的影响,24 h 尿虽优于单次尿碘,但是同样存在取样困难和不易操作的问题,所以并不能有效的反应个体碘营养状态。
3. 妊娠期和产后避免过量摄入碘:碘过量主要来自含碘药物,例如胺碘酮、含碘造影剂等情况。
甲状腺疾病患者的碘脱逸功能受损,可以引起甲减的发生。
胎儿甲状腺需要在妊娠36 周以后方能发育健全,所以碘过量也容易引起胎儿甲减。
(亚临床)甲减:
管理/治疗依旧存争议
大量回顾性及病例对照研究结果表明临床甲减对母儿都有不利影响。
虽然目前左旋甲状腺素L-T4 干预的前瞻性随机研究还很少,但从已有的实验数据仍然建议想要怀孕的甲减女性进行L-T4 口服治疗。
1. 对于妊娠期甲减患者不推荐使用如三碘甲状腺原氨酸和干甲状腺片。
对于亚甲减且自身受体阴性的女性,想自然受孕的情况下,L-T4 效果还未明确,不过可以考虑使用低剂量的L-T4(25-50mcg/d)。
2. 值得注意的是,指南中提出进行IVF 或ICSI 的亚甲减女性应该进行L-T4 治疗,控制TSH<2.5Mu/L。
甲减或亚甲减女性,应该妊娠中期之前每四周检查一次TSH,妊娠近30 周时至少检查一次。
临床上应该告知育龄期的甲减女性,备孕需要增加L-T4 剂量的可能,一旦怀孕应该及时与医生取得联系,分娩后LT4 应该减至孕前剂量,并于产后约6 周进行甲状腺功能检测。
甲减得到充分治疗的孕妇,指南不推荐做孕妇或胎儿的相关检查。
充满荆棘的妊娠期甲亢治疗之路:
对妊娠女性,MMI 和PTU 均有一定风险
1. 在怀孕早期不推荐服用甲巯咪唑(MMI),而是选择丙基硫氧嘧啶(PTU)治疗。
对于妊娠女性,无论甲巯咪唑(MMI)还是丙基硫氧嘧啶(PTU)都不绝对安全。
以前的研究表明MMI 会导致新生儿出生缺陷,但是最新研究显示两种药物均有一定风险。
考虑药物的致畸率,在甲状腺功能正常后停用抗甲状腺药物。
停药后应当没1-2 周做一次甲状腺功能检查和临床检查来评估孕妇和胎儿的甲状腺状态。
根据评估结果决定是否继续停用ATD 药物。
2. 停用ATD 药物的甲状腺毒症高风险需要继续治疗的孕妇,推荐使用PTU 治疗孕妇甲亢,持续到妊娠16 周。
当从MMI 换用PTU 时,应当使用1:20 的剂量比例。
如果妊娠16 周后仍然需要进行抗甲状腺素治疗,目前仍不清楚是继续PTU 还是MMI,指南目前无法做出关于换药的推荐。
3. 妊娠期服用ATD 药物应使用PTU 或MMI 的最低有效剂量。
妊娠服用抗甲状腺药物的女性,每 4 周应该检查一次FT4/总T4 和TSH 水平。
4. 指南提出患者有Graves 治疗史,推荐妊娠早期测定血清TRAb,如果在浓度升高,应该在18-22 周时重复测定,如果妊娠早
期TRAb 检测不到或很低就不需要重复测定。
如果患者整个妊娠中期需要服用ATD 药物,指南推荐在18-22 周重复测TRAb,若升高或者妊娠晚期服用ATD 药物的,在30-34 周需要再次测定TRAb 来评估是否需要进行新生儿和产后监测。
5. 17ATA 指南中强调除非出现胎儿甲亢,否则不建议LT4 和抗甲状腺药物的联合应用。
甲状腺切除术很少用于治疗妊娠期甲亢,如果需要,最佳手术时间为妊娠中期第4-6 个月。
如果孕妇TRAb 浓度超过正常上限的3 倍,需要在整个妊娠期监测胎儿是否有发生甲亢的可能,即使母亲甲状腺功能已恢复正常。