难产的识别和处理讲解学习
- 格式:ppt
- 大小:348.00 KB
- 文档页数:29



难产的早期识别及处理难产又称异常分娩,主要是指头位难产,即发生于头先露的难产。
国外报道其发生率为21%。
且初产妇中15%的剖宫产指征为难产田。
由于其严重危害母婴健康,故受到了广大产科医生的重视。
因此,及早识别头位难产的征象,查明原因,作出正确的处.理,使其向顺产方向发展,则能降低头位难产发生率,.从而减少头位难产给孕产妇及胎婴儿带来的损伤。
1病因分娩过程是产力产道及胎儿等因素相互适应的动态发展过程。
因此任何一种或两种及以上因素发生异常,均可导致分娩异常。
1.1产力异常包括子宫收缩力异常、腹肌及膈肌异常和肛提肌异常,其中主要是子宫收缩力异常。
子宫收缩力异常又分为子宫收缩乏力胁调性宫缩乏力及不协调性宫缩乏力)及子宫收缩过强胁调性宫缩过强和不协调性宫缩过强)。
其中子宫收缩乏力多继发于梗阻性分娩,也可因产妇体质衰弱、精神紧张.过量镇静剂及麻醉剂引起。
仅仅由于原发的产力异常而造成的头位难产极少见。
1.2 产道异常有骨产道及软产道异常,临床E以骨产道异常多见。
当头先露时骨盆狭窄,胎头巨大是较明显的头盆不称。
如果骨盆略小,而胎儿也偏小,此时需要试产后才能判断是否存在头盆不称。
此外骨盆倾斜度过大也可影响胎头入盆的方向,造成假骑跨,导致难产。
常见的软产道异常有宫颈纤维化,子宫下段或宫颈肌瘤,阴道纵膈及横隔。
此外肥胖孕妇,由于盆底组织脂肪较厚,也有可能阻碍胎头下降而难产。
1.3 胎儿因素包括胎头位置异常领先露、面先露、前不均倾位、高直后位)。
凡是胎头位置异常,经过试产仍不能转为正常位置者几乎均将成为难产,自.然分娩的机会极少。
此外巨大儿、脑积水和连体双胎均可导致难产。
2临床表现2.1胎膜早破头盆不称及胎头位置异常都可因胎头不能适应骨盆入口平面而使入盆受阻,有时甚至处于高浮状态,胎头与骨盆入口之间存在较大空隙,致使羊水由此进入前羊水囊,当宫缩高峰时胎膜不能承受强大压力而破裂,因而胎膜早破往往是难产的先兆征象。
2.2宫缩乏力可有原发性和继发性宫缩乏力。

难产的总结引言难产是指分娩过程中出现困难或并发症的情况。
对于孕妇和医护人员来说,难产是一个非常严峻的挑战。
本文将从不同的角度来分析难产,并总结解决难产的有效方法。
1. 难产的原因难产的原因可能是多方面的,包括孕妇个体差异,母体疾病,胎儿异常等。
以下是一些常见的难产原因:•骨盆狭窄:孕妇骨盆发育不良或形状异常,无法容纳正常大小胎儿。
•子宫收缩不足:子宫收缩力不够强,无法将胎儿顺利推出。
•胎位异常:胎儿位置不正确,如臀位或横位,增加分娩难度。
•胎盘异常:胎盘植入异常或剥离不彻底,影响胎儿出生。
•胎儿窘迫:胎儿受到窘迫,如缺氧,导致分娩困难。
2. 难产的风险和影响难产对孕妇和胎儿都可能造成严重的风险和影响。
以下是一些常见的难产风险和影响:•孕妇可能出现产程延长,胎儿窘迫,产后出血等并发症。
•胎儿可能受到氧供不足,导致脑损伤或其他发育异常。
•难产可能导致情绪和心理压力增加,对产妇的健康产生负面影响。
3. 解决难产的方法为了解决难产的问题,我们需要采取一系列有效的措施。
以下是一些常用的解决难产的方法:•药物辅助:通过使用催产素等药物来增强子宫收缩力,促进分娩进展。
•产钳和吸引器:在必要时,医生可以使用产钳或吸引器来协助胎儿的顺利分娩。
•剖宫产:如果其他方法无效,剖宫产可以作为最后的手段,确保母婴安全。
•心理支持:为产妇提供积极的心理支持和鼓励,帮助她们面对难产过程中的挑战。
•定期产检:定期产检可以及早发现可能导致难产的因素,采取预防措施。
4. 难产后的恢复和注意事项对于产妇来说,难产后的恢复也是非常重要的。
以下是一些难产后的恢复和注意事项:•产后护理:合理的饮食和休息,及时处理恶露和乳房问题等。
•科学喂养:正确喂养宝宝,确保宝宝的营养需求得到满足。
•恢复身体:适当的锻炼和康复训练,帮助产妇恢复体力和身体功能。
•心理辅导:如果产妇有心理压力或焦虑,及时向专业心理咨询师寻求帮助。
结论难产是一个严峻的挑战,但采取适当的措施可以有效解决。





难产的临床特征及处理方法难产是指在分娩过程中出现困难或并发症,导致胎儿难以顺利娩出的情况。
临床特征包括宫口开口不畅、胎儿头位异常、宫缩障碍、胎盘早剥、胎儿宫内窘迫等。
处理方法包括自然分娩的帮助、手术分娩及并发症处理等。
1.宫口开口不畅:宫口开大和扩大是胎儿顺利娩出的前提条件之一、如果宫口开口进展缓慢或停滞,则可能导致难产。
导致宫口开口不畅的原因有宫颈软化过程不完全、子宫收缩不足、胎儿头位异常等。
2.胎儿头位异常:胎儿头位异常是指胎儿头部不正常朝向产道或头部畸形。
常见的胎儿头位异常有头高位、颏后位等。
这些异常会增加分娩的难度,需要采取相应的处理方法。
3.宫缩障碍:宫缩障碍是指子宫收缩不足或无力,无法产生足够的压力推动胎儿顺利娩出。
常见的宫缩障碍原因有产程过长、产程过短、宫缩过弱等。
宫缩障碍会导致分娩进程缓慢或停滞,需要采取相应的处理方法。
4.胎盘早剥:胎盘早剥是指胎盘在胎儿脱离产道之前或上臂出现脱离的情况。
胎盘早剥会导致胎儿缺氧甚至死亡,需要采取紧急处理方法。
5.胎儿宫内窘迫:胎儿宫内窘迫是指胎儿在宫内遭受各种不良影响,导致胎儿体征异常或发育迟缓。
胎儿宫内窘迫可能增加分娩风险,需要采取相应的处理方法。
处理难产的方法主要有以下几种:1.生活方式调整:鼓励孕妇进行适当的体育锻炼,保持良好的体位,避免过度负重,饮食合理,保持情绪稳定。
这些方法可以帮助减轻分娩时的疼痛和不适,促进宫口的开大和扩大。
2.分娩辅助技术:包括采用人工破膜、产钳助产、吸引式助产、阴道分娩助产器等,可以帮助顺利娩出胎儿。
3.药物干预:一些药物如催产素、缩宫素等可以帮助刺激宫缩,促进分娩。
4.剖宫产:对于严重难产、胎儿窘迫、宫缩功能不全等病例,可能需要采取剖宫产手术。
处理并发症的方法主要有以下几种:1.胎儿窘迫的处理主要包括促进氧气供应、监测胎心音、提前终止分娩等,以保护胎儿的健康。
2.胎盘早剥的处理主要包括快速分娩、输血、抗休克等,以减少胎儿缺氧风险。

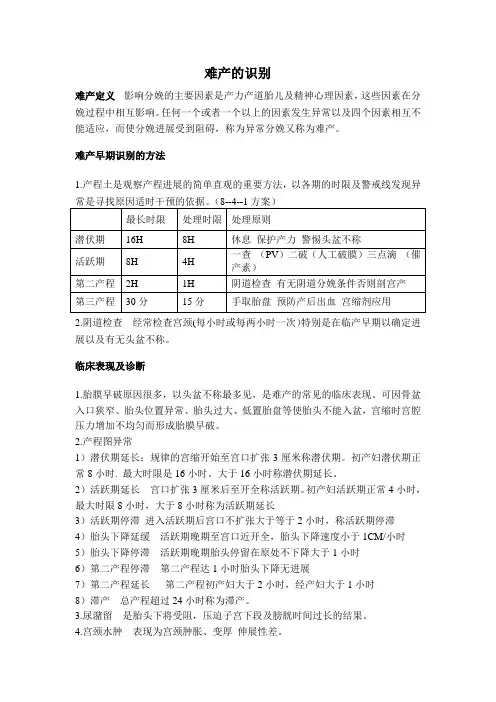
难产的识别难产定义影响分娩的主要因素是产力产道胎儿及精神心理因素,这些因素在分娩过程中相互影响。
任何一个或者一个以上的因素发生异常以及四个因素相互不能适应,而使分娩进展受到阻碍,称为异常分娩又称为难产。
难产早期识别的方法1.产程土是观察产程进展的简单直观的重要方法,以各期的时限及警戒线发现异常是寻找原因适时干预的依据。
(8--4--1方案)最长时限处理时限处理原则潜伏期16H 8H 休息保护产力警惕头盆不称活跃期8H 4H 一查(PV)二破(人工破膜)三点滴(催产素)第二产程2H 1H 阴道检查有无阴道分娩条件否则剖宫产第三产程30分15分手取胎盘预防产后出血宫缩剂应用2.阴道检查经常检查宫颈(每小时或每两小时一次)特别是在临产早期以确定进展以及有无头盆不称。
临床表现及诊断1.胎膜早破原因很多,以头盆不称最多见,是难产的常见的临床表现。
可因骨盆入口狭窄、胎头位置异常、胎头过大、低置胎盘等使胎头不能入盆,宫缩时宫腔压力增加不均匀而形成胎膜早破。
2.产程图异常1)潜伏期延长:规律的宫缩开始至宫口扩张3厘米称潜伏期。
初产妇潜伏期正常8小时. 最大时限是16小时。
大于16小时称潜伏期延长。
2)活跃期延长宫口扩张3厘米后至开全称活跃期。
初产妇活跃期正常4小时,最大时限8小时,大于8小时称为活跃期延长3)活跃期停滞进入活跃期后宫口不扩张大于等于2小时,称活跃期停滞4)胎头下降延缓活跃期晚期至宫口近开全,胎头下降速度小于1CM/小时5)胎头下降停滞活跃期晚期胎头停留在原处不下降大于1小时6)第二产程停滞第二产程达1小时胎头下降无进展7)第二产程延长第二产程初产妇大于2小时,经产妇大于1小时8)滞产总产程超过24小时称为滞产。
3.尿潴留是胎头下将受阻,压迫子宫下段及膀胱时间过长的结果。
4.宫颈水肿表现为宫颈肿胀、变厚伸展性差。
1.镇静剂:潜伏期有延长趋势时,常因精神紧张,过度疲劳,宫缩乏力所致,少数患者因轻度的头盆不称所致引起。