胰岛素
- 格式:ppt
- 大小:1.70 MB
- 文档页数:23

胰岛素说明书胰岛素是一种由胰腺分泌的激素,对于调节血糖水平起着至关重要的作用。
当人体自身的胰岛素分泌不足或无法正常发挥作用时,就可能需要外源性胰岛素来控制血糖。
以下是关于胰岛素的详细说明。
一、胰岛素的种类1、短效胰岛素也称为常规胰岛素,起效时间约为30 分钟,作用高峰在1 3 小时,持续时间约 5 8 小时。
通常在餐前 30 分钟左右注射。
2、中效胰岛素起效时间约 2 4 小时,作用高峰在 4 12 小时,持续时间约 12 18小时。
3、长效胰岛素起效时间较慢,一般在 3 4 小时,但作用持续时间长,可达 20 24小时甚至更久。
4、预混胰岛素是将短效和中效胰岛素按照一定比例混合而成,如30/70、50/50 等。
预混胰岛素的起效时间和作用持续时间因具体比例而有所不同。
二、胰岛素的作用机制胰岛素的主要作用是促进细胞摄取葡萄糖,并将其转化为能量或储存为糖原和脂肪。
它还能抑制肝脏葡萄糖的生成,从而降低血糖水平。
三、适用人群1、 1 型糖尿病患者由于自身免疫或其他原因,导致胰岛β细胞被破坏,几乎不能分泌胰岛素,必须依赖外源性胰岛素来维持生命。
2、 2 型糖尿病患者在口服降糖药效果不佳、出现糖尿病并发症、处于妊娠期等情况下,也可能需要使用胰岛素治疗。
四、使用方法1、注射部位常用的注射部位包括腹部、大腿外侧、上臂外侧和臀部外上侧。
每次注射应选择不同的部位,以防止局部脂肪萎缩或增生。
2、注射步骤(1)洗手,准备好胰岛素注射器或胰岛素笔、胰岛素以及消毒用品。
(2)用酒精棉球消毒注射部位。
(3)将胰岛素笔或注射器调整到所需的剂量。
(4)以 90 度或 45 度角快速进针,缓慢推注胰岛素。
(5)注射完毕后,保持针头在皮下停留数秒,以确保胰岛素完全注射。
五、剂量调整胰岛素的剂量应根据血糖监测结果、饮食、运动等因素进行调整。
一般来说,初始剂量会由医生根据患者的体重、病情等因素确定,之后患者需要密切监测血糖,根据血糖变化在医生的指导下逐渐调整剂量。
胰岛素科技名词定义中文名称:胰岛素英文名称:insulin定义:胰腺朗格汉斯小岛所分泌的蛋白质激素。
由A、B链组成,共含51个氨基酸残基。
能增强细胞对葡萄糖的摄取利用,对蛋白质及脂质代谢有促进合成的作用。
应用学科:生物化学与分子生物学(一级学科);激素与维生素(二级学科)以上内容由全国科学技术名词审定委员会审定公布胰岛素是由胰岛β细胞受内源性或外源性物质如葡萄糖、乳糖、核糖、精氨酸、胰高血糖素等的刺激而分泌的一种蛋白质激素。
胰岛素是机体内唯一降低血糖的激素,同时促进糖原、脂肪、蛋白质合成。
外源性胰岛素主要用来糖尿病治疗,糖尿病患者早期使用胰岛素和超强抗氧化剂如(注射用硫辛酸、口服虾青素等)有望出现较长时间的蜜月期,胰岛素注射不会有成瘾和依赖性。
目录简介显微镜下的胰岛 beta 细胞〖化学本质〗蛋白质〖分子式〗C257 H383 N65 O77 S6〖分子量〗5807.69〖性状〗白色或类白色的结晶粉末〖熔点〗233℃(分解)〖比旋度〗-64°±8°(C=2,0.003mol/L NaOH)〖溶解性〗在水、乙醇、氯仿或乙醚中几乎不溶;在矿酸(无机酸)或氢氧化碱溶液中易溶〖酸碱性〗两性,等电点pI5.35-5.45〖英文缩写〗INS.发现过程胰岛素于1921年由加拿大人F.G.班廷和C.H.贝斯特首先发现。
1922年开始用于临床,使过去不治的糖尿病患者得到挽救。
中国科学院肾病检测研究所主治直至80年代初,用于临床的胰岛素几乎都是从猪、牛胰脏中提取的。
不同动物的胰岛素组成均有所差异,猪的与人的胰岛素结构最为相似,只有B链羧基端的一个氨基酸不同。
80年代初已成功地运用遗传工程技术由微生物大量生产人的胰岛素,并已用于临床。
1955年英国F.桑格小组测定了牛胰岛素的全部氨基酸序列,开辟了人类认识蛋白质分子化学结构的道路。
1965年9月17日,中国科学家人工合成了具有全部生物活力的结晶牛胰岛素,它是第一个在实验室中用人工方法合成的蛋白质。

胰岛素胰岛素(insulin,INS)自1921年由加拿大Toranto大学的Banting发现后,使得糖尿病的治疗成为可能,这是人类历史上最伟大的医学发现之一,1923年开始临床使用,该研究也因此于1923年获得了诺贝尔奖,1965年我国完成世界上第一个人工合成蛋白质牛结晶胰岛素。
从牛、猪胰岛素到人胰岛素,取得了重大进步,到目前应用胰岛素类似物,给临床带来了更多的益处。
在其问世的最初50年里,临床普遍应用的胰岛素提取自猪和牛的胰腺。
20世纪70年代,人们出于对胰岛素纯度的关注,生产出了高纯度的,即单组分胰岛素;而80年代初,普通人胰岛素又成为医药商品;数年之后,即80年代末,人们又应用基因重组技术成功地生物合成了普通人胰岛素。
动物胰岛素生产工艺:1.胰岛素的分类1.1 按生产来源分动物胰岛素,半合成胰岛素和DNA重组生物合成胰岛素。
1.2 在临床上,根据各种胰岛素作用时间特点,将品种繁多的胰岛素制剂分为六类。
1.2.1 速效(超短效)胰岛素如赖脯胰岛素(IL),门冬胰岛素(IA)。
速效人胰岛素类似物的主要特点是:①起效快,皮下注射后15分钟起效,可以在餐前即刻甚至餐后立即注射,不需提前半小时,提高了病人用药的依从性;②达峰快,注射后15分钟起效,30~60分钟达到药效高峰,恰好与餐后血糖高峰时间相匹配,控制餐后血糖效果好;③药效维持时间短,大约在3小时左右(2~4小时)。
由于其药代动力学特点与进餐后人体内源性胰岛素分泌十分相似,能够很好地控制当餐后血糖而且不容易发生低血糖。
正是由于具有上述优点,它非常适合于胰岛素泵治疗。
目前临床应用的有两种:①Insulin Lispro由Lilly公司1996年研制,它是将原来胰岛素B链上28位的脯氨酸与29位上的赖氨酸互换位置而得到的。
②Insulin Aspart(诺和锐)由Novo Nordisk公司研制,它是将胰岛素B链上28位脯氨酸替换成天冬氨酸而成。
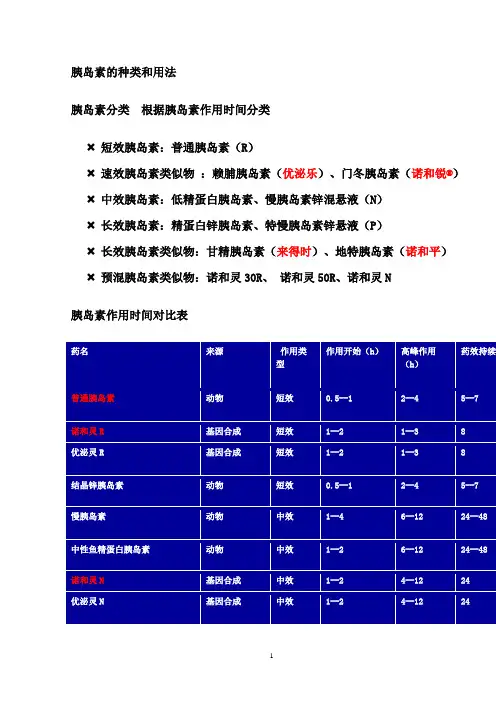
胰岛素的种类和用法胰岛素分类根据胰岛素作用时间分类短效胰岛素:普通胰岛素(R)速效胰岛素类似物:赖脯胰岛素(优泌乐)、门冬胰岛素(诺和锐®) 中效胰岛素:低精蛋白胰岛素、慢胰岛素锌混悬液(N)长效胰岛素:精蛋白锌胰岛素、特慢胰岛素锌悬液(P)长效胰岛素类似物:甘精胰岛素(来得时)、地特胰岛素(诺和平) 预混胰岛素类似物:诺和灵30R、诺和灵50R、诺和灵N胰岛素作用时间对比表36长362424各类胰岛素特点➢速效胰岛素:起效快,达峰早,作用时间短,适用于进餐时间和进餐量难以确定的患者,可用于包括2岁以上儿童糖尿病以及妊娠合并糖尿病的患者。
➢长效胰岛素:持续时间超过24小时,注射时间灵活,夜间低血糖少。
➢预混胰岛素类似物:更接近于人体胰岛素分泌模式,从而更好的控制血糖,减少不良反应,且注射时间灵活,患者的依从性更佳。
胰岛素用法的计算公式➢胰岛素单位=体重*1000*0.6*(血糖量-0.1/100)/2胰岛素用法➢T1DM:➢新诊断:0.3-0.5∪/Kg /d➢蜜月期:0.3-0.4∪/Kg /d➢应激状态:0.6-1.0∪/Kg /d➢T2DM:➢轻中度病情:0.5-0.8∪/Kg /d➢病情严重或应激状态:﹥1.0∪/Kg /d胰岛素的具体分配➢短效+中效:按30%、20%、20%、30%分配到早中晚餐前和睡前。
➢速效胰岛素类似物+长效:按20%、20%、20%、40%分配到早中晚餐前和睡前。
➢预混胰岛素:每日两次:早餐前用量占总量的2/3,晚餐前占1/3。
怎样调整胰岛素剂量餐前或睡前血糖值胰岛素剂量➢﹤2.8 减4-6∪ 立即进餐➢ 2.8-3.9 减2-4∪➢ 3.9-7.2 原剂量➢7.2-8.3 加1 ∪➢8.3-11.1 加2 ∪➢11.1-13.9 加3 ∪➢13.9-16.6 加4-6∪➢16.6-19.4 加8-10 ∪➢餐前活动量增加减1-2 ∪ 或加餐➢餐前活动量减少加1-2 ∪血糖控制目标糖化血红蛋白﹤7%空腹睡前血糖﹤10睡前血糖不低于6夜间3点血糖不低于5胰岛素用法:(一)怎样估算其初始用量:糖尿病患者在开始使用胰岛素治疗时,一律采用短效胰岛素。

胰岛素pmol标准值是空腹全血胰岛素平均值约为5.6±3.6pmol/ml,峰值在餐后30~60分钟出现,餐后一小时全血胰岛素分泌量较空腹基础水平升高约5~6倍。
如果检测结果与标准值不符,可能说明存在糖代谢异常或糖尿病等问题,应及时就医检查。
胰岛素是由胰脏胰岛β细胞受内源性或外源性物质如葡萄糖、乳糖、核糖等刺激而分泌的一种蛋白质激素。
胰岛素是机体内唯一可以降低血糖的激素,同时可以促进糖原、脂肪、蛋白质合成。
外源性胰岛素主要用来糖尿病治疗,可以改善人体的糖代谢,当机体胰岛素分泌不足或者自身功能出现障碍时,可能导致血糖升高,易引发糖尿病。
正常人的胰岛素是随餐分泌,一般是进食后5~10分钟开始分泌,在30~60分钟达到高峰。
糖尿病患者在确诊疾病后需要合理控制饮食,并积极用药,有助于控制血糖水平稳定。
在生活中要注意规律饮食,不吃高糖食物如蛋糕、巧克力等,并避免空腹洗澡、剧烈运动等诱发因素,以免血糖波动。
当胰岛素分泌不足时,可能导致血糖升高,出现口渴、多饮、多尿、体重下降等症状。
此时应及时就医,遵医嘱服用降糖药物治疗,如盐酸二甲双胍片、瑞格列奈片等。
同时注意饮食调节,控制主食和限制甜食的摄入量。
总之,胰岛素pmol标准对于维持人体正常的糖代谢具有重要意义,当结果异常时可能提示存在糖代谢异常或糖尿病等问题。
患者应及时就医检查并遵医嘱治疗,同时注意日常生活调理和饮食调节。

胰岛素国内批准适应症皮下注射注射剂:用于糖尿病人高血糖的控制。
静脉注射注射剂:用于糖尿病酮症酸中毒、高血糖高渗性昏迷的治疗。
国内常规剂量皮下注射注射剂:①一般3 次/d,餐前15~30 min 钟注射,必要时睡前加注1 次小量。
剂量根据病情、血糖、尿糖由小剂量(视体重等因素2~4 单位/次)开始,逐步调整。
②1 型糖尿病患者:按体重0.5~1 单位/kg/d,根据血糖监测结果调整。
③2 型糖尿病患者:每日需用总量变化较大,在无急性并发症情况下,敏感者5~10 单位/d,一般约20 单位,肥胖、对胰岛素敏感性较差者需要量可明显增加。
④在有急性并发症(感染、创伤、手术等)情况:1 型及2 型糖尿病患者,应1 次/4~6 h,剂量根据病情变化及血糖监测结果调整。
静脉注射注射剂:1)糖尿病酮症酸中毒、高血糖高渗性昏迷的治疗:①可静脉持续滴入4~6 单位/h,根据血糖变化调整剂量;也可第一次静注10 单位加肌内注射4~6 单位,根据血糖变化调整。
②病情较重者,可先静脉注射10 单位,继之以静脉滴注,当血糖下降13.9 mmol/L(250 mg/mL)以下时,胰岛素剂量及注射频率随之减少。
③在用胰岛素的同时,还应补液纠正电解质紊乱及酸中毒并注意机体对热量的需要。
④不能进食的糖尿病患者,在静脉输含葡萄糖液的同时应滴注胰岛素。
⑤本品与医用笔式注射器配合使用时,请注意遵守医用笔式注射器用法及注意事项。
特殊人群用药妊娠分级:B/C 级。
哺乳分级:L1 级。
药物警戒MHRA 警示:GLP-1 受体激动剂与胰岛素共同治疗糖尿病时,在突然中断或减少胰岛素使用后,会出现糖尿病酮症酸中毒的风险增高。
不良反应常见不良反应内分泌系统:低血糖症(包括突然改变注射部位导致的低钾血症)。
免疫系统:超敏反应。
血液系统:低钾血症。
1 型糖尿病患者的常见不良反应:头痛(12%)、意外伤害(11%)、恶心(7%)、腹泻(5%)2 型糖尿病患者的常见不良反应:神经系统:反射减弱(11%)、感觉障碍(9%)、灰指甲(10%)、尿路感染(8%)、胸痛(5%)、头痛(5%)、皮肤病(5%)、腹痛(5%)、鼻窦炎(5%)。

胰岛素科技名词定义中文名称:胰岛素英文名称:insulin定义:胰腺朗格汉斯小岛所分泌的蛋白质激素。
由A、B链组成,共含51个氨基酸残基。
能增强细胞对葡萄糖的摄取利用,对蛋白质及脂质代谢有促进合成的作用。
所属学科:生物化学与分子生物学(一级学科);激素与维生素(二级学科)本内容由全国科学技术名词审定委员会审定公布胰岛素是由胰岛β细胞受内源性或外源性物质如葡萄糖、乳糖、核糖、精氨酸、胰高血糖素等的刺激而分泌的一种蛋白质激素。
胰岛素是机体内唯一降低血糖的激素,也是唯一同时促进糖原、脂肪、蛋白质合成的激素。
目录胰岛β细胞中储备胰岛素约200U,每天分泌约40U。
空腹时,血浆胰岛素浓度是5~15μU/mL。
进餐后血浆胰岛素水平可增加5~10倍。
编辑本段体内胰岛素的生物合成速度体内胰岛素的分泌主要受以下因素影响:刺激胰岛素分泌血浆葡萄糖浓度血浆葡萄糖浓度是影响胰岛素分泌的最重要因素。
口服或静脉注射葡萄糖后,胰岛素释放呈两相反应。
早期快速相,门静脉血浆中胰岛素在2分钟内即达到最高值,随即迅速下降;延迟缓慢相,10分钟后血浆胰岛素水平又逐渐上升,一直延续1小时以上。
早期快速相显示葡萄糖促使储存的胰岛素释放,延迟缓慢相显示胰岛素的合成和胰岛素原转变的胰岛素。
进食含蛋白质较多的食物进食含蛋白质较多的食物后,血液中氨基酸浓度升高,胰岛素分泌也增加。
精氨酸、赖氨酸、亮氨酸和苯丙氨酸均有较强的刺激胰岛素分泌的作用。
进餐后胃肠道激素增加进餐后胃肠道激素增加可促进胰岛素分泌如胃泌素、胰泌素、胃抑肽、肠血管活性肽都刺激胰岛素分泌。
自由神经功能状态可影响胰岛素分泌迷走神经兴奋时促进胰岛素分泌;交感神经兴奋时则抑制胰岛素分泌。
胰岛素是与C肽以相等分子分泌进入血液的。
临床上使用胰岛素治疗的病人,血清中存在胰岛素抗体,影响放射免疫方法测定血胰岛素水平,在这种情况下可通过测定血浆C肽水平,来了解内源性胰岛素分泌状态。
编辑本段胰岛素的结构不同种族动物(人、牛、羊、猪等)的胰岛素功能大体相同,成分稍有差异。

胰岛素:是一种蛋白质激素,由胰脏内的胰岛β细胞分泌。
胰岛素参与调节糖代谢,控制血糖平衡,可用于治疗糖尿病。
其分子量为5808道尔顿。
一.组成与结构1.不同种族哺乳动物(人、牛、羊、猪等)的胰岛素分子的氨基酸序列和结构稍有差异,其中猪胰岛素与人的最为接近。
2.胰岛素由A、B两条肽链组成,人胰岛素的A链有11种21个氨基酸,B链有15种30个氨基酸,共16种51个氨基酸组成。
其中A7(Cys)-B7(Cys)、A20(Cys)-B19(Cys)四个半胱氨酸中的巯基形成两个二硫键,使A、B两链连接起来。
此外A链中A6(Cys)与A11(Cys)之间也存在一个二硫键。
二.代谢1.胰岛素是由胰岛β细胞受内源性或外源性物质如葡萄糖、乳糖、核糖、精氨酸、胰高血糖素等的激动而分泌的一种蛋白质激素。
2.先分泌的是由84个氨基酸组成的长链多肽—胰岛素原(Proinsulin),经专一性蛋白酶——胰岛素原转化酶(PC1和PC2)和羧肽脢E的作用,将胰岛素原中间部分(C链)切下,而胰岛素原的羧基端部分(A链)和氨基端部分(B 链)通过二硫键结合在一起形成胰岛素。
3.成熟的胰岛素储存在胰岛β细胞内的分泌囊泡中,以与锌离子配位的六聚体方式存在。
4.在外界刺激下胰岛素随分泌囊泡释放至血液中,并发挥其生理作用。
5.胰岛素的分泌分成两部分。
第一部:分帮助维持空腹血糖正常而分泌的胰岛素,称为基础胰岛素,第二部:分则是为了降低餐后血糖升高、维持餐后血糖正常而分泌的胰岛素,称为餐时胰岛素。
餐时胰岛素的早时相分泌控制了餐后血糖升高的幅度和持续时间,其主要的作用是抑制肝脏内源性葡萄糖的生成。
通过该作用机制,血糖在任何时间均被控制在接近空腹状态的水平;餐后血糖的峰值在7.0 mmol/L以下,并且血糖水平高于5.5 mmol/L的时间不超过30分钟。
1型糖尿病患者在确诊糖尿病之前,大部分患者胰岛β细胞发生自身免疫性破坏,导致餐时和基础胰岛素分泌均减少。


胰岛素名词解释胰岛素是一种由胰岛细胞分泌的激素,主要作用是调节机体血糖水平。
它被认为是体内蓄能和调节能量代谢的主要调节因子之一。
胰岛素具有许多重要的生理功能,其中最重要的是促进葡萄糖的摄取和利用,抑制葡萄糖的生成和释放,从而维持正常的血糖水平。
胰岛素是由胰腺中的Langerhans岛细胞分泌出来的,主要有β细胞合成和分泌。
胰岛素的合成过程中,胰岛素原(proinsulin)首先在内质网中经过翻译、剪接和糖基化等一系列后续修饰过程,形成成熟的胰岛素分子。
然后,胰岛素被包装入囊泡中,并通过胰岛细胞的肽酶既有分泌体积调节和Ca2+依赖性摄取途径,以受到刺激时分泌出来。
胰岛素通过结合胰岛素受体,发挥其生物学功能。
胰岛素受体是一种膜上的受体酪氨酸激酶,分布在体内许多组织和器官中。
当胰岛素结合到受体上时,它可以激活后续信号通路,影响细胞的代谢和生长。
在靶细胞中,胰岛素的效应主要通过活化细胞内磷酰肌醇3-激酶路径(PI3K)和丝裂原激酶(MAPK)路径来实现。
胰岛素在调节糖代谢中起着关键的作用。
正常情况下,胰岛素通过增加葡萄糖转运体GLUT4的转位至胰岛素敏感组织(如肝脏、肌肉和脂肪组织)的细胞膜上,促进葡萄糖的摄取和利用,从而降低血糖浓度。
另外,胰岛素可以抑制肝脏糖异生(新陈代谢产生糖的过程)和脂肪酸氧化,减少血糖的产生。
此外,胰岛素还可以增加脂肪组织对脂肪的摄取,并抑制脂肪酸的分解,促进脂肪的合成和储存。
胰岛素不仅对糖代谢有影响,还参与了蛋白质和脂类代谢的调节。
胰岛素可以促进蛋白质的合成,同时抑制蛋白质的分解。
此外,胰岛素对脂类代谢也有重要影响,它可以抑制脂肪酸的分解,并促进脂肪酸的存储。
胰岛素的缺乏或抵抗会导致胰岛素调节功能的紊乱,引起血糖升高,即糖尿病。
糖尿病患者常需要胰岛素替代治疗,以维持正常的血糖水平。
此外,胰岛素还有一些局部应用,如胰岛素注射可以用于控制其他疾病的发展,如胰岛素依赖性的糖尿病病症、胰岛素抵抗性综合症等。

胰岛素胰岛素是由胰岛β细胞受内源性或外源性物质如葡萄糖、乳糖、核糖、精氨酸、胰高血糖素等的刺激而分泌的一种蛋白质激素。
胰岛素是机体内唯一降低血糖的激素,也是唯一同时促进糖原、脂肪、蛋白质合成的激素。
胰岛素生理作用1调节糖代谢:胰岛素能促进全身组织对葡萄糖的摄取和利用,并抑制糖原的分解和糖原异生,因此,胰岛素有降低血糖的作用。
胰岛素分泌过多时,血糖下降迅速,脑组织受影响最大,可出现惊厥、昏迷,甚至引起胰岛素休克。
相反,胰岛素分泌不足或胰岛素受体缺乏常导致血糖升高;若超过肾糖阈,则糖从尿中排出,引起糖尿;同时由于血液成份中改变(含有过量的葡萄糖),亦导致高血压、冠心病和视网膜血管病等病变。
胰岛素降血糖是多方面作用的结果:(1)促进肌肉、脂肪组织等处的靶细胞细胞膜载体将血液中的葡萄糖转运入细胞。
(2)通过共价修饰增强磷酸二酯酶活性、降低cAMP水平、升高cGMP浓度,从而使糖原合成酶活性增加、磷酸化酶活性降低,加速糖原合成、抑制糖原分解。
(3)通过激活丙酮酸脱氢酶磷酸酶而使丙酮酸脱氢酶激活,加速丙酮酸氧化为乙酰辅酶A,加快糖的有氧氧化。
(4)通过抑制PEP羧激酶的合成以及减少糖异生的原料,抑制糖异生。
(5)抑制脂肪组织内的激素敏感性脂肪酶,减缓脂肪动员,使组织利用葡萄糖增加。
2调节脂肪代谢:胰岛素能促进脂肪的合成与贮存,使血中游离脂肪酸减少,同时抑制脂肪的分解氧化。
胰岛素缺乏可造成脂肪代谢紊乱,脂肪贮存减少,分解加强,血脂升高,久之可引起动脉硬化,进而导致心脑血管的严重疾患;与此同时,由于脂肪分解加强,生成大量酮体,出现酮症酸中毒。
3调节蛋白质代谢:胰岛素一方面促进细胞对氨基酸的摄取和蛋白质的合成,一方面抑制蛋白质的分解,因而有利于生长。
腺垂体生长激素的促蛋白质合成作用,必须有胰岛素的存在才能表现出来。
因此,对于生长来说,胰岛素也是不可缺少的激素之一。
4其它功能:胰岛素可促进钾离子和镁离子穿过细胞膜进入细胞内;可促进脱氧核糖核酸(DNA)、核糖核酸(RNA)及三磷酸腺苷(ATP)的合成。
胰岛素的作用
胰岛素是一种由胰岛β细胞产生的激素,它对人体有着重要的作用。
下面将对胰岛素的作用进行详细的介绍。
1. 降血糖作用:胰岛素是维持血糖稳定的关键激素之一。
它通过促进肝葡萄糖合成和储存、抑制肝糖原分解、增强葡萄糖对组织的摄取和利用等途径,降低血糖浓度。
当血糖浓度过高时,胰岛β细胞会释放胰岛素来调节血糖水平,保持在正常范围。
2. 促进脂肪合成和储存:胰岛素可以促进脂肪组织里葡萄糖的摄取和转化为甘油三酯,进而存储在脂肪细胞内。
所以胰岛素对于脂肪组织的形成和储存起着重要的作用。
3. 抑制脂肪分解和氧化:胰岛素能够抑制脂肪细胞里的脂肪分解酶的活性,抑制脂肪酸氧化的过程,从而减少体内脂肪的分解和利用。
这种机制使得胰岛素可以有效地阻止脂肪组织的分解,减少脂肪酸在血液中的浓度。
4. 促进蛋白质摄取和合成:胰岛素对于肌肉和其他组织的细胞摄取氨基酸和葡萄糖有刺激作用,促进细胞内蛋白质的合成,从而维持体内蛋白质的平衡,使肌肉组织得到充分的营养。
5. 抑制蛋白质分解:胰岛素还可以抑制肌肉和其他组织中的蛋白质分解的酶活性,降低蛋白质的分解速率,从而减少蛋白质的丢失,使得机体能够在蛋白质供应不足时利用葡萄糖和脂肪提供的能量。
总之,胰岛素作为人体中最重要的调节血糖的激素之一,对于血糖的稳定、脂肪和蛋白质的代谢以及维持机体能量平衡起着重要的作用。
胰岛素功能的正常与否,对机体的健康和生命活动具有决定性的影响。
胰岛素的作用
胰岛素是一种由胰腺产生的激素,它在调节血糖水平方面起着重要作用。
它具有以下功能:
1. 降低血糖:胰岛素的主要作用是将血糖转运进入细胞,从而降低血糖浓度。
胰岛素能够增加细胞对葡萄糖的摄取,并促进葡萄糖的利用和存储。
同时,它还抑制肝脏产生葡萄糖的过程,减少血糖的生成。
2. 促进脂肪和蛋白质合成:胰岛素不仅能够促进葡萄糖的摄取和利用,也能够促进脂肪组织和肌肉组织对氨基酸的摄取和合成,从而促进脂肪和蛋白质的合成。
3. 抑制脂肪分解:胰岛素能够抑制脂肪组织中脂肪的分解,减少血液中游离脂肪酸的浓度。
这有助于维持脂肪酸的正常代谢,并防止脂肪酸过量进入血液引起脂肪肝等问题。
4. 促进细胞生长和修复:胰岛素不仅对血糖的调节有作用,还能够促进细胞生长和修复。
它能够通过信号传导途径激活细胞内的生长因子,从而促进细胞的增殖和分化。
5. 调节代谢功能:胰岛素还能够影响多种代谢过程,包括脂肪酸合成、脂肪酸氧化、糖原合成和降解等。
它能够通过调节多个酶的活性和基因表达来影响这些代谢过程,从而维持机体内的代谢平衡。
总结起来,胰岛素的作用涉及到降低血糖、促进脂肪和蛋白质
合成、抑制脂肪分解、促进细胞生长和修复以及调节代谢功能等多个方面。
它在维持血糖平衡和调节机体代谢中起着关键作用。
胰岛素的种类及用法胰岛素是一种由胰腺分泌的激素,用于调节血糖水平。
基于不同的作用机制、起效时间和持续时间等因素,胰岛素可以分为多种不同的类型。
下面将详细介绍胰岛素的种类及其用法。
1. 快速作用胰岛素(Rapid-acting insulin):快速作用胰岛素又被称为短效胰岛素,是一种起效时间快、持续时间短的胰岛素。
它通常在进食前几分钟或进食时注射,用于提高进食后胰岛素水平的迅速增加。
常见的快速作用胰岛素包括:- 胰岛素葡萄糖 (insulin lispro)- 胰岛素异亮 (insulin aspart)- 胰岛素酮 (insulin glulisine)2. 短效胰岛素(Short-acting insulin):短效胰岛素也被称为常规胰岛素,其起效时间较快,但持续时间较长。
通常在进食前30分钟注射,用于提供更持久的胰岛素覆盖。
常见的短效胰岛素包括:- 定规胰岛素(Regular insulin)- 可溶胰岛素(Soluble insulin)3. 中效胰岛素(Intermediate-acting insulin):中效胰岛素是一种起效时间较长、持续时间中等的胰岛素,用于长达数小时的胰岛素覆盖。
常见的中效胰岛素包括:- 中效标准胰岛素(Neutral protamine Hagedorn,NPH)4. 混合胰岛素(Mixed insulin):混合胰岛素是将快速作用或短效胰岛素与中效胰岛素按比例混合而成,以提供更长时间的胰岛素覆盖。
常见的混合胰岛素包括:- 70%中效胰岛素和30%短效胰岛素 (70/30 insulin)- 50%中效胰岛素和50%短效胰岛素 (50/50 insulin)5. 长效胰岛素(Long-acting insulin):长效胰岛素是一种持续时间最长的胰岛素,可在24小时内提供基础胰岛素水平。
常见的长效胰岛素包括:- 依泊单抗胰岛素(Insulin glargine)- 力甲糖胰岛素(Insulin detemir)- 胰岛素早期型(Insulin degludec)胰岛素的用法主要是通过皮下注射,一般注射在腹部、臀部或大腿上,以保持血糖水平的控制。