糖尿病强化治疗理念临床实践
- 格式:ppt
- 大小:9.49 MB
- 文档页数:66


2020年10月 第17卷 第19期胰岛β细胞功能的进行性衰退是2型糖尿病(Type 2 Diabetes Mellitus,T2DM)发生和发展的重要机制。
尽管目前有多种药物用于治疗T2DM,但不可否认,胰岛素仍是最有效的降糖药物。
由于胰岛素需要注射治疗且治疗过程中存在低血糖风险,导致在T2DM临床实践中常常将胰岛素治疗作为最后选择。
然而,随着对T2DM病理生理学和药物治疗的研究和认识的不断深入,早期胰岛素强化治疗和尽早挽救β细胞功能的必要性已浮出水面并引发关注。
本文将阐述胰岛素早期强化治疗的发展、胰岛素强化治疗对T2DM病程延缓、以及强化治疗方案的验证,以明确胰岛素强化治疗在T2DM治疗中的地位和对强化治疗时机的把握。
1 发展:胰岛素早期强化治疗保护β细胞功能,有助疾病长期缓解胰岛素强化治疗是指在饮食控制和运动疗法基础上,通过每日多次(3~4次)皮下注射胰岛素(Multiple Daily Injections,MDI)或使用胰岛素泵持续皮下输注胰岛素(Continuous Subcutaneous Insulin Infusion,CSII),使血糖获得满意控制的治疗方法[1]。
上世纪八十年代,DCCT[2]和UKPDS[3]等研究率先证实胰岛素强化治疗不仅可使1型糖尿病(Type 1 Diabetes Mellitus,T1DM)和T2DM患者的血糖水平得到控制,还可显著降低糖尿病患者的并发症风险。
九十年代,土耳其学者Ilkova对13例新诊断T2DM且饮食控制不佳患者的研究发现,为期2周的短期强化胰岛素治疗使9例患者在较长一段时间内脱离药物治疗且保持血糖正常[4]。
在其后的20多年间,又进行了多项关于新诊断T2DM患者早期强化胰岛素治疗的临床研究[5-9]。
这些研究一致显示,新诊断T2DM患者接受2~4周的胰岛素强化治疗,可使相当高比例的患者达到较长时间的无药血糖缓解。
一项荟萃分析显示,短期强化后3个月、6个月、12个月和24个月随访时达到无药缓解的患者比例分别为66.2%、58.9%、46.3%和42.1%[7]。

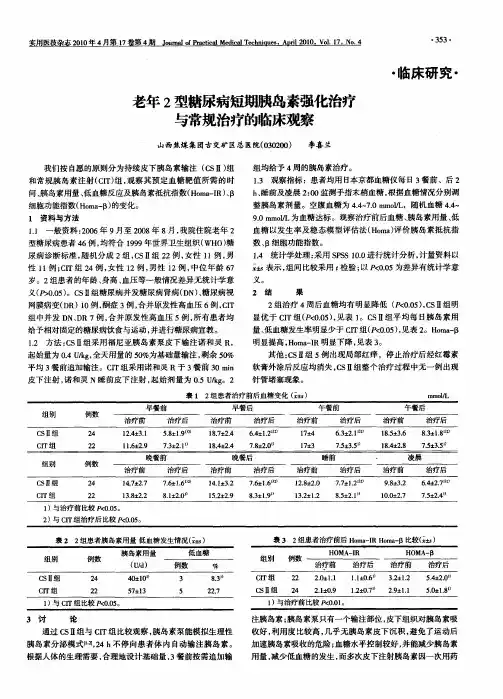




三种强化降糖方案治疗2型糖尿病患者的临床效果比较目的:分析不同强化降糖治疗方案对初治2型糖尿病患者的效果和安全性,探寻简便、有效、安全的胰岛素强化方案。
方法:选取2014年1-10月在笔者所在医院住院的患者90例,将其随机均分为三组,每组30例。
A组应用甘精胰岛素,1次/d,三餐前应用门冬胰岛素治疗;B组应用甘精胰岛素,1次/d,三餐前应用瑞格列奈治疗;C组应用甘精胰岛素,1次/d,三餐前应用阿卡波糖治疗。
在血糖达标(空腹血糖0.05);A组治疗前后比较,空腹血糖、餐后2 h血糖、HbA1c、ISI均明显降低,差异均有统计学意义(P<0.05),低血糖发生10次;B组治疗前后比较,空腹血糖、餐后2 h血糖、HbA1c、ISI及甘精胰岛素剂量均明显降低,餐后CP 2 h明显升高,差异均有统计学意义(P<0.05),低血糖发生3次;C组治疗前后比较,空腹血糖、餐后2 h血糖、HbA1c、ISI均明显降低,差异均有统计学意义(P<0.05),低血糖发生0次。
B组治疗后的餐后CP 2 h明显降低于C组治疗后,差异有统计学意义(P<0.05)。
结论:甘精胰岛素分别联用门冬胰岛素、瑞格列奈、阿卡波糖强化治疗初治2型糖尿病,其降糖疗效相当,可改善胰岛素敏感性,改善餐后胰岛功能,减少甘精胰岛素剂量,发生低血糖次数少。
从效果、安全、方便的角度考虑,三种强化治疗方案中,甘精胰岛素联用瑞格列奈值得临床上首先考虑。
标签:甘精胰岛素;门冬胰岛素;瑞格列奈;阿卡波糖在中国糖尿病患者逐渐增多,随着对糖尿病的重视,新诊断的糖尿病也越来越多。
目前对于初发2型糖尿病患者,如果血糖过高,强化血糖能够减少2型糖尿病并发症的发生和发展[1]。
有研究表明,早期应用胰岛素强化治疗,可以保护胰岛β细胞,使胰岛功能恢复,但无论应用CSII,还是应用基础胰岛素联用速效胰岛素,均会给患者带来不便和痛苦。
而基础胰岛素联用控制餐后血糖的口服降糖药,每日一次胰岛素注射,三餐前服用药物,患者易于接受,治疗依从性好。


长期2型糖尿病患者多次胰岛素泵强化治疗多次缓解病例报告1例【摘要】本研究报告了一例长期2型糖尿病患者经多次胰岛素泵强化治疗后病情缓解的病例。
患者信息包括基本情况和疾病史。
治疗过程详细描述了胰岛素泵治疗方案和调整过程。
疗效评估从血糖控制、血糖变化和生活质量等方面进行评估。
副作用观察记录了治疗过程中出现的副作用情况。
实验结果显示患者病情得到显著缓解。
实验总结了胰岛素泵强化治疗在长期2型糖尿病患者中的疗效和安全性。
研究意义在于为这类患者提供了一种有效的治疗手段。
展望未来可进一步优化治疗方案,提高治疗效果和减少副作用的发生率。
【关键词】长期2型糖尿病患者、胰岛素泵强化治疗、病例报告、缓解、患者信息、治疗过程、疗效评估、副作用观察、实验结果、实验总结、研究意义、展望1. 引言1.1 背景介绍糖尿病是一种常见的慢性代谢性疾病,主要表现为血糖水平升高,导致多种并发症。
2型糖尿病是最常见的类型,患者通常需要长期药物治疗来控制血糖水平。
有些患者在口服药物治疗无效或难以控制血糖时,可能需要开始使用胰岛素治疗。
胰岛素泵是一种目前比较先进的胰岛素治疗方式,能够更精准地模拟人体胰岛素的分泌。
对于长期2型糖尿病患者来说,多次胰岛素泵强化治疗可能是一种有效的治疗方案。
通过多次调整胰岛素泵的用量和时间,可以更好地控制血糖水平,减少并发症的发生。
本病例报告旨在探讨长期2型糖尿病患者多次胰岛素泵强化治疗的临床效果,为临床医生提供参考,并为进一步研究该治疗方式的有效性提供依据。
1.2 研究目的研究目的:本研究旨在探讨长期2型糖尿病患者多次胰岛素泵强化治疗的临床效果,评估其在糖尿病管理中的应用前景。
通过观察病例中患者的治疗过程与疗效,我们旨在验证胰岛素泵强化治疗对于2型糖尿病患者的有效性和安全性,为临床实践提供更多参考和借鉴。
本研究旨在为2型糖尿病患者的治疗提供新的思路和方法,为促进糖尿病管理水平的提高做出贡献。
2. 正文2.1 患者信息患者为一名男性,现年45岁,体重80kg,身高175cm,BMI为26。

甘舒霖30R强化治疗初诊2型糖尿病的临床观察摘要】目的观察甘舒霖30R强化治疗初诊2型糖尿病的疗效。
方法采用前后对照,对空腹血糖(FBG)≥11.1 mmol/L和(或)餐后2 h(2 h PG)≥14mmol/L的30例初诊2型糖尿病患者,采用甘舒霖30R治疗2个月,分析比较治疗前后空腹及2 h PG、糖化血红蛋白(HbA1c)。
结果甘舒霖30R治疗后,FBG、2 hPG、HbA1c均较治疗前显著下降(P<0.05)。
结论甘舒霖30R强化治疗能显著改善初诊2型糖尿病患者的血糖和胰岛功能。
【关键词】甘舒霖30R 2型糖尿病胰岛功能【中图分类号】R587.1 【文献标识码】A 【文章编号】2095-1752(2012)01-0177-02胰岛β细胞功能异常和胰岛素抵抗为2型糖尿病发病的基本环节。
胰岛素强化治疗初诊2型糖尿病是目前糖尿病治疗的研究热点,目前国内外多采用持续性皮下胰岛素输注方案(CISS)或多次皮下注射胰岛素进行糖尿病强化治疗,可使血糖迅速降低,减轻高血糖对胰岛β细胞的抑制作用,使胰岛β细胞功能有所恢复。
我们选择了较重的2型糖尿病患者给予甘舒霖30R皮下注射强化治疗,观察血糖控制及胰岛功能恢复情况。
1 资料与方法1.1 一般资料初诊2型糖尿病患者40例,男26例,女14例,年龄28~71岁。
空腹血糖(FBG)≥11.1 mmol/L和(或)餐后2 h血糖(2 h PG)≥14 mmol/L,HbA1c≥9%。
无急慢性并发症,从未接受过口服降糖药物及胰岛素治疗。
1.2 方法患者入院第2天按标准抽血检测FBG、2h PG、HbA1c、胰岛素、C肽、肝功能、肾功能,随后开始用甘舒霖30R治疗(通化东宝药业股份有限公司生产)。
开始早12u、晚8u餐前30m i n皮下注射,根据血糖调整剂量,血糖控制目标为FBG≤7.0 mmol/L,2h PG≤10 mmol/L,血糖用强生血糖仪(稳步型)测定,Hb A1c采用拜尔DC A 2000糖化血红蛋白检测仪测定,胰岛素及C肽采用化学发光法测定,试剂盒购自德普公司。
短期胰岛素强化治疗初诊2型糖尿病的临床分析余晓波【摘要】目的观察短期胰岛素强化治疗初诊2型糖尿病(T2DM)患者的疗效.方法86例初诊T2DM患者随机分为两组,胰岛素泵组44例采用胰岛素泵强化治疗,胰岛素注射组42例采用每天多次皮下注射胰岛素治疗,观察两组患者治疗前后空腹血糖(FBG)、餐后2 h血糖(2 hPBG)以及血糖达标时间、胰岛素用量及低血糖发生率.结果经强化治疗后,两组患者FBG和2 hPBG均较治疗前有了明显下降(P<0.01);与胰岛素治疗组比较,胰岛素泵组血糖达标时间更短、胰岛素用量和低血糖发生次数更少(P<0.05或0.01).结论胰岛素泵强化治疗能平稳、快速控制血糖,减少低血糖发生率,是初诊T2DM患者理想的治疗方法.【期刊名称】《右江医学》【年(卷),期】2013(041)006【总页数】3页(P817-818,821)【关键词】胰岛素泵;强化治疗;2型糖尿病;临床疗效【作者】余晓波【作者单位】广西河池市第三人民医院内二科,广西河池,547000【正文语种】中文【中图分类】R587.1052型糖尿病(T2DM)是一种慢性进展性疾病,研究表明对初诊T2DM患者进行早期的胰岛素强化治疗,能有效降低血糖、缓解胰岛素抵抗、减少慢性并发症的发生和发展,对糖尿病全程均有明显的干预效果,部分患者在强化治疗后,仅通过控制饮食即可获得明显的血糖控制效果[1]。
胰岛素泵即持续性皮下胰岛素输注(continuous subcutaneous insulin infusion,CSII)是模拟胰岛素生理分泌的一种输注模式,可平稳快速控制血糖并显著改善胰岛β细胞功能,被认为是糖尿病胰岛素强化治疗的理想方法[2]。
笔者采用胰岛素泵和多次皮下注射胰岛素强化治疗伴有血糖明显增高的T2DM初诊患者,对两种方式血糖控制效果进行比较分析,现报告如下。
资料与方法1.临床资料选择2010年3月至2012年5月我院收治的新诊断T2DM患者86例,男39例,女47例,年龄33~68岁,平均(55.2±7.3)岁,均符合1999年WHO糖尿病诊断及分型标准,空腹血糖(FBG)≥11.1 mmol/L和(或)糖化血红蛋白(HbA1c)≥9.0%,空腹C肽(FCP)≥1.2 ng/ml。