贫血分类及概述
- 格式:doc
- 大小:36.00 KB
- 文档页数:3
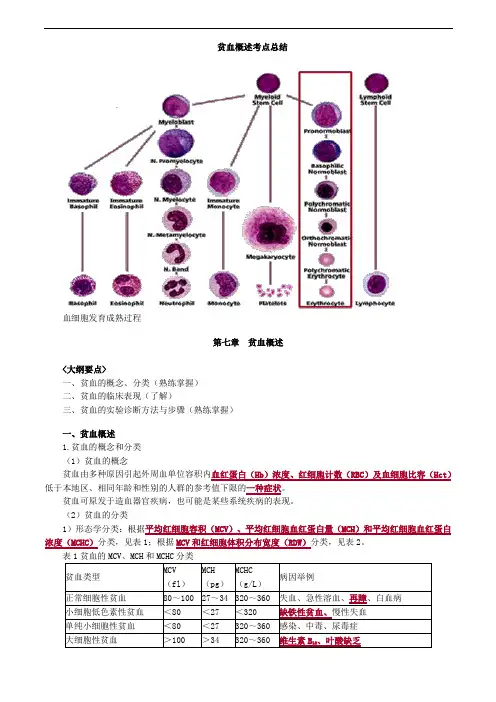
贫血概述考点总结血细胞发育成熟过程第七章贫血概述<大纲要点>一、贫血的概念、分类(熟练掌握)二、贫血的临床表现(了解)三、贫血的实验诊断方法与步骤(熟练掌握)一、贫血概述1.贫血的概念和分类(1)贫血的概念贫血由多种原因引起外周血单位容积内血红蛋白(Hb)浓度、红细胞计数(RBC)及血细胞比容(Hct)低于本地区、相同年龄和性别的人群的参考值下限的一种症状。
贫血可原发于造血器官疾病,也可能是某些系统疾病的表现。
(2)贫血的分类1)形态学分类:根据平均红细胞容积(MCV)、平均红细胞血红蛋白量(MCH)和平均红细胞血红蛋白浓度(MCHC)分类,见表1;根据MCV和红细胞体积分布宽度(RDW)分类,见表2。
表1贫血的MCV、MCH和MCHC分类贫血类型MCV(fl)MCH(pg)MCHC(g/L)病因举例正常细胞性贫血80~100 27~34 320~360 失血、急性溶血、再障、白血病小细胞低色素性贫血<80 <27 <320 缺铁性贫血、慢性失血单纯小细胞性贫血<80 <27 320~360 感染、中毒、尿毒症大细胞性贫血>100 >34 320~360 维生素B12、叶酸缺乏表2贫血的MCV和RDW分类(Bessman分类)RDW(参考值11.5%~14.5%)红细胞MCV(fl)增加、大细胞(>100)正常(80~100)降低、小细胞(<80)增加巨幼细胞贫血早期缺铁缺铁性贫血铁粒幼细胞贫血免疫性溶血红细胞碎片骨髓增生异常综合征骨髓病性贫血化疗后混合型贫血正常骨髓增生异常综合征急性失血骨髓增生低下再障酶缺陷地中海贫血肝脏病急性溶血2)根据骨髓有核细胞增生程度及形态学特征对贫血的分类见表3。
表3根据骨髓象细胞形态学特征对贫血的分类类型疾病举例增生性贫血溶血性贫血、失血性贫血、缺铁性贫血增生不良性贫血再生障碍性贫血、纯红细胞再生障碍性贫血骨髓红系成熟障碍(无效生成)巨幼细胞贫血、骨髓增生异常综合征、慢性疾病性贫血3)根据血清中可溶性转铁蛋白受体(sTfR)、血清铁蛋白(SF)和网织红细胞(Ret)的测定结果对贫血的分类见表4。



贫血分型及诊断标准贫血是指机体血红蛋白含量或红细胞数量减少,导致血液输送氧气能力下降的一种疾病。
根据贫血的病因和临床表现,可以将贫血分为不同的类型,并且根据一定的诊断标准来进行诊断。
下面将对贫血的分型及诊断标准进行详细介绍。
一、贫血的分类。
1. 按照病因可将贫血分为营养不良性贫血、遗传性贫血、获得性贫血和溶血性贫血四大类。
2. 营养不良性贫血,由于长期缺乏铁、叶酸、维生素B12等营养素引起的贫血,临床上最为常见。
3. 遗传性贫血,包括地中海贫血、遗传性球形细胞性贫血等,这些贫血通常由基因突变引起。
4. 获得性贫血,由于慢性疾病、恶性肿瘤、内分泌疾病等引起的贫血属于这一类。
5. 溶血性贫血,由于溶血素过多或红细胞受损造成的贫血,如遗传性球形细胞性贫血、免疫性溶血性贫血等。
二、贫血的诊断标准。
1. 血红蛋白浓度,成年男性血红蛋白浓度低于130g/L,女性低于120g/L可诊断为贫血。
2. 红细胞计数,成年男性每升血液红细胞数量低于4000万,女性低于3500万可诊断为贫血。
3. 血红蛋白含量,成年男性每升血液血红蛋白含量低于130g,女性低于120g可诊断为贫血。
4. 红细胞平均体积,红细胞平均体积低于80fl可诊断为小细胞性贫血,高于100fl可诊断为大细胞性贫血。
5. 血清铁蛋白,血清铁蛋白浓度低于15ug/L可诊断为缺铁性贫血。
6. 骨髓穿刺,对于不明原因的贫血,可进行骨髓穿刺检查,以明确贫血的病因。
综上所述,贫血的分型及诊断标准对于临床诊断和治疗具有重要意义。
通过对贫血的分型和诊断标准的了解,可以更好地指导临床医生进行诊断和治疗,提高患者的生存质量。
因此,对于各类医务工作者来说,对贫血的分型及诊断标准有着重要的意义,需要不断学习更新相关知识,提高对贫血的认识水平,以更好地为患者服务。







贫血的概述课件•贫血基本概念及分类•红细胞生成减少性贫血•红细胞破坏过多性贫血•失血性贫血目录•实验室检查与辅助诊断技术•治疗方法及预防措施贫血基本概念及分类贫血定义与诊断标准贫血定义诊断标准基于不同的年龄、性别和地区,贫血的诊断标准有所差异。
一般成年男性Hb<120g/L,成年女性(非妊娠)Hb<110g/L,孕妇Hb<100g/L即有贫血。
缺铁性贫血巨幼细胞性贫血溶血性贫血再生障碍性贫血贫血类型及特点发病原因及危险因素发病原因危险因素临床表现与诊断方法临床表现贫血患者可能出现头晕、乏力、心悸、气短、面色苍白等症状。
严重贫血还可能导致心绞痛、心力衰竭、晕厥等严重后果。
诊断方法包括血常规检查、骨髓检查、铁代谢检查等。
其中,血常规检查是最常用的初步诊断方法,可以了解红细胞数量、血红蛋白浓度等指标。
骨髓检查可以了解骨髓造血情况,有助于明确贫血类型和原因。
铁代谢检查可以了解体内铁元素含量和代谢情况,有助于诊断缺铁性贫血等类型。
红细胞生成减少性贫血骨髓造血功能衰竭再生障碍性贫血骨髓增生异常综合征营养不良性贫血缺铁性贫血巨幼细胞性贫血慢性病性贫血慢性炎症性贫血慢性炎症性疾病如感染、风湿性疾病等,可导致铁代谢异常和红细胞生成减少。
肿瘤性贫血恶性肿瘤患者常因营养不良、铁代谢异常和骨髓浸润等原因导致贫血。
肾性贫血促红细胞生成素生成减少尿毒症毒素影响营养不良和铁缺乏透析相关性贫血红细胞破坏过多性贫血溶血性贫血分类及特点急性溶血性贫血慢性溶血性贫血遗传因素所致溶血性贫血遗传性球形细胞增多症由于红细胞膜缺陷导致球形红细胞增多,易被破坏而发生溶血。
遗传性椭圆形细胞增多症红细胞呈椭圆形,脆性增加,易发生溶血。
蚕豆病因葡萄糖-6-磷酸脱氢酶缺陷导致红细胞易被破坏,食用蚕豆后可诱发溶血。
自身免疫性溶血性贫血药物免疫性溶血性贫血微血管病性溶血性贫血行军性血红蛋白尿阵发性睡眠性血红蛋白尿失血性贫血急性失血性贫血是指由于快速、大量出血导致的贫血。
一、贫血概论:首先要知道贫血是临床症状,不是一种疾病。
Hb、压积、红细胞数、MCV、MCH和MCHC
的定义、参考值和换算一定要会,贫血的严重度划分要知道。
(一)分类
1形态学分类:大细胞性、正细胞性和小细胞低色素性。
具体内容在血液检验中再说
2病因学:1)生成减少:a原料减少:缺铁、叶酸和VB12。
b造血功能障碍:造血组织减少―――再障
造血功能异常―――MDS
造血功能受抑制――白血病、转移癌至骨髓和骨髓瘤等2)破坏过多:a内在缺陷:遗传因素―――遗传性球形红细胞增多症
酶的缺陷
蛋白合成障碍--地贫
b外在因素:PNH
自身免疫性
机械因素-血管
生物因素-蛇毒
理化
3)丢失过多:急性――正细胞正色素性
慢性――小细胞低色素性
有些疾病同时可以有几种因素共同作用,例如PNH既有造血干细胞基因突变的内在因素,又有补体敏感这一获得性的外在因素。
(二)临床表现:贫血的症状特异性不好,而且通常混有原发疾病症状,各种症状综合起来可以分为以下两类
1组织缺氧表现:皮肤粘膜苍白、乏力,心、脑、肾和消化道等脏器缺氧都会产生相应症状
2机体代偿导致:例如贫血可以引起循环血量代偿性增加,使心负荷增加,在中重度贫血尤
其明显,因此引起一系列症状。
二、缺铁性贫血(IDA):
(一)体内的铁60%以上存在RBC内,HB和肌红蛋白等所含铁合称为功能铁。
衰老死亡RBC被单核巨噬细胞系统分解(主要部位在脾),铁以铁蛋白和含铁血黄素形式称为储存铁,成年男性大约1000mg、女性300-400mg。
每天食物中大约含铁10-15mg(主要在十二指肠和空肠上段吸收),被人体吸收1mg左右,每天从脱落上皮等丢失大约1mg的铁,所以铁的来源主要是自体衰老死亡的RBC,处于一种闭式循环,因此单纯的饮食缺乏不容易引起铁缺乏。
(二)原因:
1、丢失过多:女性月经过多最常见(青年多为功血、中年多为子宫肌瘤)、内痔、消化性溃疡、钩虫慢性小量出血也是常见原因。
2、生理需要量增加:生长发育迅速的儿童青少年、妊娠和哺乳期妇女
3、吸收不良:胃大切、长期严重腹泻、长期饮浓茶(多为女性同时伴有月经丢失过多)、胃酸缺乏等(三)实验室检查:
1、血清铁(SI):反映转运铁,是可利用铁。
转铁蛋白把血清铁输送给有核RBC(表面有转铁蛋白受体),正常情况下30%的转铁蛋白与铁结合。
缺铁时SI下降。
2、总铁结合力(TIBC):能与铁结合的转铁蛋白,缺铁时升高
3、转铁蛋白饱和度:正常20%-30%,SI/TIBC,缺铁时低于15%
4、血清铁蛋白:与储存铁正相关
5、骨髓片铁染色:外铁反映储存铁,缺铁时首先消失;内铁反映可利用铁,基本等同于SI。
(四)铁缺乏分期:
1、ID:储存铁耗尽
2、IDE:储存铁耗尽,可利用铁减少
3、IDA:HB、RBC等下降(1和2HB、RBC基本正常)
(五)治疗:
1、针对病因积极治疗
2、补铁:目标是HB回复正常、补充储存铁
原则:首选口服,慎用(尽量不用)注射。
减少口服不良反应,餐后腹,小剂量开始,尽量用有机铁。
首先自觉症状改善、1W左右Ret升高、2W左右Hb升高。
Hb正常后,补充储存铁需要小剂量3-6个月。
三:再障:原因不明造血干细胞损伤,造血功能衰竭。
(一)病因:
1、化学因素:氯霉素、抗肿瘤药(马利兰――慢粒治疗药物)、苯、砷等。
2、物理因素:高能射线
3、病毒:HBV
(二)临表:全血细胞减少
1、RBC减少,正细胞正色素,Ret下降,贫血表现。
2、PLT减少,出血倾向。
3、粒细胞下降引起感染(发热)
粒细胞和PLT下降是再障(AA)的主要死亡原因。
(三)分型
1、重型再障(急性再障):急性起病称为重型再障1型;慢性再障转为急性的,称为重型再障2型。
起病急、进展快、不治疗多在1-3个月死亡,多为出血起病、出血和感染(高热)重、开始贫血不明显、一旦贫血Hb下降极快。
因为红细胞的寿命120天,PLT和粒细胞都是几天或几个小时。
2、慢性再障:起病慢、进展慢、以贫血为主、出血感染不突出。
(四)诊断标准:
1、三系下降、Ret下降。
2、脾不大(除非有别的原因)
3、骨髓至少一处增生低下,需要多部位穿刺,因为一般发病多为向心式,一般最后累及胸骨。
慢
性患者可有局部代偿性增生灶,但巨核细胞减少而且非造血组织增生。
4、出外其他:PNH等
5、一般的抗贫血治疗无效。
(五)重型再障诊断标准(区别慢性):Ret<1%、中性粒<500、PLT<2万
(六)鉴别诊断:
1、PNH:a、酸溶血实验(Ham):PNH阳性,蔗糖溶血阳性(筛查,Ham为确诊试验)
b、含铁血黄素试验(Rous):PNH阳性
c、Ret:AA下降、PNH升高
2、MDS:可见病态造血
3、恶组:高热、肝脾淋巴结重大、老年人多发、骨髓片可见异常组织细胞
(七)治疗:
慢性―――雄激素:斯坦唑醇(康力龙)
重型―――1免疫抑制剂:ALG/ATG、环孢A、糖皮、丙球
2骨髓移植:尽早尽快,尽量不输血(减少移植物抗宿主反应等免疫问题)
3细胞因子。