骨质疏松性骨折诊断和治疗
- 格式:ppt
- 大小:2.21 MB
- 文档页数:78

骨质疏松性压缩骨折诊疗指南
一、定义
骨质疏松性压缩骨折( , )是指因骨质疏松导致脊柱椎体发生变形或碎裂。
二、病因
(1)骨质疏松。
年龄增大、老年人骨质疏松症、继发性骨质疏松等因素使椎体骨质减弱,容易发生压缩性变形。
(2)创伤。
轻微撞击或过重负重也可能导致骨质疏松的椎体发生压缩骨折。
三、分类
(1)症状性骨折:有明显症状如腰背疼痛。
(2)无症状骨折:即早期线检查可见骨折影,但无明显症状。
四、诊断
(1)线检查:早期线可能未见变化,脊柱线3个月后可见骨质减毁或重建征象。
(2)检查:灵敏度高,能更清晰显示骨折部位变形程度。
(3)检查:对软组织损伤显示明显,但诊断骨折主要依赖线和。
五、治疗原则
(1)缓解症状并改善生活质量。
(2)预防进一步骨折。
(3)恢复脊柱力量和功能。
六、治疗方法
(1)针对症状进行:外用止痛药、物理治疗等。
(2)治疗骨质疏松:钙剂、骨密度影响药等。
(3)严重病例外科减压或钉固定术。
(4)随访线监测治疗效果。
以上内容旨在为临床医生和患者提供初步参考。
具体应视个案进行个体化处理。



目次引言 (4)骨质疏松性骨折中医诊疗指南 (5)1范围 (5)2规范性引用文件 (5)3术语和定义 (5)3.1骨质疏松症 (5)3.2骨质疏松性骨折 (5)4流行病学 (5)5诊断 (6)5.1诊断要点 (6)5.2病史、症状和体征 (6)5.3影像学检查 (6)5.4骨密度检查 (7)5.5实验室检查 (7)5.6鉴别诊断 (7)6中医辨证分型 (8)6.1气滞血瘀证 (8)6.2肾虚血瘀证 (8)6.3脾肾阳虚证 (8)6.4脾肾阳虚兼血瘀证 (8)6.5肝肾阴虚证 (8)7中医治疗 (8)7.1治疗原则 (8)7.2中药汤剂 (9)7.3中成药 (10)7.4中医外治法 (11)7.5功能锻炼 (12)7.6练功疗法 (13)8西医治疗 (13)8.1手术治疗 (13)8.2西药治疗 (13)9生活干预及预防再骨折 (14)9.1生活干预 (14)9.2预防再骨折 (14)引言我国是老年人口绝对数最大的国家,随着近年来骨质疏松性骨折发病率持续上升,所带来的医疗负担将成为一个严重的社会问题,但临床医师对其预防和治疗做出的努力仍然不够。
中医药在此病上治疗不仅前景广阔,还易于患者接受。
但中医尚未对骨质疏松性骨折形成一套具有特色且完善的治疗方法。
因此通过指南的制定,建立一个完善的原发性骨质疏松症引起的骨折的中医临床诊疗标准,能更好的指导临床实践。
制定该病的中医临床诊疗指南对医患双方和整个社会都有重要意义。
对医生而言,该诊疗指南将使临床诊疗工作规范化,易于学习推广,促进专科人才的培育;对患者而言,该常见病诊疗方案规范化将会提高疗效,减少医药费支出,减轻痛苦和预防再骨折;在该诊疗指南的制定、宣讲工作中,搭建网络和实体交流平台,促进该病的中医诊疗交流,形成可持续发展局面。
本指南在制定过程中根据《世界卫生组织指南制定手册》的指南制定流程以及GRADE 系列文章的方法学,考虑中医诊疗的特色以及中国实际情况的特点,本指南推荐意见的推荐强度考虑干预措施的利弊权衡、患者的价值观与意愿、需要的临床条件与实践中的差距、地域符合情况、医保成本5个因素。



中国乡村医药杂志骨质疏松性骨折诊断及治疗进展罗先正北京友谊医院骨科主任医师随着杜会入口老年化的发展,骨质疏松症已成为威胁我国人群健康的主要疾病之一,其严重的后果是骨折。
骨质疏松患者由于骨量减少,骨结构退化,骨强度降低、脆性增加,日常生活或轻微创伤就可能导致骨折的发生。
临床上,最常见的骨质疏松骨折部位为脊柱、髋部及桡骨远端。
其他部位亦可发生骨折,如肱骨近端、胫骨近、远端骨折。
脊柱骨折多发生在椎体,无明显外伤史或轻微外伤,如平地跌倒等。
与年青人非骨质疏松性骨折不同。
后者骨折的发生需要一定的暴力损伤,有明显外伤史。
骨质疏松性骨折严重威胁老年人的身心健康,降低生存期的生活质量,致残率和死亡率明显增加,给家庭和社会增加经济负担。
如骨质疏松性脊柱骨折,严重时可出现剧烈腰背疼痛,影响呼吸循环功能的驼背畸形,腹胀、腹痛、消化不良等症状。
由于畸形、疼痛引起的心理障碍,可使患者出现抑郁,甚至萌发自杀意念。
骨折多发生在T。
与L。
之间,以胸腰椎最为常见。
骨质疏松性椎体骨折的发生,提示全身骨微结构的退变。
骨强度的下降,新的椎体骨折及髋部骨折的发生率将增加25%~50%。
因此,能否减少新的椎体骨折发争已成为治疗骨质疏松药物的评定标准。
髋部骨折的病死率及致残率均很高,骨折后第一年的病死率为20%,1/3患者出院后生活不能自理,需要家庭护理,不足1/3的患者能恢复剑骨折前的生活质量。
一.骨质疏松性骨折的临床诊断及进展1临床表现①一般表现:可出现疼痛.压痛,肿胀和功能障碍。
但骨质疏松骨折患者也可没有疼痛或仅有轻微疼痛,或表现为原有疼痛加重。
功能障碍也可很轻微,甚至患肢仍可活动。
②特有表现:可出现畸形,骨擦感(音)、反常活动。
但iN床上也有患者发生骨质疏松骨折后缺乏上述典型表现。
③骨质疏松症的表现:可出现身高变矮、脊柱侧凸或驼背畸形等。
2常规X线摄片在骨质疏松症诊断中的应用我国多数医院,特别是在基层医院,常规X线平片仍然是诊断骨质疏松最常用的检查方法。

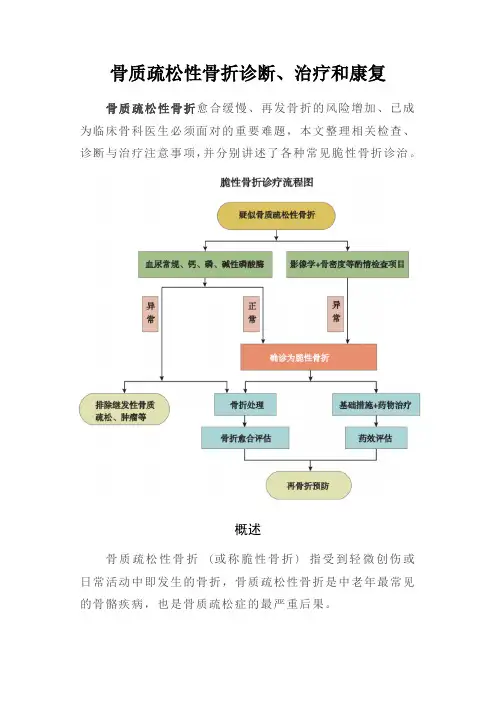
骨质疏松性骨折诊断、治疗和康复骨质疏松性骨折愈合缓慢、再发骨折的风险增加、已成为临床骨科医生必须面对的重要难题,本文整理相关检查、诊断与治疗注意事项,并分别讲述了各种常见脆性骨折诊治。
概述骨质疏松性骨折(或称脆性骨折) 指受到轻微创伤或日常活动中即发生的骨折,骨质疏松性骨折是中老年最常见的骨骼疾病,也是骨质疏松症的最严重后果。
骨质疏松性骨折的常见部位是椎体、髋部、桡骨远端、肱骨近端和骨盆等,其中最常见的是椎体骨折。
椎体压缩骨折50岁以上女性椎体骨折患病率约为15%,50岁以后椎体骨折的患病率随增龄而渐增,80 岁以上女性椎体骨折患病率可高达36.6%。
髋部骨折是最严重的骨质疏松性骨折。
骨质疏松性骨折特点①骨折患者卧床制动后,将发生快速骨丢失,会加重骨质疏松症。
②骨重建异常、骨折愈合过程缓慢,恢复时间长,易发生骨折延迟愈合甚至不愈合。
③再骨折发生的风险高。
④骨折部位骨量低,骨质量差,且多为粉碎性骨折,复位困难,不易达到满意效果。
⑤内固定治疗稳定性差,内固定物易松动、脱出,植骨易被吸收。
⑥多见于老年人群,常有合并症,全身状况差,并发症多,治疗复杂临床表现1、骨折骨折是骨质疏松症最严重的后果,常是部分骨质疏松患者的首发症状和就诊原因。
骨折后骨折部位出现疼痛、畸形、功能障碍等骨折特有的表现。
2、身高变矮、驼背骨质疏松老人,椎体主要由松质骨组成,较早出现骨量减少,发生压缩性骨折,致身高变矮或驼背畸形。
3、疼痛.骨质疏松性骨折常导致疼痛或疼痛加重。
影像学检查影像学检查是诊断骨折不可缺少的重要手段,可确定骨折的部位、类型、移位方向和程度,对骨折的诊断和治疗有重要价值。
1、X线:可确定骨折的部位、类型、移位方向和程度,对骨折诊断和治疗具有重要价值。
X 线片除具有骨折的表现外,还有骨质疏松的表现。
2、CT 平扫 + 三维:常用于判断骨折的程度和粉碎情况,椎体压缩程度、椎体周壁是否完整、椎管内的压迫情况,还能清晰显示关节内或关节周围骨折。

中华医学会骨科学分会一、概述骨质疏松症是一种以骨量低下,骨微构造破坏,导致骨脆性增加,易发生骨折为特征的全身性骨病(世界卫生组织,WHO)。
2001年美国国立卫生研究院(NIH)提出骨质疏松症是以骨强度下降、骨折风险性增加为特征的骨骼系统疾病,骨强度反映了骨骼的两个主要方面,即骨密度和骨质量。
骨质疏松性骨折是由于老年人患骨质疏松症后,造成骨密度下降、骨强度减低,受到轻微暴力甚至在日常活动中即可发生的骨折,为脆性骨折,是骨质疏松症最严重的后果。
常见的骨折部位是脊柱、髋部、桡骨远端和肱骨近端,其他部位也可发生。
罹患骨折并卧床后,将发生快速骨丧失,又会加重骨质疏松症,形成恶性循环。
骨质疏松性骨折愈合缓慢,内固定治疗稳定性差,内固定物容易松动、脱出甚至断裂,且其他部位发生再骨折的风险明显增大,致残率、致死率很高,骨折即使愈合后康复也很缓慢。
因此骨质疏松性骨折已严重威胁了老年人的身心安康、生活质量和寿命。
鉴于上述特点,要重视骨质疏松性骨折的治疗,同时也要积极治疗骨质疏松症。
二、临床表现(一) 骨折的一般表现:出现压痛、疼痛或原有疼痛加重。
(二) 骨折的特有表现:出现畸形、骨擦感、反常活动、功能障碍等。
(三) 脊柱变形:椎体发生骨质疏松性骨折时,常导致身高变矮或出现驼背畸形。
三、诊断与鉴别诊断骨质疏松性骨折女性多见,也可见于男性。
多见于60岁以上老年人。
仅为轻微外伤或没有明显外伤史,甚至在日常活动中也可发生。
(一) 临床表现:可出现上述临床表现。
(二) 影像学检查*线片可确定骨折的部位、类型、移位方向和程度,对骨折诊断和治疗具有重要价值。
*线片除骨折的特殊表现外,还有骨质疏松的表现,如骨小梁稀疏、骨密度降低、骨皮质变薄、骨髓腔扩大。
一般要求拍摄正、侧位*线片,必要时可加拍特殊位置。
拍片时应包括损伤部位的上下临近关节,髋部骨折应包括双侧髋关节,脊柱骨折应包括尽可能多的节段,以免漏诊。
要合理应用CT和MRI检查,CT三维成像技术能清晰显示关节内或关节周围骨折,MRI对于鉴别新鲜和陈旧性骨质疏松性椎体骨折具有重要意义。

骨质疏松骨折诊疗指南骨质疏松骨折是指因骨质疏松导致的骨折,常见于老年人。
其发生原因主要与骨质疏松引起骨质密度减少和骨组织结构改变,从而导致骨质脆弱和骨折易发性增加有关。
下面是骨质疏松骨折的诊疗指南。
一、诊断1.病史:了解病人的个人史、家族史、药物史、饮食史等情况,特别是病人是否曾有骨折史。
2.体格检查:检查病人的身高、体重、骨骼压痛等情况。
3.骨密度检查:可以采取量子束、超声波、骨密度仪等方式测定骨密度,危险分级评估。
4.影像学检查:X线、磁共振等能够检测骨折或病变。
5.实验室检查:主要检查骨代谢指标如血清钙、磷、碱性磷酸酶、甲状旁腺激素、维生素D等。
二、治疗1.非手术治疗(1)药物治疗:对于轻度的骨质疏松或骨折,可以给予药物治疗,如钙剂、维生素D类药物、双磷酸盐等。
(2)康复训练:可进行康复训练,增强患者的骨密度和肌肉力量。
(1)骨折复位:对于骨折复位困难的患者,可采用手术进行复位。
(2)内固定:内固定手术主要是将金属板、钢钉等置入骨内固定骨折,使其恢复正常。
(3)关节置换:对于骨质疏松引起的关节疼痛和功能障碍,可采取关节置换手术,如人工髋关节置换手术。
三、预防1.饮食:建议多摄入富含钙、维生素D的食物,如奶制品、鱼类、肉类、蔬菜等。
2.体育运动:适当的体育运动能够增强人体骨密度和肌肉力量。
3.避免抽烟和饮酒:长期抽烟和饮酒会导致骨质疏松症加重,增加骨折风险。
4.药物预防:中度和高度危险的患者可采取药物预防,如钙剂、维生素D类药物、双磷酸盐等。
5.定期检查:定期进行骨密度检查,及时发现骨质疏松的早期症状,进行预防和治疗。
DOI :10.3877/cma.j.issn.1674-134X.2015.06.021作者单位:100730北京,中国医学科学院北京协和医学院北京协和医院骨科1;610041成都,四川大学华西医院骨科2;400016重庆医科大学附属第一医院骨科3;100853北京,解放军总医院骨科4;100730北京,卫生部北京医院骨科5;215006苏州大学附属第一医院骨科6;150081哈尔滨医科大学附属第二医院骨科7△共同第一作者通信作者:邱贵兴Email :qguixing@126.com注:本文首次发表在《中华骨与关节外科杂志》,2015,8(5):371-375.This article is based on a study first reported in the Chinese Journal of Bone and Joint Surgery ,2015,8(5):371-375.·诊疗指南·中国骨质疏松性骨折诊疗指南(全文)(骨质疏松性骨折诊断及治疗原则)邱贵兴1裴福兴2△胡侦明3△唐佩福4△薛庆云5△杨惠林6△陶天遵7△赵宇1△一、概述骨质疏松症是一种全身性、代谢性骨骼系统疾病,其病理特征为骨量降低、骨微细结构破坏、骨脆性增加,骨强度下降,易发生骨折;与年龄、性别、种族等因素密切相关,绝经后妇女多发。
骨折是骨质疏松症最严重的后果,常是骨质疏松患者的首发症状和就诊原因。
骨质疏松症分为原发性和继发性,本指南所指的骨折是原发性骨质疏松症导致的骨折。
(一)骨质疏松症骨折的特点及治疗难点1.患者多为老年人,常合并其他疾病,易发生并发症。
2.多为粉碎性骨折,内固定治疗稳定性差,内置物易松动、脱出,植骨易被吸收。
3.骨形成与骨痂成熟迟缓,易发生骨折延迟愈合,甚至不愈合。
4.卧床制动期将发生快速骨丢失,再骨折的风险明显增大。
5.致残率、致死率较高。
6.再骨折发生率高,髋部骨折患者1年内再次发生骨折达20%。
临床医学中的骨质疏松症诊断与治疗骨质疏松症是一种常见的骨骼疾病,主要特征是骨骼结构的破坏和骨密度的减少。
临床医学中,对骨质疏松症的准确诊断和有效治疗显得尤为重要。
本文将探讨临床医学中骨质疏松症的诊断与治疗方面的相关知识。
一、骨质疏松症的诊断骨质疏松症的诊断主要依靠医生对患者的病史、临床表现和相关检查结果进行判断。
常见的骨质疏松症诊断方法包括骨密度测定、X线检查、骨髓穿刺和生化检查等。
1. 病史与临床表现分析医生首先应该了解患者的病史,包括患者年龄、性别、家族史、饮食习惯、生活方式等信息,以便初步判断患者是否存在骨质疏松症的风险。
同时,医生还需要仔细观察患者的临床表现,如身高变化、骨折史、骨骼疼痛等症状,从而进一步筛查骨质疏松症的可能性。
2. 骨密度测定骨密度测定是诊断骨质疏松症的关键方法之一。
常用的骨密度测定技术包括双能X线吸收法(DEXA)和定量超声法(QUS)。
这些技术可以快速、无创地评估骨质疏松症的程度,并帮助医生确定治疗方案。
3. X线检查X线检查可以观察骨骼的形态和结构,从而判断骨质疏松症的存在和程度。
通过X线片可以观察到骨小梁的疏松、骨皮质的变薄等特征,并对患者的骨骼情况做出初步评估。
4. 骨髓穿刺骨髓穿刺对于排除其他疾病引起的骨质疏松症具有重要意义。
医生可以通过骨髓穿刺检查,观察骨髓中造血细胞的形态和数量,以评估患者的骨髓功能和是否存在其他疾病。
5. 生化检查生化检查可以了解患者体内的骨代谢状态,常用指标包括血清钙、磷、碱性磷酸酶、甲状旁腺激素等。
这些指标的异常可以协助医生判断患者是否患有骨质疏松症,并评估其严重程度。
二、骨质疏松症的治疗骨质疏松症的治疗目标主要是预防骨折和减轻疼痛,提高患者的生活质量。
根据患者的情况和病程,医生可以采用多种治疗方法。
1. 生活方式干预生活方式干预是骨质疏松症治疗的基础。
医生可以指导患者通过合理的饮食、适度的运动和科学的作息等方式,增加骨密度,提高骨骼的稳定性。
中国骨质疏松性骨折诊疗指南骨质疏松性骨折是指骨质疏松导致的骨折,它是一种常见的骨质疾病。
随着人口老龄化的加剧,骨质疏松性骨折的患病率也在不断上升。
为了进行准确的诊断和有效的治疗,国内多个权威学术组织联合制定了《中国骨质疏松性骨折诊疗指南》。
该指南包括以下内容:1.骨质疏松性骨折的定义和分类:详细解释了骨质疏松性骨折的概念,并根据骨折发生的部位和类型进行了分类,如腰椎骨折、髋骨骨折等。
2.诊断标准和方法:介绍了骨质疏松性骨折的常见症状和体征,如背痛、身高减少等,以及常用的诊断方法,如骨密度检测和影像学检查。
3.骨折的风险评估和预防:根据患者的个体特点进行骨折的风险评估,并提出了相应的预防措施,包括生活方式改变、药物治疗和手术干预等。
4.骨质疏松性骨折的药物治疗:介绍了目前常用的骨质疏松性骨折的药物治疗方法,如双磷酸盐类药物、钙补充剂和维生素D等。
5.骨质疏松性骨折的手术治疗:对于严重骨质疏松性骨折患者,特别是髋关节和脊柱骨折患者,可能需要手术治疗。
指南详细介绍了手术适应症、手术方法和手术后的注意事项等。
6.康复治疗和预后评估:对于骨质疏松性骨折患者的康复治疗非常重要,可以通过物理治疗、康复运动和膳食调节等方法来促进骨折的愈合和功能的恢复。
7.骨质疏松性骨折的后续管理:指南强调了骨质疏松性骨折患者的长期随访和管理,包括定期复查骨密度、评估药物治疗效果以及监测并发症等。
8.骨质疏松性骨折的相关证据和专家共识:指南的制定基于大量的相关研究和专家共识,旨在为医务人员提供权威的指导,促进骨质疏松性骨折的诊断和治疗水平的提高。
总之,《中国骨质疏松性骨折诊疗指南》是一份全面、权威的指导文件,对于改善骨质疏松性骨折的诊疗水平,提高患者的生活质量具有重要意义。
医务人员应根据指南的建议和要求,制定个体化的诊疗策略,为患者提供更好的医疗服务。
中国《骨质疏松性骨折诊疗指南》2024版解读《骨质疏松性骨折诊疗指南》是中国骨质疏松性骨折诊疗领域的权威指南,是指导临床医生进行骨质疏松性骨折的有效治疗和预防的重要依据。
该指南于2024年发布,其中包含了骨质疏松性骨折的诊断、治疗和预防的全面内容。
下面将对该指南进行解读。
1.骨质疏松性骨折的诊断:骨质疏松性骨折的诊断是基于临床表现和影像学检查。
根据指南,骨质疏松性骨折的临床表现包括身高减少、背痛、体位性脊柱变形等。
而影像学检查主要是通过骨密度检测(如DEXA)和骨折类型(如脊椎骨折)来确定。
2.骨质疏松性骨折的治疗:治疗骨质疏松性骨折的目标是减轻疼痛、修复骨折、预防再骨折和提高生活质量。
治疗的方法包括非药物治疗和药物治疗。
非药物治疗包括体位矫正、物理治疗、运动训练等。
药物治疗主要包括补钙剂、维生素D、双磷酸盐类药物、雌激素、骨形态发生蛋白类药物等。
其中,对于高危骨折患者,强烈推荐使用抗骨吸收剂。
3.骨质疏松性骨折的预防:骨质疏松性骨折的预防包括非药物预防和药物预防。
非药物预防主要包括增加体力活动、改善营养、戒烟限酒等。
药物预防主要包括补钙剂、维生素D和抗骨吸收剂等。
根据指南,对于50岁以上有骨质疏松风险因素的女性和男性,强烈推荐进行骨折风险评估,并采取相应的预防措施。
4.骨质疏松性骨折诊疗中的特殊人群:指南还针对特殊人群即妊娠期、青少年、高龄等人群给出了特殊的诊疗建议。
对于妊娠期妇女,根据指南,应合理控制钙的补充,并且避免长期补充维生素D。
对于青少年,应重视骨密度的监测,并及时进行治疗。
对于高龄人群,应该进行个性化的骨折风险评估,并针对性地给予治疗和预防。
综上所述,2024年版《骨质疏松性骨折诊疗指南》全面介绍了骨质疏松性骨折的诊断、治疗和预防,对于临床医生进行骨质疏松性骨折的管理提供了科学、规范的指导。
希望通过该指南的广泛应用,能够提高骨质疏松性骨折的诊治水平,减少骨折的发生,提高患者的生活质量。