跟骨骨折手术方法
- 格式:ppt
- 大小:4.67 MB
- 文档页数:28


跟骨骨折内固定取出术步骤跟骨骨折做了内固定,到时候取出来也有一套流程呢。
一般在手术前呀,医生护士就会来跟你唠唠嗑,了解下你的基本情况,像是身体有没有哪里不舒服啦,心里紧不紧张之类的。
然后就会让你换上手术服,躺在手术推车上被推进手术室。
进了手术室,那里面可都是各种仪器设备。
麻醉师就会闪亮登场啦,他们会根据你的情况选择合适的麻醉方式,可能是局部麻醉,也可能是腰麻之类的。
打麻醉的时候可能会有点小疼,就像小蚂蚁咬了一口,不过很快就会麻麻木木的啦。
等麻醉起效了,主刀医生就开始动手啦。
医生会先在之前做手术的地方附近进行消毒,那消毒棉球在皮肤上擦来擦去,感觉凉凉的呢。
消完毒就会铺上手术巾,只露出要手术的那块小地方,就像给手术部位搭了个小帐篷。
接着呢,医生就要找到内固定的位置啦。
这时候医生就像个寻宝小能手,凭借着之前手术的记忆和各种经验,小心翼翼地切开皮肤和皮下组织。
这个切口不会特别大,但是也得能让医生看清楚里面的情况呀。
切开之后呢,医生就会把那些固定骨头的东西,像钢板呀、螺丝钉呀什么的,一点一点地取出来。
这个过程就像是从一个精致的小盒子里取出小零件一样,得特别小心,不能伤到周围的血管和神经。
那些螺丝钉可小了,医生要用专门的工具把它们拧出来,每一下都得稳稳当当的。
把内固定都取出来之后,医生还会仔细检查下伤口里面,看看有没有出血的地方,要是有就会赶紧处理好。
然后就会把切开的组织一层一层地缝合起来。
缝合的时候就像缝衣服一样,不过这可比缝衣服精细多啦,每一针都有讲究。
手术结束后,医生护士就会把你推出手术室,送到病房里休息啦。
这时候你可能还迷迷糊糊的,不过不用担心,医生护士会一直在旁边照顾你,告诉你一些术后的注意事项,像伤口不能沾水呀,什么时候可以开始活动之类的。
总之呢,跟骨骨折内固定取出术虽然听起来有点复杂,但是有专业的医生护士在,就像一群小天使守护着你,会让整个过程顺利又安心的呢。



跟骨骨折手术配合流程骨折是指骨头在外部或内部力的作用下发生破碎断裂的现象,是一种常见的急诊情况。
骨折手术是治疗骨折的主要手段之一,通过手术修复骨骼结构,加快骨头愈合,恢复功能。
在骨折手术中,医生需要进行精准的术前评估、手术操作和术后护理,配合流程简洁高效,能够提高治疗效果,减少并发症。
在本文中,将详细讨论骨折手术的配合流程,帮助医护人员更好地理解和应用。
一、术前准备1. 术前评估术前评估是骨折手术的第一步,通过临床检查和影像学检查,全面了解患者的骨折情况,包括骨折类型、位置、严重程度和相关伤情。
术前评估的目的是确定手术方案、准备手术器械和设备,规划术后康复方案,为手术做好充分准备。
2. 术前准备在术前准备阶段,需要进行以下工作:(1)患者准备:向患者解释手术的必要性和风险,并征得患者或家属的同意。
对于特殊情况的患者,比如儿童、老年人或有基础疾病的患者,需要进行特殊的术前准备。
(2)手术器械准备:医生和护士需要检查手术器械和设备是否完整,确保手术过程中没有瓶颈。
(3)手术区准备:手术室需要进行消毒和清洁,为手术创造良好的工作环境。
(4)麻醉准备:手术需要麻醉,麻醉科医生需要根据患者的具体情况,选择合适的麻醉方式和药物。
3. 术前沟通术前沟通是医护人员之间、医护人员与患者之间进行信息交流和协商的过程。
医生、护士、麻醉医生、患者及其家属等各方需要共同商讨手术方案,明确分工和职责,提高团队合作效率。
此外,还需要与患者进行沟通,告知手术风险、术后注意事项,帮助患者理解和配合手术。
二、手术操作1. 麻醉手术开始前,麻醉医生会根据患者的具体情况,选择合适的麻醉方式和药物。
一般情况下,骨折手术可以选择局部麻醉或全麻,关节骨折手术还可选择神经阻滞麻醉。
麻醉的目的是使患者在手术期间不感到疼痛,保持安静。
2. 手术操作手术开始后,医生会根据术前评估的结果,选择合适的手术方法和技术,进行骨折的复位和固定。
骨折手术包括开放性复位内固定术(ORIF)、闭合性复位内固定术(CRIF)、外固定术等。

最具挑战性的跟骨骨折治疗,一文帮你搞定!跟骨骨折是最容易导致残疾的下肢骨折之一。
早期并发症,长期的疼痛,创伤后关节炎和再手术非常常见。
这种损伤的治疗很有挑战,最佳治疗方案也存在争议。
微创入路近年来得到很好的普及,对降低并发症和改善预后可能有潜在的益处。
病理解剖和流行病学大部分跟骨骨折由高处坠落和交通伤等高能量暴力引起,为关节内骨折。
尽管各个年龄层都可能患病,但多为工业领域的较年轻患者。
因此人口学上的特点和伤后致残情况,本病的社会经济学效应非常巨大。
有报道伤后3~5年有很高的伤残率。
跟骨骨折患者的总体健康情况比遭遇其他骨折或有严重内科疾病,如器官移植或心梗的患者都要差。
跟骨骨折是一种严重的,改变生活质量的损伤。
典型的跟骨骨折为下肢轴向暴力时,距骨撞进跟骨造成。
而准确的骨折形态则取决于受伤时足的位置、患者的骨量和暴力的大小。
伤后足跟变短、增宽、内翻移位。
几乎所有患者都会有显著的软组织肿胀和损伤。
严重的肿胀、骨折、水泡,甚至骨筋膜室综合征都可能出现。
也常合并腰椎和其他下肢骨折。
距下关节后关节面复位好坏是达到成功治疗,取得良好疗效的挑战因素之一。
在损伤时的关节软骨损伤及继发的关节骨块移位会导致创伤后关节炎。
跟骨骨折的分型和治疗策略很大程度上由距下关节受累范围决定。
关节内骨折01分型和影像学跟骨骨折的影像学评估包括平片和CT。
平片应当包含侧位和足正位,以及 Harris 跟骨轴位。
在侧位片中,Böhler角减小, Gissane角增大,距下关节后关节面塌陷(图1)。
如果后关节面仅有外侧部分塌陷移位,可以看到双边征(侧位片中后关节面的关节线内侧部分均可见)(图2)。
足的正位可以显示骨折向前结节和跟骰关节延伸范围。
轴位片可以展示内翻移位和跟骨结节短缩程度。
对大部分关节内骨折来说,CT能有效的评估关节受累范围和移位程度(图2-图B、图C、图D 及图3- 图A和图B)。
图1:一名38岁男性的侧位片上可见关节内移位,跟骨高度丢失,关节骨块压缩,Böhler 角减小,Gissane角增大。


跟骨骨折为跗骨骨折中最多见者,易发生于中年男性。
由于跟骨骨折可严重地破坏跟距关节,引起粘连和僵硬,以及骨刺形成和跟骨畸形愈合等,可遗留患足疼痛和运动功能障碍,故在治疗时除了明确骨折类型外,更须着重功能治疗,即早期活动患足和逐渐承重步行,以达到满意的功能恢复,而不宜过分强调骨折块的解剖复位和坚强的固定。
跟骨为松质骨,血循供应比较丰富,骨不连者甚少见。
病因跟骨骨折为跗骨骨折中最常见者,约占全部跗骨骨折的60%。
多由高处跌下,足部着地,足跟遭受垂直撞击所致。
(1)跟骨结节纵行骨折多为高处跌下时,足跟外翻位结节底部着地,结节的内侧隆起部受剪切外力所致。
很少移位,一般不需处理。
(2)跟骨结节水平(鸟嘴形)骨折为跟腱撕脱骨折的一种。
如撕脱骨块小,不致影响跟腱功能。
如骨折片超过结节的1/3,且有旋转及严重倾斜,或向上牵拉严重者,可手术复位,螺丝钉固定。
(3)跟骨载距突骨折为足内翻位时,载距突受到距骨内下方冲击而引起,极少见。
一般移位不多,如有移位可用拇指将其推归原位,用短腿石膏固定4-6周。
(4)跟骨前端骨折较少见。
损伤机制为前足强烈内收加上跖屈。
应拍X线斜位片,以排除跟骨前上突撕裂骨折,短腿石膏固定4-6周即可。
(5)接近跟距关节的骨折为跟骨体的骨折,损伤机制亦为高处跌下跟骨着地,或足跟受到从下面向上的反冲击力量而引起。
骨折线为斜行。
X线片正面看,骨折线由内后斜向前外,但不通过跟距关节面。
因跟骨为骨松质,因此轴线位观,跟骨体两侧增宽;侧位像,跟骨体后一半连同跟骨结节向后上移位,使跟骨腹部向足心凸出成摇椅状。
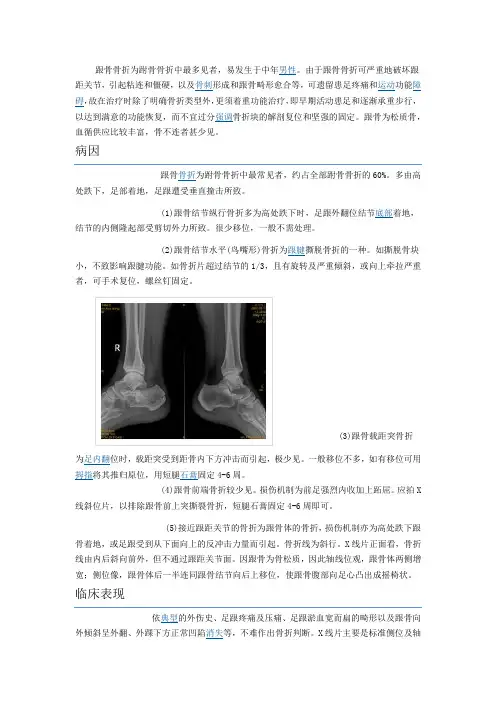
临床表现依典型的外伤史、足跟疼痛及压痛、足跟淤血宽而扁的畸形以及跟骨向外倾斜呈外翻、外踝下方正常凹陷消失等,不难作出骨折判断。
X线片主要是标准侧位及轴位片,摄轴位片时X线球管应与足纵轴线呈40°角投照,侧位片上从跟骨的前关节突到后关节面画一线再自后关节面到跟骨结节画一线,两线交角称跟骨结节角正常为20°-40°。

跟骨骨折中医正骨手法
跟骨骨折是足部的常见损伤,以青壮年伤者最多,严重损伤后易遗留伤残,其治疗方法多种多样,但常难收到显效。
我院正骨科采取中医正骨手法结合撬拨复位外固定支架固定治疗跟骨骨折,取得了良好的临床效果。
患者王某35岁,3年前不慎摔伤右足而入住该院,拍片显示右跟骨粉碎性骨折。
入院后,予以我院传统的伤科黄药外敷消肿,入院后第四天予以何氏正骨手法结合撬拨复位外固定支架固定手术治疗,术后3个月拆除外固定支架开始下地活动,术后5个月患者已可正常行走。
跟骨是人体最大的跗骨,由一薄层皮质骨包绕松质骨组成,同时位于人体的最远端,承受最大的压力,在受到外力时容易骨折甚或粉碎并移位明显。
传统的手术方法是通过较大的跟骨外侧切口植入钢板,手术创伤大,且易并发创伤性关节炎、伤口延迟愈合甚至不愈合等并发症。
此治疗方法简单、无皮肤坏死风险且疗效可靠。
通过何氏正骨手法恢复跟骨宽度,通过撬拨复位恢复跟骨高度及关节面的平整,微创植入外固定支架可有效维持跟骨外形,费用低、创伤小、恢复快,既克服了传统中医单纯手法复位不易保持骨折位置的缺点,又避免了现代医学手术治疗创伤大、风险高的不足。

"跟骨骨折"怎么手术?切口如何选择?在医学界,“跟骨骨折”大多是关节内骨折,属于跗骨损伤。
一旦患者出现“跟骨骨折”,就要根据实际情况,科学选择有效的手术疗法和切口。
从外形来看,“跟骨骨折”的切口分为两种,一种是L形,另一种是U形。
本文将举例分析“跟骨骨折”怎么手术?切口如何选择?某医院对本院79例“跟骨骨折”病例进行了研究分析,在这些患者医治过程中,采用外侧改良疗法,切口有L形与U形,等患者复位后,医护人员会用钢板进行内部固定,实施放射学评估。
在这79名患者中,切口并发症的发生率是3%,因此,可以说手术后的并发症概率很小。
所有患者在手术后,Gissane 角和Bohler 角均得以正常恢复,并发症概率也比较小。
在本医院79名“跟骨骨折”患者中,48名患者为男性,31名女性,年龄在18岁到69岁之间。
骨折的原因大致是高空坠落、交通事故、滑冰等,其中,60名患者是高空坠落导致的“跟骨骨折”,10名患者是走路摔倒受伤,另外9名患者因为交通事故。
在这些患者中,有20足是II型,42足是III型,还要17足是IV型。
医护人员对70足采用了跟骨外侧改良疗法,切口为L型;9足采用的切口是U型。
患者入院后,医护人员立刻会给患者的脚踝部实施冰敷处理,然后,用下肢血液循环泵配合消肿药物进行治疗。
在“跟骨骨折”手术中,医护人员会等患者腰麻后,引导患者取侧卧位,在止血带的控制下进行手术。
如果选用的切口为L形,就会将切口的起点选在患者的外脚踝尖近端3厘米的部位,与此同时,在患者跟腱外侧 1.5 厘米往下到足底以及足背皮肤的相接的部位,保持与足底的平行关系,然后向前切开两厘米,紧接着,要斜着切向患者的跟骨前结节位置。
如果患者的跟骰关节受到了损伤,其骨折处必须要加以安全固定,医护人员就为他们选用U 形切口。
该切口的起点在患者外踝尖后两厘米的位置,并往下到患者的足底与足背的皮肤相交的部位,保持与足底的平行关系,向前切,一直到跟骨的前结节下,接着,切口要再转向上,沿着患者的跟骰关节一直到患者跟骨的前结节上方部位。
跟骨骨折的分型及4种手术入路方式分型第1个得到广泛接受的分型系统是Essex-Lopresti于1952年提出的,他把骨折分为是否累及距下关节的两型。
Soeur和Remy于1975年提出了基于损伤机制的关节内骨折分型法:垂直压缩力、剪切力、垂直压缩及剪切力联合作用。
Stephenson改进了Warrick和Breemner在1953年提出的分型,该系统是基于损伤机制,测定原发矢状位骨折线,以骨块和主要的碎片的数量来分型。
Crosby和Fitzgibbons建议:根据跟骨后平面的三维CT来分型:Ⅰ型:指后平面骨折碎片没有或较小移位,延伸到后平面的关节内骨折其碎片分离或压缩不超过2mm;II型:指后平面骨折移位但无粉碎,延伸到后平面的关节内骨折其碎片分离或压缩超过2mm;III型:指后平面粉碎性骨折。
Crosby和Fitzgibbons认为:该分型系统可准确预见骨折预后情况。
I型:骨折只需闭合治疗即可得到较好疗效;II型:效果较为复杂,III型:一般预后不佳。
Sanders报道了一种基于冠状位和轴向位CT的分型方法:I型:指所有未移位的骨折,无论骨折线的多少,均无需手术治疗;II型:指后关节面被分为两个部分的骨折,根据原发骨折线的位置可分为IIA、IIB和IIC;III型:指中心的压缩骨块将关节内骨折分为三部分,包括IIIAB、III AC和IIIBC;IV型:指骨折高度粉碎,经常有超过4个关节内骨折碎片存在。
外侧入路外侧入路(外侧扩大“L”形切口):特点:Benirschke等于1993年提出。
比较符合跟骨外侧解剖的特点,虽然创伤相对大,但损伤外侧结构的机会少,显露清晰,目前最为常用。
方法:外侧广泛切口:起点为外踝上2cm及跟腱外侧缘,在脚垫处弧形向前,平行于脚垫至腓骨短肌腱止点,并向上成角,以便于探查跟骰关节面。
全层切开皮肤,避免造成斜面;骨膜下剥离形成皮瓣后再使用拉钩。
切开跟腓韧带暴露腓骨长短肌腱。
手术技巧:跟骨骨折切开复位内固定核心要点一、外科解剖01骨解剖1、后关节面是跟骨三个关节面中最大的,另外两个分别在载距突顶部内侧的中间关节面以及前关节面。
2、Gissane角是由距骨外侧突和跟骨的外侧关节面以及前后关节面形成(图1)。
图102神经血管解剖1、尽管局部并不存在神经裸区或者肌肉裸区,但由侧方及上方的腓动脉以及后方足跟来源的胫后动脉构成的血管网中,存在部分裸区,易于手术操作。
2、腓肠神经走形于延伸型L切口全层皮瓣的上方。
03肌肉肌腱解剖1、附着于跟骨结节的跟腱是足跟所有肌腱结构中最为坚强的。
2、跟腓韧带附着于跟骨,可以限制距下关节的活动。
3、腓侧肌腱走形于跟骨外侧,由腓侧结节及支持带结构固定。
图2检查 / 影像01体格检查1、坠落或撞击会导致的足跟与一坚硬平面之间产生压缩,从而导致跟骨骨折并伴发严重的软组织损伤。
事实上,因压缩产生的软组织损伤经常要比跟骨骨折本身还要严重。
2、开放伤口需要仔细观察,明确局部情况,特别是内侧载距突下和后方跟腱止点周围的情况。
•软组织水疱通常出现在受伤最初的24小时之后,这些水疱一般是浆液性的或出血性的。
骨折也会产生严重的软组织肿胀。
•定期观察,谨慎査体,对于早期发现骨筋膜室综合征是十分有意义的。
它可以表现为与损伤不相符的逐渐加剧的疼痛,足部远端感觉功能的改变,伴或不伴伸趾运动疼痛。
02X片:足的侧位和哈里斯轴观1、侧位片(图3)可以明确显示出骨折压缩的程度(Böhler角的丢失)。
正常Böhler角的范围在25°~40°。
通常情况下,Böhler角大于15°且不涉及明显的关节面破坏的跟骨骨折都可以保守治疗,而一旦Böhler角小于15°,则认为是严重损伤。
2、Harris轴位片拍摄效果满意的话,能够显示关节面,主要骨折线以及后方骨折块的数目。
而且还能确定可以用于重建跟骨的剩余骨块的大小和数目。
跟骨骨折固定手术记录姓名:性别:年龄:手术日期:术前诊断:手术医生:麻醉医生:手术助理:手术经过:1. 术前准备:患者于XX月XX日入院,根据临床检查和影像学结果,确诊为跟骨骨折。
术前进行了适当的评估和准备工作。
2. 麻醉:患者进入手术室后,由麻醉科医生进行全麻诱导和维持。
3. 体位:患者卧位,以便于手术操作。
4. 感染预防:周围皮肤消毒后,盖上无菌巾,并进行相应的手术室消毒措施。
5. 切口:在腓骨后外侧缘处进行切口,切取皮肤、皮下组织和筋膜,暴露跟骨骨折位。
6. 骨组织复位:通过正确的手法和适当的工具,进行跟骨骨折的复位。
7. 骨固定:使用合适的刚性内固定物(如钢板、钢钉等),将骨折部位进行固定。
8. 切口处理:切口自下而上进行逐层缝合,保持切口愈合良好,预防感染。
9. 结束和清创:手术结束后,对手术区域进行清创处理。
清点手术器械,确保无遗留物。
10. 敷料:在手术后,为手术区域进行合适的敷料,并定期更换。
术中特殊情况和处理:在手术过程中,未发现任何特殊情况,操作顺利,未出现并发症。
术后观察和处理:1. 术后重要观察项目:术后观察患者的生命体征,包括血压、心率、呼吸等,及时处理异常情况。
2. 术后镇痛:根据患者的疼痛评分和麻醉医生的建议,给予相应的镇痛治疗。
3. 术后指导:告知患者术后的注意事项,如保持伤口清洁、避免碰撞、及时服用抗生素等。
4. 康复建议:根据患者的年龄、体质和骨折类型,制定相应的康复方案,并进行康复指导。
术后影像学检查结果:术后X光检查显示骨折部位固定良好,无错位和移位。
术后用药:1. 抗生素:术后给予抗生素预防感染。
2. 镇痛药:术后镇痛药物的使用,以控制患者的疼痛。
术后随访情况:患者于术后第X天出院,出院时康复良好,术后指导再次强调并口头和书面告知患者及家属如何进行康复训练和保养。
术后随访计划如下:1. X周后:患者需来医院进行复查,包括X光检查、体格检查等,以评估康复进展情况。
跟骨骨折两种手术方法的疗效分析摘要】目的探讨经皮撬拨复位内固定和切开复位内固定两种手术方法治疗跟骨骨折的手术效果。
方法对我院自2006年至2011年共收治跟骨骨折64例的患者随机分为两组,经皮撬拨复位内固定(A组)和切开复位内固定(B组),对手术治疗的结果进行了分析总结。
结果术后随访6—24个月,经皮撬拨复位内固定(A组)优良率84.37%,切开复位内固定(B组)优良率为96.87%。
两组比较差异有统计学意义(p<0.05)。
结论应用切开复位内固定治疗跟骨骨折复位满意,术后功能恢复理想,并发症及后遗症较少,是治疗跟骨骨折的有效方法。
【关键词】跟骨骨折经皮撬拨复位切开复位内固定疗效分析跟骨骨折是临床常见的一种骨折,由于75%的跟骨骨折累及距下关节,因此追求解剖复位并固定是治疗的目的[1]。
跟骨骨折大部分为关节内骨折,因此采用单纯的手法复位治疗较困难,疗效很难令患者满意,甚至可导致创伤性关节炎及其他严重的后遗症。
伴随着外科技术的不断进步和内固定材料的发展,近几年有更多的学者主张通过手术复位内固定治疗跟骨骨折,以恢复跟骨的结构和解剖关系。
治疗效果有了很大成都的改善。
我院自2006年至2011年共收治跟骨骨折64例,对手术治疗的结果进行了分析,并对跟骨骨折治疗的相关问题进行了总结,现报到如下:1 资料与方法1.1 一般资料本组病例64例,男49例,女15例,年龄18—67岁,平均41.26±2.0岁。
按Sander分型:II型36例、III型16例、IV型12例,A组32例病例:II型19例、III型13例、IV型5例,B组32例病例:II型15例、III型11例、IV型6例,切开复位内固定组选用可塑性跟骨钢钛板28例,其中植骨17例。
两组患者在年龄、性别及骨折原因、分型等基本情况方面进行比较,p>0.05,均无显著差异,具有可比性。
1.2 手术方法1.2.1经皮撬拨复位内固定在C型臂透视下于跟腱两侧跟骨结节后上缘部分分别平行打入两枚克氏针。