亚急性血行播散型肺结核与弥漫型肺癌CT征象对比分析
- 格式:pdf
- 大小:286.11 KB
- 文档页数:4

肺结核影像诊断标准中华医学会放射学分会传染病放射学组,中国医师协会放射医师分会感染影像专业委员会,中国研究型医院学会感染与炎症放射专业委员会,中国性病艾滋病防治协会感染(传染病)影像工作委员会,中国医院协会传染病分会传染病影像学组,北京影像诊疗技术创新联盟【摘要】肺结核(PTB)是由结核分枝杆菌感染引起的严重危害人类健康的肺部慢性传染病,是世界公认的重大公共卫生问题,也是全球十大死亡原因之一。
早期精准诊断有助于减少肺结核的传播并降低患者发病率和病死率,因而制订肺结核影像学诊断标准意义重大。
本标准基于循证医学指南及标准制定的方法学,参照2011年牛津大学循证医学中心证据分级标准和国际评估、发展和评价分级(GRADE)工作组推荐意见形成的方法学,并根据2017年11月9日国家卫生和计划生育委员会发布的肺结核诊断标准,最终形成推荐意见,包括原发性肺结核、血行播散性肺结核、继发性肺结核、气管支气管结核、结核性胸膜炎的影像表现、疑似病例、影像诊断病例、确诊病例诊断标准及影像学鉴别诊断等,为肺结核的临床影像诊断和鉴别诊断提供科学依据。
【关键词】肺结核;影像诊断;诊断标准肺结核(PTB)是由结核分枝杆菌感染引起的严重危害人类健康的肺部慢性传染病,是世界公认的重大公共卫生问题,对其治疗和控制尚具挑战。
结核分枝杆菌通过呼吸道飞沫传播,最常累及肺。
全球每年仍有近千万人感染结核,中国是全球结核病高负担国家之一,位居第二。
延迟诊治会导致大量具有传染性的肺结核患者成为新的传染源,从而使其发病率又进一步提高,形成恶性循环,早期精准诊断和及时治疗可明显减少肺结核的传播并降低患者发病率和病死率。
影像作为肺结核诊断的重要组成部分,是临床上诊断、鉴别诊断、疗效评价及肺结核筛查的主要和常用手段。
因此,制订肺结核影像学诊断标准,对肺结核的精准分型影像学诊断与鉴别诊断、疗效评价等具有重大意义,同时也是对国家肺结核诊断标准与肺结核影像学及分级诊断专家共识的完善和有效补充。



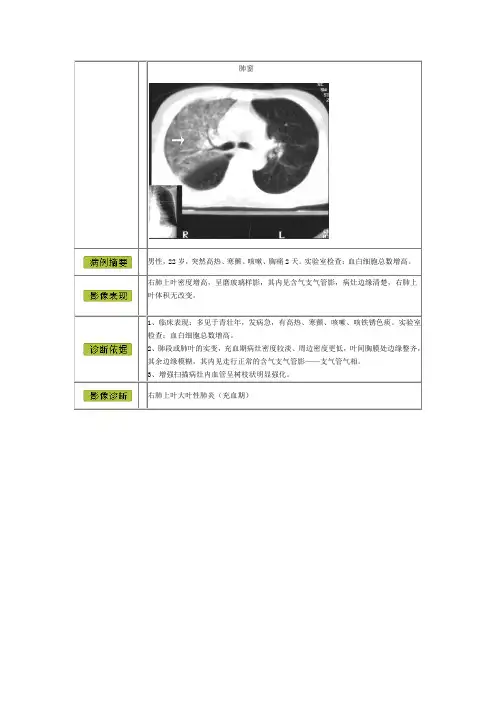
肺窗男性,22岁,突然高热、寒颤、咳嗽、胸痛2天。
实验室检查:血白细胞总数增高。
右肺上叶密度增高,呈磨玻璃样影,其内见含气支气管影,病灶边缘清楚,右肺上叶体积无改变。
1、临床表现:多见于青壮年,发病急,有高热、寒颤、咳嗽、咳铁锈色痰。
实验室检查:血白细胞总数增高。
2、肺段或肺叶的实变,充血期病灶密度较淡、周边密度更低,叶间胸膜处边缘整齐,其余边缘模糊,其内见走行正常的含气支气管影——支气管气相。
3、增强扫描病灶内血管呈树枝状明显强化。
右肺上叶大叶性肺炎(充血期)肺窗纵隔窗男,25岁,咳嗽,黄痰,痰中带血,发热,体温38.5度。
肺窗示右肺下叶大片状致密影,边缘模糊。
纵隔窗示致密影密度不均,内见条状透亮影(即支气管气像)。
(1)病史及临床表现。
(2)肺内实变阴影呈肺叶或段分布。
(3)呈肺段分布者边缘模糊。
(4)空气支气管征。
右肺下叶大叶性肺炎左肺下叶大叶性肺炎(纵隔窗)女性,26岁,淋雨后高热、胸痛、咳嗽、咳铁锈色痰5天左肺下叶密度增高,均匀实变,其内见走行正常的低密度含气支气管影,病灶边缘清楚,左肺下叶体积无改变。
1,多见于青壮年,起病急,有高热、寒战、胸痛、咳嗽、咳铁锈色痰。
血化验检查白细胞总数和中性粒细胞增高。
2、肺段或肺叶实变,内见走行正常的含气支气管影,病变靠叶间胸膜处边缘整齐,其余边缘模糊。
左肺下叶大叶性肺炎右肺上叶大叶性肺炎(纵隔窗)男,37岁,高热寒战、咳嗽、胸痛3天。
右肺上叶高密度实变影,病变边缘清楚,密度均匀,内见低密度空气支气管征,右肺上叶体积无改变。
1,多见于青壮年,起病急,有高热、寒战、胸痛、咳嗽、咳铁锈色痰。
实验室检查:血白细胞总数和中性粒细胞增高。
2、肺段或肺叶的实变,其内见走行正常的含气支气管影,病变靠叶间胸膜处边缘整齐,其余边缘模糊。
右肺上叶大叶性肺炎肺窗男,5岁,发热,咳嗽三天。
双肺下叶见多发散在分布的大小不等小片状高密度影,边缘模糊,密度欠均匀,支气管血管束增粗,小片状高密度影间可见类圆形低密度透亮影。


病例分析患者,女性,35岁,因间断低热、咳嗽1个月,咳痰带血1周入院。
1个月前开始出现发热,体温37.5C左右,伴咳嗽,应用抗炎、止咳药物症状无好转。
1周前出现咳痰,时有痰中带血。
病程中伴盗汗、食欲减退、乏力。
体格检查:体温37.4C,双肺呼吸音清,未闻及干湿性哆音,心率90次/分,节律齐,腹部平软,双下肢无水肿。
血常规: WBC 5. 8X10⁹/L,N56%,L44%,血Hb 110g/L, ESR 35mm/h。
PPD 试验:强阳性。
胸片:右上肺见斑片状密度增高影,边缘不清,其内见空洞样病变。
1.分析该患者的临床诊断及诊断依据。
2.说出对该患者的治疗原则。
肺结核( unmom tereuoin是由结核分枝杆菌引起的肺部慢性传染病。
结核面可侵及全身多个脏器,以肺部受累最常见。
临床上多星慢性过程,表现为低热、消瘦.乏力等全身症状与咳嗽咳痰、咯血等呼吸系统症状。
结核病是全球流行的传染性获病之一,是危害人类健康的公共卫生问题。
世界生组WHO于1993年宣布结核病处于“全球紧急状态”,并推行全程督导短程化学治疗策略作为国家结核病规划的核心内容。
[病因]结核病的病原菌为结核分枝轩菌复合群包括结核分枝杆菌牛分枝杆菌、非洲分枝杆菌和田鼠分枝杆菌。
人肺结核的致病菌90%以上为结核分枝杆菌。
结核分枝杆菌抗酸染色呈红色,可抵抗盐酸酒精的脱色作用,故称抗酸杆菌。
结核分枝杆菌对干燥、冷、酸、碱等抵抗力强,对紫外线比较敏感,太阳光直射下痰中结核杆菌经2~7小时可被杀死。
结核菌生长缓慢,培养时间一般为2-8周。
结核分枝杆菌菌体结构复杂,与结核病的组织坏死、干酪液化、空洞发生以及结核变态反应有关。
[发病机制]的越精病的传摸结钱病在人时中的传染源主要是结核病患者即费直接徐片阳性者,传染性的大小取决于痰内结核分枝杆菌量的多少。
法传播是肺结核最重要的传播途径,经消化道和皮肤等其他途径传播现已罕见。
婴幼儿细胞免疫系统不完善,老年人、HIV感染者、免疫抑制剂使用者,慢性疾病患者等免疫力低下,都是结核病的易感人群。


肺结核诊断标准(WS288-2008)1、范围本标准规定了肺结核诊断依据、诊断原则与鉴别诊断。
本标准适用于全国各级医疗卫生机构及其工作人员对肺结核得诊断、报告。
2、诊断依据2.1 流行病学结核患者发病时,大多不易查出其传染来源。
当易感者与具传染性得肺结核患者密切接触时被感染。
2。
2临床表现2、2、1 症状咳嗽、咳痰≥2周,或咯血为肺结核可疑症状。
多数起病缓慢,部分患者早期可无明显症状,随着病变进展,患者可表现咳嗽、咳痰、咳血痰或咯血,盗汗,疲乏,间断或持续午后低热,背部酸痛,食欲不振,体重减轻,女性患者可伴有月经失调或闭经,部分患者可有反复发作得上呼吸道症状,儿童还可表现发育迟缓等。
少数患者起病急剧,特别就是在急性血行播散性肺结核、干酪性肺炎以及结核性胸膜炎时,多伴有中、高度发热,胸痛与不同程度得呼吸困难等、当有支气管结核时,咳嗽较剧,持续时问较长;支气管淋巴瘘形成并破人支气管阻塞气道或支气管结核导致气管或支气管狭窄,可伴有气喘与呼吸困难。
当肺结核合并肺外结核时,还可表现肺外器官相应症状。
当肺结核合并其她病原菌感染时,多有中、高度发热,咳痰性状则会有相应变化,如咳黄、绿色痰等。
少数患者还可伴有结核变态反应引起得过敏表现,包括:结节性红斑、疱疹性结膜炎与结核风湿症等。
患者可以以一个或多个症状为主要表现,有少部分患者即使肺内已形成空洞也无自觉症状,仅靠胸部影像学检查时发现。
2.2、2 体征早期肺部体征不明显,当病变为大叶性干酪性肺炎时,局部叩诊呈浊音,听诊可闻及管状呼吸音,有空洞合并感染或合并支气管扩张时,可闻及干或湿性啰音。
少部分患者延误诊治时间较长或合并一侧肺不张时,可表现气管向患侧移位,患侧胸廓塌陷、肋间隙变窄、叩诊为浊音或实音、听诊呼吸音减弱或消失;健侧胸廓饱满、肋间隙增宽、叩诊为过清音等。
当病情严重时,患者除呼吸系统体征外,还可表现面色萎黄,结膜、甲床与皮肤苍白以及消瘦等相应部位体征。
当肺结核合并结核性胸膜炎时,早期于患侧可闻及胸膜摩擦音,随着胸腔积液得增加,患侧胸廓饱满,肋间隙增宽,气管向健侧移位,患侧叩诊呈浊音至实音,听诊呼吸音减弱至消失。

肺结核的影像学CT诊断价值与临床意义摘要:目的探讨影像学CT对肺结核的诊断价值和临床意义。
方法选取本地医院2021年1月到2022年1月中,结核病患者70名,进行影像学CT检查,进行病理检测确诊,分析CT在结核诊断中的灵敏性和特异性,从而分析影像学CT的诊断价值与临床意义。
结果病理性检查中,60名结核病患者,影像学CT诊断,漏诊2名,准确率96.67%,漏诊率3.33%。
结论影像学CT诊断肺结核有很高的诊断价值,诊断率高,临床应用上效果显著,可帮助医生快速诊断出肺结核,提供数据,有明显的临床意义。
关键词:肺结核;CT影像学;临床意义;诊断价值;肺结核是一种严重的呼吸道传染疾病,世界卫生组织报告曾经发布声明,虽然每年的全球肺结核患者新增加都会下降2%,但肺结核作为一种年份悠久的疾病,每年依旧新增病,百万人因为肺结核死亡。
尽管科技正在飞速发展,十大致死病中,依旧肺结核在其中,排在了艾滋病之后。
目前,影像学技术在呼吸道疾病中存在重大意义,具有无创性诊断优势,十分有临床价值,特别是影像学CT,具有高清晰度、高分辨率、减少重叠影像、发现潜藏病灶等优势,在临床应用上具有较高的价值[1]。
但由于肺结核的CT征象表现复杂多样,临床征象繁多,诊断起来比较困难。
比如在不同的病人中,肺结核的病理变化是有所不同的,可能发生纤维化、增值甚至吸收等病理变化,此时需要与支气管肺炎和肺炎等疾病进行鉴别[3]。
本文为此进行探讨肺结核疾病的影像学CT诊断价值和临床意义,报告如下。
1、资料与方法1.1资料选取本地医院2021年1月到2022年1月中,肺结核患者70名,均为胸痛,呼吸困难,咳嗽,午后低热,并有特异性抗体和胸腔积液等检查的患者。
选择标准:依据WHO中关于肺结核的诊断标准,经过病理学诊断,确定其中60名患者均为结核病患者,排除肺炎、肿瘤、糖尿病和其他免疫性相关疾病患者。
其中男患者42名(占据60%),女患者28名(占据40%)。
通讯作者:(300021) 天津市海河医院放 射科 张 鹏亚急性血行播散型肺结核与弥漫型肺癌CT征象对比分析就职于天津市海河医院放射科,就读于天津医科大学医学院张 鹏天津市天和医院放射科万业达【摘要】 目的 探讨亚急性血行播散型肺结核与弥漫型肺癌CT征象的鉴别 方法 回顾性分析了37例SMPT及14例DPC病人,所有患者CT和临床资料完整。
结果 SMPT及DPCCT表现中,粟粒结节边缘是否清晰;右肺中叶结节平均>3mm或者≤3mm;粟粒结节分布以上中为主;粟粒结节分布以中下为主;管腔是否狭窄;是否伴有肺不张;是否伴有胸膜肥厚;是否伴有胸膜粘连者;是否伴有纵隔淋巴结肿大,这些征象均具有统计学意义,对SMPT和DPC二者的鉴别有一定的帮助。
【关键词】亚急性血行播散型肺结核;弥漫型肺癌;CT【中图分类号】 R814.42; R521.4【文献标识码】 AThe difference in CT between the Subacute Miliary Pulmonary Tuberculosis and Dif-fuse Pulmonary CancerZHANG Peng,WAN Ye-da.Hai He Hospital , Tianjing,300021,China[Abstract] Objective To study the differences on CT between the Subacute Miliary Pulmonary Tuberculosis ,(SMPT ) and Diffuse Pulmonary Cancer. Methods A retro-spective analysis of 37 cases of SMPT and 14 cases of DPC patients, with integrity CT and clinical data were performed. Results in the SMPT and DPCCT performance, the miliary nodules edges whether clear; right middle lobe nodule in average > 3mm or ≤3mm; the distribution of miliary nodules were generally in the upper and middle or in the middle and lower; the lumen whether narrow; whether accompanied by the atelectasis;whether accompanied by pleural thickening; whether those associated with pleural adhesions; and whether accompanied by mediastinal lymph nodes, are statistically significant, for SMPT and DPC differential diagnosis between the two is certainly helpful.[Key words] subacute miliary pulmonary tuberculosis ; diffuse pumonary cancer ;CT论 著 当人体抵抗力较强,少量结核菌分批经血循环进入肺部,其血行播散常大小不均匀,新旧不等,则称为亚急性血行播散型肺结核[1](SubacuteMiliary Pulmonary Tuberculosis,SMPT)。
弥漫型肺癌(DiffusePumonary Cancer,DPC)是肺腺癌的一种类型,其病理特征是肿瘤细胞沿肺泡壁生长,肺正常结构未被破坏,肿瘤分泌的粘液充满肺泡[2]。
DPC与SMPT的影像学表现较难鉴别。
笔者回顾性分析了经病理证实的或临床治疗后确诊的37例SMPT和14例DPC病人的CT表现及临床特点,旨在为SMPT与DPC的鉴别诊断提供依据。
资料与方法 1.一般资料 回顾性分析2004年5月~2009年2月份我院37例SMPT及14例DPC病人,所有患者CT和临床资料完整。
37例SMPT中男性26例,女性11例,年龄17~86岁,平均年龄38.91岁。
其中,痰中找到抗酸杆菌22例,结核菌素实验阳性37例,查血结核抗体阳性12例,细胞学检查7例,活检6例,经有效抗结核药物治疗后,均有所好转。
有肺结核病史者18例,发热者7例,午后低热者8例,咳嗽者6例, 咯痰者19例,咯血者3例,盗汗者12例,胸痛者4例,呼吸困难者3例,乏力者10例,体重减轻者6例;14例DPC中男性8例,女性6例,年龄38~75岁,平均年龄56.86岁,均经病理活检最终确诊。
有肺结核病史者2例,发热者1例,午后低热者0例,咳嗽者1例, 咯痰者9例,咯血者4例,盗汗者1例,胸痛者5例,呼吸困难者9例,乏力者4例,体重减轻者4例。
2.检查方法 全部病例均行胸部CT扫描,采用岛津SCT—6800T CT扫描机为16例,采用东芝Toshiba Asteion Super 4 CT扫描机35例。
嘱患者深吸气后憋气,自肺尖至膈顶行连续扫描,扫描参数:层厚10mm,进床速度10mm/s,螺距1,扫描时间为0.5~1s,120mV,200mA。
其中8例SMPT及2例DPC患者行胸部部分薄层扫描,层厚1mm,高分辨率算法重建。
由三位主治医师以上职称的放射学医生及两位以上住院医师分析患者的CT基本病变表现得结论,每个结论的最后评价由至少3人取得一致性意见。
3.统计学方法 用SPSS 13.0软件包处理,计数资料采用χ2检验和P检验。
结 果 1.SMPT和DPC粟粒性病灶的CT基本病变特点(见表1) 如表所示,在37例SMPT患者中病灶边缘清晰者占13.51%;右肺中叶结节平均≤3mm者占86.49%;右肺中叶结节平均>3mm 者占13.51%。
在14例DPC患者中病灶边缘清晰者占57.14%;右肺中叶结节平均≤3mm者占7.14%;右肺中叶结节平均>3mm者占92.86%。
以上征象具有统计学意义。
表1 SMPT及DPC粟粒结节病灶CT特点对比分析 病灶特点 SMPT(n=37) DPC(n=14) χ2 P病灶边缘清晰 5 8 10.18 P<0.05病灶密度均匀 12 1 3.42 P>0.05粟粒融合呈片 23 10 0.38 P>0.05右肺中叶结节平均≤3mm 32 1 27.99 P<0.05右肺中叶结节平均>3mm 5 13 27.99 P<0.05 2.SMPT和DPC伴随征象的CT基本病变特点(见表2) 如表所示,在37例SMPT和14例DPC患者中,其螺旋CT的胸部表现可见管腔狭窄的分别占8.11%和50%;有肺不张形成者分别占8.11%和35.71%;有胸膜肥厚者分别占27.03%和64.29%;有胸膜粘连者分别占21.62%和57.14%;伴有纵隔淋巴结肿大者分别占10.81%和64.29%,粟粒上中为主者分别占48.65%和14.29%;粟粒中下为主者分别占8.11%和42.86%;这些征象均具有统计学意义。
讨 论 近年来,肺结核的发病率有逐年增加的趋势[3],由于结核菌侵入血液的菌量与进人肺组织散落 表2 SMPT及DPC伴随征象的CT表现对比分析 CT征象 SMPT(n=37) DPC(n=14) χ2 P 肺实变 2 3 2.95 P>0.05磨玻璃样阴影 12 4 0.07 P>0.05 肺纤维化 8 4 0.27 P>0.05小叶间隔增厚 6 4 0.98 P>0.05 管腔狭窄 3 7 11.31 P<0.05空洞与空腔 9 0 肺气肿 3 3 1.74 P>0.05 肺大泡 3 2 0.44 P>0.05 肺不张 3 5 5.85 P<0.05胸腔积液 10 6 1.82 P>0.05胸膜肥厚 10 9 6.03 P<0.05胸膜粘连 8 8 5.95 P<0.05纵隔淋巴结肿大 4 9 15.29 P<0.05心包积液 0 2粟粒上中为主 18 2 5.03 P<0.05粟粒中下为主 3 6 8.43 P<0.05粟粒外带为主 3 2 0.44 P>0.05粟粒内带为主 9 1 1.09 P>0.05伴肺外转移 0 2停滞在间质或肺泡的不同,可使粟粒阴影有大小不等与分布不均的影像表现。
因此亚急性血行播散型肺结核与弥漫型肺泡癌的鉴别诊断存在着一定的困难,仔细分析螺旋CT表现并与临床资料相结合能够有效地提高两者诊断的准确率。
亚急性血行播散型肺结核其结节大小、分布多不一致,CT图像上表现为双上肺粟粒结节较多,有融合,下肺的结节相对较小、较少,这可能是由于患者抵抗力较强,病菌少量多次地播散,导致已有增殖、融合的粟粒结节与新的播散病灶同时存在[4-6]。
弥漫性肺泡癌的粟粒结节以双下肺和周边肺野分布为主,轮廓大多清楚[7]。
本组病例中,SMPT患者的粟粒结节影分布、大小均匀者并不太多,粟粒影分布较均匀者占21%,大小较均匀者占10.1%,而14例DPC患者中无一例粟粒影分布、大小均匀者。
在结节的密度差异方面,SMPT患者密度均匀者占32.4%,而在DPC病人中仅有一例密度较均匀者。
在SMPT的CT表现中更易出现分布均匀,大小均匀,密度均匀的征象。
37例SMPT患者中病灶位于上中为主的患者为18例,占48.7%;而DPC患者中仅2例病人病灶以上中为主,两者之间存在统计学差异。
DPC患者中分布在中下肺野的占42.86%,而在SMPT患者中仅占8.11%,二者之间有统计学差异,这一结果提示当病灶主要分布在中上肺野时,要多考虑SMPT,主要分布在中下肺野时,要多考虑DPC。
仔细观察单个粟粒结节的特点,发现在右肺中叶范围内,SMPT患者的粟粒结节影大小平均约为1~3mm,而DPC患者其粟粒影直径平均约在2~5mm,较前者大,并且其边缘显示较前者锐利,密度显示较前者高,本组病例中患者粟粒结节的分布是以上中肺野还是以中下肺野为主,粟粒结节影的边缘是否锐利,结节影是多≤3mm或是多>3mm都具有统计学意义,笔者认为这些特点对于二者的鉴别诊断存在一定的帮助。
蔡祖龙[8]提出弥漫性肺泡癌的特征性表现包括支气管充气征,支气管壁不规则,凹凸不平,普遍性狭窄,支气管僵硬、扭曲,主要是较大的支气管显像,较小的支气管多不能显示,呈枯枝状。
JUNG[9]认为支气管通气征是弥漫型肺泡癌区别于感染性肺炎的重要影像学特点。