一例高脂血症性急性胰腺炎患者的降脂治疗分析2
- 格式:doc
- 大小:42.50 KB
- 文档页数:4
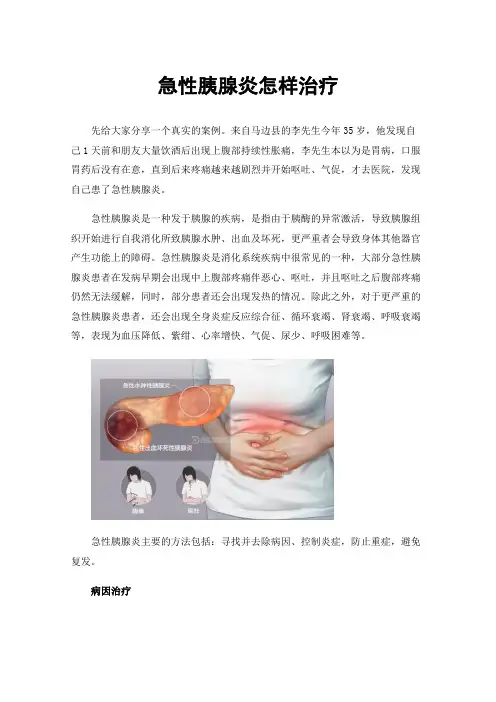
急性胰腺炎怎样治疗先给大家分享一个真实的案例。
来自马边县的李先生今年35岁,他发现自己1天前和朋友大量饮酒后出现上腹部持续性胀痛,李先生本以为是胃病,口服胃药后没有在意,直到后来疼痛越来越剧烈并开始呕吐、气促,才去医院,发现自己患了急性胰腺炎。
急性胰腺炎是一种发于胰腺的疾病,是指由于胰酶的异常激活,导致胰腺组织开始进行自我消化所致胰腺水肿、出血及坏死,更严重者会导致身体其他器官产生功能上的障碍。
急性胰腺炎是消化系统疾病中很常见的一种,大部分急性胰腺炎患者在发病早期会出现中上腹部疼痛伴恶心、呕吐,并且呕吐之后腹部疼痛仍然无法缓解,同时,部分患者还会出现发热的情况。
除此之外,对于更严重的急性胰腺炎患者,还会出现全身炎症反应综合征、循环衰竭、肾衰竭、呼吸衰竭等,表现为血压降低、紫绀、心率增快、气促、尿少、呼吸困难等。
急性胰腺炎主要的方法包括:寻找并去除病因、控制炎症,防止重症,避免复发。
病因治疗病因治疗是指针对由于各种引起急性胰腺炎原因的治疗方法。
引起急性胰腺炎的主要基础疾病包括胆道疾病、高血脂等等。
1.胆源性胰腺炎治疗胆源性胰腺炎是指由于胆道的基础疾病引起了急性胰腺炎。
针对于胆源性胰腺炎患者,比如胆总管结石、急性化脓性胆管炎、胆源性败血症等,应尽早行治疗性ERCP,内镜下Oddi括约肌切开术、取石术、放置鼻胆管等既有助于降低胰管内高压,又可迅速控制感染。
这种微创对因治疗疗效肯定,创伤小,可迅速缓解症状,改善预后,缩短病程,节省治疗费用。
1.高脂血症性胰腺炎治疗高脂血症性胰腺炎是指由于血脂过高引起了急性胰腺炎。
针对于高脂血症性胰腺炎,治疗方法应当以降低血脂为重点,包括:常规降脂药物,低分子肝素,胰岛素,血液净化(血液滤过、血液灌流、血液置换),有利于患者肺、肾、脑等重要器官功能改善和恢复,避免病情恶化。
二、器官支持1.液体复苏旨在迅速纠正组织缺氧,也是维持血容量及水、电解质平衡的重要措施。
此外还应病情补充白蛋白、血浆、血浆代用品,组织中乳酸堆积,代谢性酸中毒较常见,应积极补充碳酸氢钠。


高脂血症经典病例分析引言高脂血症是指血液中胆固醇和/或甘油三酯的浓度升高,是一种常见的代谢性疾病。
主要危害包括心血管疾病、脑血管疾病和胰腺炎等。
本文将通过分析一个高脂血症的经典病例,介绍高脂血症的诊断和治疗方法。
病例描述患者是一名45岁男性,平时体质健康,没有明显慢性病史。
在进行公司体检时,发现其血液中的胆固醇和甘油三酯浓度均明显升高。
患者自觉没有任何不适,但想了解详细情况并进行治疗。
临床检查根据患者的症状和体检结果,经过进一步的检查,得到以下数据:- 总胆固醇:240 mg/dL - 甘油三酯:200 mg/dL - 高密度脂蛋白胆固醇(HDL):40 mg/dL -低密度脂蛋白胆固醇(LDL):180 mg/dL诊断和分析根据临床检查结果,可以初步判断患者患有高脂血症。
高脂血症主要表现为胆固醇和甘油三酯的浓度升高,同时可能伴随着HDL的降低。
胆固醇和甘油三酯的升高意味着患者血液中脂质代谢紊乱,增加了动脉粥样硬化等心血管疾病的风险。
根据血脂水平和相关临床指南,可以将高脂血症分为3个级别:轻度、中度和重度。
本例中,患者的总胆固醇属于轻度升高,甘油三酯和LDL属于中度升高,而HDL降低。
综合考虑患者的年龄和无明显症状,初步判断属于轻度到中度的高脂血症。
治疗方案针对高脂血症,一般采取以下治疗方案: 1. 生活方式干预:包括合理饮食和适量运动。
患者应避免高胆固醇和高脂肪的食物,多摄入富含纤维和不饱和脂肪酸的食物。
适量运动可以帮助控制体重和改善血脂水平。
2. 药物治疗:对于高脂血症程度较重的患者,可以考虑使用降脂药物。
常用的药物包括他汀类药物、贝特类药物等。
根据患者的具体情况,医生会根据临床指南和个体化治疗原则来选择合适的药物。
3. 定期随访:治疗后,患者需要定期复查血脂水平,并根据结果调整治疗方案。
同时,医生也需要对患者进行随访,以了解病情变化和患者的遵医行为。
结果和讨论经过6个月的治疗,患者按照医生的建议进行了生活方式干预,并且坚持服用降脂药物。




高脂血症性急性胰腺炎的综合治疗体会刘建洛薛玉龙张彦华(河南科技大学第三附属医院<洛阳东方医院>普外科河南洛阳 471003)在我国,随着生活条件改善和饮食结构改变,高脂血症(hyperlipemia HL)已成为常见病,也成为急性胰腺炎(acute pancreatitis AP)的常见原因之一。
国外报道高脂血症性急性胰腺炎(hyperlipedemic acute pancreatitis HAP)占急性胰腺炎病例的1.3-3.8%[1],国内还没有权威的数据,但报道的病人数明显上升。
我科自2009年3月至2012年10月收治了12例HAP患者,采用综合的方法进行治疗,报道如下。
1 临床资料本组男7例,女5例;年龄31-78岁,平均46.5岁。
实验室检查:血淀粉酶106-1021U/L,尿淀粉酶670-2261U/L,血清甘油三酯(Triglyceridemic,TG)为6.32-20.7 mmol/L。
急性胰腺炎的诊断标准依据《中国急性胰腺炎诊治指南(草案)》[2],排除其他病因,诊断为HAP。
2 治疗方法2.1一般治疗包括禁食、胃肠减压、液体复苏、抑制胰酶分泌、抗感染、对症支持等。
2.2血液净化治疗包括(1)血液灌洗:我们应用大孔中性树脂吸附清除甘油三酯、细胞因子、内毒物等,直至血中TG浓度降至5.65 mmol/L以下停止;(2)血液滤过:在血液灌洗同时或者以后进行连续血液滤过,排出炎症介质等,并根据不同时期,出超400-1000ml/d不等,以排出潴留体内的水分,在病情稳定后停止。
2.3营养支持:早期给予静脉营养,应用卡文三升袋,热量设定2000-3000kcal/d,并通过X线下置入鼻肠营养管早期给与肠内营养,应用能全力、百普素等及匀浆食物,最后过渡到全胃肠内营养。
2.4手术治疗:1例患者早期合并腹腔高压症,急诊行腹腔减压、灌洗引流术,术中空肠造口给予肠内营养。
2.5持续静脉滴注低分子量肝素,并监测凝血功能,持续泵入胰岛素,控制血糖在6.4-8.3mmol/L范围。


高脂血症性急性胰腺炎患者进行早期降脂治疗的临床效果发布时间:2021-05-14T10:39:01.503Z 来源:《医师在线》2021年9期作者:何钦缘[导读] 目的:探究对高脂血症性急性胰腺炎患者进行早期治疗的应用效果,为该病的治疗提供借鉴。
何钦缘成都医学院第三附属医院.成都市郫都区人民医院四川成都 611700 摘要:目的:探究对高脂血症性急性胰腺炎患者进行早期治疗的应用效果,为该病的治疗提供借鉴。
方法:选择从2018年10月到2020年10月在我院接受治疗的200名高脂血症性急性胰腺炎患者作为本次研究的对象,按照就诊时间的不同将患者分成两组,对对照组进行常规治疗,对观察组在常规护理基础之上采取二次膜分离血浆置换,治疗周期均为1mo,对两组患者血液中的各项指标、特殊指标进行对比分析。
结果:在进行治疗之前,两组患者的各项评分以及各项指标均无较大的差异,p>0.05,在治疗之后,观察组患者的各项指标的改善情况均要强于对照组,p<0.05.结论:对高脂血症性急性胰腺炎患者在常规治疗的基础上采取二次膜分离血浆置换的治疗方式,能够提高治疗效果,值得在临床应用。
关键词:高脂血症性;急性胰腺炎;早期降脂治疗;治疗效果引言随着人们生活节奏的不断加快,越来越多的人饮食习惯较差,导致高脂血症性急性胰腺炎的发病率较高【1】,该病较为危急,因此病死率较高,高脂血症是造成急性胰腺炎的重要因素,高脂血症患者会长期处于应激的状况并且会有炎症反应发生从而造成原发急性胰腺炎,另外高脂血症也是急性胰腺炎最常见的并发症之一,两者具有明显的相关性。
根据相关研究发现,高脂血症性急性胰腺炎患者是以TG 升高为主【2】,而血清胆固醇无明显的升高,与其他类型的急性胰腺炎相比,HLP的病情更加严重并且产生并发症的几率较高【3】。
因此需要对患者进行及时治疗,研究发现,对患者患病早期进行降脂具有重要较好的效果,本次研究对患者采取二次膜分离血浆置换进行治疗,对患者的各项指标进行检验,现具体的报告如下。


医药健闻什么是高脂血症性急性胰腺炎黄洁 (上海交通大学医学院附属瑞金医院,上海 200025)随着物质生活水平不断提升,人们的饮食结构也发生了很大的变化,高热量、高油脂食物频繁出现在餐桌上,给身体带来了一系列不良影响,最常见的就是高脂血症。
与此同时,因高脂血症引发的急性胰腺炎病例数也在逐年增多。
什么是急性胰腺炎急性胰腺炎是消化系统一种较为常见的疾病,指多种病因导致胰酶在胰腺内被异常激活,对胰腺组织自身“消化”而引起的急性炎症。
病情严重时,因胰酶对胰腺及胰周组织持续性腐蚀,可引起胰腺坏死,并产生强烈的炎症反应,导致心、肺、肾等全身多个脏器功能出现障碍,后期还会产生胰腺脓肿、胰腺坏死、假性囊肿等局部并发症。
重症急性胰腺炎病情非常凶险,死亡率也很高。
什么是高脂血症性急性胰腺炎高脂血症性胰腺炎又叫高甘油三酯性胰腺炎,是脂代谢异常引起的一种严重并发症,主要是人体血液中的甘油三酯含量超出正常范围,引发胰腺炎症反应。
一般情况下,人体血清中甘油三酯的参考值是0.45~1.69 mmol/L。
即使存在高血脂,只要甘油三酯低于5.65 mmol/L,也不易发生急性胰腺炎。
研究证实,甘油三酯升高到11.3 mmol/L以上是会引发高脂血症性急性胰腺炎。
高脂血症性急性胰腺炎的主要症状与其他类型胰腺炎的症状基本类似:(1)患者常常会在饱餐后产生腹部不适,如呕吐、腹痛、腹胀等。
尤其是持续的上腹部疼痛感,即使在呕吐后也不会明显减轻。
(2)急性胰腺炎加重时,还会伴有腹膜炎的体征,如腹部压痛明显,腹肌紧张,出现反跳痛,肠蠕动减弱甚至消失等。
(3)多数患者会伴有发热,一般持续3~5 d,重症急性胰腺炎则会超过1周。
(4)重症急性胰腺炎患者常常会出现血压下降、心率增快、面色苍白、尿量减少、神志模糊、电解质紊乱等,甚至因休克危及生命。
高脂血症性急性胰腺炎的诱因主要与不良生活方式有关,可以总结为以下51医药健闻几点:(1)患有脂代谢障碍疾病。
一例高脂血症性急性胰腺炎患者的降脂治疗分析高脂血症性急性胰腺炎临床上一般又称为高甘油三酯血症性急性胰腺炎。
随着人们生活水平的提高和饮食结构的改变,高脂血症性急性胰腺炎发病率近年有明显增高趋势,现在已是仅次于胆源性、酒精性之后的急性胰腺炎常见原因。
鉴于高脂血症性急性胰腺炎复发率高,因此在血脂水平特别是甘油三酯水平的控制尤为重要。
本文就一例血脂控制不佳的高脂血症性急性胰腺炎患者的降脂治疗方案进行分析。
一、病史摘要患者,男,31岁,以“左上腹疼痛2天”为主诉于2014年11月15日入院,缘于入院前2天无明显诱因出现左上腹部阵发锐痛,尚可忍受,无向他处放射,与进食、排便无关,变换体位不缓解,其他尚可,未予重视处理。
入院前10小时饮水后出现左上腹疼痛加剧,程度较前加重,持续不可缓解,无向他处放射,伴腹胀、恶心,其他无异常。
急诊血常规:WBC 10.9×10^9/L,NE 76.3%,Hb 169g/L,PLT 165×10^9/L。
血淀粉酶:430U/L。
入院查体:生命征平稳,心肺未见异常体征。
左上腹压痛、反跳痛,无肌紧张,余全腹无异常。
叩诊无异常,肠鸣音4次/分。
既往病史:10个月前因“高脂血症性急性胰腺炎”于我院治疗好转后出院。
发现“2型糖尿病”10个月,规律服用“二甲双胍0.5g BID”,血糖控制可。
发现“高脂血症、重度脂肪肝”10个月,规律服用“非诺贝特200mg QN”,血脂控制不佳。
诊断:1、腹痛原因待查,高脂血症性急性胰腺炎可能;2、2型糖尿病;3、重度脂肪肝。
治疗经过:11月15日实验检查:TG 11.73mmol/L,TC 6.79 mmol/L,HDL-c 0.59 mmol/L,LDL-c 0.76 mmol/L,apoA 1.44g/L,apoB 0.87g/L,血糖14.07 mmol/L,ALT 47U/L,乳酸脱氢酶152U/L,肌酸激酶53U/L,肌酸激酶同工酶5U/L,血淀粉酶1571U/L,血脂肪酶1892.6U/L。
高脂血症性急性胰腺炎降脂治疗疗效分析刘丽娜;林财威;王旭东【期刊名称】《中国临床医生》【年(卷),期】2015(000)012【摘要】目的:分析低分子肝素和胰岛素在治疗高脂血症性急性胰腺炎( HLAP)过程中降低高甘油三酯血症的临床疗效。
方法将HLAP病例14例作为研究对象,通过营养支持、抑酸、抑制胰酶、脏器功能支持、预防感染等急性胰腺炎的治疗和“葡萄糖+胰岛素+低分子肝素”降脂治疗,观察甘油三酯、胆固醇变化趋势、平均住院日以及疾病转归。
结果14例患者中13例痊愈出院,平均住院日11.5天,患者治疗前甘油三酯平均浓度43.7 mmol/L,治疗后12小时甘油三酯平均浓度降至25.9 mmol/L,24小时降至13.8 mmol/L,36小时降至10.9 mmol/L(低于11.3 mmol/L),96小时降至3.6 mmol/L(低于5.65mmol/L);胆固醇浓度也有所下降。
结论低分子肝素和胰岛素联合治疗对于降低血甘油三酯浓度具有显著的效果。
【总页数】2页(P33-34)【作者】刘丽娜;林财威;王旭东【作者单位】航天中心医院,北京100049;航天中心医院,北京100049;航天中心医院,北京100049【正文语种】中文【中图分类】R576【相关文献】1.血液灌流联合连续性静脉-静脉血液透析滤过对高脂血症性重症急性胰腺炎的疗效分析 [J], 李茂琴;史载祥;许继元;卢博;李家琼;许艳军;王晓猛;李松梅;王懿宁2.高脂血症性重症急性胰腺炎降脂治疗与病情转归的关系 [J], 杨宇龙;王农荣3.高脂血症性重症急性胰腺炎降脂治疗与病情转归的关系 [J], 杨宇龙;王农荣4.血浆置换联合血液净化治疗高脂血症性重症急性胰腺炎患者的疗效分析 [J], 房健健;焦清海;王健;张雪梅;田英平5.早期腹腔灌洗联合静脉滴注乌司他丁治疗高脂血症性重症急性胰腺炎的疗效分析[J], 吴林;郑晓彬;郑桂贞;庄怡哲因版权原因,仅展示原文概要,查看原文内容请购买。
高甘油三酯血症性急性胰腺炎治疗进展研究摘要:近年来,随着现代化居民生活水平的显著提升,高甘油三酯血症性急性胰腺炎(HTG-AP)的发病率呈逐年上升趋势,主要以血甘油三酯升高、代谢紊乱及多脏器功能障碍为显性特征。
发病机制的探讨多集中于游离脂肪酸、胰腺微循环障碍、钙超载、氧化应激、基因多态性等方面。
有研究指出,高甘油三酯血症是继胆道疾病之后引发急性胰腺炎的第二大因素,对其反复发病、疾病急性期严重程度及后期休养恢复等阶段均有不同程度的影响。
但从提出此概念到研究阶段都未能系统性地明确其发病机制,导致临床治疗缺乏精准性。
基于此,亟待探讨高甘油三酯血症急性胰腺炎的治疗方法是当前临床医学工作者的重要课题,本文将结合最新研究进展以及权威专家指南,就高甘油三酯血症性急性胰腺炎的诊断、发病机制、治疗预防等方面进行综述,以期更好地帮助患者恢复健康。
关键词:高甘油三酯血症;急性胰腺炎;研究进展急性胰腺炎(acute pancreatitis,AP)是指胰腺自我消化并累及周围组织的炎症性疾病,可导致胰腺坏死以及持续性器官功能衰竭,并逐步发展为重症急性胰腺炎,危及生命[1-2]。
近年来国内临床研究结果显示,高甘油三酯血症引起的AP因素已超过酒精,跃居第二位。
而高脂血症引起的AP与血清甘油三酯水平显著升高有着密切的关联性,由此又被称为高甘油三酯血症性急性胰腺炎,是我国高脂血症性急性胰腺炎的主要类型,发病率约占AP的20%~30%左右[3-4]。
结合近几年回顾性及前瞻性地研究,虽揭示了高甘油三酯对AP临床不同程度的影响,却尚未明确指向高甘油三酯血症导致AP发生的必要性,还需进一步探讨。
一、流行病学一项最新的研究报告显示,当血清甘油三酯水平呈明显上升趋势则会引发急性胰腺炎,以及成为复发性胰腺炎的高危因素,这两者之间存在较强的关联性,但在临床实践中往往会延迟判断[5-6]。
HTG-AP主要分为原发性和继发性两种类型,其中原发性在临床上比较少见,通常表现为相关基因异常,血清甘油三酯水平极度升高,在没有其他诱因的情况下也可引发AP,甚至婴儿期患者会出现乳糜微粒血症,常发于儿童阶段,是一种常染色体隐性遗传病。
高脂血症性急性胰腺炎特点与处理原则春节聚餐,饮酒、高脂饮食不可避免,急性胰腺炎就诊人数可能增加,其中高脂血症性急性胰腺炎发病率也不容忽视,掌握其特点及处理原则可以从容应对!急性胰腺炎(acute pancreatitis,AP)是各种病因导致的胰酶异常激活的胰腺常见炎性疾病,主要特征是胰腺局部的炎症和由此而导致的全身炎症反应。
在西方国家,AP最常见的病因是胆结石,其次是酒精和高三酰甘油(HTG),与西方国家不同,胆结石和HTG是我国AP最常见的病因,随着生活水平的提高以及不良生活方式的影响,因HTG导致AP发病的比例逐年上升,由12.3%(2003年)上升到25.6%(2013年)。
1、高三酰甘油血症急性胰腺炎的特点有15%~20%人群在日常的医疗就诊中发现HTG,据统计9%的AP 患者伴有HTG。
HTG小部分是由单基因病变导致的,例如脂蛋白脂肪酶(LPL)或其辅助因子的基因突变。
临床常见的严重的HTG通常是由多基因和后天因素导致的,包括酗酒、肥胖、高脂饮食等不良的生活习惯,糖尿病、肾病综合征、肾衰竭、系统性红斑狼疮等疾病以及某些药物、妊娠亦是HTG最常见的原因。
HTG急性胰腺炎(hypertriglyceridemia acute pancreatitis,HTGP)临床表现与其他病因引起的AP相似,目前临床上对HTGP的诊断主要依靠AP临床症状(持续性上腹部疼痛、淀粉酶升高3倍以上以及影像学典型的AP改变)以及高脂血症,其中三酰甘油(triglycerides,TG)是诊断的必要条件,但需要注意的是当TG>500 mg/dL时会干扰体内的淀粉酶的测量,导致其淀粉酶正常或偏低,既往研究认为这可能是因为HTG患者体内存在一种淀粉酶活性抑制物所造成。
与常见的胆源性急性胰腺炎相比,HTGP患者较年轻,男性较多,体重指数(BMI)更高,更易合并2型糖尿病、肥胖、脂肪肝等代谢综合征。
从HTGP的病情进展和预后来看,HTGP病情更重,重症化倾向更明显,并发症的发生率更高,例如急性肾损伤(acute kidney injury,AKI)、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、深静脉血栓形成(deep vein thrombosis,DVT)、多器官功能障碍(multiple organ dysfunction,MODS)发生率较高,预后更差。
高脂血症性急性胰腺炎患者疾病严重程度与血脂的关系分析摘要:目的:研究高血脂性急性胰腺炎患者病情程度与血脂之间的关系。
方法:择选2015年1月~2023年1月收治的70例高脂血症急性胰腺炎患者,根据亚特兰大分类标准,将其分为三组,分别为轻症组、中度组、重度组。
收集3组的临床资料,比较3组TG、TC、HDL-C、LDL-C、ALT、AST、TBIL、ALB等实验室指标以及BISAP、CTSI评分。
结果:重度组患者的TC、TG、HDL-C水平均高于轻度组和中度组,HDL-C低于轻度组和中度组, P<0.05;重度组的ALT、AST水平明显高于轻中度组ALB、TBIL水平低于轻中度组,P<0.05;重度组患者的BISAP、CTSI评分也明显高于轻中度组,P<0.05。
结论:AP患者血脂水平与病情严重程度呈正比,临床上,可通过血脂水平来评估高脂血症性AP患者的病情程度。
关键词:高脂血症;急性胰腺炎;严重程度;血脂;肝功能急性胰腺炎(AP)是常见的消化系疾病,自上世纪五十年代第一例高脂血症性AP被诊断出来,高脂血症遂成为胆结石、酒精后引起AP的第三大病因。
近些年有关数据显示,高脂血症引起的AP概率已经超过酒精因素引起的该病发病病因。
AP可累及全身器官,病情凶险,病死率极高,特别是重症AP[1]。
目前,临床上有评估疾病严重程度的量表,如AP严重程度床边指数(BISAP)、CT严重指数(CTSI)等,可有效评估病情的严重程度,为疾病的进一步治疗提供参考。
由于高脂血症性AP的发生与血清甘油三酯(TG)、总胆固醇(TC)等密切相关。
因此,推测AP患者的血脂相关指标变化,有助于为高脂血症性AP的病情评估提供依据,但这方面的研究相较少见,需更多的研究去支撑[2]。
鉴于此,本研究分析高脂血症性AP患者的严重程度与血脂之间的关系,现将研究结果报告如下。
1.资料及方法1.1一般资料选取2015年1月~2023年1月,我院收治的70例高脂血症性AP患者,根据疾病的严重程度将其分为三组,轻症组(41例)、中度组(22例)、重度组(7例)。
一例高脂血症性急性胰腺炎患者的降脂治疗分析高脂血症性急性胰腺炎临床上一般又称为高甘油三酯血症性急性胰腺炎。
随着人们生活水平的提高和饮食结构的改变,高脂血症性急性胰腺炎发病率近年有明显增高趋势,现在已是仅次于胆源性、酒精性之后的急性胰腺炎常见原因。
鉴于高脂血症性急性胰腺炎复发率高,因此在血脂水平特别是甘油三酯水平的控制尤为重要。
本文就一例血脂控制不佳的高脂血症性急性胰腺炎患者的降脂治疗方案进行分析。
一、病史摘要
患者,男,31岁,以“左上腹疼痛2天”为主诉于2014年11月15日入院,缘于入院前2天无明显诱因出现左上腹部阵发锐痛,尚可忍受,无向他处放射,与进食、排便无关,变换体位不缓解,其他尚可,未予重视处理。
入院前10小时饮水后出现左上腹疼痛加剧,程度较前加重,持续不可缓解,无向他处放射,伴腹胀、恶心,其他无异常。
急诊血常规:WBC 10.9×10^9/L,NE 76.3%,Hb 169g/L,PLT 165×10^9/L。
血淀粉酶:430U/L。
入院查体:生命征平稳,心肺未见异常体征。
左上腹压痛、反跳痛,无肌紧张,余全腹无异常。
叩诊无异常,肠鸣音4次/分。
既往病史:10个月前因“高脂血症性急性胰腺炎”于我院治疗好转后出院。
发现“2型糖尿病”10个月,规律服用“二甲双胍0.5g BID”,血糖控制可。
发现“高脂血症、重度脂肪肝”10个月,规律服用“非诺贝特200mg QN”,血脂控制不佳。
诊断:1、腹痛原因待查,高脂血症性急性胰腺炎可能;2、2型糖尿病;3、重度脂肪肝。
治疗经过:11月15日实验检查:TG 11.73mmol/L,TC 6.79 mmol/L,HDL-c 0.59 mmol/L,LDL-c 0.76 mmol/L,apoA 1.44g/L,apoB 0.87g/L,血糖14.07 mmol/L,ALT 47U/L,乳酸脱氢酶152U/L,肌酸激酶53U/L,肌酸激酶同工酶5U/L,血淀粉酶1571U/L,血脂肪酶1892.6U/L。
患者入院后初始治疗方案为给予醋酸奥曲肽注射液抑制胰液分泌、兰索拉唑注射液制酸、低分子肝素钙注射液抗凝、左卡尼汀保护心肌、异甘草酸镁注射液保肝、非诺贝特降脂、营养支持及补液处理。
11月17日患者诉自发病以来规律服用“非诺贝特200mg QN”血脂控制不佳,临
床药师认为该患者TG为11.73mmol/L属于重度或极重度高三油甘脂血症(>11.2mmol/L)患者[1],且单药调脂效果不佳应给予联合用药,考虑患者为急性胰腺炎可能存在多器官的损伤,应选用对机体副作用小的降脂药,建议加用“多廿烷醇10mg QN”,医师采纳临床药师建议。
患者在调整降脂方案后血脂水平得到显著下降。
患者住院期间调整降脂方案前后血生化变化情况见表1。
表1 患者住院期间调整降脂方案前后血生化变化情况
注:TG:甘油三酯;TC:胆固醇;HDL-c:高密度脂蛋白;LDL-c:低密度脂蛋白;apoA:载脂蛋白A;apoB:载脂蛋白B; GLU:血糖;ALT:谷丙转氨酶;CK:肌酸激酶;CKMB:肌酸激酶同工酶;AMS:血淀粉酶;LPS:血脂肪酶;/:无该数据。
二、分析与讨论
高甘油三酯血症是急性胰腺炎的独立危险因素,与胰腺炎在一定程度上是互为因果关系[2],当甘油三酯>5.65mmol/L,特别是那些>11.2mmol/L的患者,应将控制甘油三酯作为主要治疗目标[3]。
另外,有研究表明将甘油三酯控制在5.65mmol/L以下对胰腺炎患者的症状缓解、预后改善及预防均有所帮助[4]。
但是,对于高脂血症性急性胰腺炎患者的调脂方案建立应综合考虑患者疾病的特点、降脂药的有效性以及联合用药的必要性和安全性等因素。
患者此次入院为复发型高脂血症性急性胰腺炎。
在入院当天,患者的TG显著升高为11.73 mmol/L,TC轻微升高为6.79 mmol/L,LDL-c和HDL-c均低于标准值,使用非诺贝特降脂符合指南对于重度或极重度的高甘油三酯(>11.2mmol/L)患者强烈推荐贝特类药物治疗的准则[1]。
但是,该患者自10月前发病以来,一直使用“非诺贝特200mg QN”降血脂,血脂控制不佳,属于单一调脂药物难以达标的糖尿病混合型血脂异常的患者(以甘油三酯显著升高为主),应选择不同作用机制药物联合应用以控制血脂水平,减少药物剂量及不良反应发生率[5]。
虽然,指南表示贝特类、烟酸类、他汀类在降低甘油三酯水平和纠正其他脂代谢异常方面存在互补的作用机制,可用于联合用药[1],但联合用药可增加肌病和肝毒性,发生率与剂量呈正相关[6]。
另外,急性胰腺炎患者往往合并有心、肝、肾、肺等多脏器功能损害[7],因此,从安全性方面考虑贝特类与烟酸类或他汀类之间的联用并不适用于该患者。
而具有降脂辅助作用且安全性和耐
受性良好的多廿烷醇才是更好的选择。
多廿烷醇是一种含有8种长链脂肪伯醇的混合物,是将甘蔗蜡经有机溶剂的特殊处理,再进行皂化后提纯得到。
多廿烷醇可作为高TC血症、高LDL-c血症或低HDL-c血症患者一级预防治疗用药,且可轻度降低TG的作用,具有良好的安全性、耐受性和明确的调脂疗效,对肝功和肌酶没有任何影响,与贝特类联用安全性良好[8]。
2008年的《多廿烷醇临床应用专家共识》[9]指出联用多廿烷醇和贝特类可分别降低TG水平47.1%、TC水平20.8%、LDL-c水平7.7%,升高HDL-c水平25.6%(单用贝特类为降低TG水平33.9%,升高HDL-c水平10.9%),因此,共识推荐多廿烷醇与贝特类药物可联合用于混合型高脂血症的治疗。
临床药师结合以上依据建议医师在原降脂方案的基础上加用“多廿烷醇10mg QN”联合降脂,医师采纳意见。
该患者在联合降脂5天后即11月22日血生化示:TG 水平降至 5.65mmol/L以下为 4.10mmol/L,TC也控制在标准值以下为4.44mmol/L,LDL-c虽有所升高但仍处于标准值范围,总体血脂水平控制较为理想,但HDL-c太低还有待提升。
三、总结与体会
高脂血症性急性胰腺炎患者经治疗后可好转,但如果血脂水平特别是甘油三酯水平控制不佳时复发率高于其他类型的胰腺炎,因此,需要长期检测血脂。
对于单一调脂药物难以达标的糖尿病混合型血脂异常的胰腺炎患者(特别是重度或极重度高三油甘脂血症的胰腺炎患者),可以应用贝特类与多廿烷醇联合降脂方案,以有效地控制甘油三酯水平,缓解症状,改善预后。
参考文献
[1] 吴佳,沈东超,石玉芝,等.高三油甘脂血症的评估与治疗:内分泌学会临床实践指南(节选第二部分)[J].中国卒中杂志,2013,8(2):124-132.
[2] 李文科,王东.高脂血症性胰腺炎研究进展[J].中国全科医学,2013,16(24):2793-2795.
[3] Jacobson TA, Ito MK, Maki KC, et al. National Lipid Association recommendations for patient-centered management of dyslipidemia[J]. Journal of Clinical Lipidology (2014) 8,473–488.
[4] 吴畎,董占宏,陈效才.高脂血症性急性胰腺炎的相关因素分析[J].当代医
学,2009,15 (33) :43-44.
[5] 迟家敏.糖尿病合并血脂代谢异常的药物治疗[J].中国新药杂志,2011,20(21):2086-2089.
[6] 李根林,张华,徐玉叶.血脂异常的调脂策略[J].中国实用医药,2013,8(19):204-205.
[7] 秦志忠,华占楼,周士军.急性胰腺炎合并多脏器损害的临床特征及分析[J].实用医学杂志,2006,22(23):2758-2760.
[8] 胡大一,丁荣晶.新型调脂药-多廿烷醇临床应用评价[J].中国实用内科杂志,2009,29(1):17-19.
[9] 多廿烷醇临床应用专家共识组.新型调脂药-多廿烷醇临床应用专家共识[J].中华内科杂志,2008,47(11):961-963.。