一氧化碳中毒的病理、诊断、治疗
- 格式:doc
- 大小:24.50 KB
- 文档页数:2

一氧化碳中毒的原理一氧化碳中毒的原理一氧化碳中毒是指人体机体内一氧化碳浓度太高,使机体机能受到抑制,从而引发各种症状和影响生理功能的不良反应的过程。
目前,这种病症在印度和文莱等新兴经济体以及美国、加拿大和中国等发达经济体的发病率都很高,并且在以后的几年里仍将保持高发率。
一、一氧化碳中毒的成因一氧化碳中毒的病因通常是由于吸入大量的一氧化碳而导致的。
这种情况可能是由于室内空气污染、油烟等引起的,也可能是由于火灾引起的。
一氧化碳也可以来自于有毒气体排放,如某些化学制品、暖气系统等。
二、一氧化碳中毒的风险因素一氧化碳中毒的风险因素主要是由于有毒气体的吸入而引起的。
构成一氧化碳中毒的有毒气体可以来自于不正常的有毒气体的排放,也可以来自于室内空气污染、油烟等引起的。
部分特殊行业,如焊接作业、烧结作业等,也可以引起一氧化碳中毒的风险。
三、一氧化碳中毒的病理机制1. 一氧化碳与血红蛋白之间的定向相互作用:血红蛋白(Hb)能够与一氧化碳形成一种含有一氧化碳的Hb-CO(Carboxyhemoglobin)混合物,从而使血红蛋白损失了本身对氧气的结合能力,从而影响到机体对氧气的运输和利用。
2. 一氧化碳中毒引起的呼吸、循环失调:由于一氧化碳与血红蛋白之间的定向相互作用,使机体出现了呼吸、循环失调症状,如心跳减慢、血压下降、血氧饱和度下降等,从而导致机体机能障碍。
四、一氧化碳中毒的症状一氧化碳中毒的症状主要有头痛、头晕、恶心、呼吸困难、昏厥、心跳加快、呼吸过快等。
通常病人会感到头痛,有时可能会出现混乱或惊恐的表现,甚至可能带来意识丧失。
五、一氧化碳中毒的治疗一氧化碳中毒的治疗方法主要有提供氧气疗法、改善血红蛋白结构及功能、血液净化及抗毒治疗等。
具体疗法要根据病情的不同而定,最好的办法是尽早发现、尽早治疗,当然在日常生活中,应尽量减少接触有毒气体,减少污染引起的一氧化碳中毒。
总之,一氧化碳中毒是一种常见的病症;而一氧化碳中毒的成因、病理机制、症状以及治疗方式也都有所不同,因此,有意识地避免一氧化碳污染,同时及时就医及早诊断,是最好的预防措施。


一氧化碳的中毒机理一氧化碳的中毒机理是:它进入肺泡后很快会和血红蛋白(Hb)产生很强的亲合力,使血红蛋白形成碳氧血红蛋白(COHb),阻止氧和血红蛋白的结合。
血红蛋白与一氧化碳的亲合力要比与氧的亲合力大200~300倍,同时碳氧血红蛋白的解离速度却比氧合血红蛋白的解离慢3600倍。
一旦碳氧血红蛋白浓度升高,血红蛋白向机体组织运载氧的功能就会受到阻碍,进而影响对供氧不足最为敏感的中枢神经(大脑)和心肌功能造成组织缺氧,从而使人产生中毒症状。
急性一氧化碳中毒是吸入高浓度一氧化碳后引起以中枢神经系统损害为主的全身性疾病,中毒起病急、潜伏期短。
轻、中度中毒主要表现为头痛、头昏、心悸、恶心、呕吐、四肢乏力、意识模糊,甚至昏迷,但昏迷持续时间短,经脱离现场进行抢救,可较快苏醒、一般无明显并发症。
重度中毒者意识障碍程度达深昏迷状态,往往出现牙关紧闭、强直性全身痉挛、大小便失禁。
部分患者可并发脑水肿、肺水肿、严重的心肌损害、休克、呼吸衰竭、上消化道出血、皮肤水泡或成片的皮肤红肿、肌肉肿胀坏死、肝、肾损害等。
一氧化碳中毒临床表现及诊断[临床表现]1.轻度(血液COHb含量为10%~20%)头痛、头晕、耳鸣、恶心、呕吐、心悸、四肢无力或有短暂的晕厥。
离开中毒环境,吸人新鲜空气后,症状可很快消失。
2.中度(血液COHB含量为30%一40%)。
除上述症状加重外,出现程度较浅的昏迷。
患者面色潮红、口唇及皮肤呈樱桃红色,脉快多汗、烦躁,此时若抢救及时,可使病人苏醒。
3.重度(血液COHb含量在50%以上)。
除上述症状外,常并发肺水肿、脑水肿、呼吸困难、心律失常等。
如呼吸中枢麻痹,可在短时间内死亡。
一氧化碳中毒治疗方法1.抢救:尽快离开有毒现场,移送至新鲜空气处,解开领口、裤带,清除口鼻分泌物,保持呼吸通畅。
呼吸心跳停止者给予人工呼吸或行气管插管,注射呼吸兴奋剂。
并注意保温。
2.供氧:高压氧的疗效最佳。
但中毒超过36小时者效果甚微。


XXXX医院一氧化碳中毒急诊处置规范一、一氧化碳理化性质二、常见致病因素三、中毒机制四、中毒分级五、中毒临床表现六、辅助检查七、中毒急救措施八、高压氧治疗机理九、中毒治疗措施十、中毒预防措施一氧化碳中毒是急诊科常见的中毒性疾病,可并发多种严重疾病,极大地影响人们的健康。
现在进入冬季,主要集中在农村较常见,但是,在临床中有一部分属于工业中毒,掌握一氧化碳的急救措施是每个医务人员必须掌握的知识。
一、一氧化碳理化性质一氧化碳中毒通常指煤气中毒,在生产和生活环境中,含碳物质燃烧不完全,都可产生一氧化碳。
其是一种无色、无味、无臭、无刺激性气体,不溶于水,经呼吸道吸入可引起中毒。
与氧气相比,一氧化碳与血红蛋白的亲和力更高,因此,当一氧化碳被人体吸入后,会使血红蛋白丧失携带氧气的能力,从而造成细胞死亡,甚至危及生命。
含碳氧血红蛋白COTb水平是衡量疾病严重程度的指标。
二、常见致病因素1、过去多是因为在室内使用植物燃料或煤球炉做饭或取暖时,未能注意室内通风所致;2、现在使用煤气做饭,若煤气灶老化、连接皮管老化或脱落,忘记将煤气灶关好或者没有关紧;或煤气灶火焰被吹灭未能及时关掉开关,均会导致一氧化碳中毒;3、家庭燃气热水器安装不当,热水器在燃烧的过程中需要消耗大量氧气,产生一氧化碳滞留在室内,如果在洗澡时浴室湿度过大,门窗关闭比较紧,空气得不到有效流通,也会引起一氧化碳中毒。
4、夏季长时间待在未通风且空调开放的车内,也容易造成一氧化碳中毒。
5、在生产环节中,燃煤锅炉的散热系统发生故障,导致生产和转运煤气的设备发生泄漏,作业场所空气不流通,就会导致一氧化碳中毒。
6、冬季种植蔬菜的密闭性塑料大棚中,采用煤炉取暖且没有完善的排烟设施,也会因为空气流通不畅造成一氧化碳中毒。
三、中毒机制.1、缺血缺氧学说是一氧化碳中毒的经典学说之一。
一氧化碳与血红蛋白高度亲和,造成血红蛋白携带氧能力下降。
在线粒体中,一氧化碳直接与细胞色素C氧化酶或间接与细胞色素P450系统中的酶结合,造成呼吸链传递障碍,氧气利用困难,导致组织缺氧。

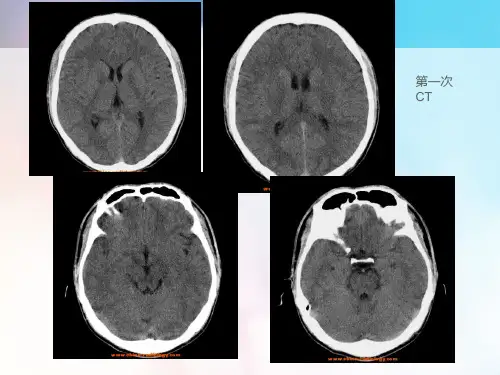




急性一氧化碳中毒是吸入较高浓度一氧化碳 (CO)后引起的急性脑缺氧性疾病;少数患者可有迟发的神经精神症状。
部分患者亦可有其它脏器的缺氧性改变。
1 诊断原则根据吸入较高浓度一氧化碳的接触史和急性发生的中枢神经损害的症状和体征,结合血中碳氧血红蛋白(HbCO)及时测定的结果,现场劳动卫生学调查及空气中一氧化碳浓度测定资料,并排除其他病因后,可诊断为急性一氧化碳中毒。
2 诊断及分级标准2.1 接触反应出现头痛、头昏、心悸、恶心等症状,吸入新鲜空气后症状可消失者。
2.2 轻度中毒具有以下任何一项表现者:a. 出现剧烈的头痛、头昏、四肢无力、恶心、呕吐;b. 轻度至中度意识障碍,但无昏迷者。
血液碳氧血红蛋白浓度可高于10%。
2.3 中度中度除有上述症状外,意识障碍表现为浅至中度昏迷,经枪救后恢复且无明显并发症者。
血液碳氧血红蛋白浓度可高于30%。
2.4 重度中毒具备以下任何一项者:2.4.1 意识障碍程度达深昏迷或去大脑皮层状态;2.4.2 患者有意识障碍且并发有下列任何一项表现者:a. 脑水肿;b. 休克或严重的心肌损害;c. 肺水肿;d. 呼吸衰竭;e. 上消化道出血;f. 脑局灶损害,如锥体系或锥体外系损害体征。
碳氧血红旦白浓度可高于 50%。
2.5 急性一氧化碳中毒迟发脑病(神经精神后发症)。
急性一氧化碳中毒意识障碍恢复后,经约2-60 天的“假愈期”,又出现下列临床表现之一者:a. 精神及意识障碍呈痴呆状态,谵妄状态或去大脑皮层状态;b. 锥体外系神经障碍出现帕金森氏综合征的表现;c. 锥体系神经损害(如偏瘫、病理反射阳性或小便失禁等);d. 大脑皮层局灶性功能障碍如失语、失明等 ,或出现继发性癫痫。
头部CT检查可发现脑部有病理性密度减低区; 脑电图检查可发现中度及高度异常。
3 治疗原则3.1 迅速将患者移离中毒现场至通风处,松开衣领 ,注意保暖,密切观察意识状态。
3.2 及时进行急救与治疗。
a. 轻度中毒者,可给予氧气吸入及对症治疗。
一氧化碳中毒病理
一氧化碳中毒是因为体内吸入或吞食一氧化碳,导致一氧化碳与血红蛋白结合,形成碳氧血红蛋白,从而影响氧的运输和释放,导致缺氧。
一氧化碳中毒的病理机制包括以下几个方面:
1. 碳氧血红蛋白形成:一氧化碳与血红蛋白结合,形成稳定的碳氧血红蛋白,这种血红蛋白与氧结合的亲和力高于普通的氧合血红蛋白,在一氧化碳中毒时,碳氧血红蛋白会取代氧合血红蛋白与氧结合,从而导致组织缺氧。
2. 组织缺氧:由于碳氧血红蛋白的形成,导致氧的运输和释放受到阻碍,造成组织缺氧。
尤其是对于高氧需求和易受损的组织(如心脑等),缺氧会导致细胞受损甚至死亡。
3. 组织中代谢产物积累:缺氧会导致细胞代谢障碍,细胞内的各种代谢产物无法正常代谢和清除,积累反过来又对细胞结构和功能造成进一步的损害。
4. 一氧化碳直接毒性:一氧化碳具有直接的毒性,它会干扰细胞内的酶系统,抑制线粒体的功能,导致细胞凋亡和损伤。
综上所述,一氧化碳中毒的病理机制主要包括碳氧血红蛋白形成、组织缺氧、代谢产物积累和一氧化碳的直接毒性。
这些机制相互作用,最终导致全身性的损伤和器官功能的障碍。
一氧化碳中毒病理过程
一氧化碳中毒是一种常见的中毒疾病,其病理过程是指在人体中摄入或吸入一氧化碳后,该有毒气体会通过呼吸道进入血液循环,与血红蛋白结合形成一种非可逆的结合物,从而引起一系列病理生理变化。
当一氧化碳进入血液循环后,它会与血红蛋白结合,形成一种称为碳氧血红蛋白的物质。
这种结合相比氧气与血红蛋白的结合更加牢固,因此导致了血液运输
氧气的能力受到了严重的抑制。
这导致了组织和细胞无法获得足够的氧气供应,进而引发一系列病理改变。
在一氧化碳中毒的病理过程中,受到影响最为严重的是中枢神经系统。
由于大脑对氧气供应的高度敏感性,缺氧会导致神经细胞的功能受损和死亡。
这会引起头痛、头晕、嗜睡、意识模糊等中枢神经系统症状。
在严重的情况下,一氧化碳中
毒还可以导致昏迷和死亡。
此外,一氧化碳中毒还会对心血管系统产生负面影响。
血液中的缺氧导致心脏负荷增加,加重心脏的工作负担。
这可能引发心脏病发作、心绞痛等心血管疾病,并导致心脏功能紊乱,甚至心力衰竭。
另外,一氧化碳中毒还可以对其他器官和系统造成损害。
呼吸道受到刺激和损伤,可能导致咳嗽、喉痛等症状。
肺部也可能受到损害,出现肺水肿等呼吸系统疾病。
一氧化碳还会干扰血液中的正常氧输送机制,并对肝脏、肾脏等重要器官造成损伤。
总之,一氧化碳中毒的病理过程主要是由于血红蛋白与一氧化碳的结合导致供氧能力下降,引起中枢神经系统、心血管系统和其他器官的功能异常和病理改变。
及时的诊断和处理对于减轻一氧化碳中毒的病理过程具有重要意义。
一氧化碳的中毒机理
一氧化碳的中毒机理是:它进入肺泡后很快会和血红蛋白(Hb)产生很强的亲合力,使血红蛋白形成碳氧血红蛋白(COHb),阻止氧和血红蛋白的结合。
血红蛋白与一氧化碳的亲合力要比与氧的亲合力大200~300倍,同时碳氧血红蛋白的解离速度却比氧合血红蛋白的解离慢3600倍。
一旦碳氧血红蛋白浓度升高,血红蛋白向机体组织运载氧的功能就会受到阻碍,进而影响对供氧不足最为敏感的中枢神经(大脑)和心肌功能造成组织缺氧,从而使人产生中毒症状。
急性一氧化碳中毒是吸入高浓度一氧化碳后引起以中枢神经系统损害为主的全身性疾病,中毒起病急、潜伏期短。
轻、中度中毒主要表现为头痛、头昏、心悸、恶心、呕吐、四肢乏力、意识模糊,甚至昏迷,但昏迷持续时间短,经脱离现场进行抢救,可较快苏醒、一般无明显并发症。
重度中毒者意识障碍程度达深昏迷状态,往往出现牙关紧闭、强直性全身痉挛、大小便失禁。
部分患者可并发脑水肿、肺水肿、严重的心肌损害、休克、呼吸衰竭、上消化道出血、皮肤水泡或成片的皮肤红肿、肌肉肿胀坏死、肝、肾损害等。
一氧化碳中毒临床表现及诊断
[临床表现]
1.轻度(血液COHb含量为10%~20%)头痛、头晕、耳鸣、恶心、呕吐、心悸、四肢无力或有短暂的晕厥。
离开中毒环境,吸人新鲜空气后,症状可很快消失。
2.中度(血液COHB含量为30%一40%)。
除上述症状加重外,出现程度较浅的昏迷。
患者面色潮红、口唇及皮肤呈樱桃红色,脉快多汗、烦躁,此时若抢救及时,可使病人苏醒。
3.重度(血液COHb含量在50%以上)。
除上述症状外,常并发肺水肿、脑水肿、呼吸困难、心律失常等。
如呼吸中枢麻痹,可在短时间内死亡。
一氧化碳中毒治疗方法
1.抢救:尽快离开有毒现场,移送至新鲜空气处,解开领口、裤带,清除口鼻分泌物,保持呼吸通畅。
呼吸心跳停止者给予人工呼吸或行气管插管,注射呼吸兴奋剂。
并注意保温。
2.供氧:高压氧的疗效最佳。
但中毒超过36小时者效果甚微。
若无高压氧设备,应采用氧浓度>60%面罩给氧或鼻导管给氧(不超过24小时)。
3.防治脑水肿:应用高渗脱水剂如20%甘露醇250ml静点,8—12小时可重复1—2次,同时可与速尿交替使用及地塞米松10—30mg分次静注。
4.输血或换血:可迅速增加氧合血红蛋白,改善组织缺氧,对重症昏迷病人,在血压稳定的前提下,可放血300—400ml,在严格无菌操作条件下充氧后待血液呈鲜红色后输入。
若无上述条件或血压不宜放血者。
可输入新鲜全血200—400ml。
5.改善脑循环:低分子右旋糖酐500ml/日静滴,疗程5~7日或0.1%普鲁卡因500ml,静脉滴注,于2~4小时内滴完,每日1次,疗程5~7日。
6.改善脑组织代谢:细胞色素C30—60mg/日静脉滴注(注意皮试),脑活素10-20ml置于250ml生理盐水中静点日1次,7—10日为一疗程。
胞二磷胆碱400—600mg静点日1次,及大剂量维生素C 及B。
7.人工冬眠:适于高热、抽搐病人,可增加脑对氧的耐受性。
8.防止继发感染:加强口腔及全身护理,防止发生褥疮。
发生感染及时给予敏感抗生素。
9.针灸疗法:对一般中毒症状有良好效果,将患者置于空气新鲜环境中,针刺合谷、太阳、百合、少商、涌泉为主穴,以头维、承浆、哑门、风府、中冲、太冲、曲池、足三里等为配穴,每次针刺2—5穴或更多。
根据病情,选择刺激手法,留针20—40分钟,每隔3—5分钟捻针1次。