黑斑息肉综合征Peutz-Jeghers syndrome,PJS
- 格式:pptx
- 大小:5.45 MB
- 文档页数:24





1例儿童P―J综合征患者的护理体会【中图分类号】R473.72【文献标志码】B【文章编号】1005-0019(2018)05-167-01P-J综合征(Peutz―Jeghers syndrome,PJS)又称黑斑息肉综合征,主要表现为胃肠道多发性息肉,并于唇、颊黏膜、鼻孔、眼周、指趾和掌跖等部位有黑色素沉着,是一种罕见的家族性疾病,Peutz于1921年首先描述本病。
Jegher等于1949年作了系统总结,此后,称为Peutz―Jeghers syndrome[1]。
2018年3月,我院收P-J综合征患儿一名,入院后给予针对性的治疗及护理措施,患儿病情好转出院。
现将个案护理经验总结如下。
1 病例介绍患儿,男,3岁8月,因“口唇黑斑伴体重增加不理想三年”入院,现病史:3年前(患儿5月左右)发现患儿下嘴唇出现小黑斑,小黑斑逐渐增多,由单纯的下唇蔓延至上唇及右侧颊黏膜,黑斑形态不规则,无突出皮面及黏膜表面,无疼痛等不适,伴近三年患儿体重偏轻,患儿大便由婴儿期的4-8次/天,家属予益生菌口服后,大便减少至目前的2-3次/天,饮食后即有解便,大便量多。
查体;T:36.4℃,P:102次/分。
Bp:104/63mmHg。
神清,精神好,下唇及右侧颊粘膜见黑斑。
呼吸平,双肺听诊呼吸音清,未闻及干湿??音,心音中,律齐,未闻及明显杂音,腹软。
肝脾肋下未及明显肿大,双下肢无浮肿,四肢末梢暖,毛细血管充盈时间1s,皮肤弹性好,神经系统查检查阴性,住院后完善相关检查。
入院第三日查胃镜示:多发息肉(胃窦:小弯侧见一分叶状大息肉,约4×5cm,以圈套器圈套后发现蒂部极粗大,未予摘除,仅行活检);同日行无痛肠镜示:直肠多发息肉,予行回盲末端息肉+高频电凝摘除术。
入院第六日,为进一步治疗予转外科手术治疗。
入院第七日,外科予全麻下行胃息肉切除术,术后予抗生素??用,并与止血、补液治疗。
入院第18日患儿好转出院。
2 护理2.1 胃镜、肠镜术护理2.11 术前护理(1)术前护理协助医生询问病史,观察病情变化,完成术前相关检查:完善血气电解质、肝肾功能、出凝血时间、免疫四项、心电图、X线。


pj综合征诊断标准
pj综合征的诊断标准是什么临床上对pj综合征的诊断标准有很多,只要自身情况符合其中任何一种,就可以做出诊断:1、检查发现有任意数量的Peutz-Jeghers息肉,且家族中有黑斑息肉综合征病史。
2.有2个及2个以上经组织病理学检查确认的Peutz-Jeghers息肉。
3.有特征性皮肤黏膜色素沉着,家族中有黑斑息肉综合征病史。
4.有特征性皮肤黏膜色素沉着,同时发现有任意数量的Peutz-Jeghers息肉。
pj综合征怎么治疗以目前的医学技术来看,对pj综合征的治疗主要以减轻疾病症状、提高患者的生活质量、避免严重的并发症等为原则,一般会根据患者情况需要采取内镜治疗和手术治疗,具体采取哪一种治疗方法,请遵循专业医生的建议。

黑斑息肉综合征1例并文献复习1.临床资料:患儿女某,12岁,因反复腹痛8年余,再发2周入院。
患儿自3岁起无明显诱因出现腹痛,疼痛主要位于下腹及脐周,呈阵发性隐痛,发作无明显规律,无明显诱因,持续2-3分钟能自行缓解,能忍受,无放射痛,不伴有腹泻、恶心、便血等不适。
同时患儿嘴唇开始黑色色素沉着,并逐渐蔓延至口腔黏膜面,颜面及手指指腹,黑斑面积,颜色逐年增大,加深。
2周前患儿无明显诱因腹痛再发,腹痛部位及性质基本同前,于2009年8月在湘雅三医院门诊查胃镜提示:胃底后壁、穹窿部、胃体前壁、后壁、大弯侧可见多个带蒂及广基息肉,其中最大息肉约0.5*0.6*1.2cm;胃息肉病检示:符合炎性增生性息肉。
拟“黑斑息肉综合征”收入院。
入院体查:唇黏膜及口腔黏膜密集分布如洒墨状大小不等、形态不规则黑斑,直径0.2-0.5mm,边界清楚,部分黑斑融合,不高出皮肤,无毛发及血管附着,颜面部及双手指指腹可见散在点状黑褐色斑,无溃疡及皮损,心肺体征阴性,腹平软,脐周及右下腹压痛,无反跳痛。
家族史:患儿父母亲及1弟,均未发现类似症状;有1姨母,有黑色素沉着表现,但无其他症状,未曾就诊。
住院经过及治疗:入院后三大常规、血生化检查均示正常;完善肠镜示:距肛门90cm、60cm、30cm各见一约3.0*4.0*4.0—6.0*4.0*5.0cm大小带蒂息肉样肿块,堵塞部分肠腔,表面充血水肿,呈草莓样改变,夹取活检,组织脆,余结肠可见密集分布直径0.2-0.3cm广基息肉。
病检示:浅表增生性息肉性上皮;全消化道钡餐示:胃及小肠多发息肉样病变。
子宫、附件及双乳彩超均未见异常声像。
治疗上予肠镜下息肉电凝、电切及尼龙圈套术治疗,因息肉较大,经与6次治疗,目前息肉仍未完全切除。
2.文献复习并讨论2.1黑斑息肉综合征的临床特征:黑斑息肉综合征又称peutz-jepherssyndrome(pjs),由peutz和jepher分别于1921年和1949年报道,是一种少见的常染色体显性遗传疾病,以多发胃肠道息肉、特定部位皮肤黏膜黑色素沉着(多见口唇、颊粘膜及肢体末端)特征为主,男女发病率接近。

中国小肠镜诊治Peutz‑Jeghers综合征的专家共识意见(2022年)【提要】黑斑-息肉综合征(Peutz-Jeghers syndrome,PJS)是一种常染色体显性遗传疾病,以皮肤黏膜色素沉着、胃肠道多发错构瘤性息肉和肿瘤易感性为主要特征。
小肠是PJS息肉好发部位之一,易伴发肠套叠、肠梗阻、消化道出血、癌变等并发症。
随着小肠内镜技术的迅速发展,小肠镜已经成为PJS诊治的关键技术,在小肠息肉诊断及治疗中发挥重要作用。
近年来,随着对PJS临床实践和认识的不断深入,我国消化内镜医师对PJS诊治有了较为丰富的经验积累。
为进一步促进小肠镜技术在该领域的推广应用,有必要制定中国小肠镜诊治PJS的专家共识意见。
本共识基于循证依据及专家经验对PJS的流行病学、遗传特征、临床表现、诊断标准、内镜治疗、外科手术、息肉监测及随访等方面进行梳理,以便于指导专科医师、内镜医师加强对PJS患者全生命周期的规范诊治和管理,从而更好地发挥小肠镜在P JS患者小肠息肉诊治中的作用。
【关键词】Peutz-Jeghers综合征;小肠;肠息肉;治疗,临床研究性;专家委员会黑斑-息肉综合征(Peutz-Jeghers syndrome,PJS)是一种罕见的常染色体显性遗传性肿瘤综合征,其主要特征为皮肤黏膜色素沉着、胃肠道多发错构瘤性息肉和肿瘤易感性。
P JS自幼发病,随着患者年龄增长,胃肠道息肉逐渐增多、增大从而可引起各种并发症,如肠套叠、肠梗阻、消化道出血、癌变、营养不良及儿童发育迟滞等。
长期以来,在青少年及年轻成人PJS人群中,多数患者由于反复发生肠套叠、肠梗阻等并发症而被迫多次接受外科手术治疗。
围绕这一年龄段,切除消化道多发息肉、防治由其引起的各种并发症是临床最主要的治疗目标。
PJS患者胃、十二指肠近端及结直肠息肉可通过胃镜和结肠镜进行切除,但小肠多发息肉诊治一直是临床难题。
近年来,随着气囊辅助式小肠镜(balloon-assisted enteroscopy,BAE,简称小肠镜)诊治技术的不断进步,双气囊小肠镜(double-balloon enter oscopy,DBE)和单气囊小肠镜(single-balloon enteroscopy,SBE)的日益普及,使得PJ S小肠息肉的内镜下微创治疗成为可能,其临床有效性及安全性得到充分临床验证,在诊治小肠息肉及其并发症方面发挥重要作用。
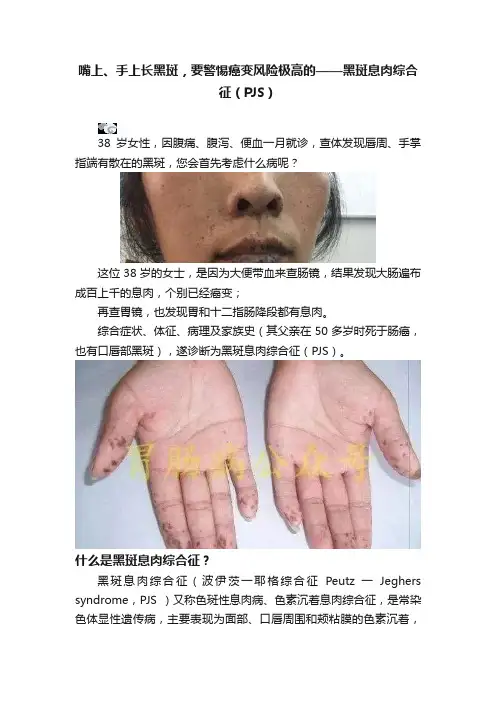
嘴上、手上长黑斑,要警惕癌变风险极高的——黑斑息肉综合征(PJS)38岁女性,因腹痛、腹泻、便血一月就诊,查体发现唇周、手掌指端有散在的黑斑,您会首先考虑什么病呢?这位38岁的女士,是因为大便带血来查肠镜,结果发现大肠遍布成百上千的息肉,个别已经癌变;再查胃镜,也发现胃和十二指肠降段都有息肉。
综合症状、体征、病理及家族史(其父亲在50多岁时死于肠癌,也有口唇部黑斑),遂诊断为黑斑息肉综合征(PJS)。
什么是黑斑息肉综合征?黑斑息肉综合征(波伊茨一耶格综合征Peutz 一Jeghers syndrome,PJS )又称色斑性息肉病、色素沉着息肉综合征,是常染色体显性遗传病,主要表现为面部、口唇周围和颊粘膜的色素沉着,以及胃肠道多发息肉,病理上为错构瘤。
临床并不常见,我国发病率约为1/20-28万,可发生于任何年龄,多见于儿童和青少年,男女发病率大致相同。
致病机理及临床表现PJS属于家族遗传性疾病,其遗传方式为常染色体显性遗传,由单一多效基因所传递。
患者的染色体分纯合子和杂合子2种,由于基因的突变,二者都能发病。
PJS患者约有50%无明显家族史,可能是由于新的基因突变所造成的,但其后代仍有发病的可能。
决定PJS的发病基因定位于19p13.3,基因为肿瘤抑制基因STK11。
本征临床表现不一,个体差异很大。
病情轻者可无自觉症状,严重者可出现腹痛、腹泻、黏液便、便血、便秘、呕血等消化道症状。
除以上症状外,本征尚有色素沉着、胃肠道息肉2大特征性表现。
1、黑色素沉着可以出现在婴儿或少儿时期,并且容易发生在口唇及其周围、面颊部、鼻孔内壁、手、足或会阴部。
(1)部位:以口唇黑斑最为常见(97.2%);四肢末端如手指、足趾、手掌、足底者占91.5%,这些部位应细致检查;还可发生在口腔粘膜(38.0%),面部(23.7%),牙龈(4.2%),个别见于鼻粘膜、睑缘,亦有全身分布的病例。
(2)形态:圆形、椭圆形或不规则形,大小多为1-3mm ,最大者可达25mm;边界清晰,不隆起于皮肤,多为黑色或褐色,压之不褪色,无瘙痒。

黑斑——息肉病的外科治疗
王旭;潘振龙
【期刊名称】《实用医技杂志》
【年(卷),期】2004(11)11A
【摘要】黑斑-息肉病(Peutz-Jegherssyndrome,PJS)是以消化道错构瘤性息肉和特征性黏膜、肢端皮肤色素沉着为特点的常染色体显性遗传病。
病人多因息肉引起的并发症而需手术治疗。
以前认为错构瘤恶变机率很小,但近期报道:黑斑-息肉病患者为典型的恶性肿瘤高发人群。
现对我院2004年发现并治疗的3例黑斑-息肉病及文献报告进行回顾,讨论有效的治疗方法。
【总页数】1页(P2311)
【作者】王旭;潘振龙
【作者单位】运城市中心医院,山西运城044000
【正文语种】中文
【中图分类】R735
【相关文献】
1.1例黑斑息肉病引起小肠巨大息肉并肠套叠患儿的护理 [J], 林敏
2.黑斑息肉综合征52例内镜与外科治疗 [J], 戴益琛;宋于刚;肖冰;张亚历;智发朝;姜泊;周殿元
3.黑斑-息肉病的外科治疗 [J], 王旭;潘振龙
4.黑斑息肉综合征的外科治疗 [J], 吉尼西;刘晖;韩振魁;斯坎德尔;郭东来
5.黑斑息肉综合征的外科治疗(附8例报告) [J], 施勇
因版权原因,仅展示原文概要,查看原文内容请购买。