肾病综合征的病理详细介绍
- 格式:docx
- 大小:4.25 KB
- 文档页数:2

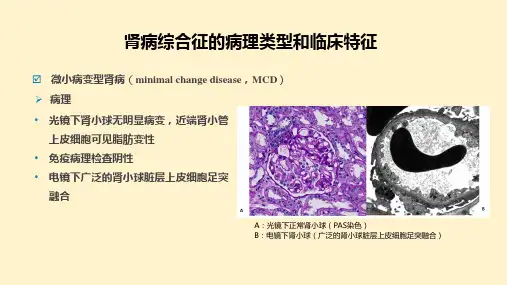


肾病综合症的病理类型及临床特点(一)微小病变肾病微小病变肾病好发于儿童(占儿童肾病综合征的80%左右),临床主要表现为突发的大量蛋白尿和低蛋白血症,可伴有高脂血症和水肿。
血尿和高血压少见。
60岁以上的患者中,高血压和肾功能损害较为多见。
本病的发病机制尚不清楚,可能与T细胞功能紊乱有关。
从微小病变肾病患者获得的T淋巴细胞体外培养可产生导致肾小球通透性增高的因子,将其注入动物体内会引起肾小球细胞足突广泛融合。
光镜下肾小球没有明显病变,近端肾小管上皮细胞可见脂肪变性。
免疫荧光阴性。
电镜下的特征性改变是肾小球脏层上皮细胞的足突融合。
本病大多数对激素治疗敏感(儿童约为93%,成人约80%),一般使用10-14天开始利尿,蛋白尿在数周内转阴,但容易复发。
长期反复发作或大量蛋白尿未能控制,则需注意病理类型的改变,如系膜增生性肾炎或局灶性节段性肾小球硬化。
此外,5%左右的儿童患者会表现为激素抵抗,应积极寻找抵抗的原因并调整治疗方案。
(二)系膜增生性肾小球肾炎系膜增生性肾小球肾炎是我国原发性肾病综合征中常见的病理类型,约占30%,显著高于欧美国家(约占l0%)。
本病好发于青少年,男性多见。
多数病人起病前有上呼吸道感染等前驱感染症状,部分病人起病隐匿。
临床主要表现为蛋白尿或(和)血尿,约30%表现为肾病综合征。
病理特征是光镜下可见系膜细胞和细胞外基质弥漫增生,可分为轻、中、重度。
根据免疫荧光结果可分为IgA肾病(单纯IgA或以IgA 沉积为主)和非IgA系膜增生性肾小球肾炎(以IgG或IgM沉积为主),常伴有C3的沉积,在肾小球系膜区或沿毛细血管壁呈颗粒状沉积。
电镜下可见系膜区有电子致密物沉积。
多数病人对激素和细胞毒药物有良好的反应,50%以上的病人经激素治疗后可获完全缓解。
其治疗效果与病理改变的轻重程度有关,病理改变轻者疗效较好,病理改变重者则疗效较差。
(三)局灶性节段性肾小球硬化局灶性节段性肾小球硬化以青少年多见,男性多于女性。

《老年肾病综合征的临床病理分析及不同治疗方法的疗效比较》篇一一、引言老年肾病综合征(ENS)是一种常见的肾脏疾病,主要影响老年人群的健康。
随着人口老龄化的加剧,老年肾病综合征的发病率也呈现上升趋势。
临床医生面临的主要挑战是如何准确诊断和有效治疗这一疾病。
本文将重点分析老年肾病综合征的临床病理特征,并比较不同治疗方法的疗效。
二、老年肾病综合征的临床病理分析1. 定义与诊断:老年肾病综合征(ENS)是一组由多种原因引起的肾脏病变综合征,主要症状包括大量蛋白尿、低蛋白血症、高脂血症及水肿等。
诊断主要依据临床症状、实验室检查及必要的影像学检查。
2. 病理机制:ENS的病理机制复杂,涉及免疫功能紊乱、肾小球基底膜通透性增加、肾小管功能受损等多个方面。
老年患者由于身体机能下降,常常合并有高血压、糖尿病、心血管疾病等基础疾病,使病情更为复杂。
3. 临床表现:ENS的临床表现多样,常见的症状包括乏力、食欲减退、水肿、尿量减少等。
随着病情的进展,可出现肾功能不全、电解质紊乱等并发症。
三、不同治疗方法的疗效比较1. 药物治疗:(1) 糖皮质激素:糖皮质激素是治疗ENS的常用药物,主要通过抑制免疫反应、减轻炎症来达到治疗目的。
然而,老年患者对糖皮质激素的敏感性降低,且常伴有多种基础疾病,使用时应谨慎。
(2) 细胞毒性药物:如环磷酰胺、长春新碱等,可抑制免疫反应,减轻蛋白尿。
但这些药物副作用较大,需在医生指导下使用。
(3) 对症支持治疗:包括利尿、纠正水电解质紊乱、控制高血压等,以改善患者症状,提高生活质量。
2. 非药物治疗:(1) 饮食疗法:通过调整饮食结构,限制盐分、蛋白质的摄入,减轻肾脏负担。
(2) 透析治疗:对于严重的ENS患者,透析治疗可有效清除体内代谢废物,缓解症状。
但透析治疗需定期进行,对患者的日常生活造成一定影响。
3. 不同治疗方法的疗效比较:药物治疗和非药物治疗在ENS 的治疗中各有优缺点。
药物治疗起效较快,但副作用较大;非药物治疗如饮食疗法和透析治疗副作用相对较小,但需要长期坚持。

肾病综合征常见病理类型有哪些肾病综合症,有原发性以及继发性之分,而我们都知道这种病理类型各不相同,所以面对这种情况,采取的治疗以及生活当中,需要注意的问题也是有不同的,那么下面我们来分析一下,肾病综合征的病理类型,只有科学地认识这些常识,了解他的差异和区别,才可以正确有效的治疗预防。
1.微小病变性肾病(MCN):光镜下肾小球基本正常,近曲小管上皮细胞脂肪变性,免疫荧光阴性是本病特征之一。
电镜下可见上皮细胞足突广泛融合,伴上皮细胞空泡变性,微绒毛形成,无电子致密物沉积。
本型多见于少年儿童,水肿常为首要临床表现,几乎所有病例均呈肾病综合征或大量蛋白尿,镜下血尿发生率低,不出现肉眼血尿。
本病对激素敏感,反复发作可转为局灶节段性肾小球硬化。
2.系膜增生性肾小球肾炎(MsPGN):光镜下早期以系膜细胞增生为主,后期系膜基质增多,肾小球所有小叶受累程度一致,依其增生程度可将其分为轻、中、重3度。
Masson染色有时于系膜区及副系膜区可见到嗜复红沉积物。
免疫荧光检查可将其分为IgA肾病及非IgA肾病。
前者以IgA沉积为主,常伴有C3沉积,后者以IgM或IgG沉积为主。
电镜于系膜区及内皮下可见到电子致密物。
本型肾病综合征多见于青少年,临床表现多样,血尿IgA肾病的发生率高于非IgA肾病。
3.局灶节段性肾小球硬化(FSGS):肾小球局灶性节段性损害,影响几个肾小球(即局灶损害)和肾小球的部分小叶(即节段损害),常从皮质深层近髓质部位肾小球开始,硬化部位通常与邻近的肾小囊壁粘连,玻璃样物质特征性地存在于受损毛细血管袢的内皮细胞下。
免疫荧光示局灶硬化处lgM和C3不规则、团块状或结节状沉积。
电镜可见大部分或全部肾小球广泛融合,内皮细胞下及系膜区有电子致密物沉积。
本病好发于青少年,男多于女,血尿发生率很高,并可见肉眼血尿,对糖皮质激素及细胞毒药物不敏感,小儿及对糖皮质激素治疗有反应者预后相对较好。
很多的疾病有不同的类型,但是有的时候它的一些症状是相似的,所以才会让人们在治疗的过程当中,产生混淆而耽误了科学的治疗时间,所以希望大家对这些常识,要有科学的认识和了解,尽量减少这种问题给自己产生的不利影响。

如对您有帮助,可购买打赏,谢谢肾病综合征病理分型的介绍
导语:肾病综合症,对我们带来的威胁非常严重,所以一旦发现这种疾病,患者朋友必须注意治疗,而且肾病综合症,其实有几大类型之分,我们应该根据
肾病综合症,对我们带来的威胁非常严重,所以一旦发现这种疾病,患者朋友必须注意治疗,而且肾病综合症,其实有几大类型之分,我们应该根据自己的病情,采取最科学的针对性的治疗方法,下面我们就去认识一下,肾病综合征的病理分型,怎样才可以对此有科学的认识和治疗。
一、微小病变型肾病
此型最为多见,约占儿童原发性肾综80%左右,成人原发性肾综25%左右,此型肾综30~40%可能在发病后数月内自发缓解,90%激素治疗有效,但是本型肾综复发率高达60%。
二、系膜增生性肾小球肾炎
此型占我国原发性肾综30%左右,大部分患者发病前有前驱感染。
激素治疗、预后与病理改变轻重相关,轻者疗效与预后好,重者差。
病变特点是弥漫性肾小球脏层上皮细胞足突消失,肾小球上皮细胞内有脂质沉积,故又称脂性肾病。
三、系膜毛细血管性肾小球肾炎
此型约占我国原发性肾综10%左右,治疗比较困难,激素、细胞毒药物治疗可能仅对部分儿童病例有效,成人疗效差,病变进展快,发病10年后约有50%将进展为慢性肾衰竭。
四、膜性肾病
此型多见于中老年肾综患者,占成人原发性肾综30%左右,起病隐匿呈缓慢进展,此病极易发生血栓、栓塞,常在发病5~10年之后逐渐
预防疾病常识分享,对您有帮助可购买打赏。

如对您有帮助,可购买打赏,谢谢肾病综合征的病理生理介绍
导语:肾病对身体健康影响很大,自身一旦患有肾病疾病后,需要在进行确诊,这样经过身体各方面检查,对疾病各方面因素有一些认识,使得对疾病治疗
肾病对身体健康影响很大,自身一旦患有肾病疾病后,需要在进行确诊,这样经过身体各方面检查,对疾病各方面因素有一些认识,使得对疾病治疗都能够正确进行,那肾病综合征的病理生理都有什么呢,在对这点上也是很多人不清楚的,下面就对肾病综合征的病理生理进行详细介绍,使得有一些了解。
肾病综合征的病理生理:
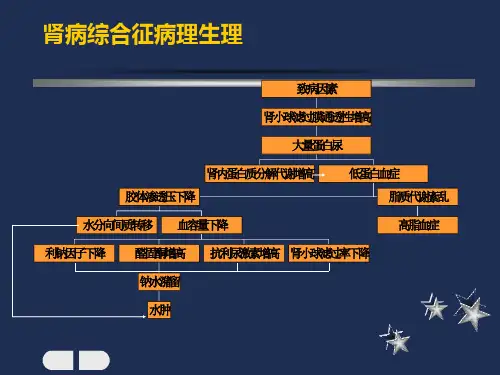
1.大量蛋白尿:当肾小球滤过膜的分子屏障和电荷屏障特别是电荷屏障受损时,肾小球滤过膜对血浆蛋白(对以白蛋白为主)的通透性增加,致尿中蛋白含量增多,当超过远曲小管回吸收量时,形成大量蛋白尿。
2.血浆蛋白变化:大量白蛋白从尿中丢失,促进白蛋白在肝的代偿性合成。
当肝白蛋白合成增加不足以克服丢失时,则出现低白蛋白血症,此外,因胃肠道粘膜水肿导致饮食减退、蛋白摄入不足、吸收不良或丢失也是低白蛋白血症的原因。
3.水肿:低白蛋白血症使血浆胶体渗透压下降,水分从血管腔内进入组织间隙,是水肿的主要原因。
4. 高脂血症:高胆固醇和(或)高甘油三酯血症、血清中LDL、VLDL 和脂蛋白(a)浓度增加,常与低白蛋白血症并存。
其发生机制与肝合成脂蛋白增加和脂蛋白分解减弱有关。
在对肾病综合征的病理生理了解后,改善这样疾病也需要注意,一定要选择正确方法,而且治疗过程中,患者饮食也要注意,多选择青菜、水果,在改善肾病综合征上有很好帮助,不过对水喝的时候,需
预防疾病常识分享,对您有帮助可购买打赏。


肾病综合征名词解释病理学
肾病综合征(RenalSyndrome)是一种普遍存在于临床上的病理学表现,由于各种不同的原因,通常指的是一组以肾脏为中心的症状集合,包括血液、消化系统及其他组织等不同系统的受累。
肾病综合征可分为两大类:代谢性肾病综合征和肾脏病理性肾病综合征。
代谢性肾病综合征是一组由代谢失调所致的肾脏疾病综合征,主要表现为血液有机物质和水电解质紊乱,如钠、钙、镁、磷等的异常排泄,水肿、糖尿病、尿酸结晶等症状。
其中,最常见的有糖尿病肾病综合征、抗生素性肾病综合征、自身免疫性肾病综合征等。
肾脏病理性肾病综合征是一组由肾脏病理性损害而导致的肾病综合征,主要分为急性肾病综合征和慢性肾病综合征,病理性影响包括炎性反应性细胞性损伤,纤维化等,主要表现为血液液体、胆碱脂代谢紊乱、磷酸脱氢酶异常、肾小管压力升高等症状。
肾病综合征是由多种因素引起的,可能与内科疾病有关,也可能与外科疾病有关,包括糖尿病、高血压、肾炎、肾结石等症状和疾病。
肾病综合征的诊断,除根据临床表现外,还需要结合血液、尿液、影像检查等检查结果来确定。
肾病综合征的治疗方法,主要根据病情的不同分为药物治疗和外科手术治疗两种。
药物治疗主要针对病因,用于控制症状和预防并发症,常用药物有利尿药、抗炎药和抗糖尿病药等。
外科手术治疗则主要针对某些肾脏病变,如恶性肿瘤、慢性炎症及结石等。
总之,肾病综合征是一种常见的病理学表现,它可以由多种不同
的原因引起,并对肾脏及其他系统造成不同程度的损害。
诊断与治疗均需要结合临床表现以及实验室检查结果,综合考虑后才能制定恰当的治疗方案。
核心提示:本文介绍了关于肾病综合症的病理类型,对于患者
来讲,应该加强对肾病综合症常识的了解,时刻的掌控自己的病情,这样对于肾病综合症的治疗是非常有用的。
对于肾病综合症患者来讲,应该加强肾病综合症的治疗工作。
在治疗之前,患者应该明白肾病综合症的病理,其中这对于肾病综
合症的治疗是非常有用的,下面我来详细的介绍下。
肾病专家指出,对于肾病综合症的病理,可以分为一下几个方面。
1、微小病变型肾炎
这种肾病综合症是以以肾小球上皮细胞足突融合为特点,起病隐匿,一般多发于儿童及青少年,临床表现为原发性肾病综合征Ⅰ型。
镜下血尿<20%~25%,绝对无肉眼血尿。
2、系膜增生性肾炎
这种类型的肾病综合症好发于青少年,之前无驱感染,隐匿起病,也可急性发作。
多伴有血尿及轻、中度高血压。
3、膜性肾病
这种类型的肾病综合症,一般患者在35岁以后发病,在发病初期具有隐匿性,占成人肾病综合症的30%左右,病变进展缓慢,易发生肾静脉血栓,肉眼血尿罕见。
4、膜增生性肾炎
一般对于这种肾病综合症的患者,多在30岁以前发病,一般有前驱感染,起病急,几乎所有的病人都有镜下血尿,肾功能呈进行性减退,约1/3的病人伴有高血压。
温馨提示:肾脏疾病的危害非常大,无论你以前有多优秀,一旦被肾病缠身,预定生活轨迹都将出现偏差,事业、生活毁于一旦。
武警北京市总队医院专家提醒,及时治疗是肾病患者自救的方式,患
者不应放弃对美好生活的追求,要坚信通过合理的治疗后是可以恢复健康的。
肾病综合征的病因病理及中西医治疗方法【概述】肾病综合征是以大量蛋白尿(≥3.5g/24h)、低白蛋白血症(≤30g/L)、水肿和高脂血症为主要指征的泌尿系统疾病。
是肾小球疾病的常见表现。
肾病综合征虽然作为一组临床症侯群具有共同的临床表现、病理生理和代谢变化,甚至治疗方面亦有共同的规律。
但是,由于这是由多种病因、病理和临床疾病所引起的一组综合征,所以其表现、机理和防治又各有其特殊之处。
本文着重介绍原发性肾病综合征。
原发性肾病综合征的病理类型有多种,其中于儿童及少年以微小病变型较多见;于中年以膜型肾病多见。
国内资料来看系膜增殖性病变似应引起重视。
本病似属中医“水肿”的范畴。
【病因病理】一、西医病因病理原发性肾小球疾病引起的肾病综合征的病因目前尚不清楚。
其临床表现的发生机理有的已较清楚,有的仍不明确,现分述如下:(一)大量蛋白尿大量蛋白尿是肾病综合征的最主要的临床特征,也是最早出现的临床表现。
在低白蛋白血症,高脂血症及水肿出现之前,病人往往已发生大量蛋白尿若干时日。
多数病人每日从尿中丢失蛋白5~20g之间,可多达40~60g/日。
其主要成分为白蛋白,亦可包括其它血浆蛋白成分,与尿蛋白的选择性有关,现已确认:肾小球基底膜通透性的变化是肾病综合征时蛋白尿的基本原因。
而肾小管上皮细胞回吸收原尿中的蛋白,并对之进行分解代谢的能力对蛋白尿的形成也有一定的影响。
(二)低白蛋白血症低白蛋白血症见于大部分肾病综合征患者。
其主要原因是自尿中丢失白蛋白,但二者并不完全平行一致,因为血浆白蛋白值是白蛋白合成与分解代谢平衡的结果。
①肾病综合征时肝脏白蛋白的合成轻度增加,但增加的程度常不足以代偿的丢失。
②患者肾小管分解白蛋白的能力增加,但肾外的白蛋白分解过程是下降的.③以51Cr 标记的白蛋白研究发现患者自胃肠道丢失白蛋白,但另一些研究者未能观察到这一现象,可能与病情的严重程度有关,严重水肿时,胃肠道吸收能力下降,消肿后吸收功能恢复正常,患者呈负氮平衡状态,但在高蛋白负荷时,可转为正氮平衡,表明肾病综合征时,机体呈蛋白质营养不良状态。
肾病综合征病理分型标准
一、微小病变型
微小病变型是肾病综合征中最常见的病理类型之一,主要病变特点是肾小球上皮细胞足突广泛融合,肾小球基底膜正常,无免疫沉积物。
这种类型的肾病综合征通常对药物治疗反应较好,预后相对较好。
二、局灶节段性病变
局灶节段性病变是指肾脏的部分肾小球出现病变,包括局灶性肾小球肾炎和节段性肾小球肾炎。
病变通常局限于部分肾小球,表现为肾小球上皮细胞的足突融合和基底膜的损伤。
这种类型的肾病综合征对药物治疗的反应因个体差异而异,预后因个体差异和病变程度而异。
三、膜性病变
膜性病变是指肾小球基底膜的损伤和增厚。
这种类型的肾病综合征通常在成人中较为常见,对药物治疗的反应较好,但病程较长,容易反复发作。
四、系膜增生性病变
系膜增生性病变是指肾小球系膜细胞的增生和系膜基质的增多。
这种类型的肾病综合征在青少年中较为常见,对药物治疗的反应因个体差异而异,预后因个体差异和病变程度而异。
五、膜增生性病变
膜增生性病变是指肾小球基底膜的增厚和系膜细胞的增生。
这种类型的肾病综合征比较少见,对药物治疗的反应较差,预后较差。
六、局灶性节段性肾小球硬化
局灶性节段性肾小球硬化是一种常见的慢性肾小球肾炎病理类型,主要表现为部分肾小球硬化、基底膜增厚和系膜细胞及系膜基质增多等。
这种类型的肾病综合征预后较差,对药物治疗的反应因个体差异而异。
七、硬化性肾小球病
硬化性肾小球病是慢性肾衰竭的病理改变,表现为肾小球硬化、基底膜增厚和系膜细胞及系膜基质增多等。
这种类型的肾病综合征预后较差,对药物治疗的反应较差。
如对您有帮助,可购买打赏,谢谢肾病综合征的病理详细介绍
导语:肾病综合症,可以发生在任何年龄阶段,所以对我们来讲,不管是男是女人,任何的年龄阶段的人,对这种疾病都应该警惕做好预防,因为它会严重
肾病综合症,可以发生在任何年龄阶段,所以对我们来讲,不管是男是女人,任何的年龄阶段的人,对这种疾病都应该警惕做好预防,因为它会严重的影响到患者的生活以及工作,所以我们只有更多的去了解它的病理特征,那么才可以提醒自己,科学的预防,降低它产生的影响和伤害。
肾病综合症的病理如下:
1、血浆蛋白降低
(1)大量白蛋白自尿中丢失
(2)原尿中部分白蛋白在近曲小管上皮细胞中被分解(每日达10g)
(3)肝脏虽代偿性增加白蛋白合成,当其合成不足以克服丢失和分解。
(4)胃肠粘膜水肿导致饮食减退,蛋白质摄入不足,吸收不良或丢失等,可加重低血蛋白血症。
2、水肿
(1)低白蛋白血症,血浆胶体渗透压下降,水分进入组织间隙是造成水肿的主要原因。
(2)肾内钠水潴留因素。
3、高脂血症
常与低蛋白血症并存,高胆固醇或高甘油三脂血症,极低密度和低密脂蛋白浓度升高。
4、大量蛋白尿
当肾小球滤过膜的分子屏障及电荷屏障作用受损时,其对血浆蛋白预防疾病常识分享,对您有帮助可购买打赏。