2016IDSA念珠菌病指南中文翻译
- 格式:doc
- 大小:41.00 KB
- 文档页数:14

念珠菌病病情说明指导书一、念珠菌病概述念珠菌病(candidiasis)是由各种致病性念珠菌引起的局部或全身感染性疾病。
好发于免疫功能低下的患者。
可侵犯皮肤、黏膜及全身各组织、器官,临床表现各异,轻重不一。
近年来念珠菌病发病率逐渐上升,已成为目前最常见的深部真菌病。
该病早期诊断、早期治疗,预后较好,延误治疗或播散性感染则预后不佳。
英文名称:candidiasis其它名称:无相关中医疾病:暂无资料。
ICD 疾病编码:暂无编码。
疾病分类:感染性疾病是否纳入医保:部分药物、耗材、诊治项目在医保报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:不会遗传发病部位:全身常见症状:皮疹、黏膜糜烂、发热、咳嗽、咳痰、腹泻、腹胀、尿频、尿急、头痛、谵妄主要病因:各种致病性念珠菌感染所致检查项目:体格检查、直接镜检、培养检查、念珠菌抗原检测、念珠菌特异抗检测、分子生物学检查、病理检查、X 线、B 超、CT、MRI重要提醒:念珠感染科引起机体多个组织、器官、系统病变,医生会根据患者的感染情况给予相应治疗。
临床分类:根据侵犯部位分类:1、皮肤念珠菌病主要包括念珠菌性间擦疹、念珠菌性甲沟炎和甲床炎、念珠菌性肉芽肿、慢性皮肤黏膜念珠菌病。
2、黏膜念珠菌病主要包括口腔念珠菌病、念珠菌性唇炎、念珠菌性口角炎、念珠菌性阴道炎、念珠菌性包皮炎。
3、系统性念珠菌病主要包括呼吸系念珠菌病、消化系念珠菌病、泌尿系念珠菌病、中枢神经系念珠菌病、念珠菌菌血症、念珠菌性心内膜炎、念珠菌所致变态反应等。
二、念珠菌病的发病特点三、念珠菌病的病因病因总述:念珠菌广泛存在于自然界的土壤、医院环境、各种用品表面及水果、乳制品等食品上,同时也是人体的正常菌群,通常寄生于正常人的皮肤、口腔、胃肠道及阴道等部位黏膜上。
在正常情况下,机体对念珠菌有完善的防御系统,但在某些因素影响下引起菌群失调和人体免疫力低下时,念珠菌就会大量生长繁殖、扩散,并通过血液循环进一步播散至全身各器官,从而致病。

临床药师参与脓毒性休克患者抗感染的治疗实践朱洁;袁冬;刘素琴【摘要】目的:探讨临床药师在脓毒性休克患者临床药物治疗过程中的作用.方法:针对1例脓毒性休克患者,临床药师从抗菌药物品种选择、剂量、给药途径及不良反应监测等方面,参与抗感染治疗,为患者制订个体化给药方案提出建议,并进行药学监护.结果:医师采纳了临床药师的建议,停用万古霉素,加用头孢哌酮舒巴坦,患者体温下降,感染得到控制.结论:临床药师参与临床治疗,在药物治疗中协助医师决策,为患者提供药学监护,可保证患者用药的安全性和有效性,促进合理用药.【期刊名称】《中国医院用药评价与分析》【年(卷),期】2018(018)010【总页数】3页(P1417-1419)【关键词】脓毒性休克;抗感染;临床药师;药学监护【作者】朱洁;袁冬;刘素琴【作者单位】江苏大学附属金坛医院药剂科,江苏常州 213200;江苏大学附属金坛医院ICU,江苏常州213200;江苏大学附属金坛医院药剂科,江苏常州 213200【正文语种】中文【中图分类】R978.1脓毒症是指宿主对感染的反应失控导致危及生命的器官功能衰竭。
脓毒性休克为脓毒症的一种形式,是指脓毒症患者尽管进行了充分的液体复苏仍存在持续的低血压,需要使用升血压药物维持平均动脉压至65 mm Hg(1 mm Hg=0.133 kPa)以上,血乳酸至2 mmol/L以上。
脓毒症以及脓毒症休克是危重症领域的重大难题,病死率高。
抗菌药物治疗是脓毒症治疗的关键,并直接影响患者的预后[1]。
现结合1例脓毒性休克患者的抗感染治疗,探讨临床药师在治疗团队中的作用。
1 病例资料某54岁女性患者,体质量指数22 kg/m2。
患者于8 h前无明显诱因突然出现中上腹疼痛,为持续性绞痛,迅速波及全腹,疼痛难忍,面色苍白,无出冷汗、放射痛,有恶心、呕吐,呕吐物为胃内容物,蜷曲体位腹痛有改善。
8 h以来腹痛逐渐加重,为求诊治来江苏大学附属金坛医院(以下简称“我院”)。


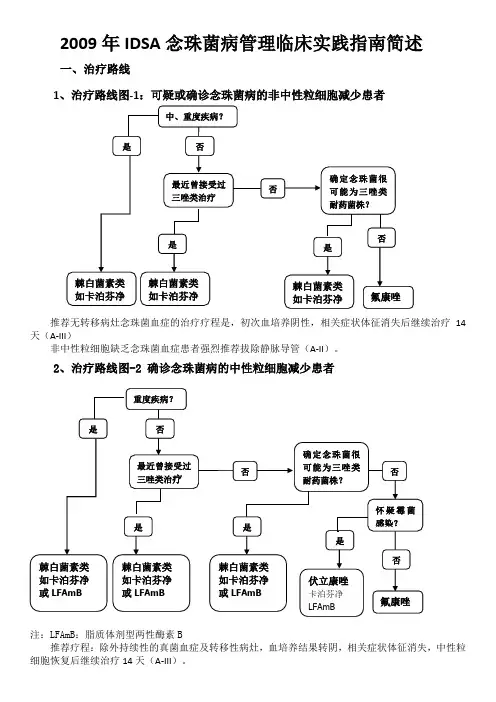
2009年IDSA念珠菌病管理临床实践指南简述一、治疗路线1、治疗路线图-1:可疑或确诊念珠菌病的非中性粒细胞减少患者推荐无转移病灶念珠菌血症的治疗疗程是,初次血培养阴性,相关症状体征消失后继续治疗14天(A-III)非中性粒细胞缺乏念珠菌血症患者强烈推荐拔除静脉导管(A-II)。
2、治疗路线图-2 确诊念珠菌病的中性粒细胞减少患者注:LFAmB:脂质体剂型两性酶素B推荐疗程:除外持续性的真菌血症及转移性病灶,血培养结果转阴,相关症状体征消失,中性粒细胞恢复后继续治疗14天(A-III)。
可考虑拔除静脉内导管(B-III)。
3、治疗路线图-3 可疑侵袭性念珠菌病的中性粒细胞感染者二、治疗药物选择1、一般人群治疗药物选择2、心血管系统念珠菌感染患者治疗药物选择3、光滑、近平、克柔念珠菌感染治疗药物选择4、新生儿念珠菌病的治疗新生儿播散性念珠菌病推荐使用脱氧胆酸两性霉素B(1mg/kg每日)治疗(A-II)。
若排除泌尿道感染,可使用脂质体两性霉素B(3-5mg/kg每日)。
同样也可以选择氟康唑(12mg/kg每日)(B-II)。
推荐治疗疗程三三个星期(B-II)。
对于无菌体液和/或尿培养念珠菌阳性的新生儿,推荐进行腰椎穿刺及散瞳视网膜检查(B-III)。
若无菌体液培养持续阳性,需对泌尿生殖道、肝脏和肾脏进行检查(B-III)。
棘白菌素类的使用应该谨慎,一般仅限于对氟康唑或脱氧胆酸两性霉素B出现耐药或毒性反应时考虑(B-III)。
强烈推进拔除静脉导管(A-II)。
在侵袭性真菌病发生率高的托儿所里,氟康唑推荐用于体重低于1000g的新生儿的预防治疗(A-I)。
用药过程中需关注抗真菌药的耐药,药物相关毒性,以及神经发育(A-III)。
三、可疑念珠菌病的经验性抗真菌治疗四、念珠菌病高危患者的预防性真菌治疗人群预防性抗真菌治疗推荐实体器官移植受者⏹肝(A-I)、胰腺(B-II)、小肠(B-III)移植受者术后预防性抗真菌治疗推荐–氟康唑200~400 mg(3~6 mg/kg/d)–L-AmB 1~2 mg/kg/d–疗程7-14 d成人ICU高危患者⏹氟康唑400mg(6 mg/kg/d) (B-I)化疗诱导中性粒细胞减少患者 在中性粒细胞减少期间预防性抗真菌治疗推荐–氟康唑400 mg(6 mg/kg/d) (A-I)–泊沙康唑200mg, 3次/d(A-I)–卡泊芬净50 mg/d(B-II)干细胞移植受者合并中性粒细胞减少⏹氟康唑400 mg(6 mg/kg/d) (A-I) ⏹泊沙康唑200mg, 3次/d(A-I)⏹米卡芬净50 mg /d(A-I)。


美国感染病学会2016年更新版念珠菌病处理临床实践指南解读袁莉莉;李光辉【期刊名称】《中国感染与化疗杂志》【年(卷),期】2016(016)004【总页数】8页(P521-528)【关键词】念珠菌病;美国感染病学会;指南;更新【作者】袁莉莉;李光辉【作者单位】复旦大学附属华山医院医院感染管理科,上海200040;复旦大学附属华山医院医院抗生素研究所,上海200040【正文语种】中文【中图分类】R518.7编者按:为了帮助临床医师在治疗念珠菌病时正确选用抗真菌药,制定合理的给药方案,美国感染病学会(IDSA)组织相关学科的专家对2009年版念珠菌病处理临床实践指南进行了更新。
该指南发表在Clinical Infectious Disease,2016,62(4):e1-e50。
尽管该指南的更新乃是基于大量新的循证医学证据,对念珠菌病处理进行了更为详尽的介绍,对指导临床正确合理诊断处理念珠菌病具有重要参考价值,但由于国情的差异,在临床应用中应该结合本国实际情况加以运用。
念珠菌属引起的侵袭性感染很大程度上与医疗相关操作有关,是医院感染的主要病原真菌之一,病死率高。
至少有15种念珠菌能引起人类疾病,但超过90 %侵袭性感染通常由5种常见的病原真菌所致,分别为白念珠菌、光滑念珠菌、热带念珠菌、近平滑念珠菌和克柔念珠菌。
2004年1月美国感染病学会(IDSA)发布侵袭性念珠菌病和黏膜念珠菌病的诊疗指南,2009年在2004年版的基础上予以修订,2016年IDSA发布新的念珠菌临床实践指南,内容包括念珠菌血症、重症监护病房(ICU)念珠菌病、新生儿念珠菌病、中枢神经系统感染以及黏膜感染等,推荐意见共140条。
指南中涉及的儿科相关内容均得到美国儿科学会(APP)和儿科感染病学会(PID)的审阅和认可,同时指南也得到美国真菌病研究组(MSG)的支持。
指南的循证证据分级依据的是2008年IDSA采用的GRADE方法,GRADE方法将证据质量分为四级:高、中、低和极低,将推荐等级分为强或弱。

2016年由美国感染病学会更新的念珠菌病管理临床实践指南背景念珠菌属造成的侵袭性感染很大程度上与医疗进展相关,并被广泛认为是造成院内感染发病及死亡的重要原因。
至少有15种不同的念珠菌属引起人类疾病,但超过90%的侵入性感染是由5种常见的病原造成,它们是白色念珠菌、光滑念珠菌、热带念珠菌、近平滑念珠菌和克柔念珠菌。
这些生物有统一的的潜在毒性、抗真菌药物敏感性和流行病学,但综合来说,由这些有机体造成的有意义的感染统称为侵袭性念珠菌病。
不属于典型的侵袭性疾病的粘膜念珠菌感染,特别是那些涉及口咽、食道和阴道的感染,这项指南也将他们涵盖在内。
自最近2009年对指南的修订至今,依据对于确诊或疑似侵袭性念珠菌病的诊断、预防和治疗等方面的新数据,我们对治疗建议进行了重要修改。
以下是2016年对念珠菌病管理的修订建议。
由于与儿科的关联,指南得到了美国儿科学会和儿科感染疾病协会的审阅和认可。
指南同样得到了真菌病研究组的支持。
研究组在制定指南的过程中一直遵循IDSA采用的指南制定流程,包括证据的质量分级(非常低,低,中,高)和推荐强度(弱或强)的系统方法。
指南并不是打算替代个别病人管理的临床判断。
对方法,背景和证据总结的详细描述均能在指南中找到全文。
I.非中性粒细胞减少患者念珠菌血症的治疗建议1. 棘白菌素类药物被推荐作为初始治疗(卡泊芬净:负荷剂量70 mg,然后每天50毫克;米卡芬净:每日100毫克;阿尼芬净:负荷剂量200毫克,然后100毫克每天)(强烈推荐;高级别证据)。
2. 静脉注射或口服氟康唑,800毫克(12毫克/公斤)负荷剂量,然后400毫克(6毫克/公斤)每天,是可以接受的、棘白菌素作为初始治疗的替代方案,限于那些病情不严重和那些被认为不可能有氟康唑耐药的念珠菌属感染的患者(强烈推荐;高级别证据)。
3.推荐对所有血源性和其他临床相关的念珠菌分离菌株进行唑类敏感性检测。
对于前期使用一种棘白霉素类药物治疗的患者、感染光滑念珠菌或近平滑念珠菌的患者,应该进行棘白菌素类药敏检测(强推荐;低级别证据)。

美国感染性疾病学会念珠菌病处置的临床实践指南解读(最全版)美国感染性疾病学会(Infectious Diseases Society of America, IDSA)一直致力于感染性疾病领域的指南撰写、推广。
今年IDSA对念珠菌病处置的临床实践指南(以下简称"新指南")、曲霉菌病指南、医院获得性肺炎指南同时进行了更新。
念珠菌病是临床常见感染。
IDSA在2000年制定了第1版念珠菌病指南[1]、2004年制定了第2版[2]、2009年制定了第3版[3]、2016年制定出第4版。
新指南2015年12月中旬发布,2016年1月中旬正式刊出,有正式印刷版本[4]和全文电子版本[5],在IDSA官网均可获得()。
该指南题目是Clinical practice guideline for the management of Candidiasis: 2016 update by the Infectious Diseases Society of America,即《念珠菌病处置的临床实践指南:IDSA 2016升级版》。
值得注意的是新指南中的念珠菌病,指深部念珠菌病,比如菌血症或侵袭性感染,不包括浅部皮肤软组织感染。
Management不翻译为"管理",在医学领域里翻译为"处置"更为贴切准确。
新指南正文50页,引文560条。
从17个角度,给出推荐共计140条,是公认的大型指南。
与第3版15个角度、72条推荐相比,两版之间的变化体现出人类对念珠菌病的认识在逐渐深化。
新指南的发布,除包括IDSA撰写与批准Standards and Practice Guidelines Committee (SPGC)的内容外,还有其他一些机构的参与和批准。
首先是美国儿科感染性疾病两大学会——美国儿科学会(AmericanAcademy of Pediatrics,AAP,该机构的红皮书非常有名,是儿科感染性疾病领域排名第一的临床手册)、美国儿科感染性疾病学会(Pediatric Infectious Diseases Society,PIDS)的参与,这说明新指南适用于儿科。

![09念珠菌病临床诊疗指南翻译版本[1]..](https://uimg.taocdn.com/b95004c2b14e852458fb579d.webp)
编者按:为了帮助医师在治疗念珠菌病时正确选用抗真菌药,制定合理的给药方案。
美国感染病学会(IDSA)组织相关学科的专家对2004年念珠菌病治疗指南进行了修订。
该指南发表在Clinical Infectious Disease 2009;48:503~535。
由于该指南的更新仍是基于大量的临床证据,因此对指导临床正确合理治疗念珠菌病具有重要参考价值,现将其主要内容编译供临床参考。
念珠菌病处理临床实践指南—美国感染病学会2009年更新周颖杰,李光辉 编译Clinical Practice Guidelines for the Management of Candidiasis: 2009 Update by the Infectious Diseases Society of AmericaZhou Ying-Jie, Li Guang-Hui (Institute of Antibiotics, Huashan Hospital, FudanUniversity, Shanghai 200040,China)2004年以后,新的抗真菌药相继问世,同时也进行了不少相关研究,美国感染病学会专家组对2004年1月出版的侵袭性念珠菌病和粘膜念珠菌病的诊疗指南进行了重新修订。
新指南包涵了新近上市的抗真菌药,以及最近对念珠菌血症、其他侵袭性念珠菌病和粘膜念珠菌病(包括口咽部及食道念珠菌病)的一些研究结果。
同时,新指南也就高危新生儿和成人侵袭性念珠菌病的预防,及疑为成人侵袭性念珠菌病的经验治疗进行了讨论。
新指南最大的改动在于如何合理使用棘白菌素类和广谱吡咯类抗真菌药治疗念珠菌血症、其他侵袭性念珠菌病和粘膜念珠菌病。
对于一些少见的侵袭性念珠菌病(如慢性播散性念珠菌病、骨髓炎和中枢神经系统感染),由于资料较少,根据病例报道、临床经验和一些小型临床试验结果进行了修订。
IDSA临床指南推荐分级系统见表1。
表1. IDSA临床指南推荐分级分级 定义推荐强度 ABC依据可靠性推荐使用或不使用的证据充足 推荐使用或不使用的证据中等 推荐使用或不使用的证据不足I II III源于≥1个恰当的随机对照试验源于≥1个设计良好的非随机化临床试验;队列或病例对照研究(应≥1 个中心);多时间序列;非对照试验的戏剧性结果源于权威专家的临床经验,或描述性研究,或专家委员会报道念珠菌属是侵袭性真菌感染最常见的致病菌。
IDSA念珠菌病治疗新指南要点解析北京大学第一医院真菌和真菌病研究中心余进李若瑜近日,美国感染性疾病学会(IDSA)发表了念珠菌病治疗新指南[《临床感染性疾病》(Clin Infect Dis)2009,48(5):503],替代2004年版本。
2004年以来,新型抗真菌药物如棘白菌素类和新型三唑类药物问世,相关论文相继发表。
新指南采用这些成果,解答了念珠菌病治疗中常见的15个问题。
本报特邀专家就其中较重要的问题作一解析。
1 念珠菌血症治疗方案无中性粒细胞缺乏者a 对多数成人患者的初始治疗,推荐氟康唑[负荷量800 mg(12 mg/kg);继以400 mg(6 mg/kg),qd]或棘白菌素类(卡泊芬净:负荷量70 mg,继以50 mg/d;米卡芬净:100 mg/d;安尼杜拉芬净:负荷量200 mg,继以100 mg/d)。
对中重度感染或近期有唑类药物暴露史的患者,推荐棘白菌素类;对轻中度感染且近期无唑类药物暴露史患者,推荐氟康唑。
儿童方案与成人相同(调整剂量)。
b 若培养结果为对唑类敏感的念珠菌(如白念珠菌)且患者病情稳定,可用氟康唑替代棘白菌素类。
c 对光滑念珠菌感染,推荐棘白菌素类。
若无药敏试验证实,不推荐用氟康唑或伏立康唑。
对初始治疗采用氟康唑或伏立康唑的患者,若临床症状改善,复查血培养阴性,可继续用唑类药物完成疗程。
d 对近平滑念珠菌感染,推荐用氟康唑。
对初始治疗采用棘白菌素类的患者,若临床症状改善,复查血培养阴性,可继续用此类药物完成疗程。
e 若患者不耐受或得不到上述药物,可用两性霉素B[0.5~1.0 mg/(kg·d)]或其脂质体[3~5 mg/(kg·d)]。
若培养结果为对唑类敏感的念珠菌(如白念珠菌)且患者病情稳定,可用氟康唑替代两性霉素B或其脂质体。
f 伏立康唑[400 mg(6 mg/kg),bid;继以200 mg(3 mg/kg),bid]对念珠菌血症有效,但不优于氟康唑。
2016年由美国感染病学会更新的念珠菌病管理临床实践指南背景念珠菌属造成的侵袭性感染很大程度上与医疗进展相关,并被广泛认为是造成院内感染发病及死亡的重要原因。
至少有15种不同的念珠菌属引起人类疾病,但超过90%的侵入性感染是由5种常见的病原造成,它们是白色念珠菌、光滑念珠菌、热带念珠菌、近平滑念珠菌和克柔念珠菌。
这些生物有统一的的潜在毒性、抗真菌药物敏感性和流行病学,但综合来说,由这些有机体造成的有意义的感染统称为侵袭性念珠菌病。
不属于典型的侵袭性疾病的粘膜念珠菌感染,特别是那些涉及口咽、食道和阴道的感染,这项指南也将他们涵盖在内。
自最近2009年对指南的修订至今,依据对于确诊或疑似侵袭性念珠菌病的诊断、预防和治疗等方面的新数据,我们对治疗建议进行了重要修改。
以下是2016年对念珠菌病管理的修订建议。
由于与儿科的关联,指南得到了美国儿科学会和儿科感染疾病协会的审阅和认可。
指南同样得到了真菌病研究组的支持。
研究组在制定指南的过程中一直遵循IDSA采用的指南制定流程,包括证据的质量分级(非常低,低,中,高)和推荐强度(弱或强)的系统方法。
指南并不是打算替代个别病人管理的临床判断。
对方法,背景和证据总结的详细描述均能在指南中找到全文。
I.非中性粒细胞减少患者念珠菌血症的治疗建议1. 棘白菌素类药物被推荐作为初始治疗(卡泊芬净:负荷剂量70 mg,然后每天50毫克;米卡芬净:每日100毫克;阿尼芬净:负荷剂量200毫克,然后100毫克每天)(强烈推荐;高级别证据)。
2. 静脉注射或口服氟康唑,800毫克(12毫克/公斤)负荷剂量,然后400毫克(6毫克/公斤)每天,是可以接受的、棘白菌素作为初始治疗的替代方案,限于那些病情不严重和那些被认为不可能有氟康唑耐药的念珠菌属感染的患者(强烈推荐;高级别证据)。
3.推荐对所有血源性和其他临床相关的念珠菌分离菌株进行唑类敏感性检测。
对于前期使用一种棘白霉素类药物治疗的患者、感染光滑念珠菌或近平滑念珠菌的患者,应该进行棘白菌素类药敏检测(强推荐;低级别证据)。
5. 光滑念珠菌感染的患者,只有当分离株对于氟康唑或伏立康唑敏感时,应考虑将药物更换为更高剂量的氟康唑800mg/d(12mg/kg)或伏立康唑200-300mg(3-4mg/kg) 每日两次(强推荐;低级别证据)。
6. 如果不能耐受、无法获得其他抗真菌药物或耐药,两性霉素B脂质体(AmB)(3-5mg/kg/d)是一个合理的选择(强推荐;高级别证据)。
7.使用两性霉素B脂质体治疗5-7天后,对氟康唑敏感的念珠菌感染患者,临床症状稳定,且在抗真菌治疗后重复血培养均为阴性时,推荐更换为氟康唑继续治疗(强推荐;高级别证据)。
8. 对于可疑唑类和棘白霉素类药物耐药的念珠菌感染患者,推荐使用两性霉素B脂质体(3-5mg/kg/d)(强推荐;低级别证据)。
9. 给予伏立康唑400mg(6mg/kg)q12h两次,然后200mg(3mg/kg)q12h 维持可有效治疗念珠菌血症,但作为初始治疗较氟康唑没有明显优势(强推荐;中级别证据)。
伏立康唑口服制剂被推荐为由于克柔念珠菌感染的菌血症降阶梯治疗方案(强推荐;低级别证据)。
11. 血培养应该每天进行或隔日进行,以确定念珠菌血症被终止的时间点(强推荐;低级别证据)。
12. 推荐无明显的转移性并发症念珠菌血症治疗时间为2周,应从记录念珠菌从血液中被清除和由于念珠菌所致症状经治疗缓解后开始计算(强推荐;中级别证据)。
II.非中性粒细胞减少念珠菌血症患者是否该拔除中心静脉导管?13. 念珠菌菌血症患者考虑感染为中心静脉导管来源及导管可以被安全拔除时,中心静脉导管应该尽早拔除;但这一做法需依据患者个体差异而定(强推荐;中级别证据)。
III.中性粒细胞减少念珠菌血症患者的治疗建议14.任意一种棘白菌素类药物被推荐用于初始治疗(卡泊芬净:首剂70mg,维持剂量50mg/d;米卡芬净:100mg/d;阿尼芬净:首剂负荷200mg,维持量100mg /d)(强推荐;中级别证据)。
15. 两性霉素B脂质体(3-5mg/kg/d)是一个有效的方案,但由于其潜在毒性并不被青睐(强推荐;中级别证据)。
16. 氟康唑,负荷剂量800mg(12mg/kg),维持剂量400mg/d(6mg/kg),可用作非危重症患者和未使用唑类药物治疗患者的替代治疗方案(弱推荐;低级别证据)。
17. 氟康唑400mg/d(6mg/kg),能够作为持续中性粒细胞减少且病情稳定患者降阶梯治疗的选择,这些患者均为敏感菌株感染且血流的病原菌已被清除(弱推荐;低级别证据)。
18. 伏立康唑第一个24h给予400mg(6mg/kg)两次,然后200mg(3mg/kg)q12h维持可用于需要覆盖曲霉的情况(弱推荐;低级别证据)。
中性粒细胞减少的念珠菌血症患者,病情稳定、念珠菌已经在血液中被清除,并且分离的念珠菌对伏立康唑敏感,伏立康唑被推荐作为降阶梯治疗方案(弱推荐;低级别证据)。
19. 对于克柔念珠菌感染的念珠菌血症患者,棘白霉素类药物,两性霉素B 脂质体,或伏立康唑均被推荐(强推荐;低级别证据)。
20. 推荐无明显的转移性并发症的念珠菌血症治疗最短时间为2周,应从记录念珠菌从血液中被清除、念珠菌所致中性粒细胞减少的症状经治疗缓解后开始计算(强推荐;低级别证据)。
21. 当中性粒细胞减少恢复,眼科检查能发现的脉络膜和玻璃体感染是微小的;因此,在中性粒细胞减少恢复以后的一周内应散瞳行眼底镜检查(强推荐;低级别证据)。
22. 中性粒细胞减少患者,念珠菌血症患者的感染源并非主要来自中心静脉导管(如:胃肠道来源)。
中心静脉导管是否拔除需依据患者个体差异而定(强推荐;低级别证据)。
23. 对于持续性念珠菌血症患者,当估计会发生长期中性粒细胞减少可考虑输注粒细胞集落刺激因子(G-CSF)(弱推荐;低级别证据)。
IV.慢性播散性(肝脾)念珠菌病的治疗建议24. 两性霉素B初始治疗,3-5mg/Kg每天或棘白菌素类药物(米卡芬净:每日100毫克;卡泊芬净:70 mg负荷剂量,然后每天50毫克;阿尼芬净:200 mg 负荷剂量,然后每天100毫克),推荐使用几个星期,然后序贯口服氟康唑,400毫克(6毫克/公斤)每天,主要用于那些不可能有氟康唑耐药的念珠菌病感染患者(强烈推荐;低级别证据)。
25.治疗应持续到影像学病变吸收,这通常需要几个月。
抗真菌治疗过早中断可导致复发(强烈推荐;低级别证据)。
26.如果患者需要接受化疗或造血干细胞移植,慢性播散性念珠菌病应当及时治疗,抗真菌治疗应该在高风险期持续应用以预防复发(强烈推荐;低级别证据)。
27. 那些衰弱的持续发烧患者,可考虑短期(1-2周)使用非甾体类抗炎药或糖皮质激素治疗(弱推荐;低级别证据)。
V.经验性治疗在ICU非中性粒细胞减少患者疑似侵袭性念珠菌病中扮演的角色?28.对于有侵袭性念珠菌病高危因素以及不明原因发热的危重患者,应当根据临床危险因素和侵袭性念珠菌感染的标志物和/或无菌部位的培养结果等进行评估,及时给予经验性治疗(强烈推荐;中等级别证据)。
对于有上述危险因素和有感染性休克的临床症状患者应尽可能早的开始经验性抗真菌治疗(强烈推荐;中等级别证据)。
29. 在ICU非中性粒细胞减少患者疑似念珠菌病的首选经验性治疗是棘白菌素类药物(卡泊芬净:负荷剂量70 mg,然后每天50毫克;米卡芬净:每日100毫克;阿尼芬净:负荷剂量200毫克,100毫克每天)(强烈推荐;中等级别证据)。
30.氟康唑800毫克(12毫克/公斤)的负荷剂量,然后400毫克(6毫克/公斤)每天,对那些最近没有三唑类药物暴露史和那些没有氟康唑耐药的念珠菌菌株定植的患者是可以接受的替代方案(强烈推荐;中等级别证据)。
31.两性霉素B脂质制剂,每日3-5mg/Kg,是不能耐受其他抗真菌药物患者的一种选择(强烈推荐;低级别证据)。
32.对疑似侵袭性念珠菌病经验性治疗有改善的患者推荐治疗时间为2周,与念珠菌血症的治疗相同(弱推荐;低级别证据)。
33. 对那些经验性抗真菌治疗4-5天无临床应答的患者,以及那些开始抗真菌治疗后始终没有侵袭性念珠菌感染的证据,或者有非依赖培养的高度阴性预测价值的诊断检测阴性,应考虑停止抗真菌治疗(强烈推荐;低级别证据)。
VI.在ICU预防侵袭性念珠菌感染的措施34.氟康唑800毫克(12毫克/公斤)的负荷剂量,然后400毫克(6毫克/公斤)每日,可用于具有侵袭性念珠菌病高发生率的成人ICU中具有高危因素的患者(弱推荐;中等级别证据)。
35.棘白菌素类药物可作为替代治疗方案(卡泊芬净:70 mg负荷剂量,然后每天50毫克;净:200 mg负荷剂量,然后每天100毫克;或米卡芬净:每日100毫克)(弱推荐;低级别证据)。
36.推荐ICU患者用洗必泰每日洗澡,这已被证明是可以减少包括念珠菌血症的血流感染发生率(弱推荐;中等级别证据)。
VII.新生儿念珠菌病包括中枢神经系统感染如何治疗?侵袭性念珠菌病、念珠菌血症的治疗方法是什么?37.两性霉素B脱氧胆酸,1mg/Kg每天,建议用于新生儿播散性念珠菌病(强烈推荐;中等级别证据)。
38.静脉注射或口服氟康唑,12mg/Kg每天,对没有接受过氟康唑预防的患者是一个合理的替代治疗方案(强烈推荐;中等级别证据)。
39.两性霉素B脂质制剂,每日5mg/Kg,是一种替代方案,但应谨慎使用,尤其是在泌尿系统受累患者(弱推荐;低级别证据)。
40.棘白菌素应谨慎使用,一般仅限于抢救治疗或因为耐药或者毒性无法使用两性霉素B脱氧胆酸或氟康唑的情况(弱推荐;低级别证据)。
41.对于血或尿液念珠菌培养阳性的患者,推荐腰椎穿刺和视网膜检查(强烈推荐;低级别证据)。
42.对于持续血培养念珠菌阳性的患者推荐CT或超声检查泌尿生殖道、肝脏和脾脏(强烈推荐;低级别证据)。
43.强烈推荐去除深静脉置管(强烈推荐;中等级别证据)。
44. 对于没有明显转移病灶的念珠菌血症患者推荐治疗时间为念珠菌从血流中清除并且清除了造成念珠菌血症的病灶后2周(强烈推荐;低级别证据)。
新生儿中枢神经系统念珠菌感染的治疗方法45. 初始治疗,推荐两性霉素B脱氧胆酸钠静脉点滴,1mg/Kg每日(强烈推荐;低级别证据)。
46.另一种替代方案是两性霉素B脂质体,5mg/Kg每天(强烈推荐;低级别证据)。
47.此外,氟胞嘧啶,25mg/Kg,每日4次,可作为抢救治疗用于对初始AMB 治疗无临床反应的患者,但副作用发生很频繁(弱推荐;低级别证据)。
48.对初始治疗有应答的患者的降阶梯治疗,推荐氟康唑,每日12mg/Kg,推荐用于对氟康唑敏感菌株的治疗(强烈推荐;低级别证据)。