溃疡性结肠炎的中医辨治及与内镜检查相关性研究进展
- 格式:pdf
- 大小:352.99 KB
- 文档页数:3

溃疡性结肠炎中医诊断与辨证治疗-精选文档溃疡性结肠炎中医诊断与辨证治疗溃疡性结肠炎属中医学“下利”、“久泄”、“久痢”范畴,是一种原因不明的肠道疾病。
起病大多缓慢,有腹泻腹痛、逐渐加重,便血和脓血便的症状,可伴有乏力、纳差、消瘦等,严重者有发热、多汗、便血、进行性消瘦等表现,诸症中尤以腹泻多见。
患者一旦患上该病,常常迁延不愈,痛苦万分,严重影响正常的生活与工作。
目前,对于溃疡性结肠炎,临床上以中医辨证治疗为主。
研究发现,中医治疗溃疡性结肠炎如果辅以有效的观察手段,能够有效缓解患者临床症状,促进患者康复。
为研究溃疡性结肠炎中医辨证治疗的观察效果,我院于2013 年1~12 月展开观察,现将研究过程报道如下。
1 资料与方法 1.1 一般资料选择2012年1月~2013年12月我院治疗的溃疡性结肠炎患者88例为研究对象,男性48例、女性40例,年龄26~59 岁、平均年龄(43.25±1.5)岁。
为直肠型13例(14.7%)、直乙状结肠型25例(28.4%)、左半结肠型(脾曲以远)22例(25%)、广泛结肠型(脾曲以近)7例(7.9%)和全结肠型21例(23.9%)。
大肠湿热证8例(9.1%)、脾虚湿蕴证17例(19.3%)、寒热错杂证18例(20.5%)、肝郁脾虚证32例(36.4%)、脾肾阳虚证7例(7.9%)、阴血亏虚证6例(6.8%)。
统计仅以症候最为突出者入选辩证类型,其中80例(90.9%)兼有血瘀表现,如舌色暗红,舌面有瘀斑,舌底静脉迂曲等,74例(84.1%)兼有湿盛表现,如舌苔白厚或夹有黄苔,脉濡或滑;少有单一证型表现的。
所有患者均按照实验室检查以及无痛内镜检查结果确诊。
其临床主要表现为程度不同的发热、腹痛、腹泻、乏力、血便等症状,排除肝肾等重大疾病患者。
1.2 诊断与治疗方法根据本病临床表现特点,可归属中医“休息痢”、“久痢”和“肠?”等病范畴。
中华中医药学会脾胃病分会制定的溃疡性结肠炎证候分类标准:(1)大肠湿热证。



溃疡性结肠炎中医诊断与治疗张宇引言随着人们生活水平的提高,食物的摄入越来越丰富,人们的应酬也越来越多,在家吃饭的机会愈来愈少,少盐少油的清淡饮食被各种油腻大餐取代,甚至更多的人喜欢烧烤。
这些食物的摄入严重干扰了胃肠的代谢功能,导致人们出现了溃疡性结肠炎,痛苦不堪。
这里,我们注重从中医角度进行治疗,以便减轻患者的痛苦,进行有效的治疗。
一、什么是溃疡性结肠炎溃疡性结肠炎是一种多发在大肠黏膜和其下层的一种肠炎,是一种病因尚未被人类所发现的一种症状,大多在结肠和直肠发生,有的也会延伸到整个结肠。
治疗需要一定的周期,而且多伴有反复性发作,比较棘手,以年轻人多发,这也与年轻人生活不规律,夜生活丰富,暴饮暴食有一定的关联。
二、溃疡性结肠炎的病症表现1. 排除个别少数患者,溃疡性结肠炎大多发病较慢,急性较少,发病情况也不尽相同。
主要是表现出腹泻现象,轻微患者腹泻次数一天最多5次,病情比较重的患者腹泻会严重增加,一般都会在5次以上,大多为泄水或小便带血,疼痛感较重,也会伴随着发烧等症状。
2. 急性的溃疡性结肠炎起病快,腹泻的量也大,体温会很高,一般都会达到40度,出现类似中毒的表现,患者会非常痛苦。
3.溃疡性结肠炎也会引发其它症状表现,主要是皮肤的病变和肝功能的障碍。
三、溃疡性结肠炎的中医诊断和治疗1. 对于这些患者要立即进行检查,明确患者的病情,对于病情特别严重的患者要立即进行救助。
马上安排患者卧床住院,补充因腹泻流失的钾、钠等物质,已维护电解质的平衡,避免患者产生神经的紊乱而意识不清,不能及时有效的了解病情发生的原因,找到发病根源。
同时也要注意病人营养的补充,蛋白质是首选,可以帮助病人肠胃得到供养。
这样等病人的病情稳定后就可以着手通过中医角度对病人进行治疗。
2. 中医中药治疗结肠炎的效果比较明显,这是对于病情稳定和病情较轻的患者可以实施中医治疗方法。
这样一来可以有效避免西医治疗或者手术治疗带来的副作用,目前市面上的西药大多数都会对人体产生副作用,产生一些不可预测的损害,造成人体不可逆的损伤。

中医药治疗溃疡性结肠炎的研究进展摘要:溃疡性结肠炎是一种原因不明的慢性非特异性肠道炎症性疾病,在西医治疗上,该病的复发率偏高,疗效时间偏长,价格偏贵等不足。
近期研究表明,中医药在减轻UC患者腹痛、腹泻等临床症状、减少该病的复发等方面取得了显著的疗效。
现将中医治疗UC的辩证分型、经方治疗、中西医结合等方面进行归纳总结。
关键字:溃疡性结肠炎;中医药;研究进展;溃疡性结肠炎(ulcerative colitis,UC)是消化系统常见的疑难病,其发病原因至今无法明确的,临床表现为腹痛、腹泻、黏液脓血便、里急后重,病程多在4~6周以上[1]。
现代西医治疗UC,临床上常给予氨基水杨酸制剂、免疫抑制剂、生物制剂、微生态制剂及手术等方法,但仍存在该病的复发率偏高,疗效时间偏长,价格偏贵等不足。
近期的研究表明,中医药在减轻UC患者腹痛、腹泻等临床症状、减少该病的复发等方面取得了显著的疗效。
一、中医的病因病机中国的医学中并没有UC一词,但根据其临床的变现可以反应与UC相应的病名。
2009年中华中医药学会脾胃病分会制定的“溃疡性结肠炎中医诊疗共识意见”[2]将本病归属中医“痢疾”“久痢”和“肠澼”等病范畴。
中医认为UC的病因与外感时邪、饮食不节(洁)、情志不畅、禀赋不足等有关,病机属邪蕴肠腑,气血壅滞,传导失司,脂络受伤。
病位在肠,与肝、脾、肾、肺诸脏密切相关。
二、中医内治法(一)辩证论治李毅等[3]研究表明UC常见中医证型依次为肠道湿热证、脾胃虚弱证、肝郁脾虚证、脾肾阳虚证、寒热错杂证、血瘀肠络证、阴虚肠燥证。
宋晓红[4]将UC分为湿热型、肝郁气滞型、脾阳不振型、脾肾阳虚型;其中治疗湿热型的处方为白术、白头翁、苍术、赤芍各15g,黄芪、木香、白蔻、竹茹、陈皮、黄连、佩兰各10g、桔梗9g、当归12g;治疗肝郁气滞型的处方为白芍、焦三仙、柴胡、香附、桃仁各15g,当归10g,防风、槟榔、大黄、红花、陈皮、炒枳壳各6g;治疗脾阳不振型的处方:土白术、党参、炙黄芪各15g,肉蔻、炙甘草、炮姜、陈皮各10g,柴胡、升麻各9g,当归6g,大枣10枚;治疗脾肾阳虚型的处方:土白术15g,党参、罂粟壳、补骨脂、诃子肉、肉桂、赤芍、吴萸、肉蔻、当归各10g,木香9g;治疗14d后,观察组患者临床治疗总有效率为95.00%(57/60),对照组为 71.67%(43/60)。
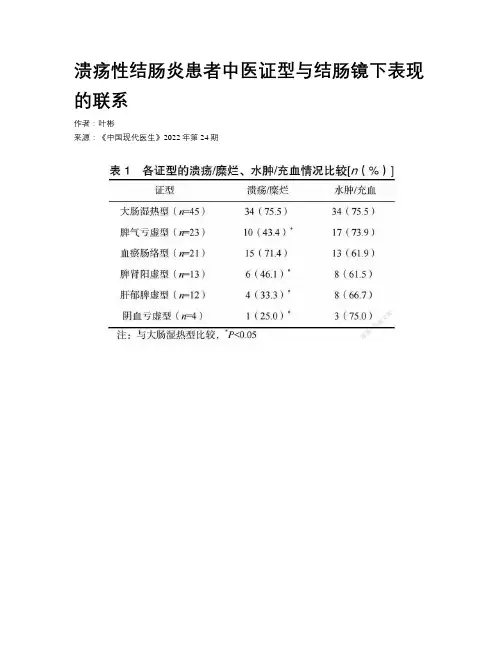
溃疡性结肠炎患者中医证型与结肠镜下表现的联系作者:***来源:《中国现代医生》2022年第24期[摘要] 目的通過探讨溃疡性结肠炎(ulcerative colitis,UC)患者结肠镜下的各种黏膜表现与中医证型的关系,为更准确地辨证分型提供客观依据。
方法选取2018年1月至2021年3月于杭州市中医院就诊经结肠镜检查确诊的118例UC患者为研究对象,仔细辨证分型及予以详细观察其结肠镜下的黏膜表现,分析各证型与镜下黏膜表现之间的联系。
结果所有证型中大肠湿热型最多,占比38.1%,脾气亏虚型次之,占比19.5%,血瘀肠络型占17.8%,脾肾阳虚型占11.0%,肝郁脾虚型占10.1%,阴血亏虚型占3.3%;溃疡/糜烂主要出现在大肠湿热型及血瘀肠络型,白苔多见于脾气亏虚型,黄苔多见于大肠湿热型,接触性出血以肝郁脾虚型及大肠湿热型出现的比例较高,脾肾阳虚型、肝郁脾虚型及血瘀肠络型的息肉/颗粒感的阳性率较高,而皱襞变浅/结肠袋消失的症状以脾肾阳虚型、肝郁脾虚型出现的概率较高,肠管狭窄以血瘀肠络证型为主,肠激惹主要出现在肝郁脾虚及大肠湿热两个证型中,各证型分别与上述阳性率最高的证型比较,差异均有统计学意义(P<0.05);水肿/充血及血管模糊/消失情况各证型间比较,差异均无统计学意义(P>0.05)。
结论结肠镜下的黏膜表现与中医证型存在密切的联系,可作为辨证分型的客观化指标。
[关键词] 溃疡性结肠炎;中医证型;肠镜下黏膜表现;相关性[中图分类号] R241.9 [文献标识码] A [文章编号] 1673-9701(2022)24-0010-04[Abstract] Objective To discuss the correlation between colonoscopy mucosa and traditional Chinese medicine (TCM) syndrome with ulcerative colitis (UC) patients, in order to identify the most correct TCM syndrome differentiation. Methods A total of 118 patients with UC diagnosed by colonoscopy in Hangzhou Hospital of Traditional Chinese Medicine from January 2018 to March 2021 were selected as the research subjects, and analyzed the correlation between various TCM syndromes and colonoscopy mucosa through identifying syndrome differentiation and observing mucosal manifestations under colonoscopy. Results The sequence from high to low were large intestine damp–heat syndrome (38.1%), spleen deficiency (19.5%), blood stasis in the intestinal collaterals syndrome (17.8%), spleen–kidney yang deficiency syndrome (11.0%),hepatic depression and spleen deficiency syndrome (10.1%) and yin–blood deficiency syndrome (3.3%) in all types of the TCM syndrome. Ulcer or erosion, dominated were large intestine damp–heat syndrome and blood stasis in the intestinal collaterals syndrome. White moss was more common in spleen deficiency, yellow moss was more common in large intestine damp–heat syndrome, and the proportion of contact bleeding was higher in hepatic depression and spleen deficiency syndrome and large intestine damp–heat syndrome. The positive rate ofpolyp/granulopathy of spleen–kidney yang deficiency syndrome, hepatic depression and blood stasis in the intestinal collaterals syndrome were higher. The positive rate of symptoms of shallowerplica/disappearance of colon pouch of spleen–kidney yang deficiency syndrome, hepatic depression and spleen deficiency syndromewere higher. Intestinal stenosis was mainly characterized by blood stasis in the intestinal collaterals syndrome, and intestinal irritation was mainly characterized by large intestine damp–heat syndrome and hepatic depression and spleen deficiency syndrome. The highest positive rate were statistically significant compared with other syndromes (P<0.05). There was no significant difference in edema/congestion and vascular blurring/disappearance among different syndrome types (P<0.05). Conclusion There was close correlation between the mucosal manifestation under colonoscopy and TCM syndrome, which can be used as an objective index for TCM syndrome differentiation.[Key words] Ulcerative colitis; TCM certificate syndrome; Colonoscopic mucosal manifestations; Correlation溃疡性结肠炎(ulcerative colitis,UC)是临床治疗的难题,如何提升其治疗的有效性,一直是研究的热点[1,2]。





溃疡性结肠炎的中医药治疗研究进展(一)【关键词】溃疡性结肠炎;,,中医药治疗溃疡性结肠炎(ulcerativecolitis,UC)是以直肠、结肠黏膜及黏膜下层的炎症和溃疡形成为病理特点的慢性非特异性肠道疾病。
其发病原因及机理尚不完全清楚,该病缠绵难愈,易复发,且有癌变倾向,已被WHO列为现代难治病之一。
因中医药治疗UC具有多途径、多层次、多靶点以及副作用少的特点,可以长期维持康复治疗。
本文结合古代文献及近年来的研究进展对UC的中医康复治疗研究情况进行综述。
1对病因病机的认识UC是现代医学病名,祖国医学虽无与其完全对等的病名,但根据其病因、病机及临床表现,常将其归属于“肠”“泄泻”“久痢”“休息痢”“肠风”“滞下”等范畴。
总体上看,上述病症临床表现都与UC有相似之处,但又不能划等号。
因为单从临床表现上分析,一般无法将UC与克罗恩病(Crohndisease)及各种类型的痢疾等准确诊断区别。
对于UC的病因,现代医学尚不明确,中医亦然。
古今文献多认为因禀赋异常,感受外邪,饮食不节,情志失调,劳倦内伤所致〔1,2〕。
上述5种相关因素,可能是单独致病,更可能是多种病因合力致病,病位在脾胃与大小肠。
其发病机理为浊邪壅塞肠中,传导失司,气机不通,气血壅滞,肠络受损,下痢赤白。
现代医家对病机主要有如下一些认识:①脾虚为发病之本,湿热为致病之标,血淤为局部病理变化〔3〕;②证属本虚标实,急性发作期以标实为主;慢性静止期或慢性持续活动期则多表现为脾肾两虚或虚实夹杂〔4〕;③虚中有实,虚实夹杂,脾胃虚弱贯穿于整个病程中,初发期和反复发作期以邪气盛为主兼见脾虚;缓解期多邪退正虚,脾虚为主兼见邪实,而血瘀肠络为局部病理改变,更使本病迁延难愈〔5〕;④本病发病关键是湿热留滞大肠,其病变可涉及血分,且兼夹证繁杂。
在基本病机基础上,有偏寒偏热之别,偏寒者多兼气虚阳虚,偏热者多兼营热阴虚〔6〕;⑤本病也有可能是“毒瘀致痈”,具体而言是一种“肠胃生痈”,乃因毒邪壅滞气血所致〔7〕。
溃疡性结肠炎中医药治疗琐谈【关键词】溃疡性结肠炎;中医疗法;临床经验溃疡性结肠炎(u)为一种病因尚未完全说明的慢性非特异性炎症性肠病,其病变涉及直肠、结肠黏膜及黏膜下层,以直肠和乙状结肠受累多见。
其主症为腹痛、腹泻、排黏液脓血便、里急后重,病情迁延,反复发作,目前中西医对其均无特效疗法。
笔者临证以中医理论为指导,针对本病的病因病机,辨证论治,取得良好疗效。
兹总结如下,以飨同道。
1清热祛湿、活血生肌治其标当u患者处于病情发作期、活动期,出现腹痛、腹泻、黏液脓血便、里急后重、大便不爽等症。
此常因外感湿热之邪,使脾失健运,湿热蕴结于大肠,气血与之相搏,肠道传导失司,气血凝滞,脉络受损,化腐成脓而痢下赤白;或因饮食不节、嗜食肥甘醇酒辛辣,酿生湿热,与气血相搏结,化为脓血。
正如?明医杂著?痢疾?曰:“痢是湿热及食积……白是湿热伤气分;赤者湿热伤血分;赤白相杂,气血俱伤;黄者食积,治法泻肠胃之湿热。
〞此期为湿热之邪蕴结于大肠所致,为标实之证,当务之急宜清热祛湿,可选用椿根皮、薏苡仁。
椿根皮既可清热祛湿,又可收敛固涩、止泻止血;薏苡仁祛湿排脓,微寒而不伤脾胃,益脾而不滋腻。
两药合用,很适合u大肠湿热蕴结证。
假设热邪偏重,患者排出黄稠黏液或脓液者,那么加用败酱草、白花蛇舌草以增强清热祛湿解毒、凉血化瘀排脓之功;假设湿邪偏盛,患者排出大量白色黏液,舌苔厚腻者,那么选加苍术、佩兰燥湿健脾;假设感受寒邪,或素体阳虚,中阳受伤,湿从寒化,可见寒盛之证,有肢体畏寒、大便溏雹黏液清稀,可用益智仁、肉豆蔻,甚那么附子、干姜温中散寒;假设患者排便稀溏,每日排便次数较多者,那么选加乌梅、诃子、石榴皮、赤石脂,每次只需择用其中两味,即可涩肠止泻,适用于久泻久痢者,且赤石脂尚有生肌敛疮之作用;也有少数患者因运化升降失调,表现为大便秘结,那么用槟榔、莱菔子、决明子导滞润下,而不用大黄、芒硝、番泻叶等峻泻之品,以防苦寒败脾胃。
u患者经肠镜检查,除见结肠黏膜糜烂、溃疡外,还有明显的黏膜充血水肿,黏膜血管模糊,黏膜呈颗粒状,从中医的角度来看,这些可视为瘀血之证。
第40卷第2期2022年2月中华中医药学刊CHINESEARCHIVES OFTRADITIONAL CHINESEMEDICINEVol.40No.2Feb.2022DOI :10.13193/j.issn.1673-7717.2022.02.020溃疡性结肠炎中医证型与肠镜象的相关性李格格1,白光2,焦政2(1.辽宁中医药大学针灸推拿学院,辽宁沈阳110847;2.辽宁中医药大学附属医院,辽宁沈阳110032)摘要:目的探讨溃疡性结肠炎(ulcerative colitis ,UC )患者中医证型与肠镜象之间的关联,把内镜作为望诊的延伸,为UC 的诊治提供思路。
方法研究选取2018年8月—2021年2月辽宁省中医院脾胃病科门诊及住院确诊为UC 的患者,共76例,按中医UC 辨证分为大肠湿热证、肝郁脾虚证、脾虚湿蕴证、脾肾阳虚证、寒热错杂证、热毒炽盛证、阴血亏虚证等7组证型,通过研究内镜下的黏膜色泽、黏膜破损程度、黏膜表面附着物、出血情况、回肠末端黏膜、肠腔形态、病变范围等表现分析统计数据,探讨UC 患者的临床特点,中医证型与肠镜象的关联。
结论溃疡性结肠炎的中医证型以大肠湿热证、肝郁脾虚证、脾虚湿蕴证和脾肾阳虚证居多;溃疡性结肠炎肠镜象黏膜色泽以深红、暗红为主,肠腔见大面积溃疡,病灶表覆黄、污秽苔,大多患者肠腔及皱襞形态正常,部分重症患者结肠袋消失,肠腔狭窄,呈铅管样改变;溃疡性结肠炎中医证型与内镜下黏膜色泽、黏膜破损情况、内镜下出血情况、回肠末端黏膜情况、肠镜检查过程中是否存在肠激惹表现之间具有关联性,可为辨证论治提供参考依据。
关键词:溃疡性结肠炎;中医证型;肠镜;内镜中图分类号:R259.746.2文献标志码:A文章编号:1673-7717(2022)02-0090-05基金项目:国家中医药管理局第三届国医大师传承工作室及全国名中医传承工作室建设项目(国中医药人教函字[2018]76);辽宁省自然科学基金(20170540609)作者简介:李格格(1994-),女,辽宁沈阳人,助教,硕士,研究方向:针刺治疗消化系统疾病。
溃疡性结肠炎的中医辨治研究进展
谢晶日;徐婷;李贺薇
【期刊名称】《中医药信息》
【年(卷),期】2014(000)004
【摘要】溃疡性结肠炎(Ulcerative Colitis,UC)是一种结肠慢性非特异性炎症性疾病,其病变多位于乙状结肠及直肠。
主要症状表现为腹泻、黏液便、脓血便、里急后重、腹痛等。
属中医学“泄泻”、“久痢”、“肠风”等范畴。
其发病率在全世界范围内逐年上升,复发率高,故日益受到医学界的广泛重视,并积极研究有效的治疗方法。
目前西医主要以氨基水杨酸盐制剂、免疫抑制剂及激素等治疗,其副作用大,易反复。
而中医药在治疗UC方面有着显著的优势,其疗效佳,副作用少,复发率低,值得进一步开发研究并完善。
现就近5年来中医药治疗UC的研
究进展作一简单概述。
【总页数】2页(P191-192)
【作者】谢晶日;徐婷;李贺薇
【作者单位】黑龙江中医药大学附属第一医院,黑龙江哈尔滨 150040;黑龙江中
医药大学附属第一医院,黑龙江哈尔滨150040;黑龙江中医药大学附属第一医院,黑龙江哈尔滨 150040
【正文语种】中文
【中图分类】R285.6
【相关文献】
1.溃疡性结肠炎的中医辨治及与内镜检查相关性研究进展
2.冯五金老中医辨治溃疡性结肠炎经验
3.冯五金老中医辨治溃疡性结肠炎经验
4.中医辨治溃疡性结肠炎临证撷要
5.溃疡性结肠炎中医多维度辨治思路探讨
因版权原因,仅展示原文概要,查看原文内容请购买。
溃疡性结肠炎的中医辨治研究进展谢晶日,徐婷,李贺薇(黑龙江中医药大学附属第一医院,黑龙江 哈尔滨 150040)关键词:溃疡性结肠炎;治疗;研究进展中图分类号:R285.6 文献标识码:A 文章编号:1002-2406(2014)04-0191-02基金项目:国家自然科学基金项目(No.81273685)作者简介:谢晶日(1955-),男,教授,主任医师,博士研究生导师,主要从事消化内科病及相关疑难杂病的临床与研究。
收稿日期:2013-06-09修回日期:2013-07-07 溃疡性结肠炎(UlcerativeColitis,UC)是一种结肠慢性非特异性炎症性疾病,其病变多位于乙状结肠及直肠。
主要症状表现为腹泻、黏液便、脓血便、里急后重、腹痛等。
属中医学“泄泻”、“久痢”、“肠风”等范畴。
其发病率在全世界范围内逐年上升,复发率高,故日益受到医学界的广泛重视,并积极研究有效的治疗方法。
目前西医主要以氨基水杨酸盐制剂、免疫抑制剂及激素等治疗,其副作用大,易反复。
而中医药在治疗UC方面有着显著的优势,其疗效佳,副作用少,复发率低,值得进一步开发研究并完善。
现就近5年来中医药治疗UC的研究进展作一简单概述。
1 中药口服治疗1.1 辨证分型治疗赵克华[1]根据中医辨证将溃疡性结肠炎分为脾虚湿热、脾肾阳虚、阴血亏虚及肝脾不和四型,运用中药辨证论治,分别给予四君子汤合白头翁汤、真人养脏汤、驻车丸合归脾汤、痛泻要方加减进行治疗,疗效满意。
张相安[2]将69例溃疡性结肠炎患者分为六型进行治疗:脾虚夹湿型予肠健平加减(扁豆、炒山药、莲子肉各30g,太子参、白术、炒薏苡仁各20g,茯苓、砂仁各15g,陈皮、桔梗各12g,乌药10g,炙草6g);湿热蕴结型予肠清舒加减(白头翁、土茯苓各30g,秦皮、焦三仙、当归各20g,黄柏、陈皮各12g,枳壳10g,黄连9g,木香、甘草各6g);血瘀肠络型予理肠宝加减(赤芍、当归、肉豆蔻、滑石各20g,桃仁、杏仁、厚朴各10g,木通9g,竹叶6g);脾肾两虚型予肠怡舒加减(补骨脂30g,太子参、白芍、当归、诃子肉、肉豆蔻各20g,五味子、吴茱萸各12g,制附子9g,木香、肉桂、炙草各6g,大枣5枚);肝脾不和型予肠舒安加减(黄芪30g,焦白术、炒白芍、麦芽各20g,柴胡、陈皮、防风、吴茱萸各12g,木香、黄连、甘草各6g);气血两虚型予肠谷康加减(黄芪、补骨脂、马齿苋各30g,太子参、焦白术、当归、茯苓皮、炒枣仁各20g,阿胶珠18g,龙眼肉15g,炙远志、陈皮各12g,木香、炙草各6g)。