【专家述评】从最新的指南看糖尿病黄斑水肿的治疗策略和方案
- 格式:doc
- 大小:16.50 KB
- 文档页数:6

黄斑水肿最佳治疗方法黄斑水肿是一种眼部疾病,通常由于黄斑区域的液体积聚导致视网膜水肿,进而影响视力。
黄斑水肿的治疗方法多种多样,但是要选择最佳的治疗方法并非易事。
本文将为您介绍黄斑水肿的最佳治疗方法,希望能够帮助到正在遭受这一疾病困扰的患者。
首先,对于黄斑水肿患者来说,最重要的是及时就医。
一旦发现视力出现异常或者出现视物模糊等症状,应立即就医进行眼部检查。
眼科医生会通过眼底检查、OCT检查等手段来确诊黄斑水肿,然后根据病情严重程度来制定治疗方案。
其次,对于黄斑水肿的治疗方法,常见的包括药物治疗和手术治疗。
药物治疗主要包括激素类药物、抗VEGF药物等,这些药物可以通过口服或注射的方式来减轻黄斑水肿症状。
而手术治疗则包括激光治疗、玻璃体切割手术等,这些手术可以帮助患者减轻黄斑水肿,恢复视力。
除了药物治疗和手术治疗,患者还可以通过一些非药物方法来缓解黄斑水肿的症状。
比如,保持良好的生活习惯,避免熬夜、过度用眼,保持充足的睡眠,合理饮食等都可以帮助减轻症状。
此外,还可以进行一些眼部保健操,比如眼部按摩、热敷等,这些方法也可以帮助改善黄斑水肿的症状。
总的来说,黄斑水肿的治疗方法多种多样,但是最佳的治疗方法需要根据患者的具体病情来确定。
因此,在接受治疗时,一定要听从医生的建议,积极配合治疗。
同时,患者还需要注意生活习惯,保持良好的生活作息,这样有助于缓解症状,促进康复。
希望本文所介绍的黄斑水肿治疗方法能够帮助到正在遭受这一疾病困扰的患者。
在接受治疗的过程中,一定要保持乐观的心态,相信自己一定能够战胜疾病,重获健康。
祝愿所有患者早日康复!。

2024年尿病性黄斑水肿治疗药市场策略引言尿病性黄斑水肿(Diabetic Macular Edema,DME)是一种常见的糖尿病视网膜病变,是导致糖尿病失明的主要原因之一。
随着糖尿病患者数量的增加,尿病性黄斑水肿的发病率也在不断上升。
因此,研发和推广有效的治疗药物,以满足患者的需求,成为了制定2024年尿病性黄斑水肿治疗药市场策略的关键。
市场现状尿病性黄斑水肿治疗药市场目前存在一些主要产品,如阿比特龙(Aflibercept)、雷珠单抗(Ranibizumab)和贝伐珠单抗(Bevacizumab)等。
这些药物通过抑制血管内皮生长因子(Vascular Endothelial Growth Factor,VEGF)的活性,减轻黄斑水肿和改善视力。
然而,市场上尚缺乏更加有效且副作用小的药物。
市场机遇随着糖尿病患者数量的增加和尿病性黄斑水肿的发病率上升,尿病性黄斑水肿治疗药市场的前景非常广阔。
同时,随着医疗技术的不断进步,新型治疗药物和治疗方法不断涌现,为市场的发展提供了巨大机会。
市场策略1. 加大研发力度研发是推动尿病性黄斑水肿治疗药市场发展的关键。
制药公司应加大研发投入,加强药物研发与试验,力争研发出更加安全、有效的治疗药物。
同时,与科研机构和医疗机构合作,共享资源,提高研发效率。
2. 提高市场宣传与推广力度市场宣传和推广是推动市场销售的关键。
制药公司应加大市场宣传与推广的力度,利用多种媒体渠道,向医生和患者推广治疗药物的独特优势和疗效。
此外,可以通过举办学术会议、培训活动等形式,增加医生对治疗药物的了解和认可。
3. 降低药物成本尿病性黄斑水肿治疗药物目前价格较高,限制了一部分患者的使用。
制药公司应努力降低生产和销售成本,合理定价,以提高药物的市场竞争力。
此外,可以积极与医保部门合作,争取纳入医保目录,降低患者的经济负担。
4. 加强医生培训与指导医生在选择治疗药物时起着非常重要的作用。
制药公司应加强对医生的培训与指导,提高医生的专业水平和临床应用能力。



黄斑水肿最好的消除方法黄斑水肿是一种常见的眼部疾病,会给患者带来视力模糊、扭曲等不适感。
因此,及时有效地消除黄斑水肿对患者的视力恢复至关重要。
以下是一些黄斑水肿最好的消除方法,供大家参考。
首先,控制病因是消除黄斑水肿的关键。
黄斑水肿的病因很多,包括糖尿病、高血压、青光眼等。
因此,针对不同病因,患者需要积极控制病情,比如控制血糖、血压,避免用眼过度等。
只有控制好病因,才能有效地消除黄斑水肿。
其次,药物治疗是消除黄斑水肿的重要手段。
目前,临床上常用的药物包括利尿剂、类固醇、抗VEGF药物等。
这些药物可以通过不同的途径,如促进尿液排泄、减轻炎症、抑制血管新生等,从而达到消除黄斑水肿的效果。
患者在使用药物时,一定要严格按照医生的建议进行,避免自行增减剂量,以免造成不良后果。
此外,激光治疗也是消除黄斑水肿的有效手段之一。
激光治疗可以通过热效应或光凝效应,促进黄斑部位的水肿吸收,从而改善视力。
激光治疗通常需要在专业医院进行,患者在接受治疗前,一定要充分了解治疗的原理、适应症和可能的风险,以做出明智的决策。
最后,手术治疗是一些顽固性黄斑水肿的最佳选择。
比如,对于一些由黄斑脱离引起的水肿,可以通过手术将黄斑重新固定,从而消除水肿。
手术治疗通常需要在眼科专业医院进行,患者在决定手术前,一定要充分了解手术的原理、适应症和可能的风险,以做出明智的决策。
综上所述,消除黄斑水肿的方法有很多种,但关键在于找到适合自己的方法。
在治疗过程中,患者一定要积极配合医生的治疗方案,避免盲目跟风或自行尝试。
同时,定期复诊也是非常重要的,只有在医生的指导下,才能更好地控制病情,达到消除黄斑水肿的效果。
希望以上内容能对患者有所帮助,祝愿患者早日康复!。

ADA2023:最新糖尿病诊治策略
随着时间的推移,糖尿病的诊治策略不断发展。
2023年的美国糖尿病协会(ADA)提出了最新的诊治策略,旨在改善糖尿病患者的生活质量并降低并发症的发生率。
该策略主要包括以下几个方面:
1. 个性化治疗方案:根据患者的年龄、病情、生活方式等因素,制定个性化的治疗方案,以更好地控制血糖水平和预防并发症的发生。
2. 营养指导:重视饮食管理,提倡均衡饮食,控制摄入糖分和
碳水化合物,以维持血糖水平稳定。
3. 运动建议:鼓励患者进行适量的运动,如散步、游泳等有氧
运动,以帮助控制体重和改善胰岛素敏感性。
4. 药物治疗:根据患者的病情严重程度和个体差异,选择合适
的口服药物或胰岛素治疗方案。
5. 定期随访:建立定期随访制度,及时调整治疗方案,监测病
情变化和并发症的发展。
总的来说,ADA2023提出的最新糖尿病诊治策略强调个性化
治疗、综合管理和预防为主,旨在帮助糖尿病患者更好地控制病情,提高生活质量。
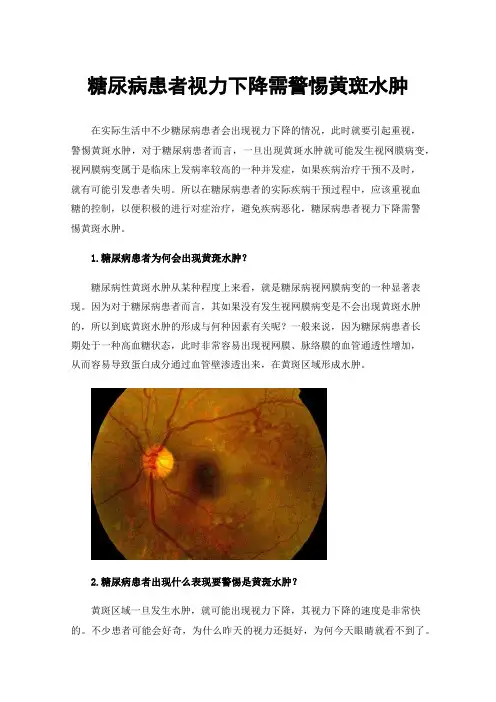
糖尿病患者视力下降需警惕黄斑水肿在实际生活中不少糖尿病患者会出现视力下降的情况,此时就要引起重视,警惕黄斑水肿,对于糖尿病患者而言,一旦出现黄斑水肿就可能发生视网膜病变,视网膜病变属于是临床上发病率较高的一种并发症,如果疾病治疗干预不及时,就有可能引发患者失明。
所以在糖尿病患者的实际疾病干预过程中,应该重视血糖的控制,以便积极的进行对症治疗,避免疾病恶化,糖尿病患者视力下降需警惕黄斑水肿。
1.糖尿病患者为何会出现黄斑水肿?糖尿病性黄斑水肿从某种程度上来看,就是糖尿病视网膜病变的一种显著表现。
因为对于糖尿病患者而言,其如果没有发生视网膜病变是不会出现黄斑水肿的,所以到底黄斑水肿的形成与何种因素有关呢?一般来说,因为糖尿病患者长期处于一种高血糖状态,此时非常容易出现视网膜、脉络膜的血管通透性增加,从而容易导致蛋白成分通过血管壁渗透出来,在黄斑区域形成水肿。
2.糖尿病患者出现什么表现要警惕是黄斑水肿?黄斑区域一旦发生水肿,就可能出现视力下降,其视力下降的速度是非常快的。
不少患者可能会好奇,为什么昨天的视力还挺好,为何今天眼睛就看不到了。
一般来说,如果患者感觉到近期几个月内出现了明显的视力减退,就需要及时进行干预,避免患者失明。
因为在正常情况下,糖尿病患者在非增殖期出现了黄斑水肿,就可能出现中心视力差等临床症状,患者此时越想要看清什么,就越看不清,此时看东西需要利用余光来看。
此外,患者还会出现看东西变形、弯曲的情况,如果看到物体的形状发生变化,物体从直的变成弯曲状,就可能出现黄斑水肿。
另外,老年患者还可能出现不同程度的白内障,其伴随着白内障的加重,眼底看物体会逐渐变得模糊。
所以对于糖尿病患者来说,一定要定期开展眼科检查,对于存在的疾病做到尽早发现和治疗。
1.糖尿病病程和病情严重程度呈正比黄斑其实存在于所有人的眼睛中央,因为黄斑是人眼睛中最关键敏锐的区域,人的视力良好本质上就是黄斑在发挥作用。
在眼科医院中,每年接受的糖尿病患者人数较多,存在黄斑水肿的患者年龄范围能从40岁到70岁。

从最新的指南看糖尿病黄斑水肿的治疗策略和方案卢颖毅;戴虹【期刊名称】《中华实验眼科杂志》【年(卷),期】2018(036)006【摘要】糖尿病黄斑水肿(DME)是引起视力下降的常见原因.随着新的治疗方法的应用,DME的治疗理念也发生了变化,以提高患者视功能为目的的治疗方案已成为主流.近期国际上发布的DME指南介绍了DME的最新研究结果,提出了基于循证医学证据的临床建议和临床路径.抗血管内皮生长因子(VEGF)适合所有类型的DME 一线治疗,激光光凝、眼内糖皮质激素注射除在某些特定情况下可替代抗VEGF作为首选治疗外,多作为抗VEGF治疗的补充、协同.理解和遵循相关指南可为DME 的诊疗行为提供规范和指导.%Diabetic macular edema (DME) is a common reason for vision decrease.The concept of DME treatment regime has been changed to increase the vision-sight of patients since the onset of new treatment.Recent DME guidelines introduced the latest researches of DME,which raised new clinical suggestion and clinical pathway based on evidence-based medicine.Anti-vascular endothelial growth factor (VEGF) treatment is the first-line therapy for all types of DME,laser photocoagulation and intravitreal steroid injection are often the supplementary treatment except for some special cases in which they can be the substitution for anti-VEGF treatment.The regime for DME treatment now is combination.To understand and follow the guidelines can help us instruct and standardize our management on DME.【总页数】3页(P401-403)【作者】卢颖毅;戴虹【作者单位】100730 北京医院国家老年医学中心;100730 北京医院国家老年医学中心【正文语种】中文【相关文献】1.从最新指南看糖尿病肾病的降压治疗 [J], 张力辉2.从最新指南看感染性心内膜炎防治策略重大改变 [J], 施仲伟3.标准·方案·指南--2014年美国癌症学会最新宫颈癌筛查指南及筛查中存在的问题[J], 王静4.从最新的指南看糖尿病黄斑水肿的治疗策略和方案 [J], 卢颖毅;戴虹;5.标准·方案·指南——美国预防服务特别工作组公布最新版抑郁临床筛查指南 [J],因版权原因,仅展示原文概要,查看原文内容请购买。

黄斑水肿最佳治疗方法是什么?黄斑水肿是属于一种比较常见的眼睛部位的疾病,一般是由于眼睛视网膜出现炎症或者是受到外界的创伤所引起的疾病,会容易导致眼部周围出现水肿或者是黄斑等,而治疗黄斑水肿的方法有很多种,可以先用药物进行治疗,可以服用或者是注射一些抗炎类药物。
★治疗黄斑囊样水肿的治疗,一般均应治疗原发疾病,眼内炎症引起的应给以抗炎药物,如视网膜血管炎、葡萄膜炎,可给予肾上腺皮质激素治疗。
★检查★1、病史近期是否有内眼手术史,糖尿病史,以前是否有葡萄膜炎或眼部感染,夜盲或眼病的家族史,是否有用药史,包括局部使用肾上腺素、地匹福林等药物。
★ 2、眼部检查包括对周边眼底的评估(需要压迫巩膜检查周边部)。
检查黄斑部最好用裂隙灯结合三面镜、前置镜或60/90D透镜。
★ 3、眼底荧光血管造影常常显示早期中心凹周围毛细血管有荧光渗漏,晚期有黄斑部荧光染色,典型的呈花瓣状或轮辐状。
★ 4、视网膜光学相干层析成像检查有助于诊断及判断有无板层和全层裂孔形成。
★ 5、其他检查如果有指征,可以进行其他的诊断性检查,如快速血糖检查、糖耐量试验、ERG。
★鉴别诊断★ 1、中心性浆液性脉络膜视网膜病变多见于青壮年男性,黄斑部有浆液性盘状视网膜浅脱离和(或)浆液性视网膜色素上皮(RPE)脱离,有自限性并有复发倾向,荧光造影有RPE渗漏点和(或)浆液性RPE脱离;黄斑囊样水肿的荧光造影是黄斑区花瓣状荧光染料积存。
★ 2、眼内肿瘤无论良性或恶性肿物,尤其是脉络膜血管瘤经常伴发黄斑区视网膜浅脱离和(或)黄斑囊样水肿,用双目间接检眼镜详细检查眼底,可免误诊和发生治疗上的错误。
★ 3、视网膜中央动脉阻塞这是急诊病例,有突然视力下降的主诉,眼底黄斑有樱桃红点,后极部视网膜呈乳白色肿胀,这是细胞本身的肿胀和细胞内积液,荧光造影可显示视网膜中央动脉供血受阻或不足,动脉不充盈或迟缓充盈或循环时间延长等表现,荧光造影与CME呈完全不同的特点,两者易于鉴别。

3种不同方案治疗糖尿病性黄斑水肿疗效分析李相军;王敬怡;李春燕;张建东;黄海;白丹;石盛玲;冷瀛【期刊名称】《北华大学学报(自然科学版)》【年(卷),期】2024(25)2【摘要】目的探讨3种不同方案治疗糖尿病性黄斑水肿的临床疗效。
方法选取经眼底检查、眼底血管造影、OCT检查确诊为糖尿病性黄斑水肿的患者120例120眼,将患者分为3组,A组(单纯注药组):25例25眼,采用康柏西普注射液0.5mg/0.05 mL眼内注射,1次/月,连续注射3次后按需治疗;B组(激光组):25例25眼,患者采用全视网膜光凝(PRP)治疗,1个月内完成;C组(联合组):70例70眼,采用注药+光凝治疗,患者先行康柏西普注射液0.5 mg/0.05 mL眼内注射,1次/月,连续注射3次后按需治疗,期间完成PRP。
治疗后1、3、6、12个月观察3个治疗组的黄斑中心凹视网膜厚度(CMT)、黄斑区中心凹脉络膜厚度(SFCT)、最佳矫正视力(BCVA),分析CMT、SFCT与视力变化之间的相关性。
结果治疗后1、3、6、12个月,3组患者的黄斑中心视网膜厚度(CMT)、黄斑中心凹脉络膜厚度(SFCT)、最佳矫正视力(BCVA)均较治疗前有改善,单纯注药组及联合组疗效明显优于激光组(P<0.01),联合组疗效优于单纯注药组(P<0.01)。
CMT与最佳矫正视力变化密切相关,CMT越下降,最佳矫正视力提高越明显。
结论应用3种不同方法治疗糖尿病性黄斑水肿,结果显示,CMT、SFCT、BCVA联合组疗效最佳,其次是单纯注药组、激光组;脉络膜厚度、视网膜厚度与最佳矫正视力变化密切相关,脉络膜厚度及视网膜厚度越下降最佳矫正视力提高越明显。
【总页数】4页(P224-227)【作者】李相军;王敬怡;李春燕;张建东;黄海;白丹;石盛玲;冷瀛【作者单位】北华大学附属医院;长春市普瑞眼科医院【正文语种】中文【中图分类】R774.5【相关文献】1.康柏西普不同给药方案治疗有临床意义的糖尿病性黄斑水肿疗效比较2.激光联合康柏西普治疗不同类型糖尿病性黄斑水肿的疗效分析3.康柏西普不同方案治疗糖尿病黄斑水肿的疗效比较4.两种不同联合治疗方法治疗糖尿病性黄斑水肿的疗效研究5.不同康柏西普注射方案治疗糖尿病黄斑水肿的疗效对比因版权原因,仅展示原文概要,查看原文内容请购买。

!专家述评!从最新的指南看糖尿病黄斑水肿的治疗策略和方案卢颖毅!戴虹"##$%#北京医院!国家老年医学中心通信作者"戴虹#&'()*"+(),-./01234%5/67+89""#5%$4#:;'(5<5)==/53#>?,#"4#53#"@5#45##"!!$摘要%!糖尿病黄斑水肿&+A&'是引起视力下降的常见原因(随着新的治疗方法的应用#+A&的治疗理念也发生了变化#以提高患者视功能为目的的治疗方案已成为主流(近期国际上发布的+A&指南介绍了+A&的最新研究结果#提出了基于循证医学证据的临床建议和临床路径(抗血管内皮生长因子&B&C D'适合所有类型的+A&一线治疗#激光光凝)眼内糖皮质激素注射除在某些特定情况下可替代抗B&C D作为首选治疗外#多作为抗B&C D治疗的补充)协同(理解和遵循相关指南可为+A&的诊疗行为提供规范和指导($关键词%!糖尿病黄斑水肿:治疗*抗血管内皮生长因子*激光光凝*眼内糖皮质激素基金项目 北京市自然科学基金项目&$"?3"3%'*首都特色临床研究项目&E"?""####F#"?"F$'!"#$%&#'%(%"$%#)*$'+,-$'./"+0$1#%02&$23-$"#+#&$1$(#+/'%4#-$%#(%)30+#-0'#(!!"#$%&'$#()$*+%&,-$.$%&*+/0$1)2#3)1$+%)24-%1-5+67-5+%1+2+&'#,-$.$%&899:;9#4<$%)4+55-/0+%=$%&)"1<+5"()$*+%&#>?)$2"()$@*+%&AB CD;E%-151(%"$2% 6+)(G67);'(;H*(I6J6'(&+A&')=(;.''./I6(=./K.I L)=)./J6;I6(=65M N6;./;6O7.K+A&7I6(7'6/7I60)'6N(=G66/;N(/06J7.)/;I6(=67N6L)=)./,=)0N7.K O(7)6/7==)/;67N6./=67.K/6P7I6(7'6/75Q6;6/7+A&0H)J6*)/6=)/7I.JH;6J7N6*(76=7I6=6(I;N6=.K+A&#P N);N I()=6J/6P;*)/);(*=H006=7)./(/J;*)/);(*O(7NP(RG(=6J./6L)J6/;6,G(=6J'6J);)/65S/7),L(=;H*(I6/J.7N6*)(*0I.P7N K(;7.I&B&C D'7I6(7'6/7)=7N6K)I=7,*)/67N6I(ORK.I(**7R O6=.K+A&#*(=6I ON.7.;.(0H*(7)./(/J)/7I(L)7I6(*=76I.)J)/<6;7)./(I6.K76/7N6=HOO*6'6/7(I R7I6(7'6/762;6O7K.I=.'6=O6;)(*;(=6=)/P N);N7N6R;(/G67N6=HG=7)7H7)./K.I(/7),B&C D7I6(7'6/75M N6I60)'6K.I+A&7I6(7'6/7/.P)=;.'G)/(7)./5M.H/J6I=7(/J(/J K.**.P7N60H)J6*)/6=;(/N6*O H=)/=7I H;7(/J=7(/J(I J)T6.HI'(/(06'6/7./+A&57#*8/"+( 6+)(G67);'(;H*(I6J6'(:7I6(7'6/7*S/7),L(=;H*(I6/J.7N6*)(*0I.P7N K(;7.I*U(=6ION.7.;.(0H*(7)./*9/7I(L)7I6(*=76I.)J)/<6;7)./93'+,"/)"$&"V6)<)/0W(7HI(*X;)6/;6D.H/J(7)./&$"?3"3%'*Y(O)7(*Y N(I(;76I)=7);=Y)/);(*Q6=6(I;NZ I.<6;7&E"?""####F#"?"F$'!!糖尿病视网膜病变是常见的视网膜血管性疾病#也是常见的致盲原因(糖尿病性黄斑水肿&J)(G67);'(;H*(I6J6'(#+A&'是引起视力障碍的首要原因#中国人糖尿病的发病率为>[$\]""[4\#其中?[3\]$[F\患者合并+A&#估计中国人群中+A&患者超过?$#万例+"^3,#其中半数以上+A&患者视力受到不同程度的损伤(长期以来+A&的治疗一直是眼科中的热点问题#每次+A&诊疗方法和诊疗指南的发布和更新都会引起眼科医师极大的关注(:6最新;<=指南的解读近年来随着对+A&认识的进一步加深)新的治疗方法的引入以及循证研究和临床资料的不断积累# +A&的治疗理念发生了颠覆性的改变(最大限度地提高和维持患者的视功能成为+A&主要的治疗策略(随着近期国际上多个+A&指南的发布或更新#对+A&的治疗方案也有了进一步明确的建议(为此#我们对具有代表性的欧洲视网膜专家协会&&HI.O6(/X.;)67R.K Q67)/(XO6;)(*)=7=Y./0I6==#&_Q&M9W S')美国眼科协会&S'6I);(/S;(J6'R.K8ON7N(*'.*.0R#S S8'和中华医学会眼底病学组新近发表的+A&指南进行解读(3#"$年&_Q&M9W S发布的+A&治疗指南是基于循证医学证据提出的指导和建议#并对既往指南内容进行了增补和修正#被认为是目前具有权威性和代表性的+A&指南+%,#并得到了广大眼科医生的认可(该指南指出#对于新发的+A&患者#不论是否累及黄斑中心凹#抗血管内皮生长因子&L(=;H*(I!"#F!中华实验眼科杂志3#"@年4月第%4卷第4期!Y N)/`&2O8ON7N(*'.*#`H/63#"@#B.*5%4#W.546/J.7N6*)(*0I.P7N K(;7.I#B&C D'均是一线治疗方法(在水肿未累及中心凹)视力尚佳)水肿厚度小于%## '并存在持续玻璃体黄斑粘连的情况下#激光光凝可以作为一线治疗方法#其治疗效果与抗B&C D相当*在患者近期有新发心脏)脑血管疾病#不愿意多次注射或随诊#有人工晶状体眼时#可以采用眼内注射糖皮质激素8T HI J62方法作为首选*若存在黄斑前膜或黄斑区前后纵向的牵引#经抗B&C D或糖皮质激素类药物治疗无效后可以选择玻璃体切割术(本指南对+A&的治疗方法和方案做了较为清晰的建议(美国S S8每年发布一次糖尿病视网膜病变的治疗指南#其中包括针对+A&治疗的相关内容#相对简洁实用+F^?,*在其3#"$年发布的指南中#+A&的治疗仍以水肿是否累及黄斑中心凹为依据#如累及中心凹者首选抗B&C D治疗#而未累及中心凹者可选择激光光凝治疗或抗B&C D治疗(与以往指南相比#3#"$年发布的指南中对于未累及黄斑中心凹的患者除激光治疗外#增加了抗B&C D 治疗这一选择(3#"?年#中华医学会眼科学分会眼底病学组发布的糖尿病视网膜病变的治疗指南中将+A&分为局灶型和弥漫型#对于局灶型+A&可以选择激光光凝治疗或联合抗B&C D治疗#弥漫型+A&可选择抗B&C D治疗或糖皮质激素治疗+4,(从上述%个具有代表性的指南中可以看出#抗B&C D是所有+A&类型的主流治疗方案#并逐渐形成共识(抗B&C D治疗的优势在于能较其他治疗方法更好地恢复视力#并能最低限度地减少视力损伤+$^@,#同时能对并发的糖尿病视网膜病变起到稳定)缓解)减少并发症的作用+$#>,(由于激光光凝存在视功能损伤的风险#这一曾经作为+A&治疗标准的方法正逐渐转为协同)补充)联合的治疗方法#正如3#"$年&_Q&M9W S 指南中所说"-基于近年来一系列严谨的临床研究结果所示#激光光凝治疗已不再是+A&的首选治疗方式.(近年来研究发现#炎症因素在+A&的发生和发展中起到重要作用#糖皮质激素作为抗炎治疗的代表性药物逐渐用于+A&治疗#加之眼内缓释技术的应用#大大延长了眼内药物的作用时间#降低了高眼压)白内障等糖皮质激素相关并发症#使得眼内糖皮质激素应用的安全性和疗效有了明显改善#现已成为+A&二线治疗选择(3#"$年&_Q&M9W S指南中指出#糖皮质激素对慢性迁延性+A&的治疗效果较好#并在某些特定的条件下#可以替代抗B&C D药作为首选的治疗方案+%,(>6;<=的抗?=@9治疗方案在众多的+A&循证研究中#所采用的抗B&C D治疗方案并非一致#在多个指南中推荐采用每月玻璃体腔注射抗B&C D药物"次#连续注射%]4次后进入按需治疗+""^"%,(如何通过较少的注射次数达到最好的长期治疗效果是广大医师追求的目标(V I6==*6I等+"%,研究结果显示#每月玻璃体腔注射抗B&C D药物"次#连续注射4次后#$#\的+A&患者水肿消除#并且在残存水肿的患者中#水肿处于相对稳定的状态#或随着时间的延长#水肿减轻#视力仍有改善(连续注射超过4次#在水肿的消除和视力收益上并未得到更好的收益(每月注射"次#连续注射4次后按需治疗&4aZ Q W'的方案被认为是目前较合理的治疗方案+"F^"?,(在最新的指南中对于此治疗方案也做了进一步的说明#连续注射期间#一旦患者视力达到"[##同时光相干断层扫描&.O7);(*;.N6I6/;67.'.0I(ONR#8Y M'显示水肿完全消除#可以直接进入按需治疗的随诊期*如在随诊期#黄斑水肿存在且连续注射%次后水肿无变化#此时认为水肿是稳定的#可暂停治疗*一旦患者视力下降#或者水肿复发#均可作为再治疗的指征开始治疗+%,(A6复发性;<=的处理尽管经过规范治疗后大部分+A&患者病情可以获得较好控制或不同程度的好转#但复发性和迁延性+A&仍是我们目前面临的棘手问题#寻找并处理可能的诱发因素是治疗的关键步骤(视网膜荧光血管造影检查可以明确诊断视网膜周边或黄斑区无灌注区#以及黄斑区扩张的且渗漏的毛细血管瘤#针对这些无灌注区或者渗漏点进行激光光凝是有效的治疗方法+"4,(8Y M 可以显示黄斑区黄斑前膜和明确的前后牵引#在此情况下#经标准的抗B&C D治疗或糖皮质激素治疗后仍有水肿者方可考虑行玻璃体切割术+%,(同时#炎性因子在+A&的发生和发展中的作用也受到了关注#眼内注射糖皮质激素8T HI J62的临床应用相关并发症少#眼内药物的作用时间长+"$,#现已成为临床医生常用的治疗方法#特别是在复发性和迁延性+A&患者中具有较好的疗效#为&_Q&M9W S指南所推荐(另外可以根据+A&患者不同情况替换不同类型抗B&C D药物或者制定抗B&C D治疗联合糖皮质激素或激光光凝方案(B6;<=疗效的预测3#"$年&_Q&M9W S指南对+A&疗效预后进行了分析#除发病年龄)基线视力)病程)就诊时间等共性因素外#频域8Y M&=O6;7I(*,J.'()/#8Y M'可对+A&疗效预后判断提供帮助(当8Y M显示患者视网膜下液)较小的视网膜囊腔或基线存在玻璃体黄斑粘连时#提示患眼具有较好的视力预后+%#"@,(8Y M显示患者视网膜内层结构紊乱或破坏#光感受器内外节)外界膜层结构破坏和基线中心凹下脉络膜厚度较薄提示视力预后不好+">^33,(!3#F!中华实验眼科杂志3#"@年4月第%4卷第4期!Y N)/`&2O8ON7N(*'.*#`H/63#"@#B.*5%4#W.54患者的基线条件)对治疗反应状况以及对视网膜组织结构的影像检查是+A &预后判断的综合指标(+A &指南提供了基于循证医学证据的临床指导和路径#可规范和指导临床医师诊疗行为#使+A &治疗尽可能地达到最好的疗效#同时指南也指出需针对患者情况制定个体化治疗方案+"F ,(需要强调的是#+A &是糖尿病的并发症之一#只有在全身综合治疗的基础上#+A &治疗才能得到较好的疗效+%^?,(参考文献+",b H c #d(/0U #-6`#67(*5Z I 6L (*6/;6(/J ;./7I .*.KJ)(G676=)/Y N)/6=6(JH*7=+`,5`S A S #3#"%#%"#&>'e >F@^>?>5+89""#5"##":<('(53#"%5"4@""@5+3,洪天配#杨进5中国糖尿病防治的转化医学研究"机遇与挑战+`,5中华糖尿病杂志#3#"$#>&"3'e $3>^$%"5+89""#5%$4#:;'(5<5)==/5"4$F,?@#>53#"$5"35##"5+%,X;N')J7,&I K HI 7N _#C (I ;)(,S I H')`#V (/J6**.D #67(*5C H)J6*)/6=K .I 7N6'(/(06'6/7.KJ)(G67);'(;H*(I6J6'(GR7N6&HI .O6(/X.;)67R.KQ 67)/(XO6;)(*)=7=&&_Q &M 9W S '+`,58ON7N(*'.*.0);(#3#"$#3%$&F 'e "@?^3335+89""#5""?>:###F?@?%>5+F ,S '6I );(/S ;(J6'R .K 8ON7N(*'.*.0RQ 67)/(:B )7I 6.H=Z (/6*5Z I 6K 6I I 6JZ I (;7);6Z (776I / CH)J6*)/6=5+)(G67);Q 67)/.O(7NR ,_OJ(76J 3#"$+A ,5X(/D I (/;)=;.#Y S "S '6I );(/S ;(J6'R.K8ON7N(*'.*.0R #3#"$e "^3#5+?,X.*.'./X+#Y N6P &#+HN &`#67(*5+)(G67);I 67)/.O(7NR "(O.=)7)./=7(76'6/7GR7N6('6I );(/J)(G676=(==.;)(7)./+`,5+)(G676=Y (I 6#3#"$#F#&%'e F"3^F"@5+89""#53%%$:J;"4,34F"5+4,黎晓新5学习推广中国糖尿病视网膜病变防治指南#科学规范防治糖尿病视网膜病变+`,5中华眼底病杂志#3#"?#%"&3'e ""$^"3#5+89""#5%$4#:;'(5<5)==/5"##?,"#"?53#"?5#35##35U )b b 5D .**.P )/07N6Y N)/6=60H)J6*)/6.K J)(G67);I 67)/.O(7NR)/.HI OI (;7);6+`,5Y N)/`8;H*D H/JH=+)=#3#"?#%"&3'e ""$^"3#5+89""#5%$4#:;'(5<5)==/5"##?,"#"?53#"?5#35##35+$,C 6I 6/J(=V X #Z I (06IXC #+6(f C C #67(*5A .I ON.*.0);(*O(I ('676I =I 6*6L (/7K .I*./0,76I '.H7;.'6=JHI )/07N6I (OR.KJ)(G67);'(;H*(I 6J6'()/7N6Q &XM 8Q &&276/=)./7I )(*+`,59/L 6=78ON7N(*'.*B )=X;)#3#"?#?4e F4@45+@,d6**=`S #C *(=='(/S Q #S R (*(S Q #67(*5S K *)G6I ;6O7#G6L (;)T H'(G #.II (/)G)T H'(G K .I J)(G67);'(;H*(I 6J6'(+`,5W&/0*`A 6J #3#"?#%$3e "">%^"3#%5+>,C I .==`C #C *(=='(/S Q #`('O.*U A #67(*5Z (/I 67)/(*ON.7.;.(0H*(7)./L =)/7I (L )7I 6.H=I (/)G)T H'(G K .IOI .*)K 6I (7)L 6J)(G67);I 67)/.O(7NR "(I (/J.')T 6J ;*)/);(*7I )(*+`,5`S A S #3#"?#%"F &3#'e 3"%$^3"F45+89""#5"##":<('(53#"?5"?3"$5+"#,V I .P /+A #W 0HR 6/g +#A (I ;H=+A #67(*5U ./0,76I '.H7;.'6=.K I (/)G)T H'(G 7N6I (OR K .I J)(G67);'(;H*(I 6J6'("7N6%4,'./7N I 6=H*7=K I .'7P .ON(=69997I )(*="Q 9X&(/J Q 9+&+`,58ON7N(*'.*.0R #3#"%#"3#&"#'e 3#"%^3#335+89""#5"#"4:<5.ON7N(53#"%5#35#%F5+"",Y N6/C #U )d #M T 6f.L Q #67(*5Q (/)G)T H'(G './.7N6I (OR .I ;.'G)/6JP )7N *(=6I L 6I =H=*(=6I './.7N6I (OR K .I J)(G67);'(;H*(I 6J6'("('67(,(/(*R =)=.KI (/J.')T 6J ;./7I .**6J 7I )(*=+`:8U ,5Z U .X 8/6#3#"F #>&"3'e 6""?$>$+3#"@^#F ^"",5N77O "::P P P 5/;G)5/*'5/)N50.L :OHG'6J :3??F">%$5+89""#5"%$":<.HI /(*5O./65#""?$>$5+"3,Y N6H/0C Y #c ../c -#Y N6/U `#67(*5+)(G67);'(;H*(I .6J6'("6L )J6/;6,G(=6J 7I 6(7'6/7I 6;.''6/J(7)./=K .I S =)(/;.H/7I )6=+`,5Y *)/&2O 8ON7N(*'.*#3#"@#F4&"'e $?^@45+89""#5"""":;6.5"3>>>5+"%,V I 6==*6I W A #V 6(H*)6H dM #C *(=='(/S Q #67(*5Z 6I =)=76/7'(;H*(I7N);f6/)/0K .**.P )/0)/7I (L )7I 6.H=S K *)G6I ;6O7#V 6L (;)T H'(G #.I Q (/)G)T H'(G K .I;6/7I (*,)/L .*L 6J J)(G67);'(;H*(I6J6'(P )7N L )=)./)'O()I '6/7"(=6;./J(I R(/(*R =)=.K (I (/J.')T 6J ;*)/);(*7I )(*+`,5`S A S 8ON7N(*'.*#3#"@#"%4&%'e 3?$^34>5+89""#5"##":<('(.ON7N(*'.*53#"$54?4?5+"F ,&*'(/A `#S R (*(S #V I 6==*6IW A #67(*59/7I (L )7I 6(*Q (/)G)T H'(G K .IJ)(G67);'(;H*(I 6J6'(P )7N OI .'O7L 6I =H=J6K 6I I 6J *(=6I 7I 6(7'6/7"?,R 6(II (/J.')T 6J 7I )(*I 6=H*7=+`,58ON7N(*'.*.0R #3#"?#"33&3'e %$?^%@"5+89""#5"#"4:<5.ON7N(53#"F5#@5#F$5+"?,h I );f M d #V I 6==*6I W A 5Q 6;6/7;*)/);(**RI 6*6L (/7N)0N*)0N7=K I .'7N6+)(G67);Q 67)/.O(7NR Y *)/);(*Q 6=6(I ;N W 67P .I f +`,5Y HI I 8O)/8ON7N(*'.*#3#"@#3>&%'e">>^3#?5+89""#5"#>$:9Y _5#############F$35+"4,d6==6*A A #W ()I W #S (f6I C +#67(*5Z 6I )ON6I (*I 67)/(*)=;N(6')(#(=6L (*H(76J GRH*7I (,P )J6K )6*J K *H.I 6=;6)/(/0).0I (ONR#)=(==.;)(76J P )7N J)(G67);'(;H*(I 6J6'(+`,5V I `8ON7N(*'.*#3#"3#>4&?'e 4>F ^4>@5+89""#5""%4:G<.ON7N(*'.*,3#"",%##$$F5+"$,90*);f)A #V H=;N Y #E HI +#67(*5+62('67N(=./6)'O*(/7K .I J)(G67);'(;H*(I 6J6'()//()L 6;.'O(I 6J P )7N I 6K I (;7.I R 6R 6="M N69/76I /(7)./(*Q 67)/(C I .HO Q 6(*,U )K 63F,A ./7N A H*7);6/76IX7HJR 5M N69Q C Q &U ,+&bX7HJR+`:8U ,5Q 67)/(#3#"@+&OHG (N6(J .K OI )/7,5+89""#5"#>$:9S &5############3">45+"@,-.*6f('O W A #Y ('OG6**`#S *'./R S #67(*5B )=)./.H7;.'6=K .**.P )/0(/7),L (=;H*(I 6/J.7N6*)(*0I .P 7N K (;7.I7I 6(7'6/7.KJ)(G67);'(;H*(I6J6'()/;*)/);(*OI (;7);6+`,5S '`8ON7N(*'.*#3#"@#">"e @%^>"5+89""#5"#"4:<5(<.53#"@5#F5#"#5+">,XH/`h #U )/A A #U (''6I `#67(*5+)=.I 0(/)T (7)./.K 7N6I 67)/(*)//6I*(R 6I =(=(OI 6J);7.I.KL )=H(*(;H)7R )/6R 6=P )7N ;6/76I ,)/L .*L 6J J)(G67);'(;H*(I6J6'(+`,5`S A S 8ON7N(*'.*#3#"F #"%3&""'e "%#>^"%"45+89""#5"##":<('(.ON7N(*'.*53#"F53%?#5+3#,C 6I 6/J(=V X #d(*J=76)/XA #X)'(J6IY #67(*5M NI 66,J)'6/=)./(*(H7.'(76J ;N.I .)J(*L .*H'6(==6=='6/7./=7(/J(I J =O6;7I (*,J.'()/.O7);(*;.N6I 6/;67.'.0I (ONR (/J ;.I I 6*(7)./P )7N 7N6*6L 6*.K J)(G67);'(;H*(I 6J6'(+`,5S '`8ON7N(*'.*#3#"F #"?@&?'e "#%>^"#F@5+89""#5"#"4:<5(<.53#"F5#@5##"5+3",Y N66'(-Q #S *-S #S *,S =f(I &59'OI .L 6'6/7.K L )=H(*(;H)7R G(=6J ./.O7);(*;.N6I 6/;67.'.0I (ONR O(776I /=K .**.P )/0)/7I (L )7I 6(*G6L (;)T H'(G 7I 6(7'6/7)/O(7)6/7=P )7N J)(G67);'(;H*(I 6J6'(+`,59/7`8ON7N(*'.*#3#"F #$&3'e 3?"^3??5+89""#5%>@#:<5)==/53333,%>?>53#"F5#35""5+33,X.ON)6Q #U H W #Y ('O.;N)(I .Z S 5Z I 6J);7.I =.K K H/;7)./(*(/J (/(7.');.H7;.'6=)/O(7)6/7=P )7N J)(G67);'(;H*(I 6J6'(7I 6(76J P )7N Q (/)G)T H'(G +`,58ON7N(*'.*.0R #3#"?#"33&$'e "%>?^"F#"5+89""#5"#"4:<5.ON7N(53#"?5#35#%45&收稿日期"3#"@^#?^"#!修回日期"3#"@^#?^"4'&本文编辑"张宇'读者!作者!编者本刊投稿方式!!投稿请登陆中华医学会网站&N77O "::P P P 5;'(5.I 05;/'#登录后点击-业务中心.#经中华医学会远程稿件处理系统&N77O "::P P P 5;'(5.I 05;/:R P T 2:)/J625N7'*'或中华医学会杂志社网站&N77O "::P P P 5'6J*)/65.I 05;/:'#根据提示进行注册后投稿(投稿时请使用d.I J 格式&5J.;文件类型'#投稿后请注意自留原稿#并保留论文相关的原始资料#以备稿件修改补充所用(投稿后请从-业务中心.下载-中华医学会系列杂志论文投送介绍信及授权书&中文版'.#填写有关项目并请每位作者亲笔签字#加盖单位公章后寄3份至本刊编辑部#其中作者签名顺序和作者单位著录名称应与投稿时文章中著录的相一致#如有变更应由每位作者同意并请通信作者告知编辑部(投稿请注意"&"'在非公开刊物发表的稿件)学术会议交流的文章)已用非中文文字期刊发表的文稿不属于一稿两投#但投稿时应向编辑部说明#非中文文字期刊已发表的文稿须征得首次发表期刊的同意(&3'作者须告知与该研究有关的利益冲突#如该研究被某机构资金资助的声明或与审稿人的利益关系(&%'如涉及保密问题#需附有关部门审查同意发表的证明(&本刊编辑部'!%#F !中华实验眼科杂志3#"@年4月第%4卷第4期!Y N)/`&2O 8ON7N(*'.*#`H/63#"@#B .*5%4#W .54。
糖尿病黄斑水肿的发病机制及治疗研究进展李琳娜;张晓峰【摘要】糖尿病黄斑水肿(DME)是糖尿病患者眼部常见的并发症,是导致糖尿病患者视力损害的主要原因之一.其发病机制推测是视网膜内、外屏障的破坏以及各种炎症因子的作用,其中血管内皮生长因子对DME的发生发展起了至关重要的作用.随着对DME认识的加深,其治疗方法不断进步.目前DME的治疗为在严格控制血糖、血压、血脂等全身危险因素的基础上积极处理眼部并发症,主要有药物、激光光凝和手术治疗三大类.眼内注射抗血管内皮生长因子药物从其发病机制方面治疗DME,在DME的治疗中的地位越来越重要.【期刊名称】《临床眼科杂志》【年(卷),期】2014(022)001【总页数】5页(P86-90)【关键词】糖尿病黄斑水肿;发病机制;抗血管内皮生长因子药物;治疗【作者】李琳娜;张晓峰【作者单位】230022,合肥,安徽医科大学第一附属医院眼科;230022,合肥,安徽医科大学第一附属医院眼科【正文语种】中文糖尿病黄斑水肿(diabetic macular edema,DME)是糖尿病患者眼部常见的并发症。
根据Wisconsin Epidemiological Study of Diabetic Retinopathy研究显示,病程10年以上的1型糖尿病患者DME患病率为20.1%,使用胰岛素治疗及未使用胰岛素治疗的2型糖尿病患者DME患病率分别为25.4%和13.9%[1]。
随着世界范围内糖尿病患者日益增多,据统计我国糖尿病患病率为9.7%,约有1.5亿人,显然DME的人群也不小。
DME可以造成中心视力丧失,是导致糖尿病患者视力损害的主要原因之一。
DME已经成为工作年龄人群致盲的重要原因之一。
本文就DME的发病机制及治疗研究进展作一综述。
一、DME的定义及分型《国际临床糖尿病性黄斑水肿病变严重程度分级标准》中把有临床意义的黄斑水肿的定义为[2]:(1)距黄斑中心凹500 μm范围内的视网膜增厚。
黄斑水肿的治疗方法有哪些
黄斑水肿的治疗方法包括以下几种:
1. 药物治疗:此方法常用于轻度或中度黄斑水肿患者,包括糖皮质激素、非甾体抗炎药、钙通道阻滞剂、钾利尿剂等药物。
2. 抗VEGF治疗:这是针对黄斑水肿的最新治疗方法,通过抑制血管内皮生长因子(VEGF)来减少黄斑区域的渗出和水肿,从而改善视力。
3. 激光治疗:激光治疗可通过焊接或燃烧黄斑水肿处的渗出血管来减轻水肿,从而改善视力。
4. 注射:这是一种通过针头将药物直接注射到黄斑部位的治疗方法,常用的药物包括抗VEGF药物、糖皮质激素等。
5. 手术治疗:如果其他治疗方法没有效果,且黄斑水肿较严重,手术治疗可以是一个可行的选择,包括玻璃体切割术和视网膜切割术等。
糖尿病黄斑水肿的治疗
邱明忠;周希瑗
【期刊名称】《激光杂志》
【年(卷),期】2010()1
【摘要】糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病患者严重眼部并发症之一,而糖尿病黄斑水肿(diabetic macular edema,DME)则是糖尿病患者视力下降的首要原因。
目前主要的治疗方法有药物、激光光凝和手术治疗。
本文主要就以上三种治疗方法的研究现状和发展趋势作一综述。
【总页数】3页(P75-77)
【关键词】糖尿病;黄斑水肿;药物治疗;激光光凝;玻璃体切除术
【作者】邱明忠;周希瑗
【作者单位】重庆医科大学附属第二医院眼科
【正文语种】中文
【中图分类】R477
【相关文献】
1.改良糖尿病视网膜病变早期治疗研究组格栅样光凝与轻度黄斑格栅样光凝在治疗糖尿病黄斑水肿中的疗效比较 [J], 郑颖;索燕;杨晓璐;许迅
2.玻璃体腔注射雷珠单抗治疗糖尿病黄斑水肿与视网膜静脉阻塞性黄斑水肿的疗效对比 [J], 刘杰;张晓峰
3.玻璃体腔单次注射雷珠单抗治疗糖尿病黄斑水肿与视网膜静脉阻塞性黄斑水肿的
短期疗效观察 [J], 李琳娜;张晓峰
4.激光光凝结合白内障术用于治疗糖尿病黄斑水肿并白内障患者对其视力及黄斑水肿的改善效果探讨 [J], 高玉堂
5.雷珠单抗联合眼底激光治疗对糖尿病性黄斑水肿患者视力状况及黄斑水肿消退率的影响 [J], 杨静
因版权原因,仅展示原文概要,查看原文内容请购买。
眼睛黄斑水肿最佳治疗方法黄斑水肿是一种常见的眼部疾病,严重影响了患者的视力和生活质量。
针对这一问题,我们需要了解黄斑水肿的症状、原因以及最佳治疗方法,以便及时有效地进行治疗。
首先,让我们来了解一下黄斑水肿的症状。
患有黄斑水肿的患者常常会出现视力模糊、中央视觉障碍、变形或失真的视觉等症状。
这些症状会严重影响患者的日常生活和工作,因此及时发现并治疗十分重要。
接下来,我们需要了解黄斑水肿的原因。
黄斑水肿的发生原因多种多样,可能是由于糖尿病、高血压、视网膜静脉阻塞、黄斑变性等疾病引起的。
此外,长时间使用电子产品、过度用眼、缺乏维生素等也可能导致黄斑水肿的发生。
因此,预防黄斑水肿的发生,我们需要注意保护眼睛,定期进行眼部检查,并保持良好的生活习惯。
最后,让我们来了解一下黄斑水肿的最佳治疗方法。
针对黄斑水肿的治疗方法有多种选择,包括药物治疗、激光治疗、手术治疗等。
其中,抗血管内皮生长因子药物注射是目前治疗黄斑水肿的主要方法之一,通过抑制新生血管的生长和渗漏,减轻黄斑水肿的症状。
此外,激光治疗和手术治疗也是治疗黄斑水肿的有效手段,但需要根据患者的具体情况进行选择。
总的来说,黄斑水肿是一种常见的眼部疾病,严重影响了患者的视力和生活质量。
预防黄斑水肿的发生,我们需要注意保护眼睛,定期进行眼部检查,并保持良好的生活习惯。
对于已经患有黄斑水肿的患者,及时有效地进行治疗十分重要,可以选择抗血管内皮生长因子药物注射、激光治疗、手术治疗等方法进行治疗。
希望本文能够帮助大家更好地了解黄斑水肿及其治疗方法,提高对眼部健康的重视,保护好自己的视力。
黄斑水肿最佳治疗方法黄斑水肿是一种常见的眼部疾病,通常是由于黄斑区域的液体积聚引起的。
这种疾病会导致视力模糊和中心视觉丧失,给患者的生活带来很大困扰。
因此,寻找最佳的治疗方法对于患者来说至关重要。
首先,对于黄斑水肿的治疗,药物疗法是一种常见的方法。
激素类药物和抗血管新生药物是常用的治疗药物。
激素类药物可以减轻炎症反应,抗血管新生药物则可以抑制异常血管生长,从而减少黄斑水肿。
这些药物需要由专业医生根据患者的具体情况来开具处方,并严格按照医嘱使用。
其次,激光治疗也是一种常见的黄斑水肿治疗方法。
激光治疗可以通过热能作用,促使黄斑区域的液体蒸发,从而减轻水肿情况。
这种治疗方法通常需要在专业的眼科医院进行,并且需要经过医生的详细检查和评估,确定治疗的适用性和方案。
另外,手术治疗也是一种有效的黄斑水肿治疗方法。
例如,玻璃体切除术可以通过手术的方式将黄斑区域的液体排除,从而减轻水肿情况。
这种治疗方法需要在专业的眼科医院进行,手术风险较大,需要患者在手术前进行全面的检查和评估。
除了上述的治疗方法,患者在日常生活中也可以通过一些方法来帮助缓解黄斑水肿的症状。
例如,保持良好的生活习惯,保持充足的睡眠和合理的饮食,避免长时间盯着电子屏幕,定期进行眼部保健等,都可以对缓解黄斑水肿的症状有所帮助。
综上所述,针对黄斑水肿的治疗方法有药物疗法、激光治疗和手术治疗等多种选择。
患者在选择治疗方法时,应该根据自身的情况和医生的建议进行综合考虑。
同时,在治疗的过程中,患者也应该注意日常生活中的保健方法,帮助缓解症状,提高治疗效果。
希望本文所述的内容可以帮助患者更好地了解黄斑水肿的治疗方法,找到最适合自己的治疗方案,尽早恢复健康。
【专家述评】从最新的指南看糖尿病黄斑水肿的治疗策略和
方案
你好7月的医信眼科摘要糖尿病黄斑水肿(DME)是引起视力下降的常见原因。
随着新的治疗方法的应用,DME 的治疗理念也发生了变化,以提高患者视功能为目的的治疗方案已成为主流。
近期国际上发布的DME指南介绍了DME 的最新研究结果,提出了基于循证医学证据的临床建议和临床路径。
抗血管内皮生长因子(VEGF)适合所有类型的DME 一线治疗,激光光凝和眼内糖皮质激素注射除在某些特定情况下可替代抗VEGF作为首选治疗外,多作为抗VEGF治疗的补充、协同。
理解和遵循相关指南可为DME的诊疗行为提供规范和指导。
“【关键词】糖尿病黄斑水肿/治疗;抗血管内皮生长因子;激光光凝;眼内糖皮质激素
糖尿病视网膜病变是常见的视网膜血管性疾病,也是常见的致盲原因。
糖尿病性黄斑水肿(diabetic macular edema, DME)是引起视力障碍的首要原因,中国人糖尿病的发病率
为%~ %,其中%~ %患者合并DME,估计中国人群中DME 患者超过570万例[1-2],其中半数以上DME患者视力受到不同程度的损伤。
长期以来DME的治疗一直是眼科中的热点问题,每次DME诊疗方法和诊疗指南的发布和更新都会
引起眼科医师极大的关注。
1最新DME指南的解读近年来随着对DME 认识的进一步加深、新的治疗方法的引入以及循证研究和临床资料的不断积累,DME的治疗理念发生了颠覆性的改变。
最大限度地提高和维持患者的视功能成为DME主要的治疗策略。
随着近期国际上多个DME指南的发布或更新,对DME 的治疗方案也有了进一步明确的建议。
为此,我们对具有代表性的欧洲视网膜专家协会(European Society of Retina Specialists Congress, EURETINA)、美国眼科协会(American Academy of Ophthalmology, AAO)和中华医学会眼底病学组新近发表的DME指南进行解读。
2017年EURETINA发布的DME治疗指南是基于循证医学证据提出的指导和建议,并对既往指南内容进行了增补和修正,被认为是目前具有权威性和代表性的DME指南[3],并得到了广大眼科医生的认可。
该指南指出,对于新发的DME患者,不论是否累及黄斑中心凹,抗血管内皮生长因子(vascular endothelial growth factor,VEGF)均是一线治疗方法。
在水肿未累及中心凹、视力尚佳、水肿厚度小于300 μm并存在持续玻璃体黄斑粘连的情况下,激光光凝可以作为一线治疗方法,其治疗效果与抗VEGF相当;在患者近期有新发心脏、脑血管疾病,不愿意多次注射或随诊,有人工晶状体眼时,可以采用眼内注
射糖皮质激素Ozurdex方法作为首选;若存在黄斑前膜或黄斑区前后纵向的牵引,经抗VEGF或糖皮质激素类药物治疗无效后可以选择玻璃体切割术。
本指南对DME的治疗方法和方案做了较为清晰的建议。
美国AAO每年发布一次糖尿病视网膜病变的治疗指南,其中包括针对DME治疗的相关内容,相对简洁实用[4-5];在其2017年发布的指南中,DME的治疗仍以水肿是否累及黄斑中心凹为依据,如累及中心凹者首选抗VEGF治疗,而未累及中心凹时可选择激光光凝治疗或抗VEGF治疗。
与以往指南相比,2017年发布的指南中对于未累及黄斑中心凹的患者除激光治疗外,增加了抗VEGF治疗这一选择。
2015年,中华医学会眼科学分会眼底病学组发布的糖尿病视网膜病变的治疗指南中将DME分为局灶型和弥漫型,对于局灶型DME可以选择激光光凝治疗或联合抗VEGF治疗,弥漫型DME可选择抗VEGF治疗或糖皮质激素治疗[6]。
从上述3个具有代表性的指南中可以看出,抗VEGF是所有DME类型的主流治疗方案,并逐渐形成共识。
抗VEGF治疗的优势在于能较其他治疗方法更好地恢复视力,并能最低限度地减少视力损伤[7-8],同时能对并发的糖尿病视网膜病变起到稳定、缓解、减少并发症的作用[7, 9]。
由于激光光凝存在视功能损伤的风险,这一曾经作为DME治疗标准的方法正逐渐转为协同、补充、联合的治疗方法,正如2017年
EURETINA指南中所说:“基于近年来一系列严谨的临床研究结果所示,激光光凝治疗已不再是DME的首选治疗方式”。
近年来研究发现,炎症因素在DME的发生和发展中起到重要作用,糖皮质激素作为抗炎治疗的代表性药物逐渐用于DME治疗,加之眼内缓释技术的应用,大大延长了眼内药物的作用时间,降低了高眼压、白内障等糖皮质激素相关并发症,使得眼内糖皮质激素应用的安全性和疗效有了明显改善,现已成为DME二线治疗选择。
2017年EURETINA指南中指出,糖皮质激素对慢性迁延性DME的治疗效果较好,并在某些特定的条件下,可以替代抗VEGF药作为首选的治疗方案[3]。
2DME的抗VEGF治疗方案
在众多的DME循证研究中,所采用的抗VEGF治疗方案并非一致,在多个指南中推荐采用每月玻璃体腔注射抗VEGF 药物1次,连续注射3~6次后进入按需治疗[11-13]。
如何通过较少的注射次数达到最好的长期治疗效果是广大医师追
求的目标。
Bressler等[13]研究结果显示,每月玻璃体腔注射抗VEGF药物1次,连续注射6次后,70%的DME患者水肿消除,并且在残存水肿的患者中,水肿处于相对稳定的状态,或随着时间的延长,水肿减轻,视力仍有改善。
连续注射超过6次,在水肿的消除和视力收益上并未得到更好的收益。
每月注射1次,连续注射6次后按需治疗(6 PRN)的
方案被认为是目前较合理的治疗方案[14-15]。
在最新的指南中对于此治疗方案也做了进一步的说明,连续注射期间,一旦患者视力达到,同时光相干断层扫描(optical coherence tomography,OCT)显示水肿完全消除,可以直接进入按需治疗的随诊期;如在随诊期,黄斑水肿存在且连续注射3次后水肿无变化,此时认为水肿是稳定的,可暂停治疗;一旦患者视力下降,或者水肿复发,均可作为再治疗的指征开始治疗[3]。
3复发性DME的处理
尽管经过规范治疗后大部分DME患者病情可以获得较好控制或不同程度的好转,但复发性和迁延性DME仍是我们目前面临的棘手问题,寻找并处理可能的诱发因素是治疗的关键步骤。
视网膜荧光血管造影检查可以明确诊断视网膜周边或黄斑区无灌注区,以及黄斑区扩张的且渗漏的毛细血管瘤,针对这些无灌注区或者渗漏点进行激光光凝是有效的治疗方法[16]。
OCT可以显示黄斑区黄斑前膜和明确的前后牵引,在此情况下,经标准的抗VEGF治疗或糖皮质激素治疗后仍有水肿者方可考虑行玻璃体切割术[3]。
同时,炎性因子在DME的发生和发展中的作用也受到了关注,眼内注射糖皮质激素Ozurdex的临床应用相关并发症少,眼内药物的作用时间长[17],现已成为临床医生常用的治疗方法,特别是在复发性和迁延性DME患者中具有较好的疗效,为EURETINA指南所推荐。
另外可以根据DME患者不同情况替换不同类型抗VEGF药物或者制定抗VEGF治疗联合糖皮质激素或激光光凝方案。
4DME疗效的预测
2017年EURETINA指南对DME疗效预后进行了分析,除发病年龄、基线视力、病程、就诊时间等共性因素外,频域OCT(spectral-domain,OCT)可对DME疗效预后判断提供帮助。
当OCT显示患者视网膜下液、较小的视网膜囊腔或基线存在玻璃体黄斑粘连时,提示患眼具有较好的视力预后[3,18]。
OCT显示患者视网膜内层结构紊乱或破坏,光感受器内外节、外界膜层结构破坏和基线中心凹下脉络膜厚度较薄提示视力预后不好[19-22]。
患者的基线条件、对治疗反应状况以及对视网膜组织结构的影像检查是DME预后判断的综合指标。
DME指南提供了基于循证医学证据的临床指导和路径,可规范和指导临床医师诊疗行为,使DME治疗尽可能地达到最好的疗效,同时指南也指出需针对患者情况制定个体化治疗方案[14]。
需要强调的是,DME是糖尿病的并发症之一,只有在全身综合治疗的基础上,DME治疗才能得到较好的疗效。
卢颖毅戴虹
100730北京医院国家老年医学中心通信作者:戴虹,。