2015年第3版NCCN乳腺癌临床诊疗指南
- 格式:doc
- 大小:18.89 KB
- 文档页数:12

晚期三阴型乳腺癌精准治疗药物应用进展夏云霞1,何方1,令晓玲21 兰州大学第一临床医学院,兰州 730000;2 兰州大学第一医院肿瘤内科摘要:三阴型乳腺癌(TNBC)是乳腺癌的一个分子亚型,其病理组织学分级较差,恶性程度高,侵袭性强,易出现内脏转移和脑转移,复发率高,异质性强。
晚期TNBC(aTNBC)患者生存期短,整体生存率差,因缺乏相应的靶点,化疗是此病的主要治疗方法。
近年随着特殊靶点的发现及靶向、免疫和抗体偶联药物的发明,精准治疗药物被逐渐应用于aTNBC的治疗中,其有特异性、高效性、安全性等特点。
靶向治疗药物通过作用于特定的靶点发挥抗肿瘤作用,治疗精准,有效率高,不良反应较小,但适应人群有限。
免疫检查点抑制剂主要通过激活人体的免疫系统而发挥抗癌功能,作用持续时间长,相对于靶向治疗来说,适应人群更广,不良反应同样较轻,但会出现一些免疫相关性不良反应,且杀伤肿瘤细胞速度慢。
以单克隆抗体和细胞毒性药物为基础的抗体偶联药物,具有高特异性靶向能力和强效杀伤肿瘤细胞的作用,大幅度降低了传统化疗所造成的毒副反应,但同样有适宜人群的限制,且治疗费用昂贵。
尽管上述不同种类的药物用于aTNBC时已经显示出良好的抗肿瘤活性,但由于TNBC的异质性及多数患者缺乏持久的反应,联合药物治疗也可以取得较为明显的优势。
关键词:乳腺癌;三阴型乳腺癌;靶向疗法;靶向抗肿瘤药物;免疫检查点抑制剂;抗体偶联药物doi:10.3969/j.issn.1002-266X.2023.12.024中图分类号:R737.9 文献标志码:A 文章编号:1002-266X(2023)12-0096-07三阴型乳腺癌(TNBC)是指雌激素受体、孕激素受体和人表皮生长因子受体2(HER2)均阴性的乳腺癌(BC),常见于年轻和肥胖女性,平均发病年龄为53岁[1],占BC的15%~20%,多数患者在诊断后的1~2年内复发[2]。
TNBC具有侵袭性强、预后差、复发率高的特点,并具有很强的异质性,5年存活率仅约30%[2]。
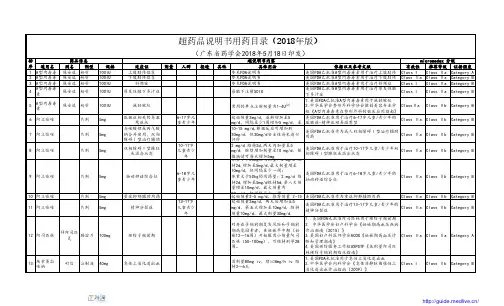
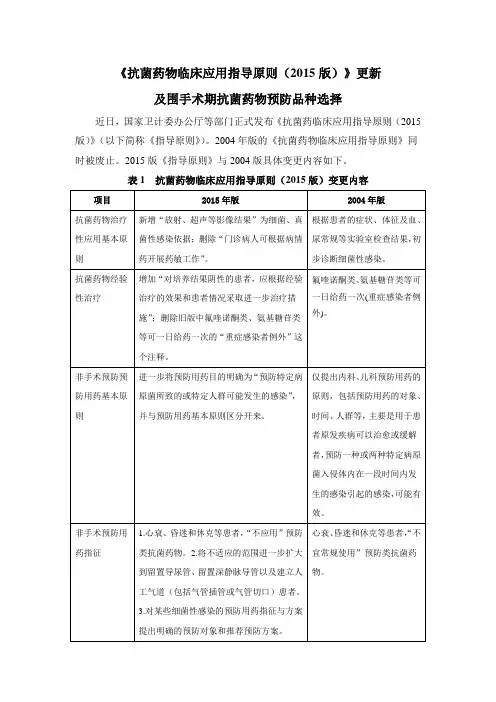
《抗菌药物临床应用指导原则(2015版)》更新
及围手术期抗菌药物预防品种选择
近日,国家卫计委办公厅等部门正式发布《抗菌药临床应用指导原则(2015版)》(以下简称《指导原则》)。
2004年版的《抗菌药物临床应用指导原则》同时被废止。
2015版《指导原则》与2004版具体变更内容如下。
表1 抗菌药物临床应用指导原则(2015版)变更内容
表2 抗菌药物在围手术期预防应用的品种选择[1][2]
[1] 所有清洁手术通常不需要预防用药,仅在下列情况时可考虑预防用药:
①手术范围大、手术时间长,污染机会增加;②手术涉及重要脏器,一旦发生感染将造成严重后果者,如头颅手术、心脏手术等;③异物植入手术,如人工心瓣膜植入、永久性心脏起搏器放置、人工关节置换等;④有感染高危因素如高龄、糖尿病、免疫力低下(尤其是接受器官移植者)、营养不良等患者。
[2] 胃十二指肠手术、肝胆系统手术、结肠和直肠手术、阑尾手术、Ⅱ或Ⅲ类切口的妇产科手术,如果患者对β-内酰胺类抗菌药物过敏,可用克林霉素+氨基糖苷类,或氨基糖胺类+甲硝唑。
[3] 有循证医学证据的第一代头孢菌素主要为头孢唑林,第二代头孢菌素主要为头孢呋辛。
[4] 我国大肠埃希菌对氟喹诺酮类耐药率高,预防应用需严格限制。
[5] 表中“±”是指两种及两种以上药物可联合应用,或可不联合应用。

♦概述:属于糖蛋白类抗原,MW约400000D。
1984年Hilkens等人从人乳脂肪球膜上糖蛋白MAM-6制成小鼠单克隆抗体(II5-DB);1984年,Kufu等从肝转移乳癌细胞膜制成单克隆抗体(DF-3),由这些抗体识别出CA15-3o主要用于乳腺癌的监测和筛选,以及用于评价患者预后情况的指标。
♦临床应用:乳腺癌1)乳腺癌患者30-50%增高,有转移灶者增高可达80%;2)发现癌转移的敏感性比癌胚抗原和组织多肽抗原高,且早于临床发现转移;3)CA15-3是监测病人术后复发情况,特别是癌症转移患者的术后监测的重要指标, 血清CA15-3水平增高,提示乳腺癌的局部或全身复发,且增高早于核素检查和临床检查;4)用于对治疗的随查评估及早期发现转移灶,CA15-3的增高比临床诊断出转移灶要早几个月时间;5)可与CA125联合检查,用于卵巢癌复发的早期诊断;•检测结果由机器自动从标准曲线上查出。
此曲线由仪器通过2点定标校正,由从试剂条形码扫描入仪器的原版标准曲线而得。
试齐小M:链霉亲和素包被的微粒(透明瓶盖),1瓶,6. 5mlo含防腐剂。
R1:生物素化的抗CA153单克隆抗体(灰盖),1瓶,10ml。
含防腐剂。
R2: Ru(bpy)32+标记的抗CA抗3单克隆抗体(黑盖),1≡, 10ml o含防腐剂。
储存和稳定性:存放在2-8度,切莫倒置。
未开封,可稳定至标明的保质期。
开封后,2-8度,12周;放在Elecsys2010, 8周;(室温20 — 25度;开盖时间累计不超过20小时)。
标本采集和准备:血清:按标准常规方法采集。
血浆:EDTA-K3或柠檬酸钠抗凝。
(不要使用肝素抗凝血浆或草酸盐/氟化物抗凝血浆。
确保标本不被肝素污染。
)标本在2 —8度可稳定24小时,-20度可稳定12个月。
只可冻融一次。
含沉淀的标本使用前需离心。
标本和质控品禁用叠氮钠防腐。
标本、定标液和质控品在测定前的温度应与室温平衡;放入仪器后应在2小时内测定以避免蒸发的影响。




肿瘤防治研究2015年第42卷第4期 Cancer Res Prev Treat,2015,V ol.42,No.4·421·doi:10.3971/j.issn.1000-8578.2015.04.023·指南与解读·乳腺癌术后照射靶区勾画指南——欧洲放射肿瘤学会2015年指南解读谭文勇,李先明Postoperative Target Volume for Breast Cancer: An Overview of European Society of Radiotherapy & Oncology(ESTRO) Delineation Consensus in 2015TAN Wenyong, LI Xianming Department of Oncology, Shenzhen People’s Hospital, Shenzhen 518020, China关键词:乳腺癌术后;放射治疗;靶区勾画;指南解读中图分类号:R737.9 文献标识码:A收稿日期:2015-02-09;修回日期:2015-02-26作者单位:518020 深圳,深圳市人民医院肿瘤科作者简介:谭文勇(1974-),男,博士,副主任医师,主要从事放射肿瘤学临床及科研工作0 引言近年,欧洲放射肿瘤学学会(E u r o p e a n Society of Radiotherapy & Oncology, ESTRO )[1]、比利时[2]和丹麦[3]均发布了乳腺癌靶区勾画指南。
这些指南不再基于传统照射野的骨性标记来勾画靶区,而是参照乳腺癌局部区域的血管解剖定义其区域淋巴结靶区边界,具有重复性好、靶区小而精、个体化更明确、可更好地保护肱骨头等优点。
由于上述指南基本相似,本文一并介绍以期为国内乳腺癌的放射治疗提供参考标准。
已有的循证医学证据表明早期乳腺癌的术后辅助放疗可降低局部复发的风险、提高总生存率[4]。


NCCN推荐早期乳腺癌适用基因检测项目:21基因检测2015年3月12日至14日第20届NCCN年会在美国举行,本次年会明确认可了一项适用于早期乳腺癌的基因检测:乳腺癌21-基因检测(GenomicHealth公司开发的Oncotype DX)。
本次年会的主持是华盛顿大学Siteman癌症中心的Amy Cyr医生,他在会上演讲时表示,乳腺癌21基因检测具备了两个功能,不仅能够评估疾病的预后,而且能够预测对化疗的反应,是预后和预测的双重工具。
因此优于其它的乳腺癌分子检测项目,如MammaPrint,Prosigna,EndoPredict及CancerIndex。
随着乳腺癌筛查项目的广泛开展,越来越多乳腺癌患者在癌症的早期阶段被检出。
研究发现有部分乳腺癌患者转移、复发风险低,通过内分泌等治疗措施预后良好,这部分患者不能从化疗中获益。
通过21基因检测就能够发现这部分乳腺癌患者,避免因过度化疗造成不必要的伤害。
与会的科罗拉多大学格里力诊所的MichaelStone医生表示,“21基因检测是非常有用的手段”,它可以预测局部或转移复发风险。
“我的很多患者都很高兴他们有可能不需要化疗了。
” Stone医生解释说,通常对低复发风险分数的患者不推荐化疗,但推荐其用于高复发风险分数的患者。
中复发风险分数是个灰色地带,主要根据患者的年龄和健康状况推荐是否进行化疗。
一般会对中复发风险分数的、更年轻的、健康的绝经后患者推荐化疗。
Cyr医生承认,很难确定中复发风险分数的女性是否该接受化疗。
乳腺癌21基因检测在国外最受推荐的是GenomicHealth公司研发的Oncotype DX产品,然而国外检测试剂盒价格昂贵,每例患者需支付约25,000元人民币,对于中国患者来说费用过于昂贵。
随着国内21基因产品的研发成功,河南省肿瘤医院分子病理科于2014年在我省率先开展21基因检测项目,现已拥有成熟的检测平台,能够为乳腺癌患者提供该项检测服务。

2015 年第3 版NCCN 乳腺癌临床诊疗指南一、概述乳腺癌目前仍是美国女性最常见的恶性肿瘤。
2014 年全美共有235030 名女性被诊断为浸润性乳腺癌,40430 名患者死于乳腺癌。
另外2013 年有64640 名女性被诊断为原位癌(导管原位癌和小叶原位癌)。
过去十年乳腺癌的发病率稳步上升,死亡率却在下降,这得益于早期诊断及更有效的治疗。
二、更新要点本次指南在晚期乳腺癌诊疗上的更新不多,主要包括: 1 、乳腺癌转移患者,应对转移灶再次活检以确定ER/PR 及HER2 状态。
如果无法安全取得活检样本,则按照原发肿瘤的ER/PR 及HER2 检测结果治疗。
2、唑来膦酸的最佳使用方案是1 月1 次,持续12 个月后减为3 月1次。
3、有限的研究显示,ER 、HER2 阳性并且应用芳香化酶抑制剂的绝经后患者中加用曲妥珠单抗或者拉帕替尼,在无进展生存期(PFS )方面有所获益,但无证据显示总生存期(OS )延长。
4、已经接受化疗和曲妥珠单抗治疗的乳腺癌转移患者,可考虑采用曲妥珠单抗联合帕妥珠单抗治疗的方案,同时结合或者不结合细胞毒药物(如长春瑞滨、紫杉醇)。
三、病情检查与评估 1 、怀疑乳腺癌复发或转移患者,建议行胸部CT 和腹部±骨盆CT 或MRI 检查。
2 、患者有中枢神经系统症状时,建议行脑部MRI 检查。
3 、当PET/CT 在PET 和CT 两部分都清楚提示骨转移时,可不必行骨扫描或氟化钠PET/CT 检查。
4、专家组不推荐使用氟化钠PET/CT 作为乳腺癌复发转移的检查手段,除非其他检查不能明确评估目前病情。
5 、初次复发与疑似转移的病灶需再行组织活检。
6 、对遗传性乳腺癌高风险患者应进行遗传咨询。
7 、由于原发肿瘤ER/PR 及HER2 检测可能存在假性结果,因此建议再次检测转移灶ER/PR 及HER2 状态,特别是在初始未知或初始阴性或未过表达的情况下。
四、局部/区域复发治疗 1 、局部复发的乳腺癌患者如可能则行手术再切除。
中国抗癌协会乳腺癌诊治指南与规范(2015版)一 乳腺癌筛查指南二 常规乳腺X线检查和报告规范三 乳腺超声检查和报告规范四 常规乳腺MRI检查和报告规范五 影像引导下的乳腺组织学活检指南六 乳腺癌术后病理诊断报告规范七 浸润性乳腺癌保乳治疗临床指南八 乳腺癌前哨淋巴结活检临床指南九 乳腺癌全乳切除术后放射治疗临床指南十 乳腺癌全身治疗指南十一 乳腺癌患者康复治疗共识十二 乳房重建与整形临床指南十三 乳腺原位癌治疗指南十四 HER-2阳性乳腺癌临床诊疗专家共识十五 乳腺癌局部和区域淋巴结复发诊治指南十六 乳腺癌骨转移的临床诊疗指南附 录《中国癌症杂志》2015年第25卷第9期 CHINA ONCOLOGY 2015 Vol.25 No.9一 乳腺癌筛查指南1 乳腺癌筛查的定义、目的以及分类 ⑴肿瘤筛查,或称作普查,是针对无症状人群的一种防癌措施,而针对有症状人群的医学检查称作诊断。
⑵乳腺癌筛查是通过有效、简便、经济的乳腺检查措施,对无症状妇女开展筛查,以期早期发现、早期诊断以及早期治疗。
其最终目的是要降低人群乳腺癌的死亡率。
⑶筛查分为机会性筛查(o p p o r t u n i s t i c screening)和群体筛查(mass screening)。
机会性筛查是妇女个体主动或自愿到提供乳腺筛查的医疗机构进行相关检查;群体筛查是社区或单位实体有组织地为适龄妇女提供乳腺检查。
2 妇女参加乳腺癌筛查的起始年龄 ⑴机会性筛查一般建议40岁开始,但对于一些乳腺癌高危人群(参见附录I)可将筛查起始年龄提前到20岁。
⑵群体筛查国内暂无推荐年龄,国际上推荐40~50岁开始,目前国内开展的群体筛查采用的年龄均属于研究或探索性质,缺乏严格随机对照研究的不同年龄成本效益分析数据。
3 用于乳腺癌筛查的措施3.1 乳腺X线检查 ⑴乳腺X 线检查对降低40岁以上妇女乳腺癌死亡率的作用已经得到了国内外大多数学者的 认可。
NCCN乳腺癌临床实践指南(第3版)更新与回顾(最全版)2017年年末,美国国家综合癌症网络(NCCN)临床实践指南(第3版)以中文版形式华丽登场。
再次受到中国临床肿瘤专业医生的关注。
回顾NCCN临床实践指南进入中国的10余年历程,国内专家参照最新的循证医学证据,及时更新指南推荐意见,已经成为指导和规范中国癌症临床诊治最为重要的理论依据。
一、NCCN指南历史沿革NCCN是由21家世界顶级癌症中心组成的非营利性学术联盟。
自1995年起,NCCN开始制定肿瘤临床实践指南。
目前,由不同专业专家组编制的临床实践指导意见,已经覆盖了人类97%以上的癌症,为全世界癌症治疗、康复领域的医生提供了先进和规范的综合治疗方案。
由于患者特点、医疗水平与体制等方面的差异,直接引进并在中国应用该指南存在实际困难。
2006年,在孙燕院士的倡导与组织下,NCCN指南专家组与中国肿瘤学专家密切合作,经过充分讨论达成共识,由不同肿瘤专业的中国医生组成专家组,以原版NCCN指南为依据,结合中国国情和临床实践经验提出加以标注的中国专家意见,并逐步出版不同专业的中文NCCN 指南(中国版)以规范中国肿瘤临床实践。
同年,首先由江泽飞教授和石远凯教授执笔,分别出台了《2006年NCCN乳腺癌临床实践指南(中国版)》和《2006年NCCN非小细胞肺癌临床实践指南(中国版)》。
截至2011年,共推出了包括非霍奇金淋巴瘤、胃癌、结肠癌、直肠癌、卵巢癌、肾癌、胰腺癌等10余个NCCN指南(中国版)。
同时,每年参照当年最新版NCCN指南原文对中国版指南内容加以更新,为中国不同肿瘤专业医生规范临床实践提供了不可或缺的权威理念。
二、2006至2016年NCCN乳腺癌临床实践指南更新重点NCCN临床实践指南自诞生之日起,都会根据最新的循证医学证据推出年度更新。
进入21世纪以来,伴随肿瘤分子生物学认识的进步,以乳腺癌为代表的肿瘤临床实践突出体现了从局部到全身、从群体到分类,宏观诊治理念日渐精准的时代变迁(表1)。
中国原发性肺癌诊疗规范(2015 年版)一、概述(一)前言原发性肺癌(以下简称肺癌)是我国最常见的恶性肿瘤之一。
全国肿瘤登记中心 2014 年发布的数据显示,2010 年,我国新发肺癌病例 60.59 万(男性 41.63 万,女性 18.96 万),居恶性肿瘤首位(男性首位,女性第 2 位),占恶性肿瘤新发病例的 19.59%(男性 23. 03%,女性 14. 75%)。
肺癌发病率为 35. 23/10 万(男性 49.27/10 万,女性 21.66/10 万)。
同期,我国肺癌死亡人数为 48.66 万(男性 33.68 万,女性 16.62 万),占恶性肿瘤死因的 24.87%(男性 26. 85%,女性 21. 32%)。
肺癌死亡率为 27. 93/10 万(男性 39. 79/10 万,女性16.62/10 万)。
在高危人群中开展肺癌筛查有益于早期发现早期肺癌,提高治愈率。
低剂量CT(low-dose computed tomography,LDCT) 发现早期肺癌的敏感度是常规胸片的 4-10 倍,可以早期检出早期周围型肺癌。
国际早期肺癌行动计划数据显示,LDCT 年度筛查能发现 85% 的 I 期周围型肺癌,术后 10 年预期生存率达 92%。
美国全国肺癌筛查试验证明,LDCT 筛查可降低 20% 的肺癌死亡率,是目前最有效的肺癌筛查工具。
我国目前在少数地区开展的癌症筛查与早诊早治试点技术指南中推荐采用 LDCT 对高危人群进行肺癌筛查。
美国国立综合癌症网络 (National Comprehensive Cancer Network,NCCN) 指南中提出的肺癌筛查风险评估因素包括吸烟史(现在和既往)、氡暴露史、职业史、患癌史、肺癌家族史、疾病史(慢阻肺或肺结核)、烟雾接触史(被动吸烟暴露)。
风险状态分 3 组:(1)高危组:年龄 55~ 74 岁,吸烟史≥30 包年,戒烟史 <15 年(1 类);或年龄≥50 岁,吸烟史≥20 包年,另外具有被动吸烟除外的项危险因素(2B 类)。
SRC-3、MMP-9在乳腺癌中的表达及临床意义汪洪盛;李壮;曹玉杰;周海玲;田煜【摘要】目的:观察乳腺癌组织中类固醇受体辅助活化因子3(SRC-3)及基质金属蛋白酶9(MMP-9)的表达情况,探讨并分析其与临床病理参数的关系及其意义.方法:选取手术切除乳腺癌标本45例作为阳性实验组;选择45例乳腺癌旁正常组织作为对照组.采用免疫组织化学SP法检测SRC-3、MMP-9在实验组和对照组中的表达情况.结果:SRC-3在实验组和对照组中的切片阳性染色率各为62.2%,17.8%.差异具有统计学意义(P<0.05).且与乳腺癌组织分化程度、临床TNM分期、淋巴结转移、雌激素受体、孕激素受体及人类表皮生长因子有关(P<0.05).与年龄大小、月经状况及肿块大小无关(P>0.05);MMP-9在实验组和对照组中的切片阳性染色率各为66.7%,28.9%.差异具有统计学意义(P<0.05).同时与乳腺癌组织分化程度、临床TNM分期、淋巴结转移、雌激素受体、孕激素受体及人类表皮生长因子有关(P<0.05).与年龄、是否绝经及肿块大小无关(P>0.05).SRC-3与MMP-9二者为正相关关系(r=0.324).结论:高表达SRC-3及高表达MMP-9可能与乳腺癌的发生、进展紧密关联,并且SRC-3可能促进MMP-9降解细胞外基质和基底膜,最终导致乳腺癌的浸润及转移.【期刊名称】《黑龙江医药科学》【年(卷),期】2017(040)004【总页数】3页(P125-126,128)【关键词】乳腺癌;SRC-3;MMP-9;免疫组织化学(SP)【作者】汪洪盛;李壮;曹玉杰;周海玲;田煜【作者单位】佳木斯大学附属第一医院,黑龙江佳木斯 154003;佳木斯大学附属第一医院,黑龙江佳木斯 154003;佳木斯大学附属第一医院,黑龙江佳木斯 154003;佳木斯大学附属第一医院,黑龙江佳木斯 154003;佳木斯大学附属第一医院,黑龙江佳木斯 154003【正文语种】中文【中图分类】R737.9目前在我国乳腺癌发病率逐年升高[1]。
2015年第3版NCCN乳腺癌临床诊疗指南一、概述乳腺癌目前仍是美国女性最常见的恶性肿瘤。
2014年全美共有235030名女性被诊断为浸润性乳腺癌,40430名患者死于乳腺癌。
另外2013年有64640名女性被诊断为原位癌(导管原位癌和小叶原位癌)。
过去十年乳腺癌的发病率稳步上升,死亡率却在下降,这得益于早期诊断及更有效的治疗。
二、更新要点本次指南在晚期乳腺癌诊疗上的更新不多,主要包括:1、乳腺癌转移患者,应对转移灶再次活检以确定ER/PR及HER2状态。
如果无法安全取得活检样本,则按照原发肿瘤的ER/PR及HER2检测结果治疗。
2、唑来膦酸的最佳使用方案是1月1次,持续12个月后减为3月1次。
3、有限的研究显示,ER、HER2阳性并且应用芳香化酶抑制剂的绝经后患者中加用曲妥珠单抗或者拉帕替尼,在无进展生存期(PFS)方面有所获益,但无证据显示总生存期(OS)延长。
4、已经接受化疗和曲妥珠单抗治疗的乳腺癌转移患者,可考虑采用曲妥珠单抗联合帕妥珠单抗治疗的方案,同时结合或者不结合细胞毒药物(如长春瑞滨、紫杉醇)。
三、病情检查与评估1、怀疑乳腺癌复发或转移患者,建议行胸部CT和腹部±骨盆CT或MRI检查。
2、患者有中枢神经系统症状时,建议行脑部MRI检查。
3、当PET/CT在PET和CT两部分都清楚提示骨转移时,可不必行骨扫描或氟化钠PET/CT检查。
4、专家组不推荐使用氟化钠PET/CT作为乳腺癌复发转移的检查手段,除非其他检查不能明确评估目前病情。
5、初次复发与疑似转移的病灶需再行组织活检。
6、对遗传性乳腺癌高风险患者应进行遗传咨询。
7、由于原发肿瘤ER/PR及HER2检测可能存在假性结果,因此建议再次检测转移灶ER/PR及HER2状态,特别是在初始未知或初始阴性或未过表达的情况下。
四、局部/区域复发治疗1、局部复发的乳腺癌患者如可能则行手术再切除。
如最初未接受放射治疗,于术后行胸壁、锁骨上淋巴结、锁骨下淋巴结照射。
必要时先予全身治疗,达到最佳缓解率后再行手术切除。
2、对于初治局部病灶切除术的局部复发患者,行全乳切除术+腋下淋巴结清扫。
3、区域复发的患者均应对胸壁、锁骨上淋巴结、锁骨下淋巴结及相应区域淋巴结进行放射治疗。
4、局部治疗后应继续全身治疗五、骨转移的治疗骨转移是乳腺癌最常见的远处转移,其发生率为49%~60%,骨转移本身一般不直接构成生命威胁,但造成的骨相关事件会导致患者极度痛苦,严重影响他们的生活质量。
因此对骨转移的治疗具有重要意义。
1、对于预期生存期≥3个月、肌酐<3.0mg/dl的乳腺癌骨转移患者,应在常规化疗、内分泌治疗的方案中加入狄诺塞麦、唑来膦酸或帕米膦酸二钠抗骨质破坏,特别是溶骨性骨转移和/或承重骨骨转移的患者(一类推荐)。
2、对于溶骨性骨转移,唑来膦酸优于帕米磷酸。
3、研究显示双磷酸盐药物和狄诺塞麦的使用有可能导致下颌骨坏死(发生率约5.48%),较差的口腔基础健康状况或服药期间的牙科手术是已知的危险因素。
因此建议患者在接受上述药物静脉给药前,进行牙科检查与预防性处理,并在治疗期间尽可能避免牙科操作。
4、没有研究显示双磷酸盐或狄诺塞麦的使用对总生存期有影响。
5、服用双磷酸盐类药物期间应同时补充钙和维生素D,每日剂量为:钙1200~1500mg,维生素D3400~800IU。
6、目前的研究数据支持双磷酸盐的治疗时间为2年。
六、内分泌治疗ER和/或PR阳性的晚期乳腺癌患者适合内分泌治疗,主要包括非甾体类芳香化酶抑制剂(阿那曲唑和来曲唑)、甾体类芳香化酶抑制剂(依西美坦)、选择性雌激素受体调节剂(SERM;他莫昔芬、托瑞米芬)、选择性雌激素受体下调剂(SERD;氟维司群);对于大多数接受他莫昔芬治疗的绝经前晚期乳腺癌患者,卵巢去势或切除配合内分泌治疗方案也是合适的选择。
1、近1年内接受过内分泌治疗的ER和/或PR阳性的绝经前患者,建议卵巢去势或切除,依照绝经后内分泌治疗方案进行治疗;1年内未接受过内分泌治疗的绝经前患者也可给予SERM(他莫昔芬、托瑞米芬)治疗。
2、近1年内接受过内分泌治疗的ER和/或PR阳性的绝经后患者可继续原方案治疗直至疾病进展;1年内未接受内分泌治疗的绝经后患者,建议予芳香化酶抑制剂(AI;阿那曲唑、来曲唑或依西美坦)或SERM(他莫昔芬、托瑞米芬)或SERD(氟维司群)治疗。
3、由于ER/PR检测存在假阴性可能,因此非内脏转移或无症状内脏转移瘤的乳腺癌转移患者即使激素受体阴性仍可考虑采用内分泌治疗,特别是临床特征提示激素受体阳性可能的患者(如长无病生存期、局限的复发灶、进展缓慢的病灶、高龄等)。
4、一项三期临床试验表明500mg氟维司群对比250mg剂量在无进展生存期(PFS)上有获益(HR0.8),最终分析结果显示中位总生存期(OS)延长4.1个月(26.4:22.3),死亡风险降低19%(HR0.81)。
5、对于曾接受抗雌激素药物治疗并且用药时间不超过1年的绝经后乳腺癌复发患者,有证据支持使用AI作为一线治疗方案。
6、乳腺癌内分泌治疗耐药的机制之一为哺乳动物雷帕霉素靶蛋白(mTOR)信号转导通路的激活。
一项意向性分析显示他莫昔芬联合依维莫司对比他莫昔芬单药在治疗内分泌药物耐药的患者有较大优势(PFS8.5m:4.5m)。
但在另一项BOLERO-2试验中,来曲唑联合依维莫司对比来曲唑单药的结果无差异。
两项实验结果不一致的原因未知,可能与患者之前接受的内分泌治疗程度和药物种类有关。
7、BOLERO-2试验显示依西美坦联合依维莫司能够显著延长绝经后激素受体阳性、非甾体类芳香化酶抑制剂治疗后发生复发或进展的乳腺癌患者的PFS。
专家组强烈建议符合BOLERO-2入组标准的患者采用上述方案治疗。
七、化疗及靶向治疗指南建议激素受体阴性、转移灶不局限于骨头或软组织并且有明显症状,或激素受体阳性但内分泌治疗无效的乳腺癌晚期患者可以接受化疗。
1、单药方案中,艾日布林适用于曾接受过至少两种含有蒽环类和紫杉类化疗方案的乳腺癌转移患者。
艾日布林在OS、PFS 上相比其余单药方案均有较大优势。
2、对HER2阳性的晚期乳腺癌患者的一线方案为帕妥珠单抗+曲妥珠单抗+多西他赛(一类推荐)或帕妥珠单抗+曲妥珠单抗+紫杉醇。
3、对于曾接受过曲妥珠治疗的晚期患者,建议使用T-DM1治疗。
八、总结晚期乳腺癌的治疗方案很多,尽管有大量的临床使用做依据,但目前仍没有一种方案能达到最大疗效最小毒性,因此患者不应该满足于仅仅接受目前水平的治疗方法。
患者和临床医生都有责任来探索最合适的治疗方法。
分期和检查分期评估包括病史和查体、CBC和肝功检查、胸部CT、骨扫描、腹部CT或MRI,如果可能还应包括首次复发的活检。
除非分期不明确,一般不建议氟化钠PET或PET/CT扫描。
使用PET/CT扫描的证据有限(多数为回顾性研究)。
与PET/CT扫描比较,可疑部位活检能提供更准确的分期信息。
FDGPET/CT对可疑部位有用(2B类),推荐骨扫描或氟化钠PET/CT帮助确定骨转移情况(2B类),但如果FDGPET/CT已明确了骨转移,则不需再进行骨扫描。
已存在转移或首次复发时应进行活检,这有助于确定其组织学、生物标记和治疗方案的选择。
应反复检查受体情况,特别是对于以前未知、阴性或未过度表达的患者。
对于受体持续阳性或以前阳性的患者,无论反复检测或最近检测结果如何,均可考虑内分泌治疗。
对于高风险遗传性乳腺癌患者,建议进行遗传学方面的咨询。
局部病灶的处理对于大多数保乳治疗和前哨淋巴结活检后局部复发的患者,首选的手术方法是乳房切除术和I/II级腋窝淋巴结清扫。
对于复发灶局限于某个部位的患者,强调个体化治疗的重要性。
IV期或复发/转移性乳腺癌的处理全身治疗可延长患者生存期,提高生活质量,但不能治愈。
因此,应优选毒性最小的治疗方法,内分泌治疗的毒性小于细胞毒治疗。
1、骨转移患者的支持治疗已有广泛的临床试验数据显示,双膦酸盐药物唑来膦酸或帕米膦酸二钠可用于防治转移性乳腺癌患者的骨相关事件(SRE)。
双膦酸盐药物和迪诺塞麦均与颌骨坏死(ONJ)有关。
牙齿健康情况和牙科手术是已知的ONJ危险因素。
因此,注射双膦酸盐药物或狄诺塞麦前,建议进行牙科检查,并尽可能在用药期间避免牙科手术。
其他危险因素还包括化疗或皮质类固醇药物,以及牙周疾病和牙脓肿。
1)双膦酸盐药物骨转移患者应采用注射双磷酸盐(如帕米膦酸二钠、唑来膦酸)联合钙剂和维生素D口服治疗,特别是对于存在溶骨灶和/或负重的骨骼,或预期存活≥3个月,或肌酐水平低于3mg/dl的患者(1类)。
2)迪诺塞麦(denosumab)适合双膦酸盐药物治疗的患者也适合狄诺塞麦治疗(1类)。
这项推荐是基于狄诺塞麦与唑来膦酸的随机对照试验结果。
2、IV期或复发/转移性乳腺癌的内分泌治疗ER和/或PR阳性的复发性或转移性患者适合内分泌治疗。
绝经后妇女的内分泌治疗包括非甾体类芳香化酶抑制剂(阿拉曲唑和来曲唑)、甾体类芳香化酶抑制剂(依西美坦)、血清ER调节剂(他莫昔芬和托瑞米芬)、ER下调剂(氟维司群)、孕激素(醋酸甲地孕酮)、雄激素(氟甲睾酮)和高剂量雌激素(炔雌醇)。
绝经前妇女的内分泌治疗包括选择性ER调节剂(他莫昔芬和托瑞米芬)、LH-RH激动剂(戈舍瑞林和亮丙瑞林)、卵巢切除、孕激素(醋酸甲地孕酮)、雄激素(氟甲睾酮)和高剂量雌激素(炔雌醇)。
对于大多数他莫昔芬治疗后的患者,卵巢抑制或切除联合内分泌治疗均适合。
内分泌治疗的毒性较低。
专家组建议,无论其HER2情况,激素受体阴性患者(病灶仅局限于骨或软组织,或无内脏器官症状)均可考虑内分泌治疗。
对于未进行过抗雌激素治疗或前期进行过1年以上抗雌激素治疗的绝经后妇女,可选择芳香化酶抑制剂、选择性ER调节剂或ER下调剂。
一年内进行过抗雌激素治疗的绝经前妇女,优选的二线治疗是卵巢切除或抑制。
未进行抗雌激素治疗的绝经前妇女,初始治疗为选择性ER调节剂或卵巢抑制/切除加内分泌治疗。
对于激素受体阳性和HER2阳性的绝经前转移性乳腺癌患者,少数研究发现芳香化酶抑制剂加用曲妥珠单抗或拉帕替尼对PFS有好处。
非甾体类芳香化酶抑制剂治疗期间出现疾病恶化或复发的患者,可以考虑采用依西美坦加用依维莫司。
在病情恶化时,许多对激素敏感的乳腺癌患者采用贯续内分泌治疗有效果。
3、IV期或复发/转移性乳腺癌的细胞毒化疗未局限于骨或软组织的激素受体阴性的患者、出现内脏器官转移症状的患者,或激素受体阳性的患者,对内分泌治疗不敏感,应进行化疗。
与单药化疗比较,联合化疗的反应率更高,出现病情恶化的时间更延后;但毒性有所增加,对患者存活的影响不显著,且需降低单个药物的剂量。
1)单个细胞毒药物根据疗效、毒性、治疗方案等进行分类。