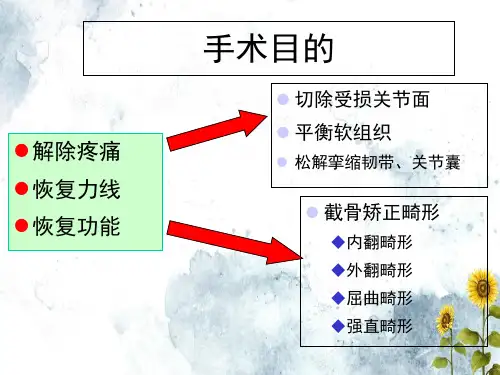
全膝关节置换的截骨原则
- 格式:ppt
- 大小:6.94 MB
- 文档页数:46

人工膝关节置换技术规范1 手术适应证和禁忌证1.1 适应证人工膝关节置换术主要适用于因严重膝关节炎而引起疼痛的患者,此类患者可能伴有膝关节的畸形、不稳以及日常生活活动的严重障碍等,经保守治疗无效或效果不显著。
临床上适应证主要包括:a) 膝关节各种炎性关节炎,如骨关节炎、类风湿性关节炎、强直性脊柱炎膝关节病变、血友病性关节炎等;b) 膝关节创伤性关节炎;c) 静息状态的感染性关节炎;d) 部分老年患者的髌股关节炎;e) 原发性或继发性骨软骨坏死性疾患等。
临床医师应全面考虑可能会引起下肢及膝关节疼痛的其他原因,并逐一加以排除。
其中包括源于脊椎疾病的神经根性疼痛、同侧髋关节疾病的牵涉痛、外周血管疾病、半月板病变及膝关节软组织炎症等。
采取人工膝关节置换术之前,宜积极采取保守治疗,如减轻体重、改变活动方式、使用助行工具、非甾体类消炎镇痛药物、氨基葡萄糖类药物、关节内注射药物等。
临床医师应同时熟悉胫骨高位截骨术、关节镜手术、膝关节融合术等其他术式,根据患者的具体情况加以选择,不能将人工膝关节置换术视为解决所有痛性膝关节疾患的唯一选择。
1.2 禁忌证人工膝关节置换术的绝对禁忌证包括:a) 全身或局部存在任何活动性感染;b) 伸膝装置不连续或严重功能丧失等。
此外,对于年轻、手术耐受力差、精神异常、无痛的膝关节融合、Charcot关节炎等以及术前存在其他可能对手术预后有不良影响因素的患者,可被视为相对禁忌证,应慎行人工膝关节置换术。
2 术前评估行人工膝关节置换术之前,应对患者的病史、体格检查以及辅助检查等诸方面进行全面、完善的评估。
2.1 病史及体格检查手术前应详细询问患者病史并进行详尽地包括关节局部和全身的体格检查。
膝关节局部的体格检查包括步态、局部皮肤情况、既往手术切口、膝关节主动和被动活动度、下肢或膝关节有无畸形、膝关节前后交叉韧带和侧副韧带情况以及肌力情况等。
2.2 辅助检查2.2.1 实验室检查实验室检查除了血常规、尿常规、生化指标、C反应蛋白、血沉、凝血状况、乙肝五项及HIV、梅毒抗体等常规化验外,还应根据患者本身的特殊情况采取相应的检查。


膝关节置换⼿术技术,不看后悔⼀辈⼦简介NexGen?LPS-⾼屈曲固定平台膝关节是⼀种后⽅稳定型假体,是为了使相应患者的活动范围更⼤,⽐如⾝体允许的患者或因⽂化习俗或休闲活动/⼯作活动⽽需要⾼屈曲度的患者。
通过对屈曲度超过120?的膝关节假体进⾏分析后开发出了LPS-⾼屈曲固定平台膝关节。
例如,已经对股⾻后髁与关节⾯进⾏了详细的研究。
因此,我们优化了股⾻后髁后滚⾄屈曲⾓度⾼达155?时的接触⾯积。
通过增厚股⾻后髁即可以解决此问题,从⽽使半径延长。
在设计过程中还考虑了胫⾻关节⾯。
处于⾼屈曲位时,当软组织伸展并对着胫⾻前⾯和股⾻远端紧紧牵拉时,伸肌结构会出现⾼度应⼒。
通过在关节⾯上做更⼤、更深的前⽅切⼝,LPS-⾼屈曲固定平台膝关节有助于缓解这些应⼒(图2)。
此切⼝可以调节⾼屈曲度时的伸肌结构。
此外,还对凸轮/棘突机制进⾏了改进,从⽽使膝关节假体介于120?⾄155?之间的⾼屈曲度时的跳跃⾼度更⾼。
凸轮/棘突机制在抑制胫⾻后⽅半脱位的同时可以引起机械性后滚。
适当的患者选择、⼿术技术和康复还可使活动范围有更⼤幅度的提⾼。
这些设计特征可以适应⾼屈曲度运动,并且结合适当的患者选择、⼿术技术和康复LPS-⾼屈曲固定平台膝关节组件可以采⽤任⼀NexGen 膝关节内固定系统进⾏植⼊。
这些系统包括:· Multi-Reference?4合1股⾻内固定系统· MICRO-MILL?内固定系统-锉磨或5合1锯条选购件· 髓内内固定系统· 上髁内固定系统如果使⽤的是Multi-Reference 4合1股⾻内固定系统,后⽅固位技术有助于使屈曲间隙保持⼀致。
不考虑所使⽤的内固定系?可变软组织统,⼀定要使⽤间隔垫块在初次切割股⾻和胫⾻之后检查屈伸间隙。
除了髓内内固定系统以外,V-STAT在初次切割股⾻和胫⾻之后检查屈伸间隙。
另外,除了校准张肌装置可以与任何⼀种内固定系统⼀同⽤于辅助屈曲/伸展间隙保持适当的平衡。

膝关节置换手术的技巧和配合手术适应症膝关节炎,类风湿性关节炎,滑膜炎,骨肿瘤等。
1.术前准备1.1 病人准备术前访视病人,评估患者并与患者和家属沟通,解释手术的必要性,向他们介绍手术方式和麻醉注意事项,增加患者安全感信任感及对手术的信心,交代术前禁食禁饮。
介绍手术室的环境、手术方法、过程和优点。
提供心理支持,使其减轻不良情绪,增强自信心。
1.2 用物准备手术日巡回护士确保各项仪器设备性能完好备用。
术前30分钟开启层流净化系统,室温为22~24℃,湿度50~60%的百级洁净手术间。
器械护士准备手术包、电刀、20号刀片、2-0可吸收缝线、咬骨钳、吸引管、手套、创腔引流管、引流袋、骨蜡、3M贴膜、膝关节置换器械,高压冲洗水枪,电动止血带。
2.手术配合2.1 巡回护士配合入室后热情接待,主动介绍自己让病人有亲切感,减少忧虑紧张恐惧心理。
进行三方核查,确保病人信息及手术方式准确无误。
建立静脉通道后,术前30分钟~1h使用术前抗生素[1]。
协助麻醉后观察生命体征和SPO2。
平卧位,棉垫保护骨突处皮肤,健侧上肢妥善固定在托手架上外展<90°,防止腋神经受损。
在患肢大腿中上1/3处绑好电动止血带备用,时间预设至90分钟,压力为60Kpa。
尿管通畅妥善固定。
负极板贴附于健侧大腿肌肉丰富处,注意保暖及暴露手术野。
连接电刀和吸引器,与器械护士清点用物并记录。
术中巡回护士注意手术进程,维持好手术间秩序和整洁,监督手术人员的无菌操作,避免造成污染。
评判性思维观察手术的全过程,及时解决应急问题。
术后关闭各种仪器设备开关,关电源后归位,以防损坏。
检查皮肤有无受压及灼伤,护送回病房的过程中防病人跌倒坠床,保持输液、引流管通畅,防折叠,与病房护士交接病人术中情况,协助心电监护的安置,交代麻醉及术后饮食注意事项。
2.2 器械护士配合术前熟悉手术步骤,用物准备充分。
提前20分钟洗手上台,清点整理用物,检查器械性能及完整性,器械摆放整齐,及时敏捷传递器械。

全膝关节置换术术中配合一、巡回护士的配合1.安全核查与手术医生、麻醉医生三方按照手术三方核查表共同逐项核对病人信息,并在安全核查表上签名。
2.安放体位全麻下病人取仰卧位,骶尾部和足跟部等受压部位用棉垫或者硅胶体位垫保护,使用膝关节置换术体位支具使患肢可伸直亦可屈曲90°。
双手固定约束在床旁。
巡回护士和医生共同完成摆放体位,避免手术中途因体位不满意而重新调整体位,安置好体位后,再次评估皮肤情况,确保体位安全舒适,预防并发症。
术毕协助医生用膝关节支具将术肢固定于伸直位。
3.皮肤准备安放好体位后用含4%氯己定的消毒液刷洗术区皮肤2次,清洗干净后用75%医用酒精脱脂,准备好聚维酮碘溶液消毒病人皮肤。
4.手术物品清点手术开始前和器械护士严格清点器械物品,保证消毒灭菌合格,并检查器械的完整性。
5.连接仪器设备认真检查高频电刀,负压吸引等仪器设备是否处于工作状态,选择健侧肢体肌肉发达血流丰富且毛发较少的地方张贴负极板,待手术台上准备好后进行安装连接。
6.电动气囊止血带的应用对于膝关节畸形重、手术时间长、凝血机制异常者需使用气囊止血带。
评估病人后,为病人选择尺寸合适的袖带,检查气囊是否漏气。
止血带扎在术肢中上1/3近腹股沟处,扎止血带前使用棉衬垫平整环绕肢体1~2周,宽度超出止血带边缘3~5cm并反折包住止血带的边缘,防止皮肤受压。
待手术医生将术肢抬高并驱血后设置电动止血仪的压力及时间。
根据病人的收缩压设定电动气囊止血仪的压力,通常为大于收缩压100mmHg左右,单次时间设定为60分钟,最长不超过90分钟。
7.不阻断血流手术传统全膝关节置换术使用电动止血仪可以最大限度地制止创面出血,让整个术野干净,便于识别各种组织。
但是使用电动止血仪也有诸多不良反应,如:充气压力过大、时间过久,病人术后术肢的不适感会增加,特别是麻醉作用不够完全时,易出现止血带疼痛,绝大多数病人难以忍受,因而烦躁不安,及时使用镇静和镇痛药也难以控制,偶尔还会引起皮肤的水泡,因此我院关节外科除前述特殊情况以外,不再使用电动止血仪,收到良好的效果。




人工膝关节置换技术规范1 手术适应证和禁忌证1.1 适应证人工膝关节置换术主要适用于因严重膝关节炎而引起疼痛的患者,此类患者可能伴有膝关节的畸形、不稳以及日常生活活动的严重障碍等,经保守治疗无效或效果不显著。
临床上适应证主要包括:a) 膝关节各种炎性关节炎,如骨关节炎、类风湿性关节炎、强直性脊柱炎膝关节病变、血友病性关节炎等;b) 膝关节创伤性关节炎;c) 静息状态的感染性关节炎;d) 部分老年患者的髌股关节炎;e) 原发性或继发性骨软骨坏死性疾患等。
临床医师应全面考虑可能会引起下肢及膝关节疼痛的其他原因,并逐一加以排除。
其中包括源于脊椎疾病的神经根性疼痛、同侧髋关节疾病的牵涉痛、外周血管疾病、半月板病变及膝关节软组织炎症等。
采取人工膝关节置换术之前,宜积极采取保守治疗,如减轻体重、改变活动方式、使用助行工具、非甾体类消炎镇痛药物、氨基葡萄糖类药物、关节内注射药物等。
临床医师应同时熟悉胫骨高位截骨术、关节镜手术、膝关节融合术等其他术式,根据患者的具体情况加以选择,不能将人工膝关节置换术视为解决所有痛性膝关节疾患的唯一选择。
1.2 禁忌证人工膝关节置换术的绝对禁忌证包括:a) 全身或局部存在任何活动性感染;b) 伸膝装置不连续或严重功能丧失等。
此外,对于年轻、手术耐受力差、精神异常、无痛的膝关节融合、Charco关节炎等以及术前存在其他可能对手术预后有不良影响因素的患者,可被视为相对禁忌证,应慎行人工膝关节置换术。
2 术前评估行人工膝关节置换术之前,应对患者的病史、体格检查以及辅助检查等诸方面进行全面、完善的评估。
2.1 病史及体格检查手术前应详细询问患者病史并进行详尽地包括关节局部和全身的体格检查。
膝关节局部的体格检查包括步态、局部皮肤情况、既往手术切口、膝关节主动和被动活动度、下肢或膝关节有无畸形、膝关节前后交叉韧带和侧副韧带情况以及肌力情况等。
2.2 辅助检查2.2.1 实验室检查实验室检查除了血常规、尿常规、生化指标、C反应蛋白、血沉、凝血状况、乙肝五项及HIV、梅毒抗体等常规化验外,还应根据患者本身的特殊情况采取相应的检查。
副高卫生职称《骨外科学》(题库)预测试卷一[单选题]1.腓骨上端骨折后足不能背伸、外翻,提示有可(江南博哥)能合并下列哪根神经损伤A.腓浅神经损伤B.腓深神经损伤C.股神经损伤缺损D.闭孔神经损伤E.腓总神经损伤参考答案:E[单选题]2.腹股沟处外伤并股神经及股血管暴露,受伤时间已达24小时。
清创后宜行A.一期缝合B.不缝合C.延期缝合D.伤口内放入磺胺药或其他抗生素E.足量有效抗生素加理疗参考答案:A参考解析:对神经及血管外露的情况,经清创后仍应一期缝合,以免血管神经外露时间过长影响功能。
[单选题]3.成人右侧股骨干近1/3骨折时近折段主要移位方式是A.前、外及外旋B.内、后C.前、内及外旋D.内、前E.前、内旋参考答案:A参考解析:髂腰肌止于小粗隆,股骨干近段1/3骨折后,由于髂腰肌及臀肌的牵拉作用,股骨近段出现向前、外及外旋移位。
[单选题]4.股骨颈骨折最可能发生的并发症是A.动静脉损伤B.缺血性肌挛缩C.损伤性骨化D.缺血性骨坏死E.周围神经损伤参考答案:D参考解析:股骨颈骨折时,股骨头的血液供应被切断,有可能发生缺血性股骨头坏死。
[单选题]5.股骨颈骨折愈合过程中不出现外骨痂的原因是A.股骨颈骨折后血肿太多B.股骨颈无骨外膜C.股骨颈无骨内膜D.股骨颈血液供应差E.股骨颈骨折损伤严重,难以形成骨痂参考答案:B参考解析:股骨颈外部由滑膜及关节囊覆盖,无骨外膜,所以即使骨折愈合也不出现外骨痂。
[单选题]6.股骨颈囊内骨折常见的和最严重的后期并发症为A.下肢短缩B.髋内翻畸形C.股骨头缺血坏死D.髋关节半脱位E.创伤性关节炎参考答案:C参考解析:股骨颈囊内骨折,早期容易发生骨折不愈合,晚期主要并发症则是股骨头缺血坏死。
[单选题]7.有关跟腱断裂的诊断依据,下列错误的是A.患足单独站立,足跟不能离开地面B.患足不能主动跖屈C.跟腱部可扪及凹陷D.患足背屈范围超过健侧E.在跑跳过程中,突感跟后部剧痛参考答案:B[单选题]8.正常成年人股骨颈颈干角平均为A.120°B.125°C.127°D.130°E.140°参考答案:C[单选题]9.腘窝软组织严重损伤伴有腘动脉断裂时,最简单直接的检测手段是A.触诊足背动脉B.B超检查小腿和足的运动C.观察小腿和足的肿胀情况D.检查小腿和足的感觉及运动E.X线检查参考答案:A参考解析:腘动脉断裂时触诊足背动脉消失。