TCD各个血管的参数正常值
- 格式:doc
- 大小:44.00 KB
- 文档页数:1

TCD各个血管的参数正常值在人体中,存在着多种类型的血管,包括动脉、静脉和毛细血管等。
这些血管各自具有不同的生理参数,这些参数的正常值也会根据个体的特点而有所差异。
本文将详细介绍TCD检测中动脉、静脉和毛细血管等血管的参数正常值。
一、动脉的参数正常值:1.动脉的直径:正常人的动脉直径范围比较广泛,一般为0.7-1.2毫米。
2.动脉的血流量:动脉的血流量是指单位时间内通过动脉的血液量。
正常人的动脉血流量范围为每分钟4-6升。
3.动脉的血速:正常人的动脉血速范围为每秒30-40厘米。
二、静脉的参数正常值:1.静脉的直径:静脉直径较动脉大,一般为1-3毫米。
2.静脉的血流量:正常人的静脉血流量范围为每分钟4-6升,与动脉血流量相当。
3.静脉的血速:静脉的血速相对较慢,一般为每秒10-20厘米。
三、毛细血管的参数正常值:1.毛细血管的直径:毛细血管是很细微的血管,其直径最小,一般为5-10微米。
2.毛细血管的密度:毛细血管的密度指单位面积内毛细血管的数量,正常人的毛细血管密度范围为每平方毫米600-900个。
3.毛细血管的通透性:毛细血管的通透性是指血管壁对溶质和液体的穿透程度。
正常情况下,毛细血管的通透性较高,且能较好地保持血液和组织细胞之间的物质交换。
除了以上参数之外,还有一些其他与血管相关的重要参数包括:1.壁厚:指血管壁的厚度,一般血管壁的厚度在10-100微米之间。
2.弹性:指血管壁的弹性程度,正常血管壁应具有一定的弹性,能够适应血液流动的压力变化。
3.血管阻力:指血管内血流受到的阻碍程度,与血管的直径、长度、血液黏稠度等因素有关。
4.血压:指血液对血管壁施加的压力,正常血压范围为收缩压120-140毫米汞柱,舒张压80-90毫米汞柱。
需要注意的是,上述参数的正常值还会受到个体差异、年龄、性别、身体状况等因素的影响,因此在进行具体血管参数测量时,应结合个体情况综合判断。
此外,同一个血管参数的正常值范围在不同的研究和临床实验中也会有所差异,因此理解和掌握血管各项参数的变化规律和临床意义十分重要。

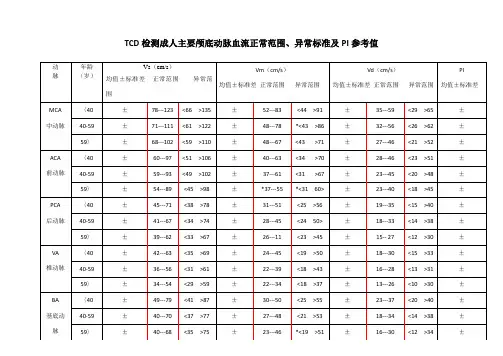
TCD检测成人主要颅底动脉血流正常范围、异常标准及PI参考值
注:1.该表根据徐安定博士在全国第二届TCD会议上宣读的论文《中国成人TCD正常范围的统计学研究》中的数据和标准计算而成。
该表发表于《中国临床医药检测》,陈崇远等主编,成都科技大学出版社,成都,1996;P336-337(ISBN7-5616-3229-0/)
其中均值±标准差的数据为根据国内5个单位的正常值报导综合统计而成。
正常范围采用均值±标准差(包含80%的正常人);异常标准采用超出均值±标准(95%的正常人不超出此范围)为标准;介入二者之间者可疑血流速度异常,此时应结合TCD的其他指标和临床综合判断。
2.新生儿期血流速度为青年的一半,半岁时接近青年组,而后渐快,3-10岁时约为青年组的倍,以后逐渐减慢至承认水平。
3.*者表示表中的数值根据临床实际情况对计算结果作了适当的调整。

颅内多普勒血流图(TCD)对颅内动脉狭窄具有一定得诊断价值, 测量各条血管得血流参数,包括收缩峰值流速、舒张末流速、平均流速、阻力指数,可作为早期筛选性诊断方法。
颅内多普勒血流图(TCD)正常值:血流速度正常,无异常血流。
颅内多普勒血流图(TCD)临床意义:异常结果以下检查有异常均为病态(1)狭窄处局部血流速度加快或有较大侧差(>2S)。
(2)狭窄后区域内脉动减少。
(3)任何区域呐导致频谱增宽得异常血流。
(4)后交通动脉或前交通动脉局部血流速度加快提示有侧支循环。
(5)脑底动脉中“不平衡”得血流比值;如大脑后动脉得血流速度超度增加50%或大脑中动脉血流速度达120CM/S。
神功能、脑复苏、睡眠障碍等等。
TCD主要以血流速度得高低来评定血流状况,由于大脑动脉在同等情况下脑血管得内径相对来说几乎固定不变,根据脑血流速度得降低或增高就可以推测局部脑血流量得相应改变。
现已广泛应用于各种血管性疾病得检查,用来检查精神疾病患者脑血流改变得研究文献较多。
国内外大量学者用TCD检查抑郁症患者均发现存在脑部血流动力学异常,抑郁症患者得脑动脉血流速度多明显减慢,而且也发现存在偏侧脑半球化现象[1],对比检查抑郁症及神经症患者发现抑郁症患者较正常人右侧大脑前、中、后动脉得最大血流速(VP)均增高,但左侧得相应动脉血管血流速相对偏低,另外也有许多学者观察到,抑郁症患者左侧脑动脉得血流速度减慢更为显。
此认知功能障碍可能由于脑神经元机能活动减低所致。
大脑血流量与脑代谢及脑功能常有密切关系,从而间接影响认知功能下列适应症可应用TCD检查:(1)诊断颅内血管阻塞病。
(2)诊断颅外血管阻塞病变(特别对慢性ICA阻塞)合并颈总动脉压迫试验,以了解侧支循环就是否良好。
(3)评价颅外血管病(ICA狭窄、阻塞、锁骨下动脉盗血)对颅内血流速度得影响。
(4)诊断与追踪探测颈内动脉夹层动脉瘤。
(5)探测与鉴定静脉畸形(AVM)得供血动脉。



1、颅内血管的判别方法:正常脑底动脉血流速度参考值PI≌0.6-1.05RI≌0.5-0.8S/D<3TCD报告的编写方法1、TCD报告的内容及注意事项TCD检查后,应提供一份客观的,有价值的TCD检查报告,主要内容有以下几个部分:1)病人的信息;姓名、性别、年龄、住院号、TCD编号、病史(主诉)等。
通常在开始检查前,进行病人登录时应该输入或填写这些信息,特别是应向病人了解清楚病史、与脑血管病相关的症状。
这些信息在登录时按TCD仪界面提示输入,当编辑报告时将会自动调出。
2)检测结果,测得各血管血流值数据(列表),在有些TCD仪中,有正常值数据的比较,比较直观明了。
推荐使用九条主要血管:左大脑中动脉,右大脑中动脉,左大脑前动脉,右大脑前动脉,左大脑后动脉,右大脑后动脉,左椎动脉,右椎动脉,基底动脉。
也可根据临床需要或诊断医生习惯增减。
3)典型频谱图,选择有代表性的,或典型的,有诊断价值的频谱图,把频谱图编辑到报告中,提供了直观的诊断依据。
4)印象和诊断提示:根据频谱特征,各被检血管的血流流速与正常值的比较值结果,客观描述检查结果,结合病史,临床表现,给出诊断结论。
通常在报告中不写治疗方案。
以上四个部分中1,2,3条比较容易编写,第4条印象和诊断提示由操作诊断医生编写。
以下给出编写中应考虑和注意的几个方面:1)总体情况分析包括:有无窗位闭合;有无动脉未检出;Willis环总体信号过强或过弱。
2)异常血管分析:⑴血流方向有/无反向;⑵血流速度增快/减慢,必要时注明速度值;⑶频谱图像:a)频窗清晰/不清晰;b)频宽相等/不相等;c)音频锐利/圆钝;d)S1≥S2或S2≥S1。
⑷参数值增高/降低,必要时注明确切值。
3)其他正常的血管分析。
4)提示:(脑血管疾病的诊断结果)注:描述一定要和结果相吻合,切勿自相矛盾。
2、正常报告诊断提示:所测诸动脉段血流方向正常,血流速度,频谱图像及参数均正常。
提示:正常TCD。


tcd pi指数
TCD是经颅多普勒超声的缩写,是一种用于监测脑部血流和氧合状态的技术。
TCD检查中的PI指数(脉动指数)正常值为0.6~1.05。
PI指数是指收缩期峰流速与舒张末期流速的差值与平均流速的比值。
通过计算PI指数,医生可以评估脑部血流的状态,并有助于诊断脑血管疾病。
在进行TCD检查前,受试者需要停用一切神经兴奋及安眠镇静药三天,至少检查前一天禁服,癫痫确诊的病人则不需要停药。
在检查当天,受试者可以照常进餐,不必空腹。
检查前一天请把头发洗干净,检查时禁用发胶等一切定型产品,但洗发产品可以照用。
TCD检查可以为医生提供重要的诊断信息,但检查结果需要由专业医生进行解读和评估。
如果检查结果异常,建议及时咨询医生,并根据医生的建议进行进一步的检查和治疗。

tcd检测极限
TCD即经颅多普勒超声检查,主要用于检测颅内脑底主要动脉的血流动力学及血流生理参数。
通常情况下,TCD氢气检出限在ppm(百万分之一)或ppb(十亿分之一)级别。
较高灵敏度的TCD检测器可以实现更低的检出限。
对于TCD检查中的双侧大脑中动脉血流峰值,正常值为90~120cm/s,而双侧椎动脉的血流速度则在40cm/s 以上。
如果出现异常情况,可能是由于颅脑疾病(如脑梗塞)所引起的,通常会伴随着头晕头痛等症状,需进一步检查和治疗。
此外,为提高TCD氢气检出限,可以采取以下措施:
1.选择合适的检测器:不同型号和品牌的TCD检测器具有不同的检出限,应根据实际需要和预期测
量范围来选择合适的型号。
2.优化载气流速:通过调整载气的流速,可以改变样品氢气与载气的混合程度,从而提高检测限。
请注意,以上信息仅供参考,如需更专业的解释,建议咨询医学或物理学专家。

经颅多普勒诊断标准经颅多普勒(Transcranial Doppler,简称TCD)是一种非侵入性的神经影像学技术,通过血流速度和血管阻力的测量来评估脑部血液供应和循环功能。
该技术已经在临床上得到广泛应用,特别是在诊断脑循环障碍和脑血管疾病方面。
本文将介绍经颅多普勒诊断的标准,从以下四个方面进行阐述。
一、颅内动脉的速度和阻力指标:1. 测量平均血流速度(mean blood flow velocity,MBFV):正常情况下,颅内动脉平均血流速度为50-80 cm/s。
2. 测量峰值血流速度(peak blood flow velocity,PBV):正常情况下,颅内动脉峰值血流速度为100-160 cm/s。
3. 计算阻力指数(resistance index,RI)和脉冲指数(pulsatility index,PI):正常情况下,颅内动脉RI和PI的值相对较低。
二、颅外动脉血流的评估:1. 测量颈总动脉血流速度(carotid artery flow velocity):正常情况下,颈总动脉血流速度为40-80 cm/s。
2. 计算颅外-颅内(extracranial-intracranial,EC-IC)血流比例:正常情况下,EC-IC血流比例为1。
三、血管直径和解剖结构的评估:1. 测量颅内和颈总动脉的血管直径:正常情况下,颅内和颈总动脉的血管直径相对稳定。
2. 评估颅内动脉的血管壁增厚程度:正常情况下,颅内动脉的血管壁应该是均匀的,不应出现明显的增厚。
四、协同其他影像学技术的应用:1. 与超声造影技术(contrast-enhanced ultrasound,CEUS)结合应用:CEUS可以提供更详细的血管成像,有助于评估血管内腔病变和血流动力学改变。
2. 与核磁共振成像(magnetic resonance imaging,MRI)结合应用:MRI可以提供更全面的脑血管成像,包括血流速度、动脉血管壁脆性和脑组织供血情况等方面的信息。
1、颅内血管的判别方法:正常脑底动脉血流速度参考值PI≌0.6-1.05RI≌0.5-0.8S/D<3TCD报告的编写方法1、TCD报告的内容及注意事项TCD检查后,应提供一份客观的,有价值的TCD检查报告,主要内容有以下几个部分:1)病人的信息;姓名、性别、年龄、住院号、TCD编号、病史(主诉)等。
通常在开始检查前,进行病人登录时应该输入或填写这些信息,特别是应向病人了解清楚病史、与脑血管病相关的症状。
这些信息在登录时按TCD仪界面提示输入,当编辑报告时将会自动调出。
2)检测结果,测得各血管血流值数据(列表),在有些TCD仪中,有正常值数据的比较,比较直观明了。
推荐使用九条主要血管:左大脑中动脉,右大脑中动脉,左大脑前动脉,右大脑前动脉,左大脑后动脉,右大脑后动脉,左椎动脉,右椎动脉,基底动脉。
也可根据临床需要或诊断医生习惯增减。
3)典型频谱图,选择有代表性的,或典型的,有诊断价值的频谱图,把频谱图编辑到报告中,提供了直观的诊断依据。
4)印象和诊断提示:根据频谱特征,各被检血管的血流流速与正常值的比较值结果,客观描述检查结果,结合病史,临床表现,给出诊断结论。
通常在报告中不写治疗方案。
以上四个部分中1,2,3条比较容易编写,第4条印象和诊断提示由操作诊断医生编写。
以下给出编写中应考虑和注意的几个方面:1)总体情况分析包括:有无窗位闭合;有无动脉未检出;Willis环总体信号过强或过弱。
2)异常血管分析:⑴血流方向有/无反向;⑵血流速度增快/减慢,必要时注明速度值;⑶频谱图像:a)频窗清晰/不清晰;b)频宽相等/不相等;c)音频锐利/圆钝;d)S1≥S2或S2≥S1。
⑷参数值增高/降低,必要时注明确切值。
3)其他正常的血管分析。
4)提示:(脑血管疾病的诊断结果)注:描述一定要和结果相吻合,切勿自相矛盾。
2、正常报告诊断提示:所测诸动脉段血流方向正常,血流速度,频谱图像及参数均正常。
提示:正常TCD。
简介:
1982年,R.Aaslid博士和德国EME公司合作,共同研制了世界第一台经颅多普勒检测仪,标志着对脑血管疾病的检测技术,已经由颅外转为颅内外各主要动脉的联合检测,对脑底动脉环各主干的血流动力学状态的临床观察成为可能,是颅脑超声诊断技术的划时代进展。
TCD的问世,不仅可检测颈及椎动脉颅外段血流动力学状态,同时可用2MHZ传感器,
通过眶、颞、枕各特定颅窗,对颅内脑底动脉环及各主要分支进行检测,但上述TCD检测仍
属二维显示。
现在,三维TCD已问世。
正常脑底动脉血流速度正常参考值
MCA (大脑中动脉)62±10CM/S
ACA (大脑前动脉)52±10CM/S
PCA (大脑后动脉)42±10CM/S
BA (基底动脉)42±10CM/S
VA (椎动脉)36±10CM/S
PICA (小脑后下动脉)25±10CM/S。
tcd报告单正常值TCD(Transcranial Doppler)是指经颅多普勒技术,通过超声波检测人体血流速度等数据,为医生提供辅助诊断的重要手段。
在TCD检查中,医生用超声探头在头骨外部朝向大脑部位进行扫描,在获得数据后进行分析,分析结果将表现在TCD报告单上。
TCD报告单是衡量患者大脑血液供应状态的关键指标之一。
为了让大家更好地理解TCD报告单中的正常值,下面是详细解析。
一、流速指标在TCD报告单中,医生通常会对患者大脑内部几处血管的平均流速、收缩期峰值流速、舒张期最小流速等进行评估。
这些指标对于认识患者大脑血流动力学情况具有重要意义。
1. 平均流速平均流速指大脑内侧动脉血液平均流动速度,正常范围为30-80cm/s,40岁以上的患者,其正常范围可能会略有降低。
2. 收缩期峰值流速收缩期峰值流速指大脑动脉在心脏收缩时的最大血流速度,正常范围为80-120cm/s,如果超过这个范围,可能存在血管狭窄、动脉硬化等问题。
3. 舒张期最小流速舒张期最小流速指在心脏松弛时,大脑动脉内的最小流速,正常范围为20-40cm/s,如果低于这个范围,可能存在血管瘤、动脉畸形等问题。
二、阻力指数阻力指数反映了大脑动脉血流的抵抗程度,是评估大脑动脉病变情况的重要指标之一,应该注意的是,阻力指数值越大,代表血管阻力越大,反之,越小代表血管的通畅性和弹性好。
正常状态下,大脑动脉阻力指数是0.5到0.7左右,如果超出了这个范围,就说明有可能存在一定的血管病变、缺血或者脑卒中等疾病。
总之,TCD报告单中的正常值对医生来说是非常重要的衡量标准,也是评估疾病治疗和康复效果的关键指标,只有对正常值有充分了解,才能更好地进行疾病的早期预防和诊断治疗工作。
正常的tcd报告单近年来,随着医疗技术的不断发展,越来越多的检查项目被应用于临床诊断中。
TCD(Transcranial Doppler)超声检查就是其中之一。
TCD检查是通过超声波技术来评估颅内血流情况的一种非侵入性检查手段。
然而,很多人对TCD报告单上的参数和指标并不了解,下面我们就来详细讲解一个正常的TCD报告单的含义。
首先,让我们来看看TCD报告单上最重要的指标——收缩期峰流速(Systolic Peak Velocity,SPV)。
SPV表示在收缩期血流通过颅内血管时的最大流速。
在正常情况下,SPV的范围是50-100 cm/s。
如果SPV超出正常范围,可能是由于血管狭窄、血栓形成或其他血流受限的情况引起。
此外,SPV还可以用来评估颅内压力的变化,从而发现脑胀的可能性。
TCD报告单上的另一个重要参数是舒张期峰流速(Diastolic Peak Velocity,DPV)。
DPV表示在舒张期血流通过颅内血管时的最大流速。
正常情况下,DPV的范围是20-60 cm/s。
如果DPV 超过正常范围,可能表明存在动脉狭窄或血管内脏器官供血不足等情况。
除了SPV和DPV之外,还有另外两个重要的指标——平均峰流速(Mean Peak Velocity,MPV)和脉压指数(Pulsatility Index,PI)。
MPV表示收缩期和舒张期的峰流速的平均值。
正常情况下,MPV的范围是30-60 cm/s。
如果MPV超过或低于正常范围,可能表明存在血管狭窄或供血不足等问题。
而PI则是血流脉动的程度指标,其计算公式为(SPV-DPV)/MPV。
正常情况下,PI的范围是0.5-1.2。
如果PI超过或低于正常范围,可能表明存在血流阻力的改变,如血管狭窄、血管堵塞等。
除了上述的指标外,TCD报告单还会包括一些其他信息,如检查日期、检查员姓名、颅内血管的分布等。
这些信息能够帮助医生对病情进行全面的评估和诊断。
需要注意的是,TCD报告单只是一种辅助诊断手段,不能替代其他影像学检查。
TCD检测成人主要颅底动脉血流正常范围、异常标准及PI参考值
注:1.该表根据徐安定博士在全国第二届TCD会议上宣读的论文《中国成人TCD正常范围的统计学研究》中的数据和标准计算而成。
该表发表于《中国临床医药检测》,陈崇远等主编,成都科技大学出版社,成都,1996;P336-337(ISBN7-5616-3229-0/R.154)
其中均值±标准差的数据为根据国内5个单位的正常值报导综合统计而成。
正常范围采用均值±1.28标准差(包含80%的正常人);异常标准采用超出均值±1.96标准(95%的正常人不超出此范围)为标准;介入二者之间者可疑血流速度异常,此时应结合TCD的其他指标和临床综合判断。
2.新生儿期血流速度为青年的一半,半岁时接近青年组,而后渐快,3-10岁时约为青年组的1.5倍,以后逐渐减慢至承认水平。
3.*者表示表中的数值根据临床实际情况对计算结果作了适当的调整。