眩晕的临床诊疗思路
- 格式:ppt
- 大小:1.96 MB
- 文档页数:43


中医眩晕病中医临床路径眩晕病(原发性高血压)中医临床路径标准流程一、适用对象中医诊断:第一诊断为眩晕病(TCD:BNG070)o西医诊断:第一诊断为原发性高血压(ICD-10:I1OIDo二、诊断依据1.疾病诊断⑴中医诊断标准:参照中华中医药学会发布的《中医内科常见病诊疗指南》(中国中医药出版社,2008年8月)与《中药新药临床研究指导原则》(中国医药科技出版社,2002年5月)。
⑵西医诊断标准:参照卫生部疾病预防控制局、中国高血压联盟和国家心血管病中心制定的《中国高血压防治指南(2010年修订版)》。
2.证候诊断参照国家中医药管理局“十一五”老年病重点专科协作组老年高血压协作分组和心血管重点专科协作组高血压协作分组制订的“眩晕(原发性高血压)中医诊疗方案”,常见证候分为:肝火亢盛证阴虚阳亢证肾精不足证气血亏虚证痰湿中阻证瘀血阻窍证三、治疗方案的选择参照国家中医药管理局“十一五”老年病重点专科协作组老年高血压协作分组和心血管重点专科协作组高血压协作分组制订的“眩晕(原发性高血压)中医诊疗方案”。
1.诊断明确,第一诊断为原发性高血压,以眩晕为主要表现。
2.患者适合并接受中医治疗。
四、标准治疗时间为W84天。
五、进入路径标准1.第一诊断符合眩晕病,无多种兼杂证候的患者。
2.第一诊断符合原发性高血压1级、2级的初发或治疗未达标的患者。
3.患者合并其他疾病,但无需特殊处理,也不影响第一诊断的临床路径实施时,可以进入本路径。
4.高血压3级、合并严重慢性肾脏疾病的高血压以及继发性高血压患者,不列入本路径。
5.由肿瘤、脑外伤、脑梗死、脑出血等引起的眩晕患者不进入本路径。
六、中医证候学观察四诊合参,收集该病种不同证候的主症、次症、体征、舌、脉特点。
注意证候的动态变化。
七、入院检查项目1必需的检查项目⑴坐立位双上肢肱动脉血压:坐立位均必须在非同日各测量3次,共计6次;⑵静息心电图;⑶肝功能、肾功能、电解质、血糖、血脂;⑷尿微量白蛋白;⑸24小时动态血压:如无相关检查设备,推荐动态监测至少2天以上的诊所血压和(或)至少3天以上的家庭自测血压。

眩晕西医诊疗方案(2013年)当内耳迷路半规管、及其传入径路或大脑颞上回前庭皮质区受到病理或人为的强烈刺激,或两侧功能不平衡和不协调,且超出了机体自身的耐受力时即可引发眩晕。
男女老少均可患病,犯病的持续时间和程度各异。
多在过劳、激动、紧张、失眠、烟酒过度或月经期等诱因下犯病,可数日、数月、数年一犯,或一日数犯,甚至连续发作不止(持续状态)。
眩晕多于头位变动和睁眼时加重,再根据病变部位的不同可或不伴有听力障碍、恶心、呕吐、倾倒和眼球震颤等伴发症状,半规管功能检查常有异常。
一、眩晕的分类及其各自的临床表现1、耳性眩晕系由内耳迷路半规管病变所致。
眩晕和眼震常呈水平性,病人多能明确地叙述眩晕的性质和方向,恶心和呕吐等自主神经症状多明显,头部运动和睁眼加重。
常有病侧耳鸣、听力下降(重振试验阳性)、半规管功能检查异常和耳疾既往史,但无其它颅神经或脑实质受损症状和体征。
2、前庭神经性眩晕系由脑底前庭神经病变所致。
其眩晕和伴随症状与耳性眩晕大致相似,但常伴有同侧邻近的第5、7、9、10对颅神经受损症状和体征;如出现听力障碍(耳窝神经受损),其听力重振试验却呈阴性。
3、脑性眩晕①、前庭神经核性眩晕系由延脑前庭神经核病变所致。
其眩晕和伴随症状与耳性眩晕大致相似,但无病侧耳鸣和听力障碍,且常伴有同侧邻近的第5、7、9、10对颅神经或/和对侧运动、感觉长束等脑实质受损症状和体征。
②、脑干性眩晕系由脑干内的眩晕传入径路(前庭小脑红核丘脑束)病变所致。
临床上较少见。
病人多不能明确地叙述眩晕的性质和方向。
头部运动和睁眼多无眩晕加重。
如伴发眼震,常呈垂直或旋转型且持续时间长。
恶心、呕吐等症状缺如(因其低位的前庭迷走神经反射弧未受损),无病侧听力障碍(因听觉纤维从两侧脑干上升),常伴有邻近的颅神经、运动或/和感觉长束等脑实质受损症状和体征。
③、大脑性眩晕系由大脑颞上回前庭皮质区病变所致。
眩晕与脑干性眩晕相似,无听力障碍和恶心、呕吐等症状,但可伴有邻近大脑受损症状和体征。

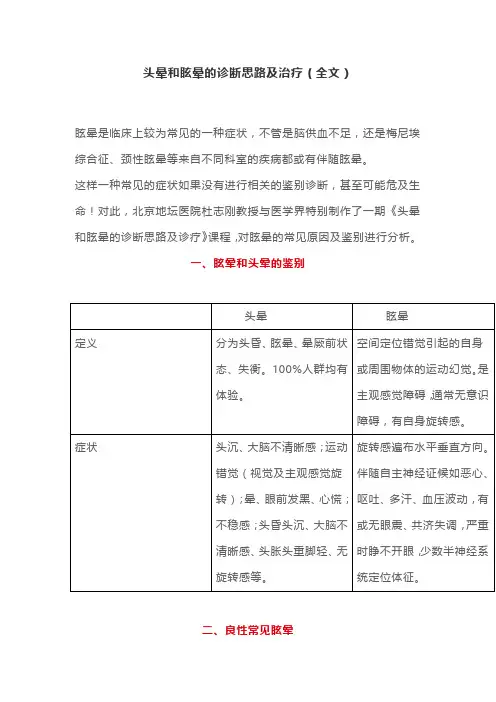
头晕和眩晕的诊断思路及治疗(全文)眩晕是临床上较为常见的一种症状,不管是脑供血不足,还是梅尼埃综合征、颈性眩晕等来自不同科室的疾病都或有伴随眩晕。
这样一种常见的症状如果没有进行相关的鉴别诊断,甚至可能危及生命!对此,北京地坛医院杜志刚教授与医学界特别制作了一期《头晕和眩晕的诊断思路及诊疗》课程,对眩晕的常见原因及鉴别进行分析。
一、眩晕和头晕的鉴别二、良性常见眩晕临床上常见眩晕分为良性及恶性,正如Sloane所说,眩晕诊治的两大任务是诊治良性眩晕提高生活质量和及时识别恶性眩晕挽救生命。
在研究调查中,眩晕的前几类病因归因为:良性发作性位置性眩晕、精神因素引起的眩晕、偏头痛性眩晕、中枢神经系统眩晕。
现以良性发作性位置性眩晕-BPPV(耳石症)、后循环缺血为例展开论述。
1.良性发作性位置性眩晕-BPPV(耳石症)(1)分类原继发BPPV:50%~70%的BPPV属于原发性,亦称特发性,无明显病因。
继发性BPPV:30%~50%属于继发性,常继发或并发于迷路炎、前庭神经炎、头外伤、偏头痛、梅尼埃病发作期、突发性耳聋、耳及耳神经外科等病理条件下。
①根据位置试验时有无眼震分类•客观性BPPV:位置试验时不仅出现主观的眩晕症状,也出现客观的眼球震颤。
•主观性BPPV:位置试验时仅出现主观的眩晕症状,而无客观的眼球震颤出现。
②根据耳石所在半规管分类•后半规管BPPV。
•上(或前)半规管BPPV。
•水平半规管BPPV。
临床上以后半规管BPPV最常见,占近90%,其次为前半规管和水平半规管BPPV。
(2)诊断依据•Nylen-Barany体位诱发试验。
•Dix-Hallpike体位诱发试验。
2.后循环缺血诊断依据:•动脉粥样硬化病因“三高”。
•起病急,症状持续短,多在数分或1h内缓解。
•症状有头晕/眩晕。
•行走不稳,言语含糊,肢体麻木等。
•可突然进展至意识障碍,要高度警惕。
•有颅内外动脉粥样硬化的依据。
图:后循环缺血的DWI像三、恶性眩晕1.定义:所谓恶性眩晕,目前尚无明确定义,通常是指危及生命或严重致残的头晕,如脑梗死、急性冠脉综合征、中毒等.2.注意点•Edlow:小脑梗死早期表现为眩晕时诊断困难,头颅核磁和急性眩晕综合征可提高恶性眩晕检出的敏感性。

(完整版)头晕临床路径头晕临床路径摘要头晕是指旋转、涡旋、晕倒或失衡感,是一种常见的临床症状。
由于头晕的病因复杂多样,给临床诊断和治疗带来了一定的难度。
本文旨在探讨头晕的常见病因及诊断治疗路径。
1. 引言头晕是指患者感觉周围事物旋转或自身出现过度迅速、不真实感觉,伴随眩晕或站立不稳等症状。
头晕症状的出现可能与多种病因有关,如内耳疾病、循环系统疾病和神经系统疾病等。
2. 头晕的常见病因及诊断头晕的常见病因主要包括以下几类:2.1 内耳疾病内耳疾病是导致头晕的主要原因之一。
包括良性阵发性位置性眩晕(BPPV)、前庭神经炎、迷路炎等。
对于内耳疾病的诊断,可进行Otometrics测试、伍德伯克散技术等。
2.2 循环系统疾病循环系统疾病如低血压、心律失常、颈动脉狭窄等也会引起头晕。
诊断时可通过测量血压、心电图、颈动脉超声等来帮助确定病因。
2.3 神经系统疾病神经系统疾病如脑卒中、癫痫、帕金森病等也与头晕症状有关。
通过核磁共振、脑电图等检查手段可以帮助确定病因。
3. 头晕的诊断治疗路径对于头晕症状的诊断治疗路径,可以遵循以下步骤:3.1 详细病史采集了解患者头晕的持续时间、发作频率、诱因以及伴随症状等,可以帮助确定可能的病因。
3.2 进行体格检查包括血压、心率、听力、眼震检查等,有助于发现潜在的病理改变。
3.3 辅助检查根据病情及病史,选择适当的辅助检查手段,如Otometrics测试、心电图、核磁共振等,以辅助病因诊断。
3.4 制定个体化治疗方案根据病因确定针对性的治疗方案,如药物治疗、康复训练等,以提高治疗效果。
3.5 随访及复查定期随访患者,观察症状的缓解情况,并根据需要进行复查检查,评估治疗效果。
结论头晕是一种常见的临床症状,其病因复杂多样。
针对头晕症状的诊断和治疗,需要综合考虑患者病史、体格检查和辅助检查等多方面信息。
建立完善的临床路径,能够提高头晕诊疗效果,为患者提供更好的医疗服务。
以上为头晕临床路径的完整版。

眩晕(椎动脉供血不足)诊疗方案一、概述:眩即眼前发花或发黑,晕即感觉自身或外物旋转,站立不稳,二者总称眩晕。
是以眼花或眼前发黑,视物旋转动摇不定,或自觉头身动摇为主要临床特征,同时或兼见耳鸣、耳聋、恶心、呕吐、怠懈、肢体震颤等症状。
多见于后循环椎—基底动脉系统血管病、内耳性眩晕、颈椎病及高血压病、低血糖,贫血,脑动脉硬化等。
眩晕由风阳上扰,痰瘀内阻等导致脑窍失养,脑髓不充,临床上以头晕、眼花为主症的一类病证。
二、诊断(一)疾病诊断1、中医诊断标准:参照中华中医药学会发布的《中医内科常见病诊疗指南—中医病证部分》(2008年),及《实用中医内科》(王永炎、严世芸主编,第二版,上海科学技术出版社,2009年)。
(1)头晕目眩,视物旋转,轻侧闭目即止,重者如坐舟船,甚至仆倒。
(2)可伴恶心呕吐、眼球震颤、耳鸣耳聋、汗出、面色苍白等。
(3)起病较急,常反复发作,或渐进加重。
2、西医诊断标准:参照《眩晕》(栗秀初,黄如训主编,第四军医大学出版社,第二版,2008年)。
诊断要点:(1)眩晕为发作性视物或自身旋转感、晃动感,不稳感,多因头位或(和)体位变动而诱发。
(2)眩晕同时或伴有其他脑干等一过性缺血的症状,如眼症(黑蒙、闪光、视物变形、复视等)、内耳疼痛、肢体麻木或无力,猝倒、晕阙等。
(3)有轻微脑干损害体征,如角膜和(或)咽部反射减退或消失,调节和(或)辐揍障碍,自发性或转颈压迫一侧椎动脉后诱发的眼震以及阳性的病理反射等。
(4)测血压,查红蛋白、红细胞计数及心电图、电侧听、脑干诱发电位、颈椎X线摄片、经颅多普勒超声有助明确诊断。
有条件做CT\MRI或MRA检查。
(5)肿瘤、脑外伤、血液病、脑梗死、脑出血等引起的眩晕患者除外。
眩晕程度分级标准:0级:无眩晕发作或发作已停止。
1级:眩晕发作中和过后的日常生活均不受影响。
II级:发作中的日常生活被迫停止,过后很快完全恢复。
III级:发作过后大部分日常生活能自理。


周围性眩晕临床路径(2016年版)一、周围性眩晕临床路径标准住院流程(一)适用对象。
第一诊断为周围性眩晕。
(二)诊断依据根据《眩晕诊治专家共识2010》、《良性阵发性位置性眩晕诊断和治疗指南2017》及《梅尼埃病诊断和治疗指南2017》1.起病突然,发作性病程2.伴有视物旋转,伴植物神经症状(恶心、呕吐、出汗),或伴有听力障碍;3.神经影像学未发现小脑、脑干病变。
(三)治疗方案的选择。
根据《眩晕诊治专家共识2010》、《良性阵发性位置性眩晕诊断和治疗指南2017》及《梅尼埃病诊断和治疗指南2017》1进行系统的病因学检查及前庭功能检查,明确眩晕类型,并排除中枢性病变,制定治疗策略;2.止晕治疗,症状明显,给药缓解头晕药物。
3.如考虑良性阵发性位置性眩晕,给予复位治疗。
4.如考虑梅尼埃病、前庭神经元炎,给予脱水、激素等治疗。
5.病因、危险因素、并发症的治疗;)标准住院日为8天。
(五)进入路径标准。
6.第一诊断必须符合周围性眩晕;7.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后的检查项目。
1.必需检查的项目:(1)头颅MRI或CT,眼震电图,TCD,颈部血管超声,声导抗测听,言语测听。
(2)血常规、尿常规、大便常规;(3)肝肾功能、电解质、血糖、血脂、心肌酶、凝血功能、同型半胱氨酸、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(4)胸片、心电图;超声心动图、脑电图;2.根据具体情况可选择的检查项目:(1)颈椎X线或CT;(2 ) CTA、MRA、磁共振高分辨血管扫描或DSA;(七)选择用药。
1.止晕药物::甲磺酸倍他斯汀、地芬尼多、溴米那普鲁卡因、异丙嗪等;2.改善内耳供血药物;(八)出院标准。
1.患者病情稳定;2.没有需要住院治疗的并发症。
(九)变异及原因分析。
1.辅助检查异常,需要复查和明确异常原因,导致住院治疗时间延长和住院费用增加;2.住院期间病情加重,出现并发症,需要进一步诊治,导致住院治疗时间延长和住院费用增加;3.既往合并有其他系统疾病,眩晕可能导致合并疾病加重而需要治疗,从而延长治疗时间和增加住院费用;二、周围性眩晕临床路径表单适用对象:第一诊断为周围性眩晕:患者姓名:性别:年龄:门诊号:住院号:住院日期:一年一月一日出院日期:一年一月一日标准住院日:10天。

头晕眩晕诊疗指南一、头晕眩晕的定义和分类头晕是一种广义的概念,通常指头部昏沉、不清醒的感觉。
眩晕则是指患者感到自身或周围环境在旋转、摇晃或移动的错觉。
头晕可以分为以下几类:1、头昏:头脑不清晰,持续时间较长,可能与精神压力、睡眠不足、贫血等有关。
2、失衡感:站立或行走时感觉不稳,可能与耳部疾病、神经系统疾病或下肢关节问题有关。
眩晕又可进一步分为:1、周围性眩晕:多由内耳疾病引起,如良性阵发性位置性眩晕(耳石症)、梅尼埃病等。
特点是发作突然,持续时间短,常伴有耳鸣、听力下降等耳部症状。
2、中枢性眩晕:由脑部疾病导致,如脑血管疾病、脑部肿瘤等。
症状相对较持续,通常不伴有耳部症状。
二、头晕眩晕的常见原因1、耳部疾病内耳是维持平衡的重要器官。
耳石症是常见的周围性眩晕原因,当头位改变时可突然发作。
梅尼埃病则表现为反复发作的眩晕、耳鸣、听力下降和耳闷胀感。
2、脑血管疾病如脑动脉硬化、脑梗死、脑出血等,影响脑部血液循环,导致眩晕。
3、颈椎病颈椎病变可能压迫椎动脉,影响脑部供血,引起头晕。
4、低血压或高血压血压异常可导致脑部供血不足或过度灌注,引发头晕眩晕。
5、贫血血红蛋白不足,导致氧气输送减少,引起头晕。
6、精神心理因素焦虑、抑郁、压力过大等可能导致躯体症状,包括头晕眩晕。
7、眼部疾病如屈光不正、眼肌麻痹等,影响视觉平衡,导致头晕。
8、药物副作用某些药物,如降压药、抗心律失常药等,可能引起头晕眩晕。
三、头晕眩晕的诊断方法1、详细的病史采集包括症状的发作特点、频率、持续时间、诱发因素、伴随症状等,以及患者的既往病史、用药史、家族史等。
2、体格检查重点检查耳部、眼部、神经系统、心血管系统等。
进行平衡功能测试、眼球震颤检查、听力测试等。
3、实验室检查如血常规、血糖、血脂、电解质、甲状腺功能等,以排除贫血、低血糖、高血脂等全身性疾病。
4、影像学检查根据病情需要,可能会进行头颅 CT、MRI、脑血管造影等检查,以排除脑部病变。

头昏诊疗思路及措施引言头昏是指人们感到头部晕眩、眩晕或不适的一种症状,通常伴随着头晕、晕眩、眼花、乃至昏厥等不适感觉。
头昏是常见的临床症状之一,可能是由于多种原因引起的。
在临床实践中,如何进行头昏的诊断和治疗是一个重要的课题。
本文将探讨头昏的诊疗思路及常用的诊疗措施,旨在为临床医生提供一些参考,帮助他们更好地诊断和治疗头昏患者。
一、头昏的诊断思路头昏的病因复杂,不同的病因需要采取不同的诊断思路。
在进行头昏的诊断时,我们可以参考以下几个方面:1. 病史采集详细的病史采集对于头昏的诊断非常重要。
医生应询问患者头昏的发作频率、持续时间、诱因等信息。
同时还应了解患者的基础疾病、服药史以及生活习惯等因素,以便更准确地评估头昏的可能原因。
2. 体格检查头昏的体格检查应包括神经系统、心血管系统、呼吸系统、内分泌系统等方面的检查。
例如,医生可以观察患者的步态、平衡能力以及眼球运动等,以帮助确定可能的病因。
3. 实验室检查实验室检查可以帮助医生评估患者的生化指标,以排除某些可能的病因。
例如,可以进行血常规、肝肾功能、血糖、血脂等检查。
4. 辅助检查根据患者的具体病情,医生还可以选择进行一些辅助检查。
例如,头颅CT、脑电图、头颅磁共振等影像学检查,以及眼底检查、听力检查等。
二、头昏的常见病因及相应措施头昏的病因复杂多样,下面将介绍一些常见的病因及相应的诊疗措施。
1. 颈椎病病因颈椎病是指颈椎结构发生退行性变,导致神经和血管受压。
这可能导致头昏、颈肩背痛、手麻等症状。
诊疗措施•休息:保证充足的休息时间,避免长时间保持同一姿势。
•物理治疗:可以进行颈部按摩、颈椎牵引等物理治疗方法。
•药物治疗:如非甾体消炎药、肌松药等。
2. 神经系统疾病病因神经系统疾病如脑血管疾病、脑肿瘤等可能引起头昏。
诊疗措施•药物治疗:根据具体的病因,给予相应的药物治疗,如抗凝治疗、抗肿瘤治疗等。
•手术治疗:对于需要手术治疗的患者,及时进行手术。
3. 内耳疾病病因内耳疾病如良性阵发性位置性眩晕、迷路炎等可能导致头昏。
眩晕类疾病的诊断思路(完整版)摘要眩晕是前庭性疾病的主要症状。
除眩晕外,前庭症状还包括头晕、前庭视觉症状、姿势症状。
2015年国际眩晕疾病分类(IeVD)将前庭性疾病分为急性前庭综合征、发作性前庭综合征及慢性前庭综合征,临床诊断可以根据此分类的思路进行初步排查。
临床医生需先了解各综合征包含的各种疾病的特征,即可进行综合征分类后,再进一步初步诊断。
其中,急性前庭综合征需引起重视的是要首先排查急性脑血管病;发作性前庭综合征的重点是各种常见眩晕病的鉴别。
眩晕作为一种常见的临床症状,因其本身表现的多样性及所涉及的疾病众多,一直以来与这类症状相关疾病的诊断和鉴别诊断是困扰广大一线临床医生的难题。
以眩晕为主要症状的一类疾病——前庭性疾病,虽然眩晕是前庭症状中最主要的一种,但非唯一症状,2015年国际眩晕疾病分类(ICVD)对前庭症状进行明确分类Z并对前庭性疾病的类别、部分疾病的定义和诊断标准进行了系统的规范[1 ]。
本文对以眩晕为主要症状的前庭性疾病的诊断思路问题进行讨论,而与眩晕头晕相近的症状如头昏、头沉、头胀疼、乏力等,通常出现于血压高(或低)、贫血等内科疾病患者,需先予排除,不在本文讨论之列。
一、前庭症状的分类根据ICVD前庭症状分类,前庭症状包括眩晕、头晕、前庭视觉症状、姿势症状4种。
眩晕指自身的运动错觉,头晕指空间定向障碍和损害,二者均包括自发性、诱发性、位置性、头动性、体位性等。
前庭视觉症状包括夕卜在眩晕、视振荡、运动诱发视觉模糊等。
姿势症状发生于直立体位,包括不稳感、倾倒感、平衡性跌倒等[1]。
通俗地讲,最常见前庭症状不仅包括"天旋地转或晃动"的感觉,也包括头晕Z还包括走路时眼前景物振动不稳模糊,以及不稳感、倾倒感等。
二、前庭性疾病的分类ICVD对于前庭类疾病的分类按发作类型进行,包括:急性前庭综合征、发作性前庭综合征、慢性前庭综合征[1]。
1 .急性前庭综合征:指单次急性发作,持续时间24 h以上,疾病包括:脑卒中、前庭神经炎、突发性聋伴眩晕、梅尼埃病(MD)及前庭性偏头痛(VM)首次发作。
眩晕中医临床路径实施情况分析总结眩晕中医临床路径实施情况分析总结1:引言在近年来,随着人口老龄化和生活方式的改变,眩晕症状在临床中越来越常见。
眩晕症状对患者的生活质量和日常活动造成了重大影响,因此开展眩晕中医临床路径的实施对于提高诊疗效率、减少医疗资源浪费以及改善患者生活质量具有重要意义。
2:目的与方法2.1 目的分析眩晕中医临床路径的实施情况,总结其优点和不足,为进一步改进提供参考。
2.2 方法采用回顾性分析的方法,收集眩晕中医临床路径的相关资料,统计分析其实施情况和效果。
3:眩晕中医临床路径的主要内容3.1 病史采集与体格检查包括详细询问患者的病史、生活习惯、精神状态等,以及对患者的体格检查,如四肢活动、站立姿势、眼球活动等。
3.2 辨证论治根据患者的病史、体格检查等综合情况,运用中医辨证论治的方法,进行病因病机的分析,并制定相应的治疗方案。
3.3 针灸治疗运用针灸的方法,刺激特定的穴位,调理气血、平衡阴阳,以达到治疗眩晕的效果。
3.4 中药治疗选择适当的中药组方,配合饮食调理,进行中药治疗,调理身体功能,增强机体的抵抗力。
3.5 康复训练对患者进行康复训练,包括眼球运动训练、平衡训练等,以提高患者的生活质量和日常功能。
4:实施情况分析4.1 实施范围统计分析了眩晕中医临床路径的实施范围,包括各个医疗机构、科室和地区。
4.2 实施效果对实施眩晕中医临床路径的效果进行统计和分析,比较实施前后的差异,并针对不同情况进行了细化分析。
5:优点与不足5.1 优点分析了眩晕中医临床路径实施的优点,如提高了诊疗效率、减少了患者等待时间、降低了医疗资源的浪费等。
5.2 不足指出了眩晕中医临床路径实施过程中存在的不足之处,如特殊患者群体的考虑不够充分、路径的更新周期较长等。
6:附件本文档涉及的附件可以根据实际情况进行添加,包括实施眩晕中医临床路径的相关文件、数据统计表格等。
7:法律名词及注释本文涉及的法律名词及注释根据实际情况进行添加,用于明确相关法律条文的解释和适用范围。